Las deficiencias sensoriales son aquellas relacionadas con los sentidos. Las auditivas y visuales son las de mayor impacto, porque vista y oído son los canales que propician con mayor potencia la codificación y decodificación de mensajes procedentes del mundo externo e interno. En este trabajo se analizan las hipoacusias y trastornos auditivos no vinculados al envejecimiento fisiológico.
Los sentidos son los encargados de procesar la información que nos rodea. Reciben y transforman la energía además de modificarla, ampliarla y reducirla; están pues, al servicio del organismo, filtrando, recibiendo, transformando y realizando una selección de los elementos significativos que nos informan sobre nuestro entorno. Por ello, se puede deducir que la información sensorial es esencial para la construcción de los procesos cognitivos. Cuando el organismo pierde información que debería llegarle por alguno de los órganos sensoriales, éste ve obstaculizado su proceso de percepción del medio.
La función principal del oído es la de absorber el lenguaje y los sonidos en general, constituyendo una vía principal de acceso al mundo. De su deficiencia se pueden derivar dificultades emocionales, de aprendizaje, etc.
HIPOACUSIA
El sonido consiste en el movimiento, debido a cambios de presión, de partículas que se desplazan de forma sinusoidal a una frecuencia característica, lo que se denomina onda sonora. La audición consiste en la capacidad de captar la señal, transformarla en impulsos eléctricos y decodificarla de manera que pueda ser interpretada. Dos son las características de la onda sonora que se pueden analizar: su frecuencia fundamental (el tono, de grave a agudo) que se establece en ciclos por segundo (Hertz o Hz) y su intensidad, que para su análisis se mide en decibelios.
Se entiende por hipoacusia la disminución del nivel de audición por debajo de lo normal, lo cual constituye un motivo habitual de consulta y es especialmente frecuente en la población anciana aunque no exclusiva de ésta. La ausencia total de la audición recibe el nombre de cofosis (sordera). En sorderas congénitas el lenguaje no se puede adquirir por vía auditiva pero sí por vía visual.
Son numerosas las causas por las que es posible adquirir una hipoacusia: genéticas, congénitas, infecciosas, ocupacionales, traumáticas, tóxicas, envejecimiento y pérdida de la audición temporal (o en ocasiones, permanente).
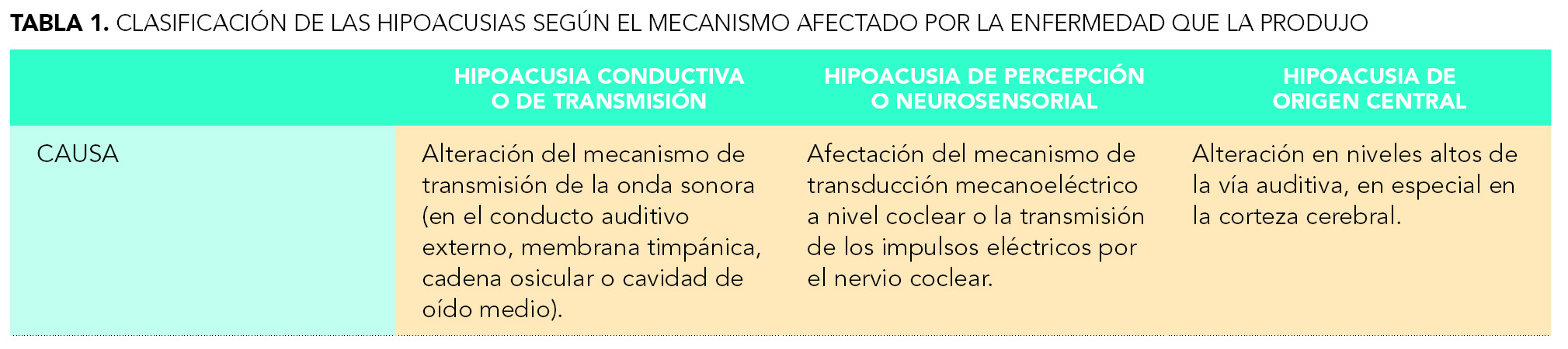
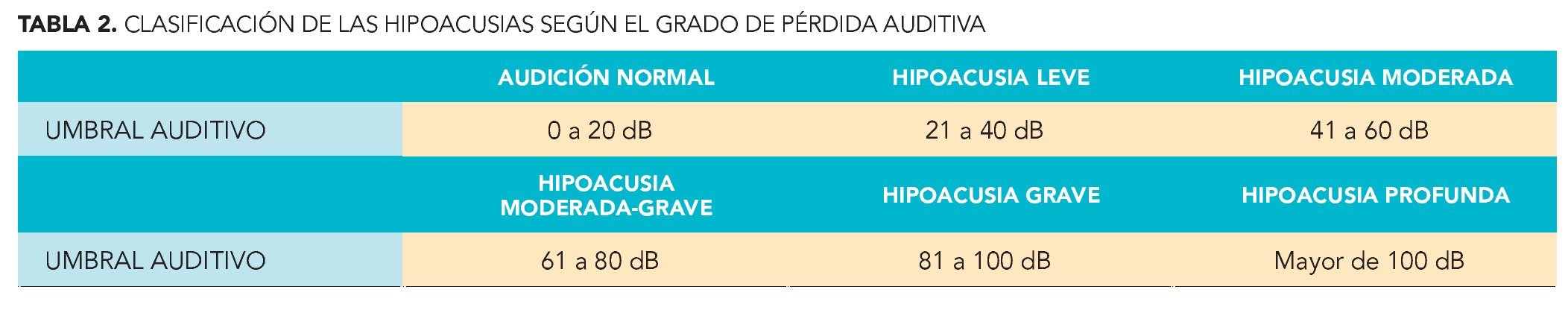
La hipoacusia se puede clasificar según el mecanismo afectado por la enfermedad que la produjo y también según el grado de pérdida auditiva, tal como aparece en las tablas 1 y 2, respectivamente.
El presente trabajo tiene por objeto dar a conocer la trascendencia que la detección precoz de la sordera tiene de cara a una oportuna labor preventiva, educativa y rehabilitadora. En la mayoría de las deficiencias auditivas, un diagnóstico tardío se traduce en una demora de la intervención educativa, por lo que se compromete la integración cultural, laboral y social del deficiente auditivo.
HIPOACUSIA NEONATAL E INFANTIL
La hipoacusia o sordera infantil es una deficiencia debida a la pérdida o alteración de la función anatómica y/o fisiológica del sistema auditivo que provoca una discapacidad para oír. La hipoacusia infantil es un importante problema de salud, dadas las inmediatas repercusiones que tiene sobre el desarrollo intelectual, cognitivo, emocional, lingüístico y de relación del niño y adulto. Los déficit de la audición congénitos o adquiridos en el período neonatal constituyen un grave trastorno sensorial que afecta, en los casos más graves, al desarrollo del habla y el lenguaje, ocasionando por ello serias dificultades de comunicación y psicológicas para el niño y su familia. Durante los primeros meses de vida, las caricias y voces de los padres lo relacionan con su ambiente: aprende, reconoce y se reconoce. Con el tiempo, el lenguaje se transforma en el nexo con lo más cercano, estimulando el desarrollo del pensamiento y el conocimiento. Cuando estos sonidos y voces no pueden ser escuchados, el desarrollo del lenguaje con frecuencia se retrasa.
El momento de aparición de la hipoacusia y su detección precoz es fundamental para el pronóstico y la calidad de vida del niño, debido a que las doce primeras semanas de vida extrauterina son determinantes para el desarrollo de las vías auditivas y la adecuada plasticidad cerebral. La identificación e intervención temprana en fase prelocutiva se asocian a un mejor desarrollo del lenguaje oral, interviniendo favorablemente en el proceso madurativo y el desarrollo cognitivo del niño.
El 50-60% de las sorderas infantiles tiene origen genético y alrededor de 400 síndromes genéticos descritos incluyen pérdida auditiva. Más del 90% de los niños sordos nace de padres oyentes y sólo en el 50% de los recién nacidos con sordera se identifican indicadores de riesgo, de los cuales los antecedentes familiares son los más difíciles de detectar y tienen un impacto muy elevado de asociación con la hipoacusia.
Las repercusiones de la hipoacusia en recién nacidos que se observan incluyen retraso en la elaboración del pensamiento, alteración en el desarrollo de la memoria, dificultades en la lectura, dificultades en el rendimiento académico y el aprendizaje e importantes dificultades en su independencia personal e integración social, aspectos que se minimizan con el aprendizaje de un lenguaje funcional mediante tratamiento logopédico y audioprotésico o implante coclear en aquellos niños donde existe indicación.
INDICADORES DE RIESGO DE HIPOACUSIA EN NIÑOS
La Comisión Española para la Detección Precoz de la Hipoacusia (CODEPEH) ha confeccionado una lista de indicadores de riesgo que, cuando estén presentes, deben hacer obligada la aplicación de un protocolo concreto de identificación de hipoacusia, hasta que ésta pueda ser descartada o confirmada por un especialista. Lo vemos en la tabla 3.
Además, desde la etapa de lactante hasta los 3 años de edad, deberá considerarse la sospecha formulada por los padres o cuidadores de pérdida auditiva en el niño, el retraso en la adquisición del lenguaje y la presencia de otitis media aguda recidivante o crónica persistente durante más de tres meses.
INDICACIONES DE SOSPECHA DE PÉRDIDA AUDITIVA
La hipoacusia en un niño debe considerarse como una situación de emergencia porque la disminución del umbral auditivo tiene un alto impacto sobre el aprendizaje, el comportamiento y el contexto afectivo.
Mostramos a continuación una serie de signos que pueden hacer sospechar de forma casi indudable una posible pérdida auditiva en el niño:
De 0 a 3 meses: ante un sonido no se observan en el niño respuestas reflejas del tipo parpadeo, agitación, despertar. No le tranquiliza la voz de los padres. No reacciona al sonido de una campanilla. Emite sonidos monocordes: monótonos, iguales.
De 3 a 6 meses: se mantiene indiferente a los ruidos familiares. No se orienta hacia la voz de sus padres. No responde con emisiones a la voz humana. No emite sonidos guturales para llamar la atención. No hace sonar el sonajero si se le deja al alcance de la mano.
De 6 a 9 meses: no emite sílabas (pa, ma, ta...). No vocaliza para llamar la atención, sino que golpea objetos cuya vibración al caer asocia con la presencia de los padres. No juega con sus vocalizaciones, repitiéndolas e imitando las del adulto. No atiende a su nombre. No se orienta a sonidos familiares no necesariamente fuertes. No juega imitando gestos que acompañan cancioncillas infantiles («5 lobitos», etc.), ni sonríe al reconocerlas. No hace «adiós» con la mano cuando se le dice esta palabra.
De 9 a 12 meses: no reconoce cuando le nombran a «papá» y «mamá». No comprende palabras familiares. No entiende una negación. No responde a «dame...» si no se le hace el gesto indicativo con la mano.
De 12 a 18 meses: no dice «papá» y «mamá» con contenido semántico. No señala objetos y personas familiares cuando se le nombran. No responde de forma distinta a sonidos diferentes. No se entretiene emitiendo y escuchando determinados sonidos. No nombra algunos objetos familiares.
De 18 a 24 meses: no presta atención a los cuentos. No comprende órdenes sencillas si no se acompañan de gestos indicativos. No identifica las partes del cuerpo. No conoce su nombre. No hace frases de dos palabras.
A los 3 años: no se le entienden las palabras que dice. No repite frases. No contesta a preguntas sencillas.
A los 4 años: no sabe contar lo que le pasa. No es capaz de mantener una conversación sencilla.
A los 5 años: no conversa con otros niños. No manifiesta un lenguaje maduro ni lo emplea eficazmente y sólo le entiende su familia.
* A los 6 años: se distrae con facilidad. No responde a ambientes ruidosos. Su nivel de lenguaje es inferior al de sus compañeros. Su falta de atención es frecuente. Tiene problemas crónicos del oído medio.
Es preciso consultar al médico pediatra si en el niño se observa alguna de estas pautas de comportamiento.
DIAGNÓSTICO
Para evaluar si en un lactante existe una pérdida auditiva las respuestas más fiables se consiguen con el lactante tranquilo en estado de sueño ligero. Se pueden usar instrumentos sonoros como el toque de una campanilla, sonajeros, juguetes de goma para estrujar (que pueden dar 85 dB). En lactantes y niños mayores el examinador debe colocarse detrás y lateralizado hacia el oído a examinar. En la tabla 4 vemos la respuesta buscada al ofrecer el estímulo sonoro según la edad del niño.
Para cuantificar posibles pérdidas auditivas existen distintos métodos que se describen someramente a continuación.
EMISIONES OTOACÚSTICAS
Las emisiones otoacústicas (EOA) son una técnica que posibilita la evaluación auditiva desde los primeros días de vida. Las EOA son el resultado de la actividad fisiológica de las células ciliadas externas, por lo que su presencia se relaciona con un buen funcionamiento de los mecanismos cocleares activos. Las EOA están presentes en el 100% de las personas con audición normal y desaparecen en pérdidas auditivas de más de 35 dB.
ESTUDIOS SOBRE EL IMPACTO DEL EXCESO DE RUIDO
Estudio del Instituto de Medicina Ocupacional de la Universidad Heinrich Heine (Alemania)
Un trabajo publicado en la revista New Scientist concluyó que uno de cada cuatro jóvenes tiene el oído dañado por haber escuchado música a volúmenes muy altos. El estudio se realizó en Düsseldorf (Alemania), en el instituto de Medicina Ocupacional de la Universidad Heinrich Heine, y para llevarlo a cabo, se examinó a 1.800 jóvenes de edades comprendidas entre los 18 y los 25 años. Los científicos encontraron pérdida de audición en la cuarta parte de los participantes, siendo los más afectados precisamente aquellos que pasaban mayor tiempo escuchando música a un volumen elevado.
Los datos que arroja este estudio podrían ser extrapolables a buena parte de los países desarrollados donde la música tecno, Escuchada durante toda una noche en los clubes, los MP3 ajustados a las orejas y a máximo volumen durante el día, y los nuevos sistemas Dolby instalados en algunas salas de cine están causando estragos en el aparato auditivo de la gente joven.
Estudio de la Organización de Investigación de la Sordera (Reino Unido)
Un sondeo efectuado en el Reino Unido demostró que el 14% de las personas de entre 16 y 34 años utilizan sus reproductores de música durante 28 h a la semana. Más de una tercera parte de las 1.000 personas interrogadas en la encuesta dijeron que tenían un zumbido en el oído tras escuchar música alta. Según advirtió la organización de investigación de la sordera en reino unido, adolescentes y jóvenes adultos que escuchan reproductores de MP3 a un volumen demasiado alto y demasiado a menudo se arriesgan a quedarse sordos 30 años antes que la generación de sus padres.
Casi el 40% de las personas que fueron interrogadas en la encuesta dijo que no conocía las consecuencias y el 28% dijo que iba a bares, pubs o clubes nocturnos ruidosos al menos una vez a la semana. La organización aconseja, por ello, seguir la norma del 60-60, es decir, no escuchar el reproductor de Mp3 a más del 60% del volumen máximo y no utilizarlo durante más de 60 min cada vez.
Estudio de la Harvard Medical School
Sin duda y como hasta ahora se ha demostrado, el exceso de volumen causa pérdidas auditivas pero la culpa no es solamente del volumen. Según una investigación de la Harvard Medical School, cuanto más pequeños son los auriculares, más altos son los niveles de salida de los sonidos por lo que estos auriculares son los más dañinos. Esto se explica de la siguiente manera: el oído medio cuenta con una cadena de huesecillos (martillo, yunque y estribo) que tiene el poder de «amortiguar» el impacto del ruido en el oído interno, que es el que sufre realmente el daño; si este mecanismo de amortiguación está abolido o disminuido porque un auricular lo está obstruyendo, entonces el sonido llega muy fuerte directamente al oído interno. Por tanto, los auriculares pequeñitos que obturan con más fuerza el conducto podrían ser más peligrosos porque evitan el mecanismo de amortiguación.
La amenaza de la pérdida auditiva es sutil y se da tan gradualmente que muchas veces la persona que la sufre no la nota hasta que comienza a escuchar un zumbido, siendo éste el primer síntoma y no la hipoacusia.
En muchos casos, la gente no repara en este sonido durante el día sino sólo en el silencio de la noche ya que es de muy baja intensidad. Por tanto, el zumbido es signo de la primera lesión, que se produce en una frecuencia muy aguda, que no afecta por lo tanto a la percepción del habla, pero si continúa la exposición resulta afectada la percepción de tonos medios y graves y se puede dejar de escuchar las conversaciones.
POTENCIALES AUDITIVOS DEL TALLO ENCEFÁLICO
Los potenciales auditivos del tallo encefálico (ABR por sus siglas en inglés) son una poderosa herramienta para una valoración objetiva de la audición. Consiste en la presentación de un estímulo de chasquido por conducción aérea, que produce información en las frecuencias de 2.000-4.000 Hz; en los 10 milisegundos siguientes aparecen cinco ondas que reflejan las reacciones del nervio auditivo y los núcleos del tallo encefálico.
AUDIOMETRÍA CON REFUERZO VISUAL
La audiometría con refuerzo visual se puede realizar desde los 6 meses hasta los 2 años. Una variante es la audiometría por juego que se puede realizar a partir de los 3 años. A partir de los 4-5 años se puede realizar audiometría tonal.
IMPEDANCIOMETRÍA
La impedanciometría es una prueba complementaría de importancia, ya que permite evaluar el estado del oído medio y la funcionalidad de la trompa de Eustaquio y valora umbrales de reflejo acústico. Tiene valor predictivo para hipoacusias de 20 dB mayores del 84% y un valor predictivo para audición normal del 76%.
TRATAMIENTO
En función del tipo de hipoacusia, podrá instaurarse un tratamiento específico:
HIPOACUSIAS DE TRANSMISIÓN
En niños la causa más frecuente es la otitis media serosa y una condición inmunoalérgica que tiene como órgano de choque el tracto respiratorio alto y las estructuras del oído medio. El tratamiento es inicialmente farmacológico, generalmente con antibióticos, corticoides, antihistamínicos y aerosoles nasales, controlando periódicamente los umbrales auditivos e instruyendo a los padres con respecto al control evolutivo de los cambios en el comportamiento del niño. Cuando no se encuentra una respuesta positiva a la terapéutica, es necesario efectuar una timpanotomía con extracción del líquido seroso que ocupa el oído medio y colocando tubos de ventilación transtimpánicos que se dejan según la evolución de la hipoacusia. Estos tubos se acaban expulsando de forma espontánea al cabo de semanas o meses.
HIPOACUSIAS NEUROSENSORIALES
Cuando el problema afecta el transductor coclear o la primera neurona auditiva, se habla de hipoacusias neurosensoriales. El abordaje terapéutico debe estar dirigido fundamentalmente a mejorar la intensidad y calidad de la señal auditiva que es enviada al oído interno y esta estrategia implica manejar los conceptos del equipamiento auditivo con audioprótesis y de la rehabilitación auditiva. En otras ocasiones la importancia de la lesión es de tal entidad que el equipamiento auditivo es insuficiente para lograr el aprendizaje oral, y este aspecto es determinante si es una hipoacusia neurosensorial grave congénita o neonatal, por lo que deberá pensarse en el uso de un dispositivo electrónico, el implante coclear, que lleve la señal directamente a las aferencias residuales de la primera neurona auditiva y estimule los núcleos cocleares del tronco cerebral y, por tanto, de las demás estructuras neurales del sistema nervioso central involucradas en el procesamiento auditivo.
HIPOACUSIA EN EL ADOLESCENTE
Los adolescentes y jóvenes se exponen frecuentemente a «ruido no ocupacional» durante sus actividades recreativas. La característica común de todas ellas es su «peligrosidad» para la función auditiva, dado que los niveles sonoros de exposición superan, en la mayoría de los casos, los 100 dB. Hasta el momento, sólo existe reglamentación para la exposición a ruidos de origen laboral (ruido ocupacional) que protege al trabajador y a su salud auditiva, estableciendo un límite de 85 db de nivel sonoro continuo equivalente para 8 h de exposición diaria. Fuera de las horas laborales no existe hoy por hoy ninguna reglamentación, a pesar de la alta carga de sonoridad a que están expuestas muchas personas, en especial adolescentes y jóvenes.
Los ruidos por debajo de 75 dB no causan daño al oído; sin embargo, todos los sonidos que sobrepasan los 140 dB producen un daño inmediato por destrucción mecánica de los diferentes componentes del sistema auditivo. Por otra parte, los ruidos de nivel intermedio (80-140 dB) son nocivos para la salud dependiendo del tiempo de exposición, de ahí que uno de los grandes retos de los profesionales sanitarios sea la educación de la sociedad con respecto al cuidado de oídos. En la tabla 5 se muestran algunos ejemplos de ruidos dependiendo de su intensidad. La OMS recomienda los siguientes niveles sonoros:
Reproductores de tipo MP3: el volumen de los reproductores no debe rebasar los 85 dB (el equivalente al del tráfico rodado) durante una hora diaria. Se advierte de que la exposición prolongada a niveles superiores a los 110 dB puede provocar daños graves en la audición.
Altavoces: al igual que ocurre con la música que se escucha con auriculares, los altavoces no deben emitir por encima de los 85 dB. El nivel propio de muchas discotecas supera los 110 dB.
Exteriores: entre 50 y 55 dB. Se recomienda que los niveles de ruido de los exteriores habitables no sean superiores a los 55 dB (el nivel de una conversación normal).
Interiores: no deben pasar de los 35 decibelios. En interiores y dormitorios no hay que pasar nunca de los 35 dB, y menos durante la noche.
Hospitales: menos de 30 dB.
En relación con el uso de los dispositivos MP3, si una persona se excede un día en particular y luego no usa los auriculares el resto de la semana, no sufriría en principio daño alguno. El problema lo tendrá quien utilice el dispositivo a un volumen excesivo durante más de una hora día tras día, mes tras mes, y esto es algo que queda demostrado en algunos estudios realizados en distintos países (véase recuadro anexo).
SEGÚN EL INSTITUTO NACIONAL DE ESTADÍSTICA, EN ESPAÑA HAY CASI UN MILLÓN DE PERSONAS QUE PADECEN DIFERENTES GRADOS DE SORDERA O ALGÚN TIPO DE DISCAPACIDAD AUDITIVA
HIPOACUSIAS INDUCIDAS POR EXPOSICIÓN A RUIDOS
La presencia del sonido en nuestro entorno es un hecho tan común en la vida diaria actual que raramente apreciamos todos sus efectos. Proporciona experiencias tan agradables como escuchar música o el canto de los pájaros y permite la comunicación oral entre las personas. Pero junto a estas percepciones auditivas agradables, está también el sonido molesto, incluso perjudicial, que puede limitar nuestra vida de relación de manera irreversible.
El efecto del ruido laboral sobre la audición humana es conocido desde tiempos remotos: ocupaciones como la herrería y otras industrias metalúrgicas conducían a la larga a la sordera de quienes la practicaban.
En 1975 surge la primera edición de la Norma ISO 1999 con el titulo «Acústica-Evaluación de la exposición ocupacional a ruido para los fines de la conservación de la audición», que propone normalizar la determinación del riesgo auditivo por exposición al ruido. Utiliza el criterio de daño auditivo de 25 dB para la media del aumento del umbral normal auditivo en frecuencias de 500, 1.000 y 2.000 Hz, y el parámetro considerado como nivel de exposición es el nivel sonoro continuo equivalente referido a una semana laboral de 40 h semanales. La segunda edición de esta Norma Internacional ISO 1999:1990, actualmente en vigor, se titula «Acústica- Determinación de la exposición a ruido laboral y estimación de la pérdida auditiva inducida por ruido». A diferencia de la primera edición, la actual no se propone determinar directamente el riesgo auditivo, sino más bien la distribución estadística del daño auditivo expresado en términos de desplazamiento del umbral de audición a las diversas frecuencias. La directiva 2003/10/CE del Parlamento Europeo y del Consejo de febrero de 2003 sobre las disposiciones mínimas de seguridad y de salud relativas a la exposición de los trabajadores a los riesgos derivados de los agentes físicos (ruido) también hace referencia a la norma ISO 1999:1990 para evaluar correctamente la exposición de los trabajadores al ruido.
La hipoacusia inducida por ruido es la más común de las formas prevenibles de hipoacusia, y las fuentes emisoras del agresor radican en el ruido urbano, el ruido recreativo (música rock, caza, etc.) y el ruido laboral (martillos neumáticos, etc.).
FACTORES QUE INFLUYEN EN LA LESIÓN AUDITIVA PRODUCIDA POR EL RUIDO
Los factores que determinan el tipo y la gravedad de una lesión auditiva producida por el ruido son diversos:
Susceptibilidad individual: la susceptibilidad a la hipoacusia inducida por ruido es muy variable, ya que algunas personas toleran ruidos intensos durante períodos prolongados mientras otras sometidas al mismo ambiente ensordecen rápidamente. La susceptibilidad al ruido puede ser hereditaria, debida a ototóxicos, meningitis, diabetes mellitus, etc.
Intensidad del ruido: el umbral de nocividad de ruido ambiente se sitúa entre 85 y 90 dB; cualquier ruido mayor de 90 dB puede ser lesivo para el hombre. La contracción refleja de los músculos del oído medio provoca una atenuación cercana a los 10 dB, pero su tiempo de latencia no le permite proteger eficazmente el oído interno contra ruidos impulsivos aislados. Además el oído interno es fatigable y no puede protegerse contra los ruidos repetidos. En la población trabajadora se considera peligrosa la permanencia en un ambiente ruidoso con un nivel diario equivalente superior a 80 dB. Ese nivel está señalado como límite a partir del cual hay que tomar medidas preventivas especificas.
Frecuencia del ruido: la sensibilidad de la cóclea en función de la frecuencia es totalmente dependiente de la función de transmisión del oído externo y medio que modula la respuesta coclear y la convierte en no lineal. Los sonidos peligrosos son los de alta frecuencia, superiores a 1.000 Hz. Las células ciliadas más susceptibles a la acción nociva del ruido son las encargadas de percibir las frecuencias entre 3.000 y 6.000 Hz, siendo la lesión de la zona de la membrana basilar destinada a percibir los 4.000 Hz el primer signo de alarma. La naturaleza y localización de las lesiones están en relación con el tipo de estímulo acústico: los tonos puros de frecuencias bajas en el rango de 250-500 Hz provocan lesiones en la espira apical de la cóclea, mientras que los tonos puros de frecuencias altas (3.000-4.000 Hz) producen lesiones en las células ciliadas de la espira basal.
Edad: en la edad media de la vida hay más posibilidades de lesión, hay que tener en cuenta la posibilidad de que en un gran número de casos este efecto puede sumarse a la presbiacusia propia de la edad.
Sexo: en general la mujer tiene una agudeza auditiva superior a la del hombre, ya que tiene el umbral de audición más bajo. Existe evidencia significativa de que la mujer es más resistente al ruido que el hombre.
Tiempo de exposición: el efecto adverso del ruido es proporcional a la duración de la exposición.
Enfermedades del oído medio: si existe una hipoacusia de transmisión, se necesita mayor presión acústica para estimular el oído interno, pero cuando la energía es suficiente penetra directamente y provoca un daño superior al esperado.
Naturaleza del sonido: el efecto biológico del ruido por impulsos es algo diferente al del ruido constante. El oído está protegido de modo parcial contra los efectos del ruido constante por el reflejo acústico y por el sistema eferente.
Los ruidos con impulsos de gran intensidad como las explosiones penetran en la cóclea antes de que se active el reflejo acústico (25-150 milisegundos), y por ello producen lesiones con más facilidad. Los ruidos de impacto que sobrepasan los 140 dB pueden causar sordera inmediata e irreversible.
MANIFESTACIONES CLÍNICAS DE HIPOACUSIA POR EXPOSICIÓN A RUIDO
Una vez que las lesiones han tenido lugar, su clínica pasa por diferentes etapas. El período inicial se caracteriza por la presencia de acúfenos sobre todo al final de la jornada laboral y astenia física y psíquica junto a malestar general; la duración de este período es variable (puede oscilar de 3 a 4 semanas dependiendo siempre del nivel de exposición al ruido). Se produce un déficit auditivo permanente neurosensorial que en la audiometría se manifiesta como un escotoma a 4.000 Hz. Las frecuencias conversacionales no se ven afectadas, por lo que no se vive como enfermedad. Al abandonar el ambiente de ruido o adoptar medidas de protección, se produce una estabilización de la lesión. Si la exposición al ruido no cesa, aparece un período de latencia variable que depende de la intensidad sonora a la que se encuentra sometida la persona y de su susceptibilidad individual. En este período se mantiene el acúfeno de forma intermitente, sin existir ningún otro síntoma subjetivo y los únicos signos de lesión son audiométricos. Posteriormente comienzan a aparecer síntomas subjetivos: la persona nota que no tiene una audición normal, eleva el volumen de televisores, radios, etc. y suele comentar que no capta las conversaciones cuando existe ruido de fondo. Este período suele suceder tras 2-3 años de exposición. Al final la hipoacusia es manifiesta, la pérdida se extiende a 500 Hz y suele acompañarse de acúfenos continuos y, en menor proporción, de vértigos.
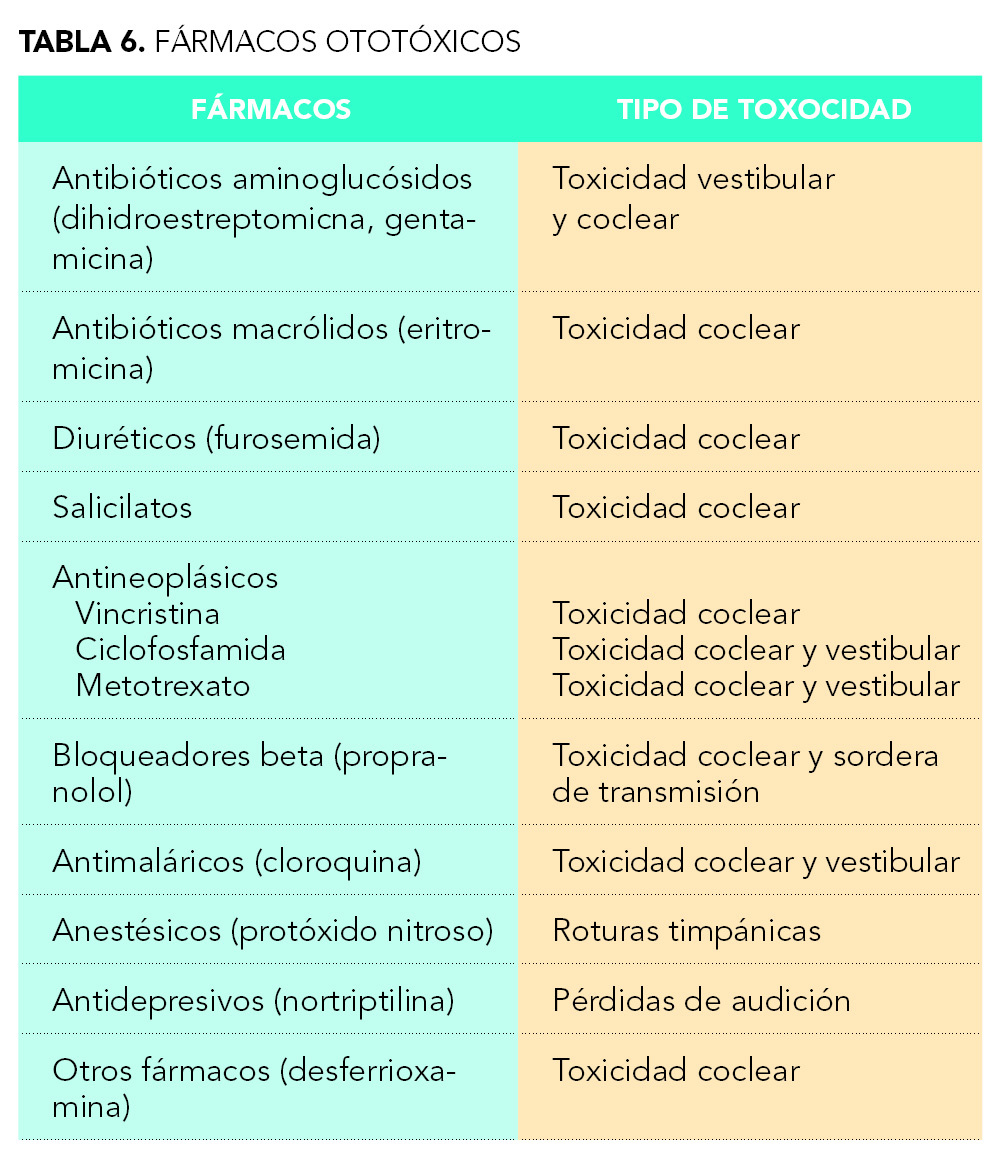
OTOTOXICIDAD POR FÁRMACOS
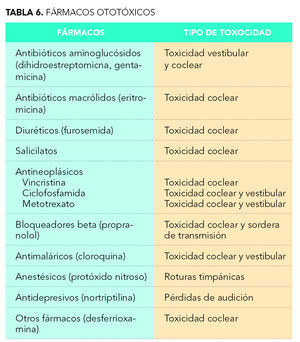
La ototoxicidad inducida por fármacos generalmente afecta al oído interno y se puede expresar como toxicidad coclear cuyos síntomas son tinnitus y pérdida de audición, o bien como toxicidad vestibular cuyos síntomas son náuseas, vértigos, ataxia y vómitos, siendo las dos de tipo sensorial y neural. Hay ocasiones en las que se produce toxicidad en el sistema de conducción (sordera de transmisión) por daño en el oído medio, alteración que puede ser irreversible o bien recuperarse una vez retirado el agente tóxico. En la tabla 6 vemos algunos ejemplos de fármacos ototóxicos y los efectos nocivos que producen.
DISCAPACIDAD AUDITIVA: HACIA LA INTEGRACIÓN Y COMPRENSIÓN
Cuantitativamente la información que nos da el sentido de la visión es enorme. Sin embargo, cualitativamente, el oído nos da información fundamental para la comunicación afectiva y la interacción social, campos muy importantes para la calidad de vida de cualquier persona.
Hace unos años se efectuó una encuesta entre la población adulta en la que, entre otras cosas, se preguntaba: «Si tuviera usted que escoger entre perder la vista o el oído, ¿cuál de ellos preferiría perder?». No es tan fácil dar respuesta a esta pregunta. Sorprendentemente, un número elevado de personas prefería perder la vista antes que el oído.
Es difícil aplicar la empatía en este terreno, sin embargo, ¿somos conscientes de las dificultades que tendríamos en la vida diaria si no nos asistiera el sentido del oído? Probablemente la causa principal de esta falta de empatía sea el desconocimiento del mundo del deficiente auditivo. Hay otras realidades con las que estamos más familiarizados o ante las que somos más comprensivos, como las de las personas ancianas, parapléjicas, tetrapléjicas, afectadas de parálisis cerebral, etc.
SORDERA PRELOCUTIVA
La sordera prelocutiva es la menos común pero la más grave porque condiciona la comprensión de las estructuras sintácticas del leguaje oral, afecta a la dificultad de su correcta pronunciación, así como al correcto entendimiento de diferentes figuras de la prosa o el verso en el lenguaje oral.
Para la sociedad es fundamental la comunicación, y las carencias en este campo son las peor toleradas. Por ello la discapacidad auditiva lleva aparejadas una serie de circunstancias que dificultan las posibilidades de una verdadera integración, en su sentido amplio de inserción, comunicación espontánea y fluida, interacción, intercambio y mutua interdependencia en un plano de igualdad.
La ruptura comunicativa va provocando progresivamente distanciamiento y aislamiento y deteriora las posibles futuras interacciones, con lo que merma las posibilidades de desarrollo personal y social del sujeto «incomunicado».
Según el Instituto Nacional de Estadística, en España hay casi un millón de personas que padecen diferentes grados de sordera o algún tipo de discapacidad auditiva. De ellas, 7.000 son niños de 6 años.
La lengua de signos tiene en España más de 400.000 usuarios, no todos ellos sordos, porque muchos son familiares y personas del entorno cercano al deficiente auditivo.
Tenemos en España 500 intérpretes de la lengua de signos, con una media de uno por cada 220 personas sordas, muy por debajo de la media de los países europeos más avanzados que tienen un intérprete por cada diez sordos.
INTEGRACIÓN
El concepto generalizado de integración hace recaer el peso del trabajo de acercamiento, la interacción y del esfuerzo por mantener una comunicación exclusivamente en el tejado del discapacitado: «Si es tu problema, esfuérzate y aprende a leer en los labios, habla, estate atento, acércate, tienes derecho a medios y recursos, te ofrecemos formación...».
Ello da lugar a que las minorías no oyentes, desde el convencimiento de que su comprensión y expresión oral será siempre incompleta y deficitaria, reivindiquen con fuerza su especial idiosincrasia, lenguaje y el justo reparto de la responsabilidad entre ellos y la sociedad, con el necesario apoyo del Estado.
Desde sus asociaciones denuncian que la sociedad habla de sordos y de sordera, pero el primer «sordo» es la comunidad normo-oyente ante las realidades, expectativas, problemas e inquietudes del colectivo por el que dicen trabajar e investigar.
LAS DOCE PRIMERAS SEMANAS DE VIDA EXTRAUTERINA SON DETERMINANTES PARA EL DESARROLLO DE LAS VÍAS AUDITIVAS Y LA ADECUADA PLASTICIDAD CEREBRAL
RUPTURA COMUNICATIVA
La primera integración tienen lugar a través de los lazos primarios que se desarrollan en el transcurso de la comunicación multisensorial entre padres e hijos (y con los hermanos y resto de familiares) que se da desde el nacimiento. En ella encuentran cauce el desarrollo de la seguridad personal, la confianza básica y la afectividad. Cuando se diagnostica la sordera todo se para de golpe. Es una etapa de vértigo y caída, en la que no hay lugar para lo cotidiano, normal y afectivo. Se producen situaciones extremas y descompensadas que rompen drásticamente con la armonía que caracterizaba el normal proceso de desarrollo de la vida familiar. La familia se obsesiona por la «discapacidad» del niño e, inconsciente e involuntariamente, deja de prestar la atención que se merecen sus sentimientos y capacidades. En este contexto la comunicación sufre un frenazo, porque la familia a menudo no saber qué hacer y cómo reaccionar y, mientras se buscan posibles soluciones, se olvida potenciar la creatividad, naturalidad y espontaneidad del niño. Se rompen todas las expectativas que había puestas en el hijo: deja de «ser niño» para «ser sordo».
El niño pasa a ser sordo porque las personas de su entorno más próximo no saben cómo interactuar y comunicarse con él, y desconocen sus necesidades básicas. Empiezan a tratarlo como diferente y creen que una actuación normal no beneficia ni sirve a su hijo.
Esa ruptura comunicativa es muy importante porque el continuo de la comunicación no se extiende desde el silencio al habla, sino desde la comunicación no verbal a la verbal. La interacción maternofilial, especialmente en los primeros años, es polisensorial (voz, entonación, caricia, contacto, mimo, sonrisa, gestos, expresión...) y el niño capta estos estímulos, los procesa y se entiende con su madre a través de ellos, al tiempo que toma conciencia de que el adulto intenta comunicarse con él y crece su afectividad, equilibrio emocional y seguridad, lo que sustenta el desarrollo cognitivo, personal y del lenguaje.
Con la ruptura comunicativa, no sólo se produce una inhibición, distanciamiento y angustia de los padres, sino que se estimula indirectamente que el niño profundice en su sordera, desperdicie opciones de conocer los mil matices del mundo que le rodea y se produzcan deterioros en otros ámbitos de la vida y la personalidad. Con la aceptación de la dificultad y la posterior reorganización de la vida familiar, se puede empezar a hablar de una normal reinserción familiar: se empieza a ver al «niño sordo» otra vez como al hijo de siempre, con sus peculiaridades, ya que es, al fin y al cabo, un niño más.
LENGUAJE DE SIGNOS
Como se ha señalado, el lenguaje pasa de una fase preverbal a otra verbal (ya sea oral o gestual) y no del silencio al habla como se cree popularmente. El no entender esta situación lleva a considerar que el «sordo» parte de cero y/o que puede seguir los mismos pasos y cauces que el normooyente en la instauración del habla. El lenguaje es un instrumento de comunicación y no tiene por qué ser sólo oral, puede ser también de signos.
La oralización de muchos sordos ha propiciado bastantes incorporaciones productivas a la sociedad. En otros casos no han asimilado inicialmente el lenguaje oral ni han adquirido otro, desperdiciando tiempo, esfuerzo, recursos, motivación, etc. Se olvida con relativa frecuencia que para ciertos tipos de sordos y de discapacidad auditiva profunda y prelocutiva, el lenguaje materno es el lenguaje de signos, y en él han estructurado su pensamiento y se sienten seguros, mientras que el oral le es ajeno y extraño. Socialmente el lenguaje de signos es considerado marginal, para «minusválidos», de exclusivo uso interno de la comunidad sorda y su entorno natural más básico y próximo: la familia. Muchos lo consideran un signo externo más, que marca al colectivo, lo encasilla y lo distancia del resto, que los mira con curiosidad, estupor, de mil maneras, pero que acaba encerrándolos en sí mismos. El no reconocimiento como lenguaje con entidad propia y rango de valor cultural hace que muchos sordos renieguen del lenguaje de signos o bien hagan de él una causa señera irreductible de sus reivindicaciones.
EL FARMACÉUTICO ANTE LA PERSONA SORDA
Los farmacéuticos siempre hemos estado cerca de los pacientes. También podemos acercarnos a personas sordas si entendemos su realidad y somos empáticos con sus circunstancias.
Les podemos ayudar estando próximos y en disposición de comunicarnos, contando con ellos, cuidando de no perderles la mirada o facilitándoles algo, pero nunca supliéndolos. Tampoco es oportuno hacer estas cosas de forma que se rompa la espontaneidad natural de la relación humana. No se puede hablar de verdadera integración mientras la actitud cotidiana sea dejar de lado y/o ejercer de forma paternalista de algo más que de intérpretes, casi anulando al verdadero interlocutor, llegando incluso a utilizar expresiones que contribuyen al alejamiento y la ruptura en la comunicación que se había establecido entre esta persona sorda y la otra oyente sin necesitar mediación.
La próxima vez que tratemos con una persona sorda, si ponemos en práctica estas simples sugerencias podremos ver en la cara de la otra persona que percibe perfectamente «una actitud nueva» por nuestra parte.
BIBLIOGRAFÍA GENERAL
Aguirre T, Anchóriz M, Gutiérrez G, Salido C, Esquivel MD, Ortiz J. Detección precoz de la hipoacusia infantil. Vox paediatrica. 2002;10(1):33-36.
Boccio C. Los adolescentes poseen hábitos auditivos de riesgo y signos precoces de disfunción coclear. Evid Actual Pract Ambul. 2005;8:172.
Cosa FG, Garber A, Alfil J. Prevención de «ruidos» en la comunicación e hipoacusias en escolares. Fonoaudiológica. 2001;tomo 47(2).
Kawaguchi K. Hipoacusia de causa genética. Rev otorrinolaringol Cir Cabeza Cuello. 2005;65:39-44.
Moro M, Almenar A, Sánchez C. Detección precoz de la sordera en la infancia. An Esp Pediatr. 1997;46:534-7.
Muñiz JF. Estudio de la correlación existente entre el efecto supresor contralateral y la fatiga auditiva mediante otoemisiones acústicas transitorias. Tesis doctoral. Valencia. 2004.
Serra MR, Biassoni EC. Modelo multidisciplinario en conservación y promoción de la audición en adolescentes. VI Congreso Iberoamericano de Acústica, FIA 2008. buenos Aires, 5, 6 y 7 de noviembre de 2008.
Suárez A, Suárez H, Rosales B. Hipoacusia en niños. Arch Pediatr Urug. 2008;79(4):315-9.