El asma es un proceso respiratorio crónico que afecta a una porción importante de la población, pues la prevalencia está aumentando en todo el mundo. Cada año aparecen más casos nuevos, unos 100.000 en España, con especial relevancia entre la población infantil. Dado que la educación de los pacientes aumenta la probabilidad del éxito terapéutico a largo plazo, el farmacéutico tiene ante sí un gran reto: mejorar los resultados sanitarios del asma y contribuir a reducir los grandes costes que esta enfermedad genera.
El asma, según el último informe del Global Initiative for Asthma1 (GINA), es un trastorno inflamatorio crónico de las vías respiratorias que en ese estado son hiperreactivas y al exponerse a diversos estímulos se obstruyen debido a la broncoconstricción, a la mucosidad y a la inflamación, reduciendo así el flujo de aire.
Existen unos factores desencadenantes que provocan su empeoramiento, como las infecciones virales, alérgenos (ácaros, animales con pelo, cucarachas, polen y hongos), humo de tabaco, contaminación ambiental, ejercicio, emociones intensas, irritantes químicos y ciertos fármacos (aspirina o bloqueadores beta).
Aunque el asma es un proceso inflamatorio de tipo crónico, se producen exacerbaciones. De esta forma, muchos pacientes precisan un tratamiento preventivo todos los días.
La gravedad de esta afección no es constante, pudiendo observarse cambios durante su existencia por lo que los agentes de la salud, entre ellos el farmacéutico, deben velar para controlarla, de modo que el paciente pueda prevenir la sintomatología molesta, así como los ataques o exacerbaciones, pueda llevar una vida normal y necesite poca --si no ninguna-- medicación de acción de alivio rápido.
Además, puesto que es una patología en cierto modo prevenible, los agentes de la salud colaborarán con el paciente para prevenir su aparición. Así, en lactantes con antecedentes familiares se evitará la exposición al humo del tabaco y alérgenos, y en los adultos, la exposición a sensibilizantes químicos en el trabajo. Los profesionales de la salud pueden realizar una gran labor de educación sanitaria, por una parte, al individuo, que está muy relacionada con el mayor o menor número de nuevos casos (incidencia); por otra, al paciente, que conlleva un aumento o reducción de la sintomatología y de las exacerbaciones asmáticas en los casos existentes (prevalencia).
Presencia de asma
El farmacéutico debe plantearse como primera cuestión si está ante una persona asmática. Para ello, debe considerar la posibilidad de asma, si ese individuo presentase alguno de los signos o síntomas siguientes1:
Sibilancias o sonidos agudos silbantes al espirar, especialmente en niños.
Antecedentes de tos que empeora por la noche, sibilancias recurrentes, dificultad respiratoria creciente u opresión torácica recurrente.
Sintomatología que aparece o empeora por la noche o en presencia de ejercicio, infección viral, animales con pelo, presencia de ácaros domésticos, humo, pólenes, aerosoles químicos o ciertos fármacos. También puede aparecer o empeorarse ante los cambios de temperatura o con muestras de emoción intensa.
Existencia de una reducción variable y reversible del flujo respiratorio.
Cuando los catarros «bajan al pecho» repetidamente o tardan más de 10 días en desaparecer o si el paciente mejora cuando se le administra medicación antiasmática.
Una vez identificado un paciente asmático, el siguiente paso corresponde a su clasificación en función de la gravedad del asma
Una vez identificado un paciente asmático, el siguiente paso corresponde a su clasificación en función de la gravedad del asma. El GINA-20021, para los adultos y niños mayores de 5 años, establece cuatro estadios que pasamos a comentar a continuación.
Etapa 1 o media intermitente
Con aparición de sintomatología con frecuencia menor de la semanal, siendo nocturna dos veces o menos al mes. El flujo espiratorio máximo (FEM) es normal entre los ataques, presentando valores del 80% o superior sobre los normales y una variabilidad inferior al 20%.
Etapa 2 o media persistente
Con frecuencia de síntomas superior a la semanal, pero inferior a la diaria, mostrándose más de dos veces al mes con carácter nocturno. El FEM es igual o superior al 80% del valor normal y existe una variabilidad del 20-30%.
Etapa 3 o moderada persistente
Con síntomas diarios (que más de una vez a la semana son nocturnos) y necesidad de uso diario de adrenérgicos β2. Además, los ataques afectan a la actividad. El FEM se sitúa en el 60-80% del valor normal con una variabilidad superior al 30%.
Etapa 4 o grave persistente
Con síntomas continuos (frecuentemente nocturnos) y una actividad física limitada, el FEM presenta un valor de menos del 60% del normal, con una variabilidad superior al 30%.
La presencia de una de las características de gravedad es suficiente para clasificar a un paciente en esa categoría. Hay que tener en cuenta que, en cualquier grado de gravedad, se puede presentar un ataque asmático grave.
Prevalencia
Debido a una ambigüedad de la definición de la patología, los datos de diferentes estudios no son exactamente comparables. La mayoría de los estudios hacen referencia a la prevalencia acumulada del asma, es decir, individuos con diagnóstico de asma, independientemente de que estén o no sintomáticos. Actualmente se considera más la prevalencia actual o de asma activo, es decir, personas que tienen diagnóstico de asma y que han presentado síntomas en los últimos doce meses.
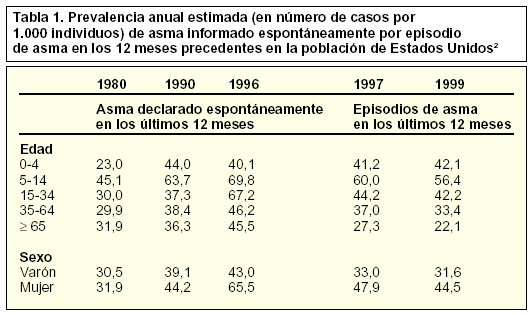
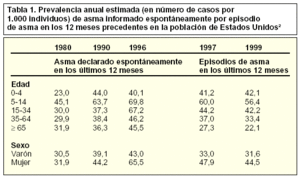
En Estados Unidos, entre 1980 y 1996, ante la pregunta de si el sujeto había tenido asma en los últimos 12 meses, 54,6 de cada 1.000 habitantes respondieron afirmativamente. En 1997, ante la cuestión de si habían sido diagnosticados de asma alguna vez en la vida, se estimó una prevalencia de 96,6 por cada 1.000 habitantes, pero cuando se preguntó si habían tenido algún ataque de asma en los últimos 12 meses, sólo un 40,7 por cada 1.000 habitantes respondieron positivamente. En ambas definiciones de prevalencia ésta fue mayor en el rango de edad de 5 a 14 años y en el sexo femenino2 (tabla 1).
En los datos sobre nuestro país del estudio ISAAC (The International Study of Asthma and Allergies in Childhood), en niños de 13-14 años, ante la pregunta de si habían tenido alguna vez asma se respondió afirmativamente en un intervalo entre 62 y 163 por 1.000 habitantes3. En el estudio ISAAC global4 se analizaron las prevalencias también de otros países, obteniéndose las mayores prevalencias en Reino Unido, Nueva Zelanda, Australia e Irlanda, con más de 300 casos por 1.000 habitantes, y las más bajas en Indonesia, Rusia o Albania, con cifras aproximadas de sólo 20 casos por cada 1.000.
Los estudios epidemiológicos muestran un aumento de la prevalencia en las dos últimas décadas independientemente de la forma utilizada para su estimación
Cuando en nuestro país se incluyen, además de la presencia de síntomas relacionados con el asma en los últimos 12 meses, los datos correspondientes a un test de provocación bronquial positivo (prevalencia actual del asma), los resultados oscilan entre 40 y 70 por 1.000, siendo similar a los hallados en otros países (46-60 por 1.000)5.
En España, en una población de 20 a 44 años, combinando respuestas a un cuestionario con resultados de un test de metacolina se observó una prevalencia en el rango de 10-47 casos por 1.000 habitantes6.
En adultos, el estudio EERCS7(European Community Respiratory Health Survey) pone también de manifiesto una gran variabilidad geográfica de la prevalencia, ofreciendo los mayores datos en Reino Unido (80 por 1.000) y los menores en los países mediterráneos, como Grecia, con 20 por 1.000.
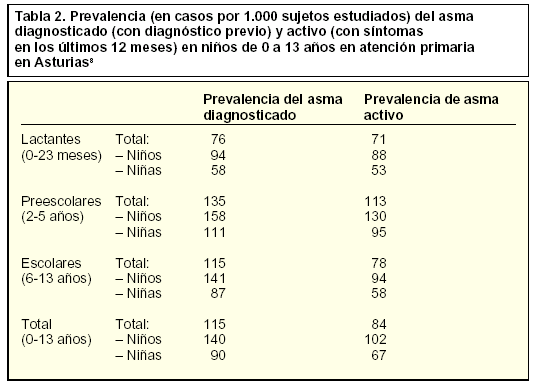
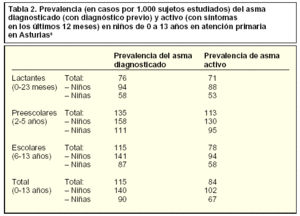
Al igual que lo observado en Estados Unidos, la prevalencia es mayor en niños que en los adultos8 (tabla 2). Existe también una variación en función de la zona geográfica y el clima. Así, se observa una mayor prevalencia en las zonas costeras que en las del interior, debido probablemente a una serie de factores ambientales como una mayor carga alergénica, especialmente en lo referente a ácaros e incluso de tipo infeccioso que se dan con mayor frecuencia en las zonas costeras. El estilo de vida y el grado de desarrollo de la sociedad también influyen en la tasa citada.
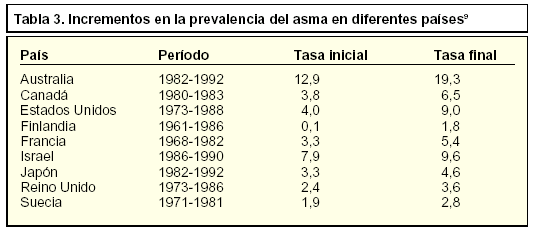
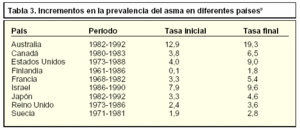
Lo realmente importante es que los estudios epidemiológicos muestran un aumento de la prevalencia en las dos últimas décadas independientemente de la forma utilizada para su estimación (tabla 3)9, especialmente en los nacidos después de 1960, sin que se conozcan bien las causas de este fenómeno10. A principios de los años ochenta se consideraba la infección como desencadenante potencial de la sensibilidad alergénica. A finales de esa década se publicó la teoría higienista, según la cual habría una relación entre número de hijos y posición que cada uno ocupa. Una posible hipótesis actual de este incremento es relativa a una exposición superior a los factores conocidos de riesgo y a una mayor susceptibilidad al desarrollo de asma por motivo de otras exposiciones en el útero y en la infancia, lo cual podría ocurrir mediante una respuesta inmunitaria mediada por una reducción de los linfocitos T helper tipo 1 (TH1) y un aumento de los de tipo 2 (TH2)11.
La tendencia de la prevalencia del asma en España está en función de la edad. En los últimos 8 años la tasa de asma en niños de 6-7 años ha pasado de 80 a 100 casos por 1.000 habitantes, sin embargo, en la edad de 13-14 años se ha estabilizado en 100 por 1.00012. No obstante, el incremento en países como Estados Unidos es aún mayor: la prevalencia de asma infantil ha crecido un 4% desde 1980 a 1996, aunque ha permanecido estable desde 199713.
Incidencia
En cuanto a la incidencia, en España el seguimiento del estudio ECRHS, en los intervalos 1991-93 y 1998-99 en individuos de 22 a 44 años, muestra una tasa del 55,3 por 1.000 individuos (IC: 42,8-71,6), siendo sensiblemente superior en mujeres (68,8 por 1.000) que en varones (40,4 por 1.000)14. La hiperreactividad bronquial fue el predictor más fuerte de la incidencia del asma, independientemente de la presencia de sintomatología asmática. Del mismo modo, la presencia de síntomas previos de asma se ha asociado con una mayor incidencia, si bien parte de esta asociación se explica por un aumento de la hiperreactividad bronquial que probablemente indica la existencia de un subgrupo de individuos con síntomas o hiperreactividad bronquial, posiblemente no diagnosticados y sin conocimiento de presentar asma, que se diagnosticarán en los años posteriores14.
Aunque se detectan variaciones geográficas en función del clima, en España se estima de forma global la aparición de 100.000 casos nuevos cada año.
La tendencia global indica que la incidencia aumenta o disminuye en función del grupo de edad: aumenta en menores de 15 años y en mayores de 30, observándose una gráfica en U, con picos en niños menores de 10 años y mujeres de 30 o más15,16. Además de una tendencia en aumento de la prevalencia, el estudio ECRHS muestra un incremento generacional del asma en la tasa de incidencia15, el cual depende también de la edad. Así el riesgo relativo de presentar asma, respecto a los nacidos en 1946-50, es 1,12 en la cohorte de individuos nacidos en el intervalo 1951-55, 1,39 en la de 1956-60, 2,01 en la de 1961-65 y 2,33 en la de 1966-71, lo que indica una incidencia mayor en los subgrupos más jóvenes.