Intervención en dislipemia
La elevación de los valores adecuados de los lípidos plasmáticos constituye un factor principal de riesgo cardiovascular, especialmente para la cardiopatía isquémica, por lo que el objetivo estará centrado en la reducción de sus concentraciones en sangre.
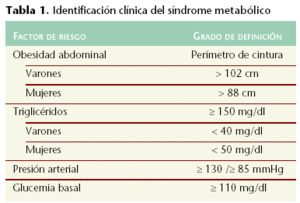
Un elemento fuertemente asociado con esta elevación lo constituye la falta de actividad física, que además predispone al sobrepeso y a la obesidad. Assmann et al1 mostraron una correlación negativa del peso corporal con las concentraciones de cHDL, y positiva con los de colesterol y triglicéridos. Además, en el caso de coexistir al menos tres de las circunstancias descritas en la tabla 1, se estará ante la presencia del llamado síndrome metabólico, que es preciso identificar y corregir debido a la importante elevación que produce en el riesgo cardiovascular.
Por todo lo expuesto, el objetivo primario del manejo de la dislipemia consiste en la identificación y tratamiento de los individuos con alto cLDL. La enfermedad cardiovascular es de etiología multifactorial y la hipercolesterolemia debe considerarse en el contexto de otros factores de riesgo, por lo que es importante evaluar el riesgo cardiovascular total. Dos conjuntos importantes de recomendaciones deben ser del uso habitual del farmacéutico: el III informe para adultos (ATP III) del NCEP2 de Estados Unidos y el documento de consenso sobre el Control de la Colesterolemia en España3.
Una vez determinado el valor plasmático de lípidos, así como identificado a otros factores de riesgo concomitantes, se determina el valor de riesgo (tabla 2) mediante el que:
* Se establece el objetivo de cLDL.
* Se determina la necesidad de cambios en el estilo de vida.
* Se determina el umbral para el inicio del tratamiento farmacológico.
Muy recientemente (julio de 2004), el NCEP ha modificado los objetivos de cLDL para los pacientes de alto riesgo, a partir de los últimos estudios publicados, rebajándolos en algún caso hasta < 70 mg/dl4.
Tratamiento
La primera actuación terapéutica ante el paciente dislipémico ha de ser de tipo no farmacológico, mediante la instauración de un cambio en los hábitos de vida.
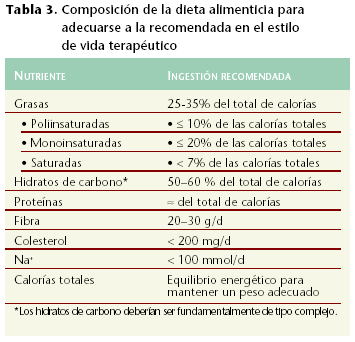
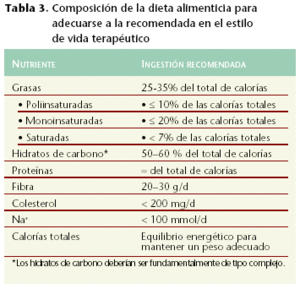
Dada la influencia que la alimentación tiene sobre este factor de riesgo, el ajuste de su composición cualitativa y cuantitativa es primordial (tabla 3).
Se recomienda actualmente la adición de 2 g diarios de fitoesteroles o fitoestanoles5 (fitoesteroles 5-α reducidos) que se hallan en vegetales no refinados, ya que al ser estructuralmente similares al colesterol bloquean su absorción intestinal, una etapa clave en su transporte reverso. Igualmente, se recomienda la ingestión diaria de 10 a 25 g de fibra soluble (betaglucanos de avena integral) por su efecto sobre la reducción del cLDL.
El tratamiento farmacológico se lleva a cabo con fármacos que actúan en el metabolismo lipídico, con resultado de reducción de la tasa de episodios coronarios mayores, tanto en prevención primaria como secundaria. Como primera elección se recurre a los inhibidores de la hidroximetil-glutaril CoA reductasa o estatinas, si bien, fibratos, secuestrantes de sales biliares y niacina tienen importantes usos.
Intervenciones en dislipemia
Las intervenciones fundamentales se ubican en el campo preventivo, tanto primario como secundario.
Las intervenciones en prevención primaria se basan principalmente en la modificación del estilo de vida de la población mediante el incremento de la educación sanitaria suficiente para traducirse en reducciones de la ingestión de grasas saturadas y colesterol, así como a un aumento en la realización de actividad física y un mayor control del peso. El objetivo de este tipo de intervenciones es la reducción del riesgo cardiovascular, tanto a corto como a largo plazo mediante la reducción de las concentraciones de cLDL hasta los valores adecuados para cada categoría de riesgo (tabla 2).
En prevención secundaria, las intervenciones conducentes a las modificaciones del estilo de vida son también prioritarias. No obstante, en estas condiciones es preciso, en muchas ocasiones, instaurar un tratamiento farmacológico, que no es cumplido adecuadamente, sobre todo, si existe simultáneamente un proceso hipertensivo, diabético o de coronariopatía. Al cabo de un año de tratamiento, la tercera parte de los pacientes lo han abandonado, y pasados 5 años, este porcentaje alcanza a la mitad de los pacientes6,7. Por este motivo, la implicación total del farmacéutico en el cumplimiento terapéutico es de trascendental importancia para la consecución de los objetivos de cLDL8.
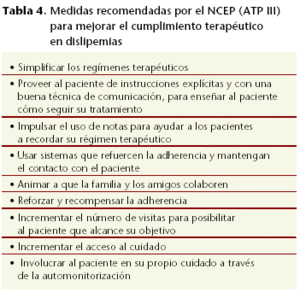
Las medidas2 que se han observado que contribuyen a lograr una mayor adherencia al tratamiento se resumen en la tabla 4.