El coste de la hipertensión arterial (HTA), si bien es muy elevado, no viene condicionado por el de los fármacos antihipertensivos sino por las complicaciones, normalmente cardiovasculares, que provoca esta patología. Por tanto, la reducción del coste de la HTA debería estar dirigida principalmente hacia actividades que redujeran dicha problemática.
La HTA es un factor mayor de riesgo en la etiología del accidente cerebrovascular agudo (ACVA) o de la enfermedad coronaria. Ahora bien, aunque es decisivo en la predisposición hacia dichas patologías, tiene la ventaja de ser modificable por diferentes agentes externos.
La presencia de HTA comporta un incremento del riesgo1,2 equivalente a un factor multiplicador de:
2 en la enfermedad coronaria.
3,8 para el ACVA.
4 cuando se trata de insuficiencia cardíaca congestiva.
Si bien las antiguas guías3 sobre esta patología apuntaban hacia unos mayores valores en la medida de la presión arterial sistólica y diastólica, en la actualidad dichos valores han sido rebajados4. A pesar de ello y de las bien conocidas consecuencias que la falta de control conlleva, el problema comienza en la falta de diagnóstico.
La Sociedad Española de Hipertensión-Liga Española para la Lucha contra la Hipertensión Arterial (SEH-LELHA)5 acaba de poner en marcha un programa en colaboración con los farmacéuticos comunitarios cuyo objetivo es duplicar el número de hipertensos diagnosticados, dado que el 60% de los 8 millones de pacientes hipertensos que hay en España no son conscientes de serlo por no tener un diagnóstico previo de su enfermedad. El siguiente paso consiste en proporcionar un adecuado control al paciente hipertenso, una vez diagnosticado correctamente. Por este motivo, el programa de la SEH-LELHA5 posee otro objetivo importante: aumentar la cifra de hipertensos controlados hasta alcanzar un mínimo del 50% de los pacientes.
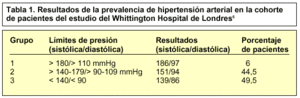
En esa línea de actuación, investigadores británicos del Whittington Hospital de Londres6 han realizado muy recientemente un estudio en el que, en colaboración con farmacéuticos de oficina, detectan y clasifican por orden de gravedad a los pacientes con HTA (tabla 1), para después ejercer acciones personales.
En este estudio, a pesar de que los autores toman como umbral de HTA las cifras de >= 160/95 mmHg, hallan una prevalencia de la patología del 46,9%. Pero apuntan que si hubieran usado el límite de >= 140/90, como se recomienda recientemente, la prevalencia de HTA hubiera ascendido hasta el 53% de los pacientes analizados. De los pacientes que presentaban cifras superiores a 160 y 95 mmHg, sólo el 73,9% recibía tratamiento y casi la mitad no tenía controlada adecuadamente su presión.
Lo expuesto nos lleva a una primera conclusión: los pacientes hipertensos que están diagnosticados y controlados adecuadamente son una minoría, estimándose en España solamente entre el 13 y el 24%7,8, y presentando cifras similares en estudios realizados en otros países: 16% en el Reino Unido6 o 21% en Estados Unidos8.
Repercusión económica
Según lo expuesto, el coste provocado por las complicaciones secundarias a la HTA es muy considerable, habiendo por ello una gran preocupación por obtener una mejor relación coste/efectividad en el tratamiento de esta patología, por lo que se dirigen considerables esfuerzos a la definición de protocolos de evaluación, interrelación entre los diferentes niveles asistenciales y obtención de indicadores de calidad del seguimiento farmacoeconómico.
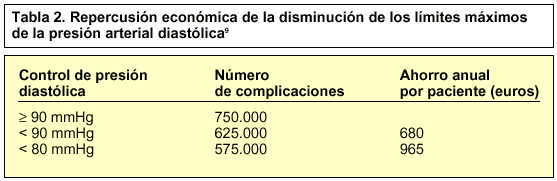
El primer paso sería la reducción del número de complicaciones, lo que se podría traducir en un descenso de la utilización de recursos sanitarios directos. En ese sentido, en un primer análisis de un estudio farmacoeconómico9 se analiza, desde un plano teórico, la repercusión económica que se obtendría a partir de la reducción de los límites de presión arterial. Los estudios clínicos que conducen a las cifras reconocidas por el The sixth report of the Joint National Committee on detection, evaluation and treatment of High Blood Pressure (JNC VI) apuntan la posibilidad de que el tratamiento antihipertensivo podría beneficiar al paciente si se obtuviera como objetivo una menor cifra de presión diastólica, rebajando ésta hasta 80-85 mmHg. A partir de esta idea desarrollan un modelo de Markov en el que se establece, a partir de una cohorte de pacientes, el estimado de complicaciones cardiovasculares para, a continuación, calcular éste en función del descenso en la presión diastólica conseguida de forma que se llegue al coste total de la enfermedad. Se observa que cuanto menor fuera el objetivo de presión arterial, mayor sería el ahorro conseguido, estimándose en 850 dólares por paciente y año el ahorro obtenido, con la consecución de una presión diastólica menor de 80 mmHg (tabla 2).
Se han realizado estudios en los que se analizaba el distinto comportamiento y su repercusión en el consumo de recursos sanitarios directos cuando se somete a un grupo de pacientes a un control más estrecho de su presión arterial. En este sentido, Raikaou et al10, actuando sobre un grupo de intervención en el que no se deja que sus cifras de presión arterial sobrepasen los valores de 150 y 85 mmHg, advierten una notable reducción del 18,67% del coste de las complicaciones hospitalarias con respecto a un grupo de pacientes en el que se observa una conducta habitual. Es de destacar que dicho incremento en el control de la presión arterial conlleva un aumento del coste de los fármacos utilizados, dado que, entre otras cosas, se aumenta su cumplimiento terapéutico, de modo que se realizan más variaciones en la posología inicial. A pesar de ello, el coste final total presenta un descenso de 210 libras esterlinas por paciente y año (tabla 3).
HTA asociada a diabetes mellitus
Si los parámetros farmacoeconómicos son deficientes en el caso de la HTA aislada, cuando está asociada una diabetes mellitus (DM) el problema se agrava aún más. En Estados Unidos se estima en 50 millones el número de personas con HTA, de las cuales aproximadamente 3 millones presentan una DM concomitante11. Por este motivo, el riesgo de complicaciones micro y macrovasculares aumenta considerablemente. Los límites que se consideran actualmente idóneos en este caso se reducen a 130/85 mmHg.
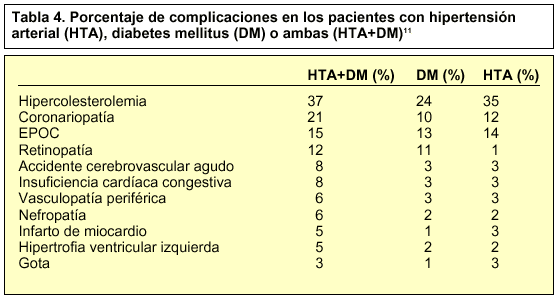
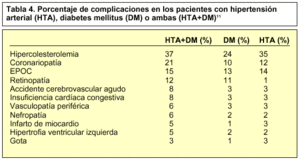
Se ha evaluado la prevalencia de las principales complicaciones en pacientes únicamente hipertensos, así como en diabéticos estrictos, comparándose a continuación la tasa de tales problemas con las de los pacientes hipertensos y diabéticos simultáneos11. El resultado es una potenciación de ciertas complicaciones en estos últimos (tabla 4).
El coste provocado por las complicaciones secundarias a la HTA es muy considerable, habiendo por ello una gran preocupación por obtener una mejor relación coste/efectividad en el tratamiento de esta patología
La traducción económica de lo expuesto es una potenciación simultánea de los costes de la enfermedad. Amin et al11 han analizado el coste anual de los pacientes con HTA o DM aisladamente y el de aquellos que tienen ambas patologías de forma simultánea, evidenciando que existe un coste superior al de la simple adición de los costes de cada una de ellas (tabla 5).
Actuación farmacéutica
El farmacéutico, en función de la proximidad y frecuencia de contacto con el paciente hipertenso, está en la disposición idónea para la implementación de programas de atención farmacéutica dirigidos hacia la disminución de las complicaciones originadas en la HTA y, por tanto, a colaborar en la disminución del consumo de recursos sanitarios directos.
Las bases sobre las que estarían argumentados dichos programas estarían fundamentadas en los siguientes pilares básicos: potenciación de los cambios en los hábitos de vida (obesidad, tabaquismo, sedentarismo), detección de nuevos casos, enseñanza de las complicaciones, potenciación del cumplimiento terapéutico y mayor seguimiento terapéutico (especialmente cuando existen patologías concomitantes como diabetes mellitus, hipercolesterolemia, etc.).
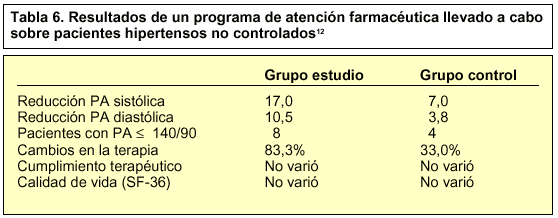
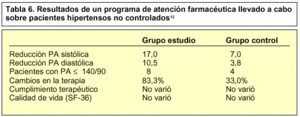
Mehos et al12 han analizado recientemente un programa de atención farmacéutica en el que se combinan varios de los factores expuestos (mayor intervención en el control de la medida de presión arterial, cumplimiento terapéutico y calidad de vida relacionada con la salud) en hipertensos no controlados, obteniendo al cabo de 6 meses de intervención una mayor disminución de las cifras de la tensión respecto de un grupo en el que no se ejerce ninguna acción. Del mismo modo, el número de pacientes que alcanza la cifra objetivo de 140/90 mmHg es doble en el grupo analizado que en el controlado (tabla 6).
Las intervenciones farmacéuticas que estén dirigidas hacia la disminución de las complicaciones cardiovasculares de la HTA redundarán en un aumento de la salud así como en un descenso notable de los costes de la patología
En conclusión, las intervenciones que estén dirigidas hacia la disminución de las complicaciones cardiovasculares de la HTA redundarán en un aumento de la salud, así como en un descenso notable de los costes de la patología.