En la primera parte de este trabajo, la autora revisó la medicación y la teratogenicidad de las mujeres embarazadas. En esta segunda parte, aborda las patologías, los síntomas y el seguimiento de la mujer embarazada, así como el papel del farmacéutico en la evaluación del estado de este tipo de pacientes.
En la segunda parte de este trabajo de revisión sobre la atención farmacéutica de las mujeres embarazadas hablaremos de las patologías y síntomas típicos de la etapa gestacional, los cuidados odontológicos y dietéticos, y los objetivos del programa de seguimiento.
Patologías y síntomas típicos
Diabetes gestacional7,16
Afecta al 2-3% de las mujeres embarazadas. Durante el embarazo aparecen desequilibrios metabólicos, uno de ellos es la necesidad de un mayor aporte de insulina al precisar una mayor utilización de glucosa. Conforme avanza la gestación se produce un aumento en las necesidades de insulina.
La glucosuria es válida como detector de diabetes gestacional cuando se obtiene también en una segunda muestra de orina en ayunas.
Náuseas y vómitos
Afecta al 80% de las mujeres embarazadas. Normalmente aparecen entre 7-12 semanas de embarazo. Existen muchas teorías sobre esta etiología, una de ellas está relacionada con la producción de gonadotropina cariónica (HGC), ya que se ha observado una relación entre la aparición de los síntomas y un aumento de los niveles de HCG.
Las recomendaciones previas al tratamiento farmacológico consisten en realizar comidas frecuentes (cada 2 horas), poco abundantes. Este fraccionamiento de la ingestión persigue no sobrecargar el estómago evitando que tenga excesivo volumen y desequilibre energéticamente a la gestante. La dieta debe ser rica en glúcidos y pobre en grasas, sustituir el agua por zumo de manzana o uva o bebidas azucaradas. Si las náuseas aparecen sólo por la mañana, se aconseja permanecer unos minutos incorporada en la cama tras despertarse. Evitar preparados con hierro hasta que desaparezcan las náuseas o vómitos. El tratamiento de elección es la combinación entre doxylamina y piridoxina13,17. También se pueden utilizar los antagonistas H1 (dimenhidranato, hidroxicina, meclicina y fenotiacina, proclorperacina y prometacina). La administración de los antieméticos se realizará 30 minutos antes de cada comida hasta la desaparición de los síntomas17.
Cuando las náuseas y vómitos son abundantes hasta causar deshidratación, acidosis y pérdida de peso, se trata de Hiperemesis grávida y su tratamiento se realiza mediante la rehidratación con agua glucosa y electrólitos y la administración de antieméticos, reposo absoluto en régimen de hospitalización17.
Pirosis
El reflujo gastroesofágico (RGE) se presenta como problema frecuente en mujeres embarazadas siendo más frecuente en el tercer trimestre. La pirosis se suele presentar con una frecuencia tres veces superior en mujeres gestantes que en no gestantes.
Las causas son las mismas que para el resto de la población, pero la más importante es el descenso de la presión del esfínter esofágico inferior por debajo de 10 mmHg por la acción de estrógenos y progesterona. Otro factor importante en el embarazo es el aumento de la presión abdominal; existe un aumento de la presión intragástrica en mujeres embarazadas dos veces superior a los controles. En este caso se deben evitar los medicamentos que reduzcan la presión del esfínter esofágico inferior (EEI), anticolinérgicos, antidepresivos, teofilina, prostaglandinas y antagonistas del calcio18.
En el caso de ser necesario el uso de medicamentos, se recomienda el uso de antiácidos no absorbibles (sales de aluminio, magnesio, sulcralfato, ranitidina, famotidina y metoclopramida) y el único que está contraindicado es el misoprostol, ya que al tratarse de una prostaglandina puede inducir una hemorragia y un aborto13.
Anemia7
Se observa hasta en el 80% de las embarazadas. Hay que distinguir entre anemia franca y dilucional o falsa; esta última se da porque existe un aumento de volumen plasmático y un aumento de la masa eritrocitaria, pero existiendo una desproporción a favor del volumen plasmático. El diagnóstico se realiza mediante la medida de hemoglobina y siendo ésta menor de 10 g/dl. Como tratamiento se deben proporcionar 300 mg de sales de hierro dos veces al día.
La anemia de embarazo más grave es la eritoblastosis fetal que es una anemia hemolítica en sangre fetal motivada por la transmisión transplacentaria de anticuerpos maternos originados por una incompatibilidad de grupo sanguíneo o de Rh entre madre e hijo. Durante la gestación no hay comunicación entre sangre fetal y materna, ya que lo impide la placenta. Sin embargo, en el momento del parto se pueden poner en contacto momentáneo ambas sangres. Los hematíes Rh positivos del feto se ponen en contacto con los del Rh negativo materno. El niño nace sin ningún problema, pero la madre se queda «contaminada» de forma que el sistema inmunitario fabrica anticuerpos anti-Rh que destruyen hematíes intrusos. En el siguiente embarazo, los anticuerpos anti-Rh de la madre atraviesan la placenta y acceden a la sangre del nuevo feto y, si es Rh positivo, sus hematíes serán destruidos, produciéndose su hemólisis o kernicterus.
Como tratamiento se administra gammaglobulina anti-Rh a la madre después del parto (aborto).
Hipertensión gestacional7
Aparece durante el embarazo sin ningún otro síntoma asociado; regresa a niveles normales en un corto espacio de tiempo (no superior a 10 días). Los márgenes de presión que se dan para diagnosticar una hipertensión son:
P sistólica > 1.420 mmHg (o un incremento de 30 mmHg)
P diastólica > 90 mmHg (o un incremento de 15 mmHg).
La preeclampsia se presenta con hipertensión arterial, proteinuria (albuminuria) y/o edema (puede representar un aumento de peso de 2 kg) y aparece entre la vigésima semana de gestación y la primera tras el parto. Se produce por una disminución del flujo sanguíneo en el aparato genital, originando una isquemia uteroplacentaria, por lo que se secretan sustancias presoras (serotonina) que producen vasoconstricción generalizada y se activa el sistema renina-angiotensina-aldosterona. Como tratamiento no se debe utilizar diuréticos pues alteran el equilibrio electrolítico. El fármaco de elección en el tratamiento de la preeclampsia es la hidralacina.
La eclampsia es un cuadro comatoso con ataques o crisis convulsivas. Aparece con una frecuencia de 0,03%.
Estreñimiento2
El estreñimiento es muy frecuente en embarazadas, sobre todo en la fase final del embarazo, como consecuencia de la reducción de motilidad gastrointestinal y del retraso del vaciado intestinal que produce la presión del útero. Como laxantes de primera elección se utilizan los formadores de bolo, pues no se absorben; como medida ante el manejo de estos laxantes se debe ingerir agua en abundancia para evitar la obstrucción. Como laxantes de segunda línea se pueden utilizar los estimulantes. Son de categoría C, por lo que se deben utilizar bajo supervisión médica, ya que pueden producir desequilibrios hídricos. Los supositorios de glicerina se absorben parcialmente, y se ha demostrado que pueden causar efectos teratogénicos en animales.
Hemorroides2
En la gestación es muy frecuente la formación de hemorroides por la compresión de los vasos mayores del área anorrectal. Los antihemorroidales tópicos se consideran medicamentos seguros, pero deben elegirse con cuidado, porque algunos de los principios activos podrían afectar también al feto.
Melasma
Se trata de una hiperpigmentación muy común en las embarazadas19. La mayoría de los autores desaconsejan tratar esta situación en el embarazo20. Las medidas preventivas son muy útiles; una de ellas es utilizar cremas con alto factor de protección solar.
Otros datos de interés
Cuidados odontológicos durante el embarazo21
Caries dental. Durante el embarazo se observa un aumento del número de caries. Las causas pueden ser los cambios de hábitos alimentarios; tendencia al abandono de la higiene bucal; erosión por ácido en las superficies linguales de los dientes en las mujeres con náuseas o vómitos. El tratamiento es preventivo y se trata de un cepillado correcto tres veces al día con una pasta fluorada y colutorio también con flúor.
Gingivitis. Debido a los cambios hormonales se produce un aumento de las prostaglandinas y una alteración del sistema fibrinolítico. Puede ser prevenida y controlada mediante la utilización de medidas adecuadas para el control de la placa dental.
Dieta22
Durante el embarazo, las necesidades nutricionales aumentan, ya que la dieta debe proporcionar suficiente energía y nutrientes para:
Satisfacer los requerimientos nutricionales de la madre.
Permitir el crecimiento de estructuras como el útero, la placenta y los pechos.
Permitir a la madre acumular las reservas necesarias para el crecimiento del feto y para la lactancia después del parto.
Al igual que el oxígeno, los nutrientes pasan desde la placenta al feto gracias al cordón umbilical. En cuanto a la distribución de las necesidades durante los primeros meses del embarazo la mayor parte de las mujeres no necesita comer más de lo normal, ya que el organismo se vuelve mucho más eficiente para absorber y utilizar los nutrientes a partir de los alimentos (p. ej., los requerimientos de calcio pueden satisfacerse enteramente si la dieta se ajusta a las recomendaciones [800 mg/día] y se obtienen cantidades suficientes de vitamina D necesaria para la absorción intestinal del calcio por exposición a la luz del sol o a través de los alimentos). En cambio, a partir de las 20 semanas de embarazo, el aumento de tamaño del feto es considerable y se incrementa la demanda de nutrientes. Las reservas que la madre ha acumulado durante los primeros meses del embarazo se movilizan a partir de entonces para satisfacer las necesidades del feto. En los últimos meses, el feto acumula proteínas y grasa, aumentando al mismo tiempo la demanda de calcio y fósforo a causa del desarrollo del esqueleto.
Las pautas dietéticas a establecer en la mujer embarazada están destinadas a conseguir un aumento gradual y adecuado del peso. Como media, la ganancia de peso durante el embarazo se estima en unos 12,5 kg en total. Durante las 20 primeras semanas, si la mujer come para satisfacer su apetito, ganará unos 3,5 kg, y a partir de entonces incrementará unos 0,5 kg por semana hasta el final del embarazo. Si se aumenta demasiado de peso puede producirse una subida de la presión arterial y aumentar el riesgo de ser obesa en el futuro. Es por ello que, aunque no se debe restringir la ingestión de alimentos o hacer dieta durante el embarazo, tampoco se debe incrementar innecesariamente la ingestión de alimentos hasta el último trimestre de gestación.
También es importante tener en cuenta el peso de la mujer en el momento de la concepción. Las mujeres delgadas y que ganan pocos kilos durante el embarazo tienen 10 veces más riesgo de dar a luz un hijo de poco peso. El embarazo en las mujeres obesas en cambio supone un mayor riesgo de enfermedades perinatales, como hipertensión arterial, la diabetes y el agravamiento de la obesidad tras el parto. Algunos autores consideran que se debe intentar reducir la ganancia de peso de la mujer obesa entre 5 o 6 kg sin riesgo para el feto, sin descender por debajo de las 1.600-1.800 kcal diarias.
Durante el embarazo debe producirse un aumento paulatino de la ingestión energética total. En el segundo trimestre se recomienda incrementar la ingestión en 200 kcal por día; en los últimos 3 meses del embarazo los requerimientos de energía aumentan 300 kcal por día. En este período, el gasto energético para la actividad física es generalmente menor. Si la madre no ingiere suficientes alimentos y sus reservas lipídicas son bajas, el feto crece más lentamente y el niño puede tener bajo peso al nacer.
Recomendaciones dietéticas
Aceites y grasas
Limitar el consumo (el promedio de aporte energético en forma de lípidos en nuestra población de mujeres embarazadas supera el 45%). Evitar los guisos y las salsas tipo mayonesa. Siempre son preferibles los aceites vegetales (oliva) y margarinas que la grasa de animales (mantequilla, crema de leche, manteca).
Frutas
Consumir la fruta del tiempo y la propia de la región. Debe estar presente en la alimentación de todos los días. Preferible incluso en 3-4 de las ingestiones diarias. La fruta es un alimento ideal para la suplementación de la dieta durante el embarazo. Aporta vitaminas hidrosolubles.
Verduras, tubérculos y hortalizas
Deben consumirse todos o casi todos los días en alguna de las ingestiones. Es un alimento óptimo, junto con las frutas, para la suplementación, debido a su elevada densidad de micronutrientes.
Legumbres
Deberá incrementarse su consumo, que casi ha desaparecido en nuestra dieta. Es un grupo de alimentos muy energético. Cuando no son habituales y se incluyen en la dieta, debe restringirse el consumo de los otros.
Leche y derivados
El consumo de 1-2 litros diarios de leche es adecuado durante el embarazo; mejor si está suplementado con vitaminas lioposolubles. En caso de intolerancia a la lactosa, es necesaria la suplementación de calcio a dosis de 600 mg/día.
Huevos
Se considera adecuado el consumo de 2-4 huevos semana. Cantidades superiores no parecen perjudiciales para el curso del embarazo, aunque aumentan notablemente el aporte de colesterol dietético.
Carnes
Es preferible el consumo de carnes magras y a la plancha, incluso retirando las porciones de grasa y la piel de las aves. Deberán estar presentes en una de las dos ingestiones importantes del día (comida o cena). La carne puede ser sustituida por pescado o huevos. Hay que evitar las hamburguesas o las salchichas, por su composición variable y no siempre bien conocida, con elevada cantidad de grasa de origen animal.
Pescados y mariscos
En conjunto aportan tantas o más proteínas, vitaminas y minerales que la carne, pero con menor aporte energético y de grasas (mayor densidad de micronutrientes). Alternativamente con la carne y los huevos deberán estar presentes en las comidas principales. Los pescados azules pueden consumirse de igual manera que los blancos. Son recomendables incluso 2-3 raciones por semana.
Hay que proporcionar un espacio y tiempo para que la gestante pueda expresar todas sus dudas o temores
Embutidos y patés
Su consumo debe ser limitado. No debe formar parte de la alimentación habitual por su elevado contenido en grasas saturadas.
Quesos curados y semicurados
Consumo limitado a cantidades moderadas por su elevado valor energético. Muy útil, junto con la leche completa, para la suplementación nutricional de mujeres que afrontan el embarazo en estado de delgadez. Aportan calcio en cantidades importantes.
Azúcar y miel
De consumo limitado. Los azúcares de rápida utilización no deben superar el 10% de la energía total de la dieta.
Pastelería
De consumo limitado. Son un alimento con elevado poder energético, de composición muy variable, con hidratos de carbono de rápida utilización y grasas no siempre bien controladas, en muchas ocasiones saturadas.
Cereales (pan-arroz-pasta)
Deben constituir la base de la alimentación. Sería deseable que los hidratos de carbono alcanzasen un porcentaje superior al 50% de la energía total de la dieta. No obstante, hay que evitar alimentos muy refinados. Es importante fomentar el consumo de alimentos integrales, con elevada cantidad de fibra dietética.
Frutos secos
Su consumo debe ser limitado debido a su elevado valor energético.
Bebidas alcohólicas
Deben evitarse completamente durante la gestación.
Objetivos del programa de seguimiento1
Captación temprana (antes de la semana 12) de las gestantes.
Detección de factores de riesgo o enfermedades que puedan incidir negativamente en el desarrollo de la gestación.
Proporcionar un espacio y tiempo para que la gestante pueda expresar todas sus dudas o temores, y en las que podamos dar información acerca de hábitos sanos durante su gestación, aprovechando una mayor motivación en la mujer durante esta etapa hacia las actividades de educación para la salud.
Seguimiento del embarazo
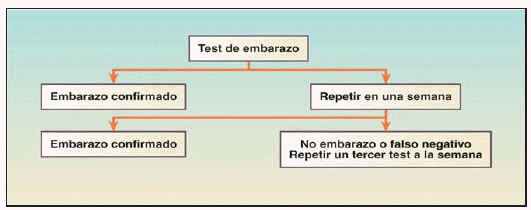
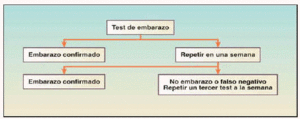
A una mujer de edad fértil que consulta por presentar amenorrea, una vez transcurridos 10 días de la primera falta de la menstruación, se le recomienda la realización del test de embarazo. La actitud ante los resultados del test se recogen en la figura 11.
Fig. 1. Esquema de la actitud del farmacéutico ante los resultados del test de embarazo1.
En la comunicación de la positividad del test y, por tanto, del embarazo, se cita a consulta programada lo más pronto posible.
Primera consulta
Se realizará entre las 6 y 8 semanas y tendrá los siguientes objetivos:
Se actualizará su historial farmacológico y patológico, incidiendo sobre antecedentes personales y familiares con riesgo de transmisión, hábitos dietéticos y tóxicos.
En la hoja de seguimiento, se realizará mediante el protocolo Dáder23, aunque en este caso adaptado, porque el embarazo no es un estado patológico. Se recogen además de los datos personales e historial, los datos referidos a la fecha de su última regla (FUR); si no es posible, se registrarán los datos de sus últimos ciclos, y la fecha de probable parto (FPP) que haya calculado su ginecólogo/a. También recogemos sintomatología referida por la gestante (náuseas).
En la hoja de exploración general se monitorizarán datos generales como: talla y peso; presión arterial; evidencia de edemas y datos analíticos como hemograma (hematocrito y hemoglobina), glucemia basal, ácido úrico (importante durante la gestación, pues se asocia con eclampsia), orina elemental y urinocultivo, serología de lúes, rubéola y toxoplasma, y factor Rh.
Segunda consulta
Se realizará en torno a la semana 12, con los siguientes objetivos:
Realización de exploración general de los parámetros monitorizados.
En cada visita se revisará la presencia de factores de riesgo para la gestación.
Educación sanitaria y dudas y temores a los que refiera la gestante.
Tercera visita
Entre la semana 16 y 20 de gestación. Se sigue la protocolización de la visita, igual que en la segunda.
Cuarta visita
Entre las semanas 24 y 25 de gestación, con los siguientes objetivos:
Se sigue el protocolo al igual que en visitas anteriores.
Si la gestante no está inmunizada de tétanos, se puede administrar la vacunación con el fin de asegurar una buena respuesta inmunitaria en la fecha del parto.
Quinta visita
En la semana 28 de gestación. Se trata de seguir el protocolo de seguimiento incidiendo en la educación sanitaria, fomentando la lactancia materna.
Sexta y última visita
Entre la 36 y 38 semana de gestación, con la intención de:
Seguir el protocolo de seguimiento a la mujer gestante.
Insistir en la conveniencia de la lactancia materna.
Explorar dudas y temores acerca del parto.
Los farmacéuticos pueden desempeñar un papel fundamental en el seguimiento de una gestante, detectando tempranamente irregularidades medicamentosas o de parámetros no controlados
Evaluación
El protocolo de atención farmacéutica a mujeres embarazadas nos va a permitir demostrar que, aunque la gestante sea de los clientes/pacientes con mayor seguimiento y control por parte de los servicios de atención primaria, de los tocólogos y las matronas del Sistema Nacional de Salud, los farmacéuticos pueden desempeñar un papel fundamental en ese seguimiento, detectando tempranamente irregularidades medicamentosas o de parámetros no controlados (derivando a la paciente, si es necesario, al profesional especialista correspondiente para su valoración) y aconsejando a la paciente sobre los medicamentos EFP que hacen posible a las gestantes el tratamiento de innumerables afecciones sin la supervisión de su ginecólogo, una labor que sólo el farmacéutico está en disposición de realizar con todas las garantías sanitarias.