PROBABLEMENTE ESTÁ MUY FAMILIARIZADA con los equipos para la administración de oxígeno o de terapia intravenosa, pero existen otros equipos que pueden resultar un tanto más intimidantes. Reconocer los diferentes tipos de sondas sobre la marcha puede resultar peligroso, por lo que le recomendamos que aproveche esta oportunidad para revisar algunas de las sondas más habituales y aprender a cuidar a los pacientes portadores. (Véase una revisión completa del cuidado al paciente con drenaje torácico en "Eliminar el aire de misterio de los drenajes torácicos" en el número de noviembre de NURSING 2002, Vol. 20, n.º 9.)
Algunas normas de cuidados pueden generalizarse para todo tipo de sondas. Por ejemplo, nunca coloque el dispositivo colector de drenaje por encima del punto de inserción, para evitar que el material drenado refluya hacia el paciente.
Para más recomendaciones generales véase el apartado Comprobaciones a realizar. A continuación revisemos los diferentes tipos de sondas y sus usos (las sondas identificadas en rojo aparecen en las fotografías).
SONDAS DEL TRACTO GASTROINTESTINAL
El paciente puede llevar una sonda en el tracto gastrointestinal (GI) con el fin de drenar, alimentar o tratar una hemorragia.
Resolver problemas digestivos con una sonda nasogástrica
La sonda nasogástrica (SNG) de gran calibre es la más utilizada en pacientes con trastornos digestivos. Se emplea para la descompresión gástrica en pacientes con íleo, atonía gástrica u obstrucción intestinal; también puede emplearse para obtener muestras para análisis, como en la determinación del pH del líquido gástrico o de la presencia de sangre.
Se inserta a través de uno de los orificios nasales y su punta se ubica en el estómago. Sólo debe emplearse a corto plazo: mantenerla colocada durante más de 2 semanas podría provocar una necrosis del septo nasal.
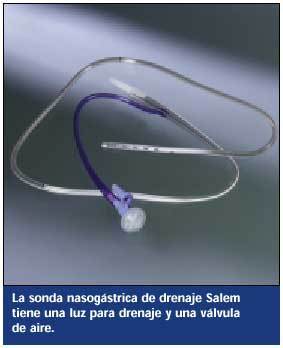
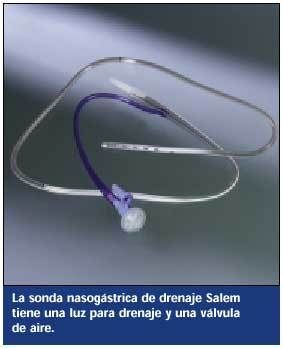
Las sondas Salem y la Levin son las SNG que más se utilizan en la descompresión y el drenaje gástrico. La sonda Salem tiene 2 luces, una para drenaje y otra para aire. La luz de drenaje suele conectarse a aspiración continua suave. Pero en algunas ocasiones puede ser necesaria una aspiración más intensa. La válvula de aire mantiene la sonda lejos de la pared del estómago para prevenir lesiones de la mucosa. La sonda Levin, de un sola luz, suele conectarse a aspiración suave intermitente con el mismo fin.
El color normal del material drenado a través de la SNG va de dorado a verdoso. Ocasionalmente, si la sonda ha estado en contacto con la pared del estómago pueden observarse pequeñas manchas de sangre en el drenaje, lo que debe considerarse normal si la cantidad de sangre no es excesiva. Pero un drenaje de sangre roja y brillante o en "poso de café" (sangre degradada por las secreciones gástricas) debe comunicarse al médico inmediatamente.
También puede prescribirse una aspiración de secreciones gástricas a través de la sonda para determinar el volumen residual de alimentos o el pH. El pH gástrico se sitúa normalmente entre 1 y 3,5; cuanto más bajo, menos probabilidades de que las bacterias colonicen o infecten la mucosa. Un pH gástrico superior a 3,5 favorece la colonización bacteriana y aumenta
el riesgo de neumonía por aspiración.
Puesto que la SNG es irritante para la nariz y el cuello del paciente, proporcione unos cuidados bucales frecuentes (si no existe contraindicación) para ayudarle a mantenerse más cómodo.
Alimentarse a través de una SNG
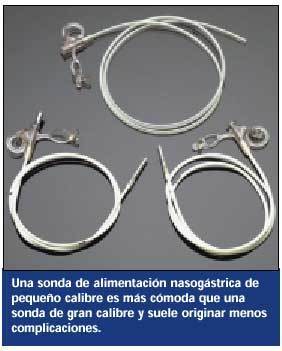
El paciente que no puede recibir alimentos por la boca precisa temporalmente una SNG para la administración de nutrientes. Generalmente se emplea una SNG de alimentación, de pequeño calibre (conocida con el nombre de sonda de Dobhoff), pero a diferencia de las SNG de drenaje no se conectan a aspiración. Es más cómoda y tiene menos probabilidades de provocar complicaciones que las sondas de mayor calibre, y puede permanecer colocada durante semanas.
En algunas ocasiones, si el paciente lleva una SNG de gran calibre, puede emplearse inicialmente para la nutrición enteral, pero debería cambiarse por una de menor calibre tan pronto como fuera posible, con el fin de disminuir el riesgo de complicaciones y favorecer el bienestar del paciente.
Si el paciente requiere la sonda de alimentación para más tiempo que unas semanas, quizás esté indicada la colocación quirúrgica
o endoscópica de una sonda permanente. Antes de iniciar la alimentación enteral a través de una sonda, asegúrese de que se
ha verificado radiológicamente la correcta colocación de la sonda.
Combatir la obstrucción mediante una sonda nasointestinal
Las sondas nasointestinales son más largas que las SNG y están indicadas en el tratamiento médico de la obstrucción del intestino delgado en pacientes con un bajo riesgo quirúrgico. Mediante un extremo distal cargado con un peso y la ayuda del peristaltismo fisiológico, la sonda avanza por el tracto intestinal con el fin de producir la desobstrucción.
Antes, las sondas nasointestinales, que llevaban un globo
de mercurio en el extremo distal, incluían principalmente la sonda Cantor, con un reservorio para aspiración en la luz, y
la sonda Miller-Abbott, con una luz para añadir mercurio para desplazarla y una luz para drenaje. Hoy día estas sondas están en desuso porque el globo podría romperse y liberar el mercurio. Más moderna, la sonda Andersen, con una punta precargada con tungsteno, es una opción más segura.
Los cuidados generales para los pacientes portadores de una sonda nasointestinal son similares a los de la SNG. Manténgale en ayuno y proporcione unos cuidados bucales adecuados cada 2 h. No irrigue el tubo sin una prescripción ni lo fije a
la nariz hasta que se haya confirmado su correcta posición en el intestino. Es preciso realizar cambios posturales al paciente cada 2 h para favorecer el avance de la sonda, o también puede hacerse avanzar mediante fluoroscopia.
Alimentación a largo plazo mediante una sonda de enterostomía
Si el tracto GI del paciente se mantiene funcionante pero éste presenta una enfermedad crónica o cualquier otro estado que no le permita obtener una adecuada nutrición por vía oral, puede requerir una sonda de enterostomía para alimentarse a largo plazo.
Estas sondas de alimentación mantendrán la función digestiva y contribuirán al mantenimiento de un balance nitrogenado positivo, necesario para la cicatrización.
Las sondas de enterostomía pueden colocarse quirúrgica, endoscópica o radiológicamente y las más habituales son la sonda de gastrostomía, con un extremo distal en el estómago, y la sonda de yeyunostomía, cuyo extremo distal se ubica en el intestino delgado.
Cuando el paciente sea portador de una sonda de enterostomía, cambie diariamente el apósito, prestando especial atención a la prevención de infecciones secundarias alrededor de la zona de inserción. Valore y lave la zona al menos una vez al día. Utilice un estabilizador para mantener la sonda en la posición adecuada.
Detenga la alimentación cada 4 h y valore el volumen residual. Aunque las recomendaciones pueden variar de un centro a otro, una cantidad significativa (generalmente más de 100 ml) requiere una revaluación del ritmo de administración.
Emplear un tubo en T para el drenaje biliar
Único en su colocación y función, el tubo en T es una sonda de drenaje que recibe este nombre por su forma. La barra transversa se coloca en el conducto biliar común después de una colecistectomía abierta u otras técnicas quirúrgicas del tracto biliar. El otro extremo de la sonda se aboca al exterior a través de una pequeña incisión cutánea en el cuadrante superior derecho del abdomen y se conecta a una bolsa de drenaje. Las principales funciones de esta sonda son asegurar la permeabilidad del conducto biliar común y facilitar la eliminación continua de drenaje biliar.
Conecte la sonda a una bolsa de drenaje para poder recoger y determinar la cantidad de bilis drenada (habitualmente
de 700 a 1.200 ml/día). Las bolsas le permiten una mayor movilidad al paciente. El material drenado por el conducto biliar común es extremadamente irritante, por lo que la prevención de su contacto con la piel se convierte en una prioridad. Para contribuir al mantenimiento de la integridad cutánea, aplique un apósito estéril alrededor de la zona de inserción y no permita que la sonda se acode.
El tubo en T no suele fijarse con sutura pero, puesto que queda bien insertado en el conducto biliar común, no suele descolocarse. El tubo en T puede permanecer colocado durante 6 semanas o más, por lo que el paciente puede ser dado de alta con el tubo colocado. Enséñele cómo realizar los cuidados de mantenimiento de la zona de inserción.
Detener la hemorragia con el taponamiento esofágico
En ocasiones, el tratamiento agudo de una hemorragia activa por varices esofágicas o gástricas requiere el uso de una sonda. Los dos tipos más comunes son:
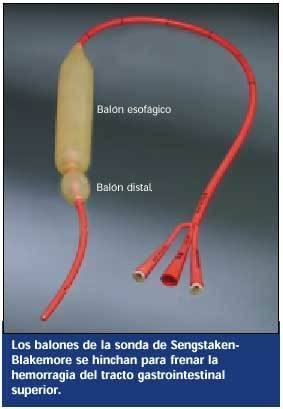
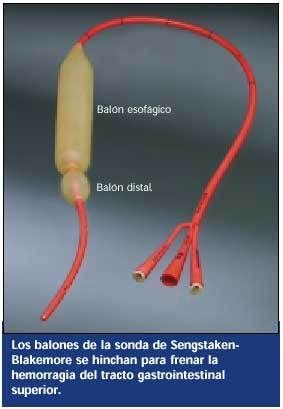
* La sonda Sengstaken-Blakemore, que tiene un gran balón para la compresión esofágica y uno más pequeño que
sirve para anclar la sonda y ejercer presión sobre las varices situadas en el extremo distal del esófago y en el cardias. Tiene tres luces, una para hinchar cada uno de los balones y una que se conecta a aspiración para retirar el contenido gástrico. Para aspirar las secreciones producidas por encima del balón esofágico suele colocarse una sonda adicional, por ejemplo, una Salem hasta el esófago proximal.
* La sonda de Minnesota, similar a la de Sengstaken-Blakemore, tiene además una luz para aspiración esofágica que elimina la necesidad de sondas adicionales.
Muchos centros requieren la intubación del paciente para proteger su vía aérea antes de la colocación de una sonda de este tipo. Una vez insertada la sonda para el taponamiento esofágico, se coloca al paciente un casco con la sonda fijada en el frontal para mantener su correcta colocación.
SONDAS PARA DRENAR HERIDAS QUIRÚRGICAS
Cuando un paciente es intervenido quirúrgicamente, suele colocársele una sonda en la herida para evacuar sangre, pus u otros fluidos. Las sondas que drenan por gravedad se consideran drenajes pasivos y las que drenan por aspiración se clasifican como drenajes activos.
Drenajes pasivos. Cuando se espera una cantidad de material de drenaje moderada o importante, el cirujano
puede colocar un drenaje de tipo Penrose en o adyacente
a la herida. Es una sonda plana, de una sola luz, clasificada como drenaje pasivo puesto que evacua por gravedad. Generalmente no se fija con sutura y su parte exterior puede cubrirse con un apósito de gasa que absorba el exceso de drenaje. Cambie el apósito con extrema precaución. Retírelo despacio y con cuidado para evitar la extracción accidental
del Penrose.
Drenaje activo. Los drenajes quirúrgicos con cámaras expandibles que crean una presión de aspiración baja suelen emplearse en los casos en los que se espera la emisión de pequeñas cantidades de drenaje o cuando un sistema de drenaje pasivo no puede garantizar una evacuación suficiente. En este tipo de sistema de drenaje activo se incluyen el drenaje de tipo Jackson-Pratt, que tiene un reservorio bulboso, y el dispositivo de drenaje activado por muelles Hemovac.
El extremo situado en la herida tiene aberturas fenestradas que permiten el drenaje hacia la sonda. La compresión y el sellado de la cámara generan aspiración; al llenarse, se retira el sellado, se vacía el reservorio y se restablece la aspiración recomprimiendo y sellando de nuevo la cámara.
Aunque los diseños varían, ambos sistemas de drenaje activo tienen una escala graduada que permite observar el tipo y la cantidad de materia drenado y determinar cuándo es necesario vaciar la cámara. La cámara del drenaje Jackson-Pratt tiene forma de pelota de fútbol y sus tubuladuras son muy flexibles. Las tubuladuras del Hemovac son más rígidas y utilizan unos muelles en el interior de la cámara para expandirla.
El cirujano suele fijar las tubuladuras de los sistemas de drenaje activo de baja presión en un punto separado, o también situar la sonda en un extremo de la herida quirúrgica. Si la sonda no está suturada, como en el caso del Penrose, puede desalojarse al cambiar el apósito o realizar los cambios posturales del paciente, por lo que deberá actuar con cautela. Si una parte de la sonda tira hacia el exterior de la piel, una fuga de aire puede provocar que la cámara se colapse rápidamente llenándose de aire, y el sistema no podrá drenar de forma adecuada. Si esto ocurriera, comuníquelo inmediatamente al cirujano.
Tanto para drenajes activos como pasivos, mantenga una adecuada higiene cutánea y realice las curas de la zona con la máxima asepsia para prevenir la infección. Si la cantidad de drenaje alrededor de la sonda es excesiva, puede colocar una placa de ostomía para proteger la piel y medir de forma más precisa la cantidad drenada.
Cuando el volumen drenado desciende lo suficiente, el cirujano retirará el drenaje a través de la obertura cutánea.
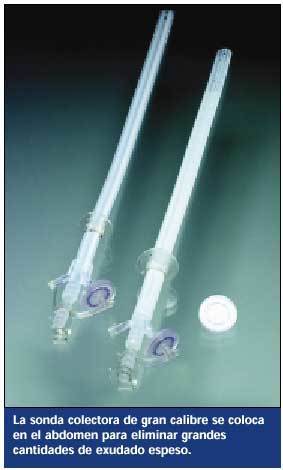
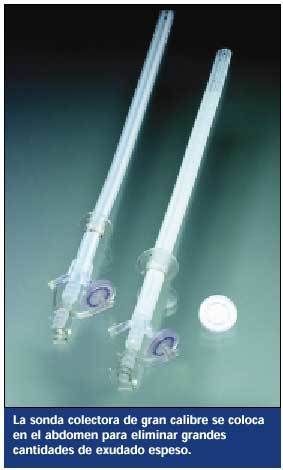
Retirar un drenaje abdominal con una sonda colectora
El término sonda colectora se emplea en ocasiones para describir una sonda de drenaje colocada directamente en la herida abdominal. Muy útiles para drenar abscesos, las sondas colectoras tienen varias luces para drenaje continuo, irrigación o lavados y aspiración. El tipo más común tiene tres luces:
* Una conectada a aspiración suave continua.
* Una que permite la entrada de pequeñas cantidades de aire para que la aspiración no lesione los tejidos (algunas llevan incorporado un filtro de aire para prevenir la contaminación de la cavidad abdominal con bacterias).
* Una conectada a un sistema de irrigación para lavados lentos y continuos, si son necesarios.
Mantenga el nivel de aspiración según prescripción y controle el tipo y la cantidad de drenaje. Siga los procedimientos de su centro o las prescripciones del cirujano para administrar los lavados y realice frecuentes cambios de apósito para potenciar la cicatrización de la herida quirúrgica.
CATÉTERES PARA DIÁLISIS PERITONEAL
Durante la diálisis peritoneal, la membrana peritoneal del paciente actúa como membrana dializadora. Un paciente en programa de diálisis peritoneal será portador de un catéter de goma siliconada colocado quirúrgicamente en su abdomen para el intercambio de las soluciones de diálisis.
Uno de los tipos más usados es el catéter de Tenckhoff. Esta sonda flexible puede mantenerse de forma indefinida y tiene una membrana subcutánea que lo fija a la piel de la zona de inserción. Finalmente, la cicatriz que se forma alrededor de la membrana ancla el catéter, lo sella contra la contaminación bacteriana y evita el escape de líquidos de la cavidad peritoneal.
Utilizando una técnica aséptica, cambie el apósito que cubre la zona de inserción del catéter cada 24 h o siempre que esté mojado o manchado.
SONDAS DE DRENAJE URINARIO
En función de las necesidades de cada paciente y de la evolución de su enfermedad, puede colocársele una sonda transuretral, quirúrgica o percutánea para drenar orina por gravedad a una bolsa recolectora. Independientemente del tipo empleado, recuerde que la orina es cáustica, por lo que deberá evitar el contacto con
la piel. El sistema renal es estéril; mantenga las máximas medidas de asepsia al realizar los cuidados de mantenimiento de la sonda
y de la zona de inserción, y no interrumpa bajo ningún concepto la esterilidad del sistema de drenaje cerrado.
Sonda transuretral. Conocida normalmente con el nombre de sondaje vesical, esta sonda pasa a través de la uretra hacia la vejiga. En su extremo distal lleva un globo que puede hincharse para fijarla. Disponible en varios tamaños y tipos
de globos, la sonda vesical tiene dos o tres luces:
* Una para evacuar orina.
* Una para hinchar o deshinchar el globo.
* Y opcionalmente una para la administración de líquidos para lavados vesicales continuos.
Las sondas y los globos tienen diferentes tamaños; los volúmenes aceptables de hinchado se especifican claramente en el mismo globo o en la luz. Generalmente, las sondas de pequeño diámetro se emplean para el drenaje de orina. Las de mayor diámetro se utilizan en pacientes a los que se les ha practicado una cistotomía u otra intervención uretral.
Como en todos los drenajes, controle la emisión de orina y comunique la presencia de anormalidades. Fije las tubuladuras en el muslo del paciente con una cinta y mantenga la bolsa recolectora por debajo del nivel vesical para evitar el reflujo. Si el paciente puede deambular, utilice un sistema de drenaje con bolsa portátil. Lave el meato urinario con agua y jabón. Al recoger las muestras de orina, emplee una jeringa para obtener la orina a través de la membrana de acceso y prevenir así una posible contaminación del sistema cerrado.
Sonda suprapúbica. Colocado quirúrgicamente o vía percutánea, el catéter de Pezzer o "champiñón" es una sonda de drenaje urinario de autorretención que se inserta en la vejiga a través de una pequeña incisión. Tiene un canal único y largo que termina en una punta en forma de champiñón que permite mantenerlo fijado. Generalmente se coloca después de una resección prostática amplia o una reparación vesical.
El paciente puede ser portador al mismo tiempo de una sonda vesical para mantener la permeabilidad de la uretra.
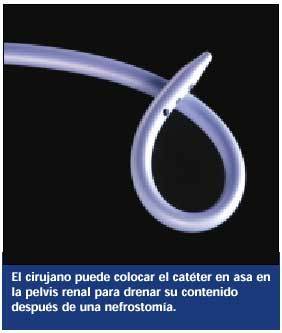
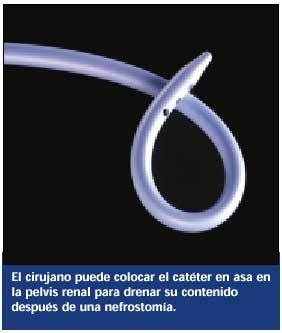
Sonda de nefrostomía percutánea. Este catéter en asa se coloca en la pelvis renal para drenar orina del riñón. Generalmente sale a través de la piel por un costado y se conecta a una sistema recolector.
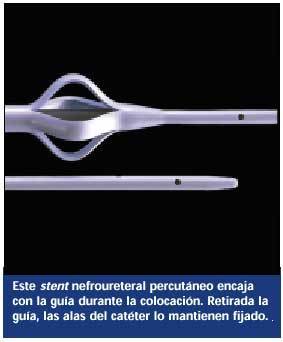
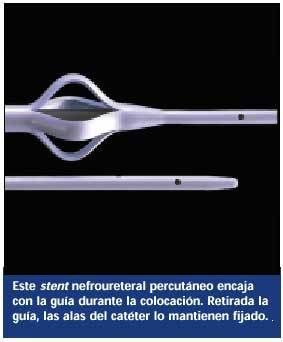
Stent nefroureteral percutáneo. Este catéter, colocado por el radiólogo, el urólogo o el nefrólogo, penetra en la pelvis renal, pasa a través del uréter y su punta va a alojarse en la vejiga. El otro extremo sale a través de la piel del costado.
Cualquier drenaje urinario colocado quirúrgica o percutáneamente debe suturarse en el abdomen o el costado del paciente, o en su defecto, fijarse con esparadrapo. Controle el punto de inserción del catéter para descartar signos y síntomas de infección, fuga o desalojo. Controle el material drenado y realice lavados de la sonda para mantener su permeabilidad, según esté indicado.
DRENAJE DE HECES A TRAVÉS DE UNA SONDA RECTAL
La sonda rectal se usa esporádicamente como medio temporal para controlar las heces líquidas. Puede conectarse a un sistema recolector, pero debido a la consistencia del material drenado, deberá controlarlo con más frecuencia para descartar obstrucciones. Algunas sondas rectales disponen de un globo en su extremo para fijarla en el recto del paciente. Pero tenga en cuenta que esto puede provocar lesiones de la mucosa rectal, por lo que siempre que sea posible deberá evitarse. En los casos en que deba usarse, será preciso deshinchar periódicamente el globo para disminuir el riesgo de lesión mucosa.
Reconocer y dar respuesta
Ahora que es capaz de identificar las diferentes sondas que se emplean en el cuidado de los pacientes, estará mejor preparada para reconocerlas en la práctica, emplearlas correctamente y responder de forma apropiada a las necesidades de cada paciente.
BIBLIOGRAFÍA SELECCIONADA
Beare, P., and Myers, J. (eds): Adult Health Nursing, 3rd edition. St. Louis, Mo., Mosby-Year Book, 1998.
Damiano, R., et al.: "Early and Late Complications of Double Pigtail Ureteral Stent," Urologia Internationalis. 69(2):136-140, 2002.
Dwolatzky, T., et al.: "A Prospective Comparison of the Use of Nasogastric and Percutaneous Endoscopic Gastrostomy Tubes for Long-Term Enteral Feeding in Older People," Clinical Nutrition. 20(6):535-540, December 2001.
McCance, K., and Huether, S. (eds): Pathophysiology, The Biologic Basis for Disease in Adults and Children, 4th edition. St. Louis, Mo., Mosby-Year Book, 2002.
Memon, M., et al.: "The Uses and Abuses of Drains in Abdominal Surgery," Hospital Medicine. 63(5):282-288, May 2002.
Sekizawa, K.: "Nasogastric Tubes in Patients with Dysphagia," Lancet. 359(9300):80-81, January 5, 2002.
Szeto, C., et al.: "Feasibility of Resuming Peritoneal Dialysis after Severe Peritonitis and Tenckhoff Catheter Removal," Journal of the American Society of Nephrology. 13(4):1040-1045, April 2002.