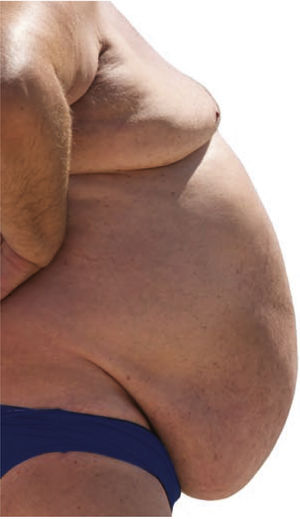
AUNQUE la cirugía bariátrica normalmente corrige satisfactoriamente la obesidad y la diabetes mellitus de tipo 2, en algunos pacientes puede dejar un exceso de piel y grasa1. Estos tejidos colgantes, llamados pannus abdominales también pueden ser causa de problemas de salud en pacientes obesos. Además de disminuir la calidad de vida, un pannus abdominal puede causar maceración, infecciones y problemas de higiene2.
Para algunos pacientes, la corrección se consigue mediante dieta, ejercicio (basado en la reducción de grasas) o con ejercicios de intensificación (trabajando los principales grupos musculares). Otros pacientes necesitan cirugía como abdominoplastia, paniculectomía o liposucción. Debe considerarse que muchos pacientes que recurren a paniculectomía son o fueron obesos o sufrieron sobrepeso. Este artículo revisa el abordaje de los pacientes a los que se practica una paniculectomía. Se revisan las intervenciones quirúrgicas y especialmente las consideraciones enfermeras, incluyendo los factores pre, intra y postoperatorios.
1Revisión anatómicaLa pared abdominal anterior puede subdividirse en tres componentes: la piel y tejido subcutáneo, el recubrimiento rectal, anterior y posterior, y las capas musculares donde se incluyen el par de músculos rectos abdominales, así como los músculos internos, externos y transversales oblicuos3. Las alteraciones del perímetro abdominal pueden ser el resultado de lipodistrofia, hernias, falta de tono muscular, de una cirugía anterior o de una diástasis del recto abdominal (diastasis recti)4 (v. el cuadro Una vista a fondo del abdomen inferior).
La paniculectomía es la escisión de piel y la grasa subcutánea sobrante para mejorar el contorno abdominal y aliviar muchos de los efectos adversos de un pannus colgante. En su forma más simple, una paniculectomía implica quitar el exceso de piel y grasa. Sin embargo, en algunos pacientes puede llevarse a cabo junto con una corrección quirúrgica de algunas anomalías de la anatomía subyacente como hernias o diástasis rectal5.
Habitualmente, la paniculectomía contribuye a mejorar las actividades de la vida diaria del paciente. Los pacientes con un pannus abdominal pueden tener enfermedades concomitantes como obesidad, diabetes mellitus, hipertensión, enfermedad pulmonar obstructiva crónica o hernia. Muchos de ellos sufren cambios cutáneos y de tejidos blandos, como intertrigo candidiásico, dermatitis y linfedema que pueden predisponer al paciente a sufrir infecciones y úlceras6.
2Consideraciones preoperatoriasCon todas las cirugías disponibles es importante una correcta selección de pacientes candidatos. Por este motivo, se requiere una revisión completa de los antecedentes y un examen físico, así como la evaluación en profundidad de los riesgos y beneficios de la paniculectomía. A muchos pacientes que consideran una paniculectomía ya se les han realizado procedimientos bariátricos y sufren enormes pérdidas de peso. Las fluctuaciones en el peso son habituales después de una cirugía bariátrica; sin embargo, el peso debería ser estable por lo menos durante 3 meses antes de la paniculectomía7.
Antes de la cirugía debería corregirse cualquier trastorno nutricional7. La malnutrición proteica y la hipoalbuminemia son comúnmente observadas en la población intervenida de cirugía bariátrica. Otros trastornos potenciales incluyen el déficit de hierro y vitaminas A, D, E y K, que si no se corrige puede incrementar la pérdida de sangre y provocar problemas de cicatrización de la herida8.
Los pacientes también deben ser evaluados para descartar una reparación de hernia abdominal anterior, cirugías abdominales anteriores y comorbilidades, entre las que se incluye la diabetes mellitus, obesidad, hipertensión, enfermedades pulmonares, trastornos nutricionales, enfermedades cardiovasculares y enfermedades del tejido conectivo. Los pacientes con un índice de masa corporal (IMC) superior a 40, con consumo de tabaco, diabetes mellitus descontrolada y trastornos nutricionales tienen más probabilidades de sufrir complicaciones, como por ejemplo retraso en la cicatrización, dehiscencia incisional, necrosis de tejidos blandos, infección, hematoma, seroma, compromiso respiratorio y tromboembolia venosa (TEV)6 (v. el cuadro ¿Cómo se interpreta el IMC en adultos?).
En un estudio que evaluaba el resultado de una paniculectomía, el 34% de los pacientes presentaron por lo menos una complicación postoperatoria6. Los pacientes con IMC elevado (superior a 30) tenían una mayor frecuencia de complicaciones relacionadas con la herida (44%) que los pacientes con un peso normal (31%; IMC inferior a 30). Los pacientes fumadores tenían un 41% de índice de complicaciones de herida quirúrgica comparado con un 20% en los no fumadores6.
En los procesos intraabdominales y el abordaje de hernias ventrales realizados simultáneamente a la paniculectomía se dieron más casos de complicaciones de herida (46,5%) que con la paniculectomía sin reparación de hernia (27,9%)9. Las complicaciones de la herida quirúrgica incluyen eventos adversos como infección, seroma y retraso de la cicatrización de la herida. Pese a los casos de complicaciones postoperatorias en los procedimientos concomitantes de reparación de hernia y paniculectomía, los estudios han demostrado una mayor satisfacción del paciente al combinar ambos procesos con un 81% de los pacientes que se mostraron satisfechos10.
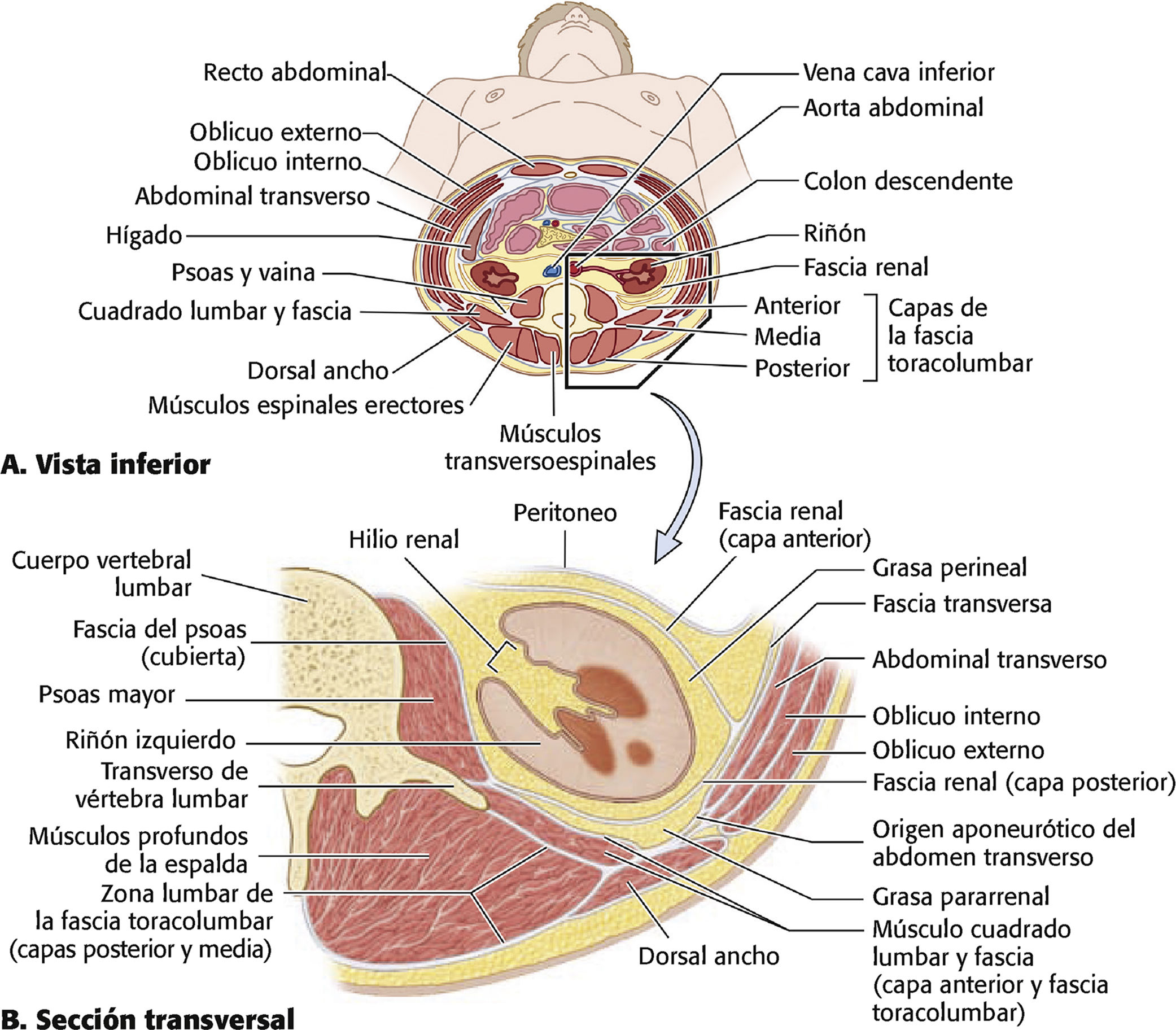
Un vistazo detallado del abdomen inferior
Fascia y aponeurosis de la pared abdominal a nivel de hila renal. A. La relación de los músculos, la vaina del músculo aponeurótico y la fascia de la pared abdominal se muestra en la sección transversal. Los tres músculos abdominales planos que forman las paredes laterales alcanzan los complejos aponeuróticos anterior y posterior que envuelven los músculos dispuestos verticalmente. Las paredes anterolaterales finas (que aparecen desproporcionadamente gruesas aquí) son distensibles.
Aunque sea flexible, la pared abdominal posterior soporta peso, por lo que es reforzada con la columna vertebral y los músculos que actúan en ella; no es distensible. B. Detalles de la disposición de las capas aponeuróticas y fascial de la pared abdominal posterior.
Fuente: Moore KL, Dalley AF, Agur AMR. Clinically Oriented Anatomy. 7th ed. Baltimore, MD: Wolters Kluwer/Lippincott Williams & Wilkins; 2014.
La fisioterapia de descongestión con masaje, los cuidados de la piel, el ejercicio y la compresión son cuidados efectivos para disminuir las complicaciones en pacientes con pannus edematoso y doloroso11,12. Este tipo de fisioterapia está diseñado para reducir el grado de linfedema y mantener la salud de la piel y de las estructuras subyacentes. Ello incluye los cuidados de la piel, el drenaje linfático manual, la terapia de compresión y los ejercicios descongestivos. Los pacientes que reciben fisioterapia de descongestión con masaje en el preoperatorio tienen un índice significativamente menor de transfusiones de sangre en el postoperatorio, trastornos de la cicatrización de heridas y complicaciones en general11.
¿Cómo se interpreta el IMC en adultos?
Para adultos mayores de 20 años, el IMC se interpreta usando categorías ponderales normalizadas. Esas categorías son iguales para hombres y mujeres, morfología corporal o grupo de edad.
Las categorías ponderales normalizadas se muestran a continuación.
Fuente: Centers for Disease Control and Prevention. About adult BMI. 2015. https://www.cdc.gov/healthyweight/assessing/bmi/adult_bmi/index.html.
Además de disminuir la calidad de vida, el pannus abdominal puede producir maceración, infección y problemas de higiene.
Antes de una intervención quirúrgica se les debería aconsejar dejar de fumar y perder peso. Después de la cirugía, los pacientes pueden continuar con su medicación habitual y con las visitas de seguimiento según se indique. Deberían evitar estar de pie durante un tiempo prolongado y minimizar las actividades extenuantes. Entre las consideraciones enfermeras destacan también la educación al paciente, reforzando el plan de cuidados y estimulando su adherencia al tratamiento.
3Incisiones quirúrgicasLos patrones de diseño para la paniculectomía abdominal suelen basarse en las características del tejido blando de la pared abdominal. El exceso de piel y grasa puede requerir exéresis horizontal, vertical o una combinación de ambas. Los pacientes con ambas escisiones generalmente presentan un patrón de incisión en T invertida con un punto de trifurcación en la región suprapúbica. En ocasiones, este punto de trifurcación puede asociarse a retraso en la cicatrización debido a un compromiso del aporte circulatorio. Para reducir la incidencia de este problema en el punto de trifurcación, se realiza una modificación, denominada patrón Mercedes, incorporando tejido de la región suprapúbica13.
Otros factores que dictan la localización de incisiones incluyen la presencia de cicatrices, los procedimientos simultáneos y la distribución de grasa. La mayoría de los pacientes con una hernia abdominal han tenido una incisión abdominal anterior. El cirujano puede incorporar incisiones previas en el patrón de escisión para disminuir el número de cicatrices.
4Consideraciones enfermeras preoperatoriasAntes de la cirugía, debe realizarse una valoración integral para contribuir a garantizar que el paciente está debidamente preparado para la cirugía. Debe recogerse la información relativa a los antecedentes, las alergias, identificar los riesgos de salud y la medicación habitual que pudieran producir eventos adversos en el intra y el postoperatorio.
Documentar minuciosamente todas las alergias, incluyendo esparadrapos, látex, alimentos y medicamentos en la historia clínica. Ciertos medicamentos como la aspirina, anticonceptivos orales y varios suplementos nutricionales como aceites de pescado, pueden incrementar el riesgo de sangrado o de trastornos de la coagulación. Es importante compartir esta información con el equipo quirúrgico antes de la intervención. También lo es determinar si el paciente ha sido previamente intervenido y cómo se recuperó de la intervención, para minimizar el riesgo de complicaciones postoperatorias como las náuseas y los vómitos.
El registro de la valoración del estado cardiorrespiratorio es necesario para descartar cualquier factor que pueda interferir en la anestesia y la recuperación, incrementando el riesgo del paciente. Tome y registre los signos vitales.
5Técnicas quirúrgicasAntes de la intervención, el cirujano inicia medidas para controlar y limitar la pérdida de sangre y los excesivos desplazamientos de fluidos. Un buen ejemplo de medida es la instilación de líquidos intumescentes en los tejidos blandos del pannus para producir vasoconstricción periférica14.
Habitualmente, la paniculectomía se realiza bajo anestesia general y requiere entre 1 y 2 horas de intervención. En general, los pacientes con un gran pannus son abordados con mayor precaución limitando la merma puesto que una merma elevada podría comprometer el suministro de sangre y retardar la cicatrización15. La merma se define como la elevación de la piel y la grasa fuera de la pared abdominal del recto anterior.
En este ámbito, la perfusión tisular se optimiza moderando los vasos sanguíneos que atraviesan la grasa subcutánea que van a la piel. Esto mejorará la circulación en los bordes de la piel y reducirá la probabilidad de retraso en la cicatrización. Es importante extirpar cualquier piel anormal o endurecida. La escisión cutánea suele realizarse con un bisturí de escalpelo en lugar de bisturí de electrocauterización, para minimizar el daño térmico en los bordes cutáneos. La sutura cutánea se realiza con la mínima tensión16.
6Técnicas de cierreAntes del cierre cutáneo, se irrigan las heridas con solución antibiótica de manera abundante. Se colocan drenajes de aspiración próximos en la cara lateral de la pared abdominal. El cierre se completa en capas usando suturas absorbentes en la capa fascial superficial del abdomen y en la dermis. El cierre cutáneo puede hacerse con grapas o suturas absorbibles o no absorbibles dependiendo del riesgo de infección, de retraso en la cicatrización de la herida y de dehiscencia de la incisión16.
En algunos casos, si la incisión no se cierra por completo, se usa la terapia de presión negativa, también conocida como cierre de herida por vacío asistido17,18. Esto disminuye el acúmulo de líquidos y los edemas de tejidos blandos. Una vez estable, puede suspenderse la terapia de presión negativa y curar la herida para que cierre por segunda intención.
7Consideraciones enfermeras intraoperatoriasEl cuidado enfermero intraoperatorio es especialmente importante para garantizar que la fase perioperatoria progresa de forma eficiente y sin contratiempos. Debe colocarse al paciente en la mesa quirúrgica, posicionado de manera adecuada en decúbito supino. Los brazos se colocan en abducción unos 75 grados, apoyados en un reposabrazos y asegurados con fijación. Dependiendo de la duración prevista de la intervención, puede estar indicada la inserción de una sonda vesical. Se coloca un dispositivo de compresión neumática intermitente en las extremidades inferiores y se pone en marcha antes de la inducción anestésica.
Los pacientes a quienes se realiza una paniculectomía tienen mayor riesgo de trombosis venosa profunda, independientemente de su IMC.
La enfermera, el cirujano ayudante o el residente prepara la piel del paciente con Betadine o clorhexidina. La enfermera circulante es responsable de multitud de factores que incluyen, pero no se limitan a obtener los suministros necesarios durante la cirugía, como suturas, drenajes quirúrgicos y vendajes.
8Cuidados enfermeros postoperatoriosInmediatamente después de una paniculectomía se debe controlar al paciente en busca de signos o síntomas de infección, sangrado, edemas o débito anormal, drenajes, hematomas, desplazamiento patológico de líquidos y TVP. Asegurarse de que el dispositivo de compresión neumática intermitente funciona correctamente y que los signos vitales se mantienen estables. La mayoría de los pacientes llevan uno o dos drenajes de aspiración cerrada y una faja abdominal. Mantenga el cabezal de la cama elevado a 30 grados a no ser que exista contraindicación y administre antibióticos i.v. según prescripción; algunas veces su administración se prolonga durante todo el ingreso16. El objetivo de mantener a los pacientes flexionados por la cintura es la reducción de la tensión en la zona abdominal donde se realizó la incisión.
Las medidas para el control del dolor se implementaron para contribuir a mejorar el confort del paciente. Un manejo óptimo del dolor es una consideración importante en las paniculectomías, y generalmente requiere la administración de opiáceos orales o i.v., según prescripción19,20.
Los protocolos de mejora de la recuperación posquirúrgica son a menudo implementados con tal de facilitar y proporcionar distintas maneras de gestionar el dolor, acelerar la recuperación intestinal y reducir el tiempo de estancia. Las estrategias de multigestión del dolor incluyen el uso de bloqueos de plano abdominal transverso, bupivacaína liposomal y gabapetina oral10,20. Un bloqueo de plano abdominal transverso se define como la inyección de un anestésico local en el plano entre los abdominales transversos y los músculos internos oblicuos de la pared abdominal, donde se sitúan los nervios. Esta tríada de medicamentos es efectiva y puede contribuir a reducir el uso de opiáceos. Los protocolos de mejora de la recuperación posquirúrgica recomiendan limitar el uso de opiáceos durante la fase aguda del postoperatorio, para reducir el número de opiáceos necesarios para controlar el dolor.
Un efecto secundario de los opiáceos es la disminución del peristaltismo intestinal, también conocido como íleo paralítico. Con la minimización del uso de opiáceos se puede mejorar el tránsito intestinal y reducir la incidencia de estreñimiento inducido por opiáceos. En un estudio reciente de 42 pacientes después de reparación quirúrgica de hernia abdominal, con o sin paniculectomía, se les administró inmediatamente bupivacaína liposomal en el momento del cierre, mediante bloqueo del plano abdominal transverso con bupivacaína liposomal diluida en cloruro sódico al 0,9%21.
El tiempo medio hasta el primer movimiento intestinal se redujo de 5 días a 3,4 y la estancia media, de 5,8 días a 4,4.
Muchos pacientes a los que se realiza una paniculectomía tienen un elevado riesgo de TVP, tanto si están en un peso normal como si sufren sobrepeso u obesidad22,23. Los estudios han demostrado que el riesgo es mayor en pacientes con abdominoplastia circunferencial o paniculectomía (3,4%) seguido por paniculectomía combinada con procedimientos intraabdominales (2,7%)22.
Las estrategias de profilaxis de la TVP incluyen, aunque no se limitan a, la aplicación de dispositivos de compresión neumática intermitente en el quirófano, la administración pre y postoperatoria de heparinas de bajo peso molecular o de bajas dosis de heparina no fraccionada23.
Se ha evaluado la necesidad de una transfusión de sangre después de una paniculectomía. En un estudio con 21.130 pacientes que sufrieron pérdida significativa de peso después de una paniculectomía, la incidencia de las transfusiones fue del 9,3%. La necesidad de una transfusión se basa en parámetros clínicos como hipotensión asociada con un bajo hematocrito.
La probabilidad de una complicación en el postoperatorio aumenta en pacientes que requieren una transfusión, comparado con aquellos que no la necesitan (10,1% frente a 4,1%).
Los desplazamientos de líquidos pueden producirse con una paniculectomía, especialmente cuando se lleva a cabo con otros procesos abdominales. El desplazamiento de líquidos al tercer espacio puede producirse como consecuencia de una excesiva merma o escisión, lo que provoca oliguria y trastornos hidroelectrolíticos. Debe controlarse con frecuencia la presión arterial y la diuresis, manteniendo el objetivo de una diuresis mínima de 0,5ml/kg/h. En algunos pacientes, puede ser apropiado un diurético como la furosemida. La hipotensión ortostática puede tratarse con sueroterapia en bolo. Deben controlarse los niveles de electrolitos séricos, especialmente sodio y potasio, que deberían mantenerse en rango normal.
Las complicaciones de la herida en el postoperatorio de una paniculectomía pueden conllevar la prolongación de la estancia hospitalaria y el reingreso. Entre estas complicaciones se incluyen el retraso en la cicatrización de la herida, la infección de la herida y la necrosis de la piel10,25.
En un estudio con pacientes obesos (IMC superior a 40) se compararon dos estrategias: dejar la incisión abierta con terapia de presión negativa, frente a realizar un cierre primario. Para el primer tipo de cierre, el índice de reingresos fue del 44% y la reintervención del 33%. En contraposición, el grupo al que se le dejó la herida abierta no tuvo readmisiones relacionadas con la herida ni requirió desbridamientos quirúrgicos posteriores.
9El impacto enfermeroActualmente, la responsabilidad enfermera en el preoperatorio incluye corrección de deficiencias nutricionales, la optimización de comorbilidades y la educación del paciente. Los cuidados postoperatorios abarcan la implementación de los protocolos de mejora de la recuperación posquirúrgica, el cuidado de heridas, la profilaxis de la TVP y la fisioterapia de descongestión con masaje. La prestación de cuidados enfermeros puede marcar la diferencia en la satisfacción del paciente al que se practica una paniculectomía.
Referencia no citada[24].
Maurice Y. Nahabedian es profesor y subdirector del Departamento de Cirugía Plástica en la Universidad de Georgetown en Washington DC. Anissa G. Nahabedian es enfermera en el hospital Sibley en Washington DC.
El Dr. Nahabedian es conferenciante y consultor de la corporación Allergan. Los autores han declarado no tener ningún otro conflicto de intereses potencial o de otro tipo relacionado con este artículo.