FAY M. MITCHELL-BROWN, PhD, RN, CCRN, y TIERNAN VEISZE, SN
Resumen: Aunque la nefropatía de cambios mínimos (NCM) es una causa importante de síndrome nefrótico en niños, es menos frecuente en adultos. Surge a partir de una lesión a los glomérulos con pérdida por la orina de grandes cantidades de proteínas. El reconocimiento y tratamiento tempranos son la clave para obtener un resultado satisfactorio. En este artículo se describen el diagnóstico, el tratamiento y los cuidados de enfermería de un adulto con NCM.
Palabras clave: enfermedad renal, NCM, nefropatía de cambios mínimos, síndrome nefrótico, podocitos, biopsia renal.
PJ, DE 63 AÑOS, es un hombre blanco con un historial médico que incluye hipertensión, dislipidemia, diverticulosis y deficiencia de vitamina D. Su historial quirúrgico incluye la extirpación de un tumor del timo hace 2 años y, más recientemente, una artroplastia total de rodilla (ATR) derecha debido a osteoartritis en etapa terminal. También presenta antecedentes familiares de enfermedad renal crónica. Antes y después de la ATR, El paciente había tomado un antiinflamatorio no esteroideo (AINE), además de un opioide para aliviar el dolor.
Una semana después de la operación, el análisis de laboratorio reveló unos valores de creatinina sérica de 1,1mg/dl (rango normal: de 0,6 a 1,3mg/dl) y una tasa de filtrado glomerular (TFG) por encima de 60ml/min (rango normal: por encima de 60ml/min). Los valores analíticos normales citados en este artículo son los intervalos de referencia utilizados en este hospital.
Un mes después, PJ volvió al hospital con quejas de náuseas, anorexia y ageusia (pérdida del gusto). En ese momento, los valores analíticos de PJ mostraron unas cifras de creatinina sérica de 3,7mg/dl y una TFG estimada de 30ml/min. Por motivos desconocidos, fue enviado a casa a pesar de esta reducción brusca de la función renal y se le recomendó que visitara al nefrólogo lo antes posible.
Dos semanas después, PJ regresó a Urgencias con náuseas, disnea, incapacidad para ingerir alimentos sólidos, anasarca y oliguria. En ese momento, las cifras de creatinina sérica eran 5,9mg/dl; la concentración de nitrógeno ureico sanguíneo (BUN, blood urea nitrogen), 46mg/dl (rango normal: de 6 a 18mg/dl); albúmina sérica, 1,5g/dl (rango normal: de 3,6 a 4,6g/dl); colesterol sérico, 250mg/dl (rango normal: de 140 a 225mg/dl), y una TFG estimada de 18ml/min. PJ fue ingresado en este hospital rural de agudos con insuficiencia renal de etiología desconocida.
Así comenzó el calvario de PJ con la nefropatía de cambios mínimos (NCM), que es una causa importante de síndrome nefrótico en niños, pero es menos frecuente en adultos. En este artículo se describen el diagnóstico, el tratamiento y los cuidados de enfermería de un adulto con NCM.
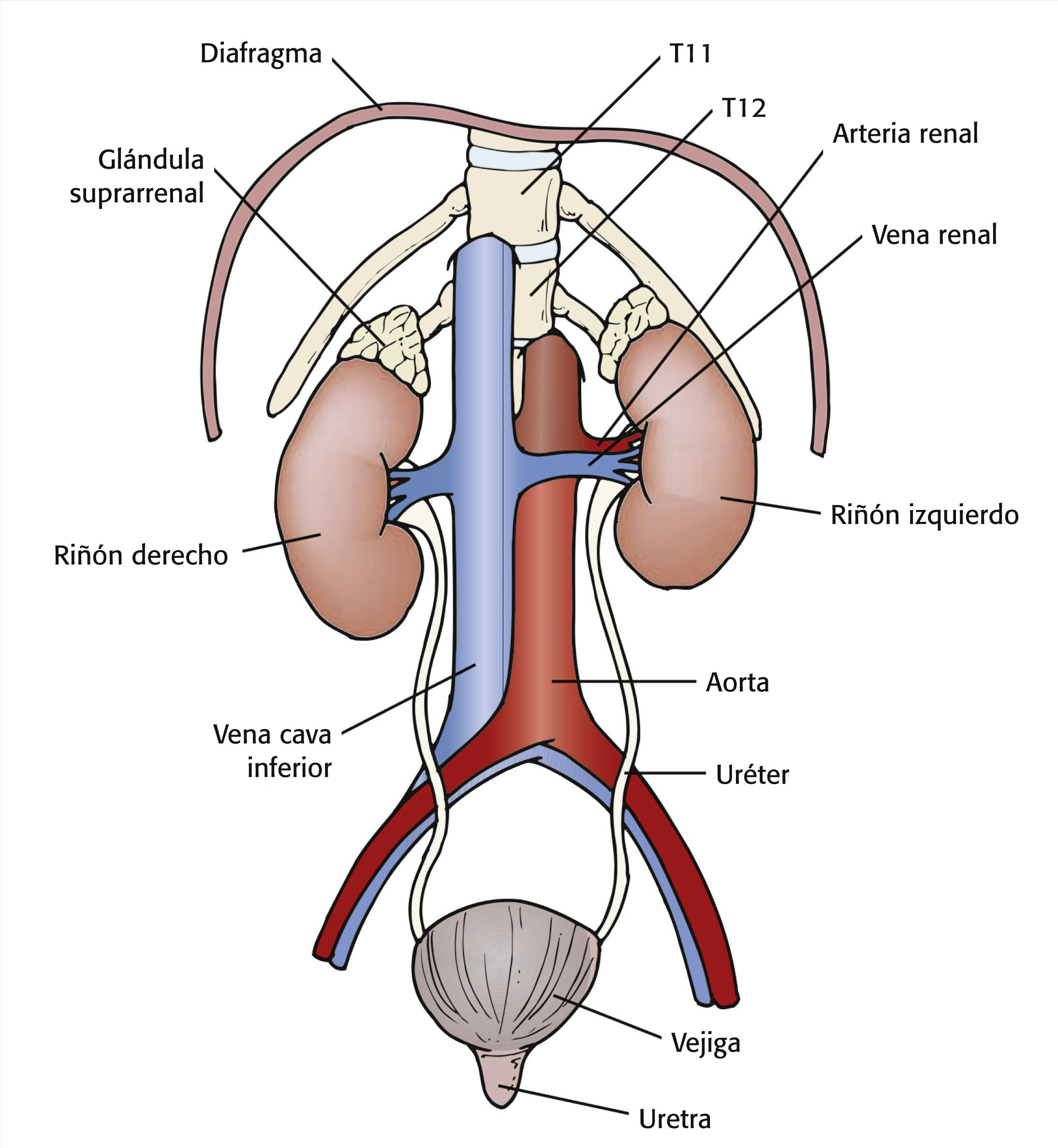
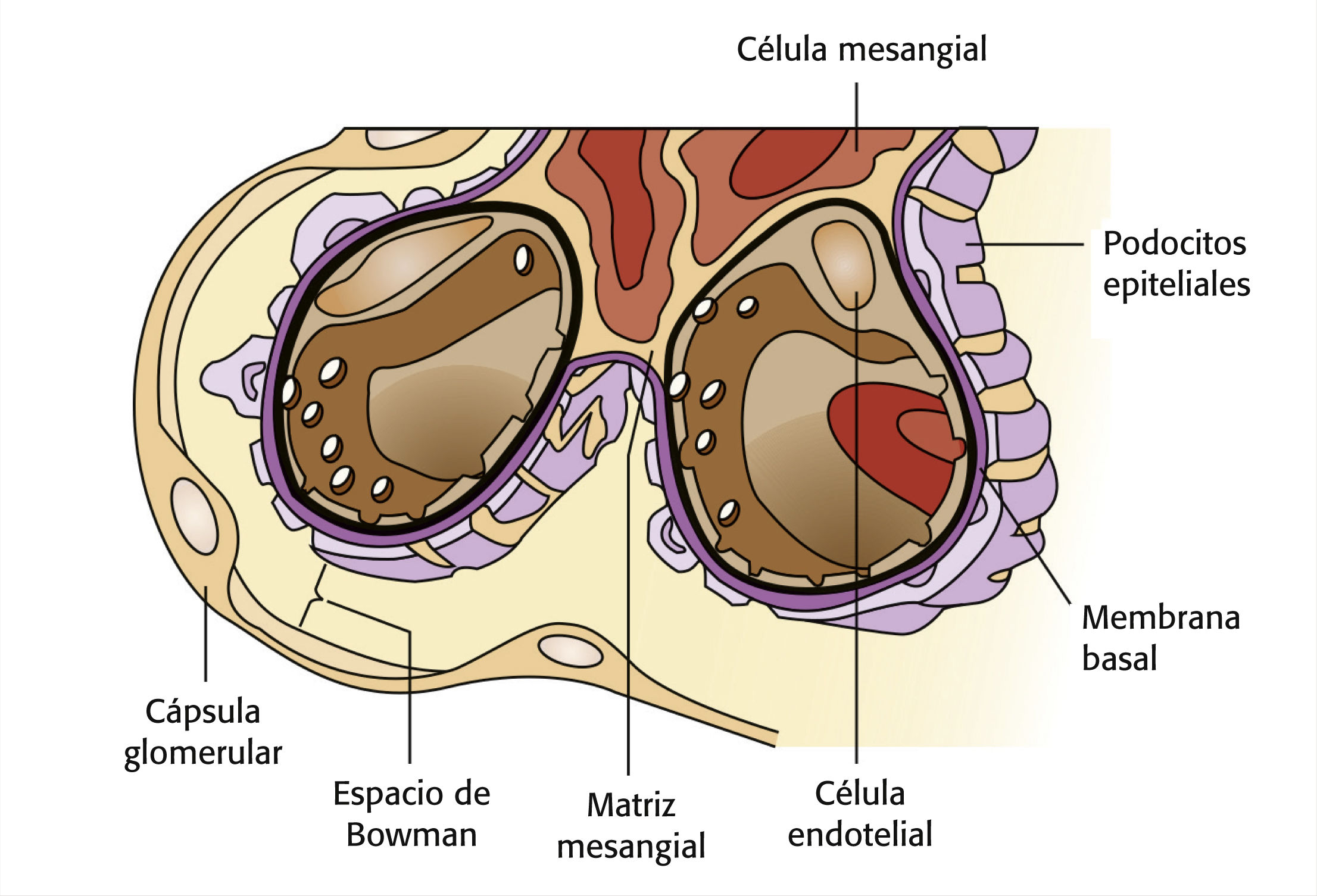
Anatomía y fisiología normalesLos riñones son órganos pares, con forma de judía, que se encuentran fuera de la cavidad peritoneal en la parte posterior del abdomen superior, uno a cada lado de la columna vertebral a una altura entre la 12.ª vértebra torácica y la 3.ª vértebra lumbar (v. el cuadro Anatomía de las vías urinarias y del riñón). Cada riñón está formado por más de un millón de unidades funcionales bien comprimidas denominadas nefronas, cada una de las cuales puede producir orina. Cada nefrona consta de un glomérulo, donde se filtra la sangre, y un sistema de estructuras tubulares, donde el agua, los electrólitos y otras sustancias necesarias para mantener la constancia del ambiente interno se reabsorben en el torrente sanguíneo y los materiales innecesarios se secretan al filtrado tubular para su eliminación (v. el cuadro Un estudio más detenido del glomérulo)2.
La NCM surge a partir de una lesión a los glomérulos con pérdida por la orina de grandes cantidades de proteínas. La enfermedad se denominó así porque la lesión a los glomérulos no se puede ver con un microscopio óptico3. Hasta la invención del microscopio electrónico, los médicos no podían distinguir los procesos del pie sano (podocitos) de los glomérulos de aquellos enfermos. La etiología de la NCM no se conoce por completo, pero la evidencia sugiere que la disfunción sistémica de los linfocitos T altera la función de filtrado glomerular normal, lo que produce proteinuria y fusión de podocitos1.
Diferencias entre nefropatía de cambios mínimos primaria y secundariaLa NCM se puede clasificar como primaria o secundaria. La NCM primaria, que es más frecuente en niños, significa que esta se produce sin ninguna razón obvia (idiopática)1. En adultos, es probable que la NCM sea secundaria a otro trastorno, como el linfoma de Hodgkin o el consumo de algunos medicamentos, especialmente los AINE1,4 (v. el cuadro Prevalencia de la nefropatía de cambios mínimos).
La NCM secundaria también se ha relacionado con alergias, neoplasias, infecciones y otras enfermedades glomerulares. Además de los AINE, entre los fármacos que pueden estar implicados en el desarrollo de la NCM se encuentran el litio, la sulfasalazina y los derivados del ácido 5-aminosalicílico, pamidronato y otros bisfosfonatos, inmunizaciones, trimetadiona, interferón ϒ y algunos antimicrobianos, como ampicilina, rifampicina y cefalosporinas1.
PJ corría mayor riesgo de disfunción renal debido a un historial familiar importante de enfermedad renal crónica, uso de AINE para el alivio del dolor, hipertensión crónica y antecedentes de tumor del timo5. Todos estos factores pueden contribuir al diagnóstico de NCM.
Manifestaciones clínicasLa pérdida de proteínas por la orina, principalmente albúmina, provoca los síntomas y signos del síndrome nefrótico6. La albúmina, una proteína plasmática, ayuda a mantener la presión oncótica capilar que ayuda a retener el líquido en el compartimento intravascular. En la hipoalbuminemia, el líquido se mueve desde el espacio intravascular hacia los espacios intersticiales o tisulares, así como hacia los compartimentos transcelulares, como la cavidad peritoneal2,7. Ello genera anasarca.
Aunque la albúmina es la principal causante de proteinuria, también se pueden perder otras proteínas plasmáticas, incluidos los inhibidores de la coagulación, la transferrina, las inmunoglobulinas y las proteínas transportadoras de hormonas, como la proteína de unión a la vitamina D. Estas pérdidas pueden aumentar el riesgo de trombosis, anemia por deficiencia de hierro, infección y deficiencia de vitamina D. Al parecer, la reducción de la presión oncótica plasmática estimula la síntesis de lipoproteínas hepáticas que provoca dislipidemia y, sobre todo, hipercolesterolemia e hipertrigliceridemia8. PJ presentó signos característicos de síndrome nefrótico: hipoalbuminemia, hiperlipidemia y anasarca.
En el caso de PJ, los síntomas y signos del síndrome nefrótico provocado por la NCM tuvieron un inicio repentino (de pocos días a una semana). Este inicio rápido distingue a la NCM de la mayoría de las otras causas del síndrome nefrótico, cuyo inicio generalmente suele ser más gradual1.
El signo más visible de la NCM es el edema generalizado, que puede ser profundo. El edema generalmente comienza en las áreas más bajas del cuerpo, generalmente en las extremidades inferiores, y evoluciona hacia la cavidad peritoneal. Además, debido a la proteinuria, la orina puede aparecer espumosa o burbujeante.
El edema y la proteinuria se desarrollan rápidamente, casi de la noche a la mañana. Entre otros signos de NCM pueden citarse aumento de peso, hipertensión, hipercolesterolemia, trombosis y tromboembolia1. La hipovolemia también puede producirse a causa de la alteración de la permeabilidad capilar y los desplazamientos de líquidos del tercer espacio.
Exploraciones complementariasLas pruebas analíticas habituales y adecuadas son la TFG, creatinina sérica, BUN, lipidograma y los niveles de albúmina sérica. Entre las pruebas diagnósticas complementarias se encuentran:
- •
Análisis de orina. Suele haber lipiduria en el síndrome nefrótico. Puede haber lípidos urinarios en el sedimento, atrapados en los cilindros (cilindros grasos), encerrados por la membrana plasmática de las células epiteliales degenerativas (cuerpos grasos ovalados), o pueden circular libremente por la orina8. La gravedad específica de la orina es alta debido a la proteinuria.
- •
Proporción de concentración aleatoria de albúmina respecto a la creatinina. En la NCM, este valor es superior a 5mg/g. PJ obtuvo un resultado de 38mg/g.
- •
Prueba de orina de 24 horas en busca de proteínas. El valor normal es de 80mg/24h. PJ obtuvo un resultado de 4.200mg/24h.
- •
Depuración de la creatinina de la orina de 24 horas. Este valor disminuirá (normal entre los hombres, de 14 a 26mg/kg/24h). No se encontró el resultado de esta prueba en la historia clínica de PJ.
- •
Biopsia renal. Puesto que el diagnóstico de NCM (frente a otras causas de síndrome nefrótico) no se puede pronosticar a partir de la presentación clínica, casi siempre se realiza una biopsia renal en adultos, tanto para establecer el diagnóstico como para guiar el tratamiento.
La presentación clínica, los resultados de laboratorio y los resultados de la biopsia renal de PJ confirmaron el diagnóstico de NCM como la causa de su síndrome nefrótico.
TratamientoEl tratamiento farmacológico de la NCM se centra en provocar la remisión para restaurar la función glomerular e invertir los síntomas y signos del síndrome nefrótico6. Este tratamiento consiste principalmente en corticoesteroides, como la prednisona o la prednisolona, para lograr la inmunodepresión y reducir la actividad de las citocinas de los linfocitos T9. Aunque los niños generalmente responden a los corticoesteroides en un período de 2 semanas y continúan tomándolos durante otras 6 semanas, los adultos responden mucho más lentamente y pueden llegar a tomarlos durante 16 semanas. Después de iniciar el tratamiento, remiten los síntomas del 80-95% de los pacientes10.
Además, hasta el 20% de los pacientes pueden desarrollar resistencia a los corticoesteroides11. Los medicamentos inmunodepresores, como la ciclosporina, se pueden utilizar para tratar la resistencia a los corticoesteroides9,11.
Otros medicamentos se utilizan para tratar los síntomas de la NCM a medida que estos se producen; por ejemplo, anticoagulantes como la warfarina para tratar o prevenir la formación de trombos por hipercoagulabilidad y estatinas para tratar el colesterol sérico elevado3. Entre los medicamentos de PJ había furosemida i.v., warfarina oral, albúmina i.v. y metilprednisolona i.v., seguidos de una transición a prednisona oral.
Los pacientes con NCM recurrente pueden necesitar un tratamiento con un agente citotóxico, como la ciclosporina, pero la mayoría de los pacientes responden bien al tratamiento estándar y sus síntomas y signos remiten durante los primeros 1-2 meses.
Los pacientes con síndrome nefrótico son un desafío para los profesionales sanitarios. Los corticoesteroides continúan siendo el tratamiento de primera línea a menos que estén contraindicados11. A veces se produce una recaída y algunos pacientes pueden volverse dependientes de los corticoesteroides. Cuando los pacientes son resistentes a los corticoesteroides, el tratamiento se adapta de forma individual con el uso de tratamientos inmunomoduladores no esteroides.
Por lo general, la función renal se recupera; sin embargo, si el paciente ha sufrido una lesión renal aguda, esta puede evolucionar a un deterioro crónico11.
Cuidados de enfermeríaComo se ha mencionado anteriormente, se realiza una biopsia renal para confirmar el diagnóstico de NCM3,7. La enfermera debe asegurarse de que el paciente haya dado su consentimiento informado para el procedimiento y que se hayan extraído muestras de sangre para el tipo y las pruebas cruzadas. Antes del procedimiento, la enfermera debe revisar la historia clínica del paciente, los valores analíticos (incluido el estado de coagulación) y realizar la conciliación de la medicación. La enfermera también debe confirmar que se mantienen los antiagregantes plaquetarios y los anticoagulantes, y hacer un seguimiento con el médico para saber cuándo debe reiniciarse esta medicación. Después del procedimiento, se colocará un vendaje compresivo durante 30-60 minutos; la enfermera debe mantener al paciente en reposo en cama según lo establecido, obtener las constantes vitales cada 15 minutos durante la primera hora y evaluar dolor de riñones, hipotensión, disminución de la hemoglobina y el hematocrito, fiebre, escalofríos, frecuencia urinaria y disuria. Puesto que el sangrado es una preocupación importante después de la biopsia renal, el paciente debe ser vigilado de cerca para detectar síntomas y signos por los que se sospeche hemorragia manifiesta u oculta7.
Puesto que los pacientes con NCM presentan hipoalbuminemia, también podrían ser hipovolémicos. Entre los síntomas y signos de la hipoalbuminemia se encuentran edema localizado o generalizado, calambres musculares, debilidad y ascitis. Algunos pacientes también presentan síntomas vagos, como malestar general, cansancio y anorexia. Para tratar la hipoalbuminemia y la hipovolemia, administre proteínas plasmáticas, como la albúmina intravenosa, para la reposición de la volemia según lo establecido3.
El edema se trata con restricción alimentaria de sodio, restricciones de líquidos y administración de un diurético, como la furosemida, que también ayuda a controlar la hipertensión. Mantenga una hoja de balance hídrico de manera precisa, supervise los resultados de los electrólitos séricos y obtenga pesos diarios. Puesto que los diuréticos pueden eliminar los líquidos demasiado rápido, controle también la PA del paciente y observe si hay signos de hipotensión, como mareo o síncope7.
Para prevenir la trombosis, anime al paciente a movilizarse. Preste especial atención a los puntos de venopunción e inserción i.v. para detectar signos de desarrollo del trombo. Si está indicado, se prescribirán anticoagulantes.
El uso de corticoesteroides para controlar la NCM aumenta el riesgo de infección. Algunas infecciones frecuentes asociadas con la NCM son neumonía, celulitis, peritonitis y otitis3. Adopte medidas para prevenir la infección, como realizar una higiene meticulosa de las manos, vigile de cerca al paciente para detectar síntomas y signos de infección, y asegúrese de que cualquier infección diagnosticada se trate de inmediato.
Habitualmente vista en niños, la nefropatía de cambios mínimos (NCM) es la causa más frecuente de síndrome nefrótico en la población pediátrica, pero entre el 10% y el 15% de los casos de NCM se producen en adultos. En la población pediátrica, la NCM es dos veces más frecuente en niños que en niñas, pero en adultos la prevalencia es la misma en ambos sexos. Los asiáticos pueden correr mayor riesgo de contraer la enfermedad en comparación con otros grupos étnicos.
La incidencia de la NCM alcanza su punto máximo en los niños de 2 años y, aproximadamente, el 80% son menores de 6 años en el momento del diagnóstico. En adultos, la media de edad de inicio se sitúa en los 40 años.
Forme a los pacientes sobre la enfermedad renal para aumentar el cumplimiento del tratamiento y evitar una lesión renal mayor. La educación efectiva puede lograr que los pacientes desarrollen buenas habilidades de autocontrol y así eviten que una enfermedad como la NCM se cronifique y mejore los resultados de los pacientes5. Revise cada medicación prescrita con los pacientes antes del alta. Recalque al paciente que el médico puede ajustar los medicamentos al grado de disfunción renal. Además, aborde los siguientes temas3,5,7:
- •
Enseñe a los pacientes a quienes se da de alta poco después de una biopsia renal que inspeccionen el sitio para asegurarse de que no hay hemorragia y realice una prueba con una tira reactiva de orina para comprobar si hay presencia de sangre en la orina. Indique al paciente que notifique de inmediato al médico cualquier indicio de hemorragia, incluida la hemorragia en el lugar de la biopsia. Dígale al paciente que evite levantar objetos pesados durante 5-7 días y que no tome medicamentos anticoagulantes hasta que el médico se lo indique.
- •
Indique a los pacientes dados de alta con un anticoagulante que informen al médico si notan alguna hemorragia, como epistaxis; emesis; hematuria, melena, rectorragia o hemoptisis, o un pequeño sangrado en cualquier sitio.
- •
Enseñe al paciente el plan alimentario prescrito, como seguir una dieta baja en sodio y potasio, y evitar los alimentos procesados. Infórmele de que los corticoesteroides pueden provocar un aumento de peso, por lo que deben vigilar el número de calorías para evitar un aumento de peso considerable. La cantidad recomendada de proteína en la dieta es variable y la establece mejor el nefrólogo.
- •
Advierta al paciente de que no suspenda bruscamente el corticoesteroide. Estos deben reducirse por orden del médico. Aconseje al paciente que lleve una tarjeta de identificación médica que indique el nombre del medicamento.
- •
Dígale al paciente que notifique cualquier infección o lesión grave al médico porque es posible que deba ajustar la dosis del corticoesteroide.
- •
Aconseje al paciente que no fume. Explíquele que fumar reduce la circulación sanguínea a los riñones y puede empeorar la enfermedad renal. Fumar también puede afectar a la eficacia de la medicación antihipertensiva12.
- •
Recomiende la práctica de ejercicio regular. La inactividad física es un factor de riesgo modificable que puede afectar al curso de la enfermedad renal. El ejercicio puede mejorar los factores metabólicos, reducir la PA y ayudar a conservar la función renal.
- •
Advierta al paciente de las especialidades farmacéuticas publicitarias (EFP), incluidos los AINE, ya que pueden ser nefrotóxicos. Explíquele al paciente que no tome medicamentos sin receta ni productos de venta libre sin consultar primero al médico.
- •
Haga hincapié en la importancia de las visitas regulares al médico para controlar el progreso.
Cuando se diagnostica NCM, el enfoque principal debería ser adaptar la pauta de tratamiento para obtener un resultado óptimo. El tratamiento de primera línea es el tratamiento con corticoesteroides. Los pacientes que son sensibles a estos a menudo recaen, lo que lleva a considerar el tratamiento de segunda línea, la inmunosupresión.
La educación al paciente respecto al tratamiento y las modificaciones en el estilo de vida son importantes para lograr la remisión. Un diagnóstico y un tratamiento oportunos son necesarios para obtener un buen resultado. Las enfermeras deben aumentar la conciencia y el conocimiento sobre las enfermedades renales mediante la educación al paciente, a enfermeras de otras áreas de práctica, a otros profesionales sanitarios y a miembros de las comunidades.
Para PJ, el desarrollo de la NCM fue grave. El reconocimiento temprano de las señales de alerta de disfunción renal habría provocado un tratamiento oportuno y un resultado mejor a largo plazo en este paciente.