LA RADIOGRAFÍA DE TÓRAX (Rx de tórax) es uno de los métodos no invasivos más antiguos para identificar alteraciones en el tórax. A pesar de que los médicos prescriben las Rx de tórax e interpretan sus resultados, las enfermeras son a menudo las primeras en leer el informe del radiólogo y en ofrecer su interpretación al médico que atiende al paciente o a la persona designada1. En muchos sistemas hospitalarios estadounidenses las enfermeras que ejercen en la Unidad de Cuidados Intensivos (UCI) o en el Servicio de Urgencias implementan de manera sistemática las órdenes permanentes específicas, incluida la obtención de una Rx de tórax en pacientes con problemas agudos, como dolor torácico, dificultad respiratoria, hipoxemia de origen desconocido o heterogeneidad de los ruidos respiratorios1. En este artículo vamos a ver cómo reconocer en una Rx de tórax la anatomía básica normal y las alteraciones potencialmente graves.
Fundamentos de la radiografía de tóraxLos rayos X son una forma de radiación electromagnética de onda corta que atraviesa la materia2. Básicamente generan fotografías, pero en vez de utilizar la luz usan la radiación para generar el contraste. La cantidad de radiación producida por los rayos X es muy pequeña (0,2 milisieverts, o mSv, una unidad que pertenece a la misma familia que el litro y el kilogramo) y solamente es la causa del 0,00001% de los tumores malignos mortales en Estados Unidos3,4.
La evaluación de una Rx de tórax es una tarea que requiere una observación detallada y un conocimiento apropiado de la anatomía torácica4. (Véase el cuadro Estructuras de los pulmones.) La técnica utilizada para obtener la Rx de tórax determina su calidad en términos generales.
Las dos proyecciones utilizadas con mayor frecuencia en el contexto de los cuidados agudos son la posteroanterior y la anteroposterior, que constituyen en conjunto las proyecciones frontales del tórax2. Para la proyección posteroanterior, el haz de rayos X atraviesa el tórax desde su parte posterior hasta su parte anterior. El paciente debe permanecer en bipedestación mientras se obtiene esta radiografía. En la proyección anteroposterior, el haz de rayos X atraviesa el tórax desde su parte anterior hasta su parte posterior.
La obtención de Rx de tórax con un dispositivo portátil debe reservarse generalmente para los pacientes en situación de enfermedad aguda y para los que no pueden mantenerse en bipedestación2. Las Rx de tórax que se realizan a la cabecera del paciente con un dispositivo portátil son royecciones anteroposteriores2,4. Una desventaja importante de esta proyección es el hecho de que las estructuras localizadas en la parte anterior del tórax –incluido el corazón– parecen tener un tamaño mayor del real debido a un efecto de magnificación, lo que puede llevar a un diagnóstico incorrecto de cardiomegalia4.
La proyección lateral puede revelar la presencia de lesiones por detrás del corazón, en la proximidad del mediastino o del diafragma. Las proyecciones frontales y laterales ofrecen una visualización tridimensional del tórax y permiten al clínico localizar infiltrados y otras lesiones que, de otra manera, sería difícil identificar2.
Las Rx de tórax siempre deben obtenerse en situación de inspiración máxima para facilitar la visualización de cualquier alteración que pueda haber en los pulmones5. Cuando el paciente realiza una inspiración profunda, el diafragma debe visualizarse en el segmento anterior de la sexta costilla6. Se considera que el nivel de inspiración es excelente para la Rx de tórax cuando por encima del diafragma es posible contar 10 costillas posteriores. Si el recuento es inferior a 10, la inspiración ha sido insuficiente o bien el paciente presenta un volumen pulmonar bajo2. El hemidiafragma derecho suele estar más elevado que el izquierdo debido a la localización del hígado. Un esfuerzo inspiratorio escaso puede hacer que la Rx de tórax tenga un aspecto más blanco, lo que destaca los patrones intersticial y vascular pulmonares, y también puede dar lugar a una impresión falsa de neumonía en los lóbulos inferiores3.
Aspectos relacionados con la penetración de los rayos XLos rayos X diferencian los objetos en función de sus densidades relativas. Las cuatro densidades básicas que pueden observarse en una Rx de tórax son las correspondientes al hueso (o metal), al agua (tejidos blandos), la grasa (el tejido adiposo) y el gas (aire)2,7.
- •
La densidad hueso (metal) tiene un color totalmente blanco, es decir, es completamente radiopaca; por ejemplo, los proyectiles, las monedas, los electrodos del electrocardiograma (ECG) y los marcapasos5,8.
- •
La densidad agua (tejidos blandos) es entre blanquecina y grisácea en la Rx de tórax. Presentan este tipo de densidad el corazón, el hígado, el diafragma, el bazo y los vasos sanguíneos. La razón es básicamente que estos órganos tienen la misma densidad que el agua8. En las Rx de tórax obtenidas con el paciente en bipedestación se puede observar a menudo la acumulación de líquido en las bases pulmonares, con un patrón de opacidades densas que tapan las estructuras adyacentes de la cavidad torácica5. Esta es la localización más habitual de los derrames pleurales en la Rx de tórax.
- •
La densidad grasa (tejido adiposo) es gris. Este tejido es menos denso que el hueso y el metal, pero más denso que el aire y a menudo se observa en las Rx de tórax realizadas sobre las mamas y sobre el tejido adiposo.
- •
La densidad gas (aire) tiene un color negro, es decir, es radiolúcida, y se observa en los pulmones, la tráquea, los bronquios y los alvéolos pulmonares5. El aire tiende a localizarse en las áreas más altas de la cavidad torácica, de manera que el neumotórax se observa más a menudo en los vértices pulmonares cuando el paciente está de pie5.
En la penetración de una Rx de tórax influyen la duración de la exposición y la potencia del haz de rayos X. Una Rx de tórax escasamente penetrada tiene un aspecto luminoso y ello dificulta la visualización de las estructuras blandas, especialmente de las que están detrás del corazón. Una Rx de tórax demasiado penetrada tiene un aspecto oscuro, lo que dificulta la visualización de las marcas intersticiales pulmonares9. Cuando una Rx de tórax tiene una buena penetración, los cuerpos de las vértebras torácicas bajas pueden observarse a través del corazón10.
Interpretación de una radiografía de tóraxEl reconocimiento de la anatomía normal en la Rx de tórax es un aspecto clave para localizar e interpretar las alteraciones. Antes de la interpretación de una Rx de tórax lo primero es identificar al paciente por su nombre y apellidos, y por su fecha de nacimiento. La enfermera debe verificar que ha obtenido la radiografía correcta y en la fecha correcta, y también tiene que identificar la proyección de la radiografía.
En la actualidad, en la mayor parte de los centros hospitalarios se utiliza la imagen digital en vez de la imagen fotográfica contenida en un chasis. Estas imágenes digitales se almacenan en el sistema de archivo y transmisión de imágenes (PACS, picture archiving and communication system). Las imágenes existentes en el PACS pueden ser visualizadas en cualquier ordenador y también pueden ser manipuladas paramodificar su brillo o para magnificarlas2.
La Rx de tórax siempre se debe estudiar como si el paciente estuviera enfrente de nosotros; el lado derecho de la radiografía corresponde al lado izquierdo del paciente y viceversa2,4.
Después, se debe determinar la calidad. ¿Tiene una buena penetración? En caso afirmativo, los cuerpos vertebrales torácicos son visibles. ¿Ha realizado el paciente una inspiración apropiada? La enfermera tiene que recordar el recuento de las costillas.
También debe determinar la rotación midiendo la distancia entre el extremo medial de cada clavícula y la apófisis espinosa de la vértebra del mismo nivel. Estas distancias deben ser iguales4. Las estructuras anteriores que se observan en una Rx de tórax son los bordes cardíacos derecho e izquierdo, la aorta ascendente, los dos lóbulos pulmonares superiores y el lóbulo medio del pulmón derecho8. Las estructuras posteriores son la aorta descendente, los hemidiafragmas y los dos lóbulos inferiores8.
La enfermera debe revisar todos los aspectos de la Rx de tórax utilizando para ello el enfoque ABCDEF1.
El hemidiafragma derecho debe estar 3 cm más elevado que el izquierdo, debido a la presencia del hígado. El borde del diafragma debe ser liso.
Siempre hay que mirar la tráquea y determinar si se localiza en la línea media o si está desplazada hacia la derecha o la izquierda. La tráquea debe estar en la línea media, aunque puede desplazarse ligeramente hacia la derecha en la zona de la escotadura aórtica8. Cuando la tráquea está desplazada o desviada puede indicar que el paciente está mal colocado o bien que muestra un aumento de tamaño de la glándula tiroides o un neumotórax a tensión4,6.
Después, la enfermera tiene que examinar la carina (la zona en la que la tráquea se bifurca en los bronquios principales derecho e izquierdo). Esta zona tiene que estar localizada entre las vértebras T4 y T6. En los pacientes con intubación endotraqueal hay que examinar la Rx de tórax para determinar la colocación correcta del tubo. El tubo endotraqueal (TET) está colocado correctamente cuando su punta se localiza 3-5cm por encima de la carina4.
B (Bones): huesosCuando la enfermera estudia los huesos en una Rx de tórax, debe fijarse específicamente en las clavículas, las costillas, las escápulas y las vértebras, y descartar la posibilidad de que haya alguna fractura. En ocasiones, el giro de la Rx de tórax hacia su parte lateral puede facilitar la visualización de las fracturas costales8.
En una Rx de tórax obtenida en inspiración máxima se deben observar 9 o 10 costillas posteriores2. Para diferenciar las costillas anteriores y posteriores en una Rx de tórax hay que recordar que las costillas posteriores efectúan un giro hacia abajo para formar el ángulo costovertebral. Las costillas anteriores muestran una dirección más horizontal4.
Al revisar las costillas y otros huesos, la enfermera tiene que analizar los espacios intercostales respecto a su simetría. Cada espacio intercostal está numerado según la costilla situada inmediatamente por encima. El ensanchamiento de los espacios intercostales puede ser debido a insuflación excesiva de los pulmones2.
C (Circulation): circulaciónEs necesario estudiar el corazón respecto a su tamaño y a su configuración. Una de las observaciones más sencillas es la del cociente cardiotorácico: la dimensión horizontal (anchura) mayor del corazón en comparación con la dimensión horizontal mayor del tórax8. El corazón debe tener una anchura que sea el 50% de la anchura del tórax. Cualquier porcentaje superior al 50% sugiere una cardiomegalia o un posible derrame pericárdico4.
También hay que estudiar el mediastino. Sus bordes deben estar bien definidos, aunque en el ángulo que forman el corazón y el diafragma estos bordes pueden ser algo borrosos1,8. Si el mediastino parece estar aumentado de tamaño, se deben considerar los trastornos que causan este problema, como el aneurisma torácico5.
D (Diaphragm): diafragmaEl diafragma tiene una configuración en cúpula y muestra la misma densidad que el agua. El hemidiafragma derecho debe estar más elevado que el izquierdo debido a la presencia del hígado. (Véase el cuadro Visualización del diafragma.) La diferencia entre ambos debe ser de aproximadamente 3cm. Por otra parte, el borde del diafragma tiene que ser liso8.
La elevación del diafragma tiene lugar cuando son visibles menos de 10 costillas y puede ser debida a atelectasias, distensión abdominal y compresión del nervio frénico2. El descenso del diafragma es frecuente cuando se visualizan 11 o 12 costillas. El descenso o el aplanamiento del diafragma se observa con frecuencia en los pacientes que sufren enfermedad pulmonar obstructiva crónica (EPOC) o neumotórax1,2.
Por debajo del hemidiafragma izquierdo se puede observar la burbuja de aire gástrica. La ausencia de dicha burbuja puede indicar una hernia hiatal5.
E (Edges): bordesEs importante analizar los bordes pulmonares para descartar la presencia de líquido o de aire. Se deben estudiar específicamente los ángulos costofrénicos, que tienen que presentar ángulos agudos bien definidos8. El neumotórax, el hemotórax y el derrame pleural pueden distorsionar los bordes pulmonares normales5.
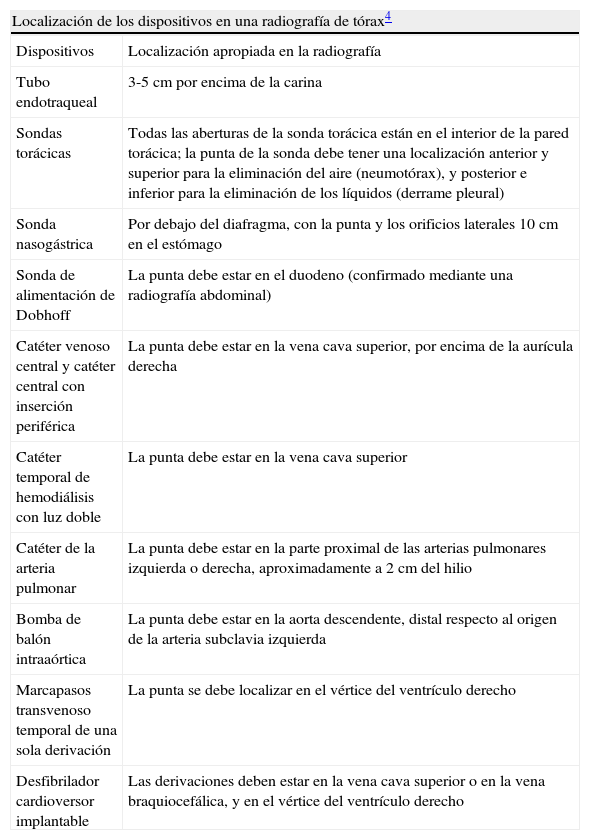
| Localización de los dispositivos en una radiografía de tórax4 | |
| Dispositivos | Localización apropiada en la radiografía |
| Tubo endotraqueal | 3-5 cm por encima de la carina |
| Sondas torácicas | Todas las aberturas de la sonda torácica están en el interior de la pared torácica; la punta de la sonda debe tener una localización anterior y superior para la eliminación del aire (neumotórax), y posterior e inferior para la eliminación de los líquidos (derrame pleural) |
| Sonda nasogástrica | Por debajo del diafragma, con la punta y los orificios laterales 10 cm en el estómago |
| Sonda de alimentación de Dobhoff | La punta debe estar en el duodeno (confirmado mediante una radiografía abdominal) |
| Catéter venoso central y catéter central con inserción periférica | La punta debe estar en la vena cava superior, por encima de la aurícula derecha |
| Catéter temporal de hemodiálisis con luz doble | La punta debe estar en la vena cava superior |
| Catéter de la arteria pulmonar | La punta debe estar en la parte proximal de las arterias pulmonares izquierda o derecha, aproximadamente a 2 cm del hilio |
| Bomba de balón intraaórtica | La punta debe estar en la aorta descendente, distal respecto al origen de la arteria subclavia izquierda |
| Marcapasos transvenoso temporal de una sola derivación | La punta se debe localizar en el vértice del ventrículo derecho |
| Desfibrilador cardioversor implantable | Las derivaciones deben estar en la vena cava superior o en la vena braquiocefálica, y en el vértice del ventrículo derecho |
Los campos pulmonares están constituidos principalmente por aire, con cantidades muy pequeñas de tejido y de sangre2,6. A la hora de revisar las Rx de tórax, la enfermera tiene que recordar la anatomía pulmonar normal, incluyendo la localización de los lóbulos2. Hay que tener en cuenta que en muchos pacientes que están en bipedestación o en posición semierecta para la realización de la Rx de tórax, y que presentan una acumulación de líquido, dicha acumulación se localiza en la Rx de tórax en las bases pulmonares. Si la radiografía se obtiene con el paciente en decúbito supino, el líquido tiende a asentarse en la parte posterior de los lóbulos inferiores5.
Los campos pulmonares tienen que tener una densidad igual; en una Rx de tórax normal ninguno de los dos pulmones debe ser más claro o más oscuro que el otro. Los pulmones están constituidos por lóbulos separados por cisuras. El pulmón derecho tiene tres lóbulos y el izquierdo dos. Hay que intentar localizar la cisura horizontal en el pulmón derecho cuando se estudia una Rx de tórax. Una cisura es un espacio que queda entre los lóbulos pulmonares y que aparece como una línea blanca y estrecha en la Rx de tórax2. Esta cisura, cuya visualización puede ser difícil, se observa en el 50-60% de los pacientes5,8. Se debe extender desde el hilio del pulmón derecho hasta la sexta costilla en la línea axilar. El hilio pulmonar es una zona triangular localizada por encima y por debajo del borde cardíaco, y a través de él entran y salen del pulmón las estructuras que forman la raíz pulmonar, tales como la arteria pulmonar y los vasos linfáticos1. El desplazamiento de la cisura puede indicar un neumotórax8.
Una vez que la Rx de tórax ha sido revisada de forma sistemática, la enfermera tiene que determinar si en ella se observan dispositivos como catéteres, sondas, drenajes o cables. Es importante adquirir el hábito de comprobar la posición de estos dispositivos. (Véase el cuadro Localización de los dispositivos en una radiografía de tórax.)
Alteraciones frecuentesEn el contexto asistencial agudo pueden ser visibles en las Rx de tórax los trastornos frecuentes que se indican a continuación.
Los derrames pleurales son acumulaciones de líquido en el espacio pleural. Para que un derrame pleural sea visible en una Rx de tórax debe tener un volumen de aproximadamente 200- 400ml. Un dato indicativo de la presencia de un derrame pleural es la observación de un ángulo costofrénico obtuso1. El derrame pleural derecho se asocia a menudo a insuficiencia cardíaca5. No obstante, se observan derrames pleurales en el 70% de los pacientes con insuficiencia cardíaca congestiva (ICC)9.
El edema pulmonar es el patrón más frecuente de enfermedad pulmonar difusa en los pacientes con ICC1,6. Un patrón difuso de enfermedad pulmonar afecta siempre a los dos pulmones, aunque puede localizarse solamente en una parte de cada pulmón. El edema pulmonar agudo es la acumulación rápida de una cantidad excesiva de líquido en los alvéolos o los espacios intersticiales pulmonares1. A medida que aumenta el líquido que se acumula en los alvéolos, puede dar lugar en la Rx de tórax a un patrón en alas de mariposa o en alas de murciélago. Este patrón hace que el área central o perihiliar de los pulmones tenga un color blanco. Cuando este proceso es pasado por alto y muestra progresión, la imagen que aparece en la Rx de tórax es similar a la del vidrio deslustrado1,2. El aspecto en vidrio deslustrado puede indicar hidratación excesiva, insuficiencia cardíaca, neumonía por aspiración, un proceso infeccioso o incluso un síndrome de dificultad respiratoria aguda (SDRA)2.
En un paciente con edema pulmonar también se pueden observar en la Rx de tórax las denominadas líneas B de Kerley. (Véase el cuadro Líneas B de Kerley.). Son líneas finas y horizontales de líquido que no tienen una longitud superior a 2cm y que se pueden visualizar en la periferia pulmonar, en la proximidad de los ángulos costofrénicos y de la pared lateral2.
La neumonía se puede detectar en una Rx de tórax cuando se observa el denominado signo de la silueta. Dicho signo aparece cuando dos estructuras de la misma densidad se sitúan muy próximas entre sí, pero no es posible observar el borde de ninguna de ellas. (Véase el cuadro Signo de la silueta.) El signo de la silueta se utiliza en ocasiones para diferenciar las estructuras anteriores y posteriores en una Rx de tórax. Este signo puede ayudar al clínico a determinar cuál de los lóbulos pulmonares está afectado8. No obstante, la neumonía también puede aparecer en forma de un infiltrado localizado con opacidad o consolidación2. Estos infiltrados pueden afectar a cualquier lóbulo pulmonar.
Para determinar cuál es el lóbulo pulmonar afectado por el infiltrado se debe buscar el signo de la silueta. Si se observa este signo en las estructuras anteriores, la neumonía se localiza en el lóbulo superior del pulmón izquierdo o del pulmón derecho5. Si el signo de la silueta oscurece el borde del hemidiafragma derecho o izquierdo, ello indica una neumonía en el lóbulo inferior. Cuando desaparece el borde del lóbulo inferior del pulmón derecho pero es visible el hemidiafragma derecho, el paciente presenta una neumonía en el lóbulo medio del pulmón derecho8.
Las atelectasias hacen que los alvéolos pierdan su volumen y presenten colapso, y pueden causar neumonía. Se pueden prevenir o aliviar haciendo que el paciente respire profundamente y tosa, camine y lleve a cabo la espirometría incentiva2.
Para diferenciar la consolidación asociada a la neumonía de la consolidación asociada a las atelectasias, se deben evaluar los volúmenes pulmonares. Si estos volúmenes están reducidos, la consolidación indica la presencia de atelectasias, y si no lo están, puede ser debida a un infiltrado8.
Las radiografías de tórax se deben obtener casi siempre durante la inspiración máxima, dado que ello permite la visualización de muchas alteraciones pulmonares.
Las atelectasias en el lóbulo inferior del pulmón izquierdo, que son muy frecuentes tras la cirugía, aparecen a menudo en la Rx de tórax en forma de un aumento de la densidad2,4,5. Hay que tener en cuenta que puede ser necesaria una Rx de tórax lateral para confirmar las atelectasias en cualquiera de los lóbulos inferiores2. Al revisar la Rx de tórax se debe tener en cuenta que en la consolidación secundaria a atelectasias los espacios alveolares pueden estar rellenos de líquido, lo que hace que los alvéolos muestren una coloración blanca y presenten colapso.
La inspección detallada de una zona de consolidación puede revelar el signo del broncograma aéreo. Es un perfil tubular de un bronquio o bronquiolo que puede visualizarse debido a que los alvéolos que lo rodean están rellenos de líquido o de exudado inflamatorio, lo que hace que los bronquios o bronquiolos tenga un color negro sobre un fondo blanco8.
La obstrucción intrínseca puede causar atelectasias y generalmente se debe a la presencia de secreciones o de cuerpos extraños en la vía respiratoria. La obstrucción extrínseca de la vía respiratoria se debe a compresión, generalmente por un tumor. El lóbulo pulmonar que presenta atelectasias con mayor frecuencia es el lóbulo medio derecho, debido a que el pulmón está rodeado por ganglios linfáticos y debido a la inclinación y la longitud del bronquio principal derecho1.
El SDRA se puede diagnosticar cuando una Rx de tórax normal evoluciona hacia un patrón de infiltrados bilaterales y, más adelante, edema pulmonar. La razón más probable de ello es la lesión celular secundaria a una respuesta inflamatoria o a procesos como los traumatismos4. Los alvéolos rellenos de líquido dan lugar a consolidación alveolar en la periferia de los campos pulmonares, lo que tiende a ocurrir en el transcurso de las 12h siguientes a la lesión de la membrana alveolocapilar2,8. Las opacidades borrosas o en vidrio deslustrado observadas en la Rx de tórax pueden ser debidas a consolidación periférica4.
El neumotórax se debe a la presencia de aire en el espacio pleural y en ocasiones su visualización en una Rx de tórax puede ser más difícil que la del líquido, especialmente cuando solo hay una cantidad pequeña de aire. Se deben descartar el incremento de la radiolucencia (imágenes oscuras en la Rx de tórax) y la disminución del patrón vascular pulmonar4. La pleura visceral puede estar desplazada respecto a la pleura parietal debido a la presencia de aire en el espacio pleural. En estos casos, la observación de una fine línea blanca representa la pleura visceral desplazada2,5.
La enfermera debe estudiar con detalle el vértice de cada pulmón debido a que el aire siempre asciende cuando el paciente está en bipedestación4. El neumotórax puede aparecer espontáneamente o puede ser debido a la introducción de dispositivos de acceso venoso central, a traumatismos, a la rotura de una bulla o a las compresiones torácicas aplicadas durante la reanimación cardiopulmonar (RCP)5.
El neumotórax a tensión aparece cuando se producen fugas de aire desde el pulmón hacia el espacio pleural y, después, el aire no puede escapar de dicho espacio, incrementando la presión pleural. Este tipo de neumotórax da lugar al colapso del pulmón afectado y desplaza el mediastino hacia el lado no afectado4. El desplazamiento mediastínico altera el relleno cardíaco y puede dar lugar rápidamente a un colapso cardiovascular. Generalmente, se pueden visualizar fácilmente las marcas anatómicas mediastínicas desplazadas hacia el lado no afectado, como la tráquea, la escotadura aórtica y el borde derecho del corazón8.
La EPOC incluye el enfisema y la bronquitis crónica. Este tipo de enfermedad pulmonar causa obstrucción de la vía respiratoria, atrapamiento de aire y aumento del volumen residual4. El aplanamiento del diafragma asociado a la insuflación excesiva del pulmón es a menudo el mejor indicador de la presencia de EPOC en una Rx de tórax. La enfermera también puede observar que los pulmones tienen un aspecto muy oscuro debido a la destrucción vascular. La coloración negra de los pulmones se denomina hiperlucencia8.
La insuflación excesiva de los pulmones también hace que estos aparezcan más grandes, oscuros y alargados4. También es importante observar la presencia de bullas en la Rx de tórax de un paciente con EPOC. Estas bullas son áreas pulmonares densamente negras, generalmente de configuración redondeada y rodeadas por finas sombras lineales curvas8. Generalmente se deben a atrapamiento de aire4.
Otros trastornos pulmonaresLos problemas que se indican a continuación también son visibles en la Rx de tórax, aunque no son frecuentes.
Los nódulos pulmonares son áreas bien definidas de coloración blanquecina en el interior de los campos pulmonares. Tienen una longitud máxima inferior a 3cm y pueden ser únicos o múltiples. Cuando una lesión de este tipo tiene una longitud máxima superior a 3cm se denomina masa5,8.
La primera y principal posibilidad diagnóstica que hay que descartar cuando se observan estas lesiones es la de un carcinoma8. Otras posibilidades son las áreas de consolidación, los abscesos y las alteraciones pleurales. Es importante estudiar con detalle los bordes de estas lesiones. Un borde lobulado, irregular y espiculado puede indicar un tumor maligno, especialmente si la lesión es múltiple8. Las masas de gran tamaño que se localizan en los lóbulos superiores son con mayor probabilidad malignas4. Los tumores malignos se pueden asociar a linfadenopatía mediastínica o a metástasis óseas. Cuando un nódulo tiene un aspecto denso o un color blanco, que parece presentar la misma densidad del hueso, lo más probable es que corresponda a una calcificación4,8.
La tuberculosis se observa en la Rx de tórax en forma de infiltrados parcheados y nodulares que se localizan principalmente en los campos pulmonares de los lóbulos superiores. En la tuberculosis también se puede observar cavitación, con una zona gris oscura en el centro de una lesión blanquecina. Las lesiones antiguas y curadas de tuberculosis aparecen en la Rx de tórax en forma de nódulos densos y bien definidos con bordes muy marcados4.
La perforación intestinal se observa en la Rx de tórax en forma de la presencia de aire libre bajo el diafragma. En la situación normal nunca hay aire en la cavidad peritoneal fuera del tracto gastrointestinal. Cuando se observa aire en esta localización, se denomina neumoperitoneo y es una urgencia médica. Puede ser debido a la rotura del apéndice, una úlcera perforada o un divertículo roto4.
Implicaciones para las enfermerasLas enfermeras pueden utilizar las Rx de tórax como una herramienta adicional para confirmar los hallazgos efectuados en la exploración física. Los pacientes con un cuadro clínico agudo pueden presentar multitud de signos y síntomas inespecíficos Las enfermeras que poseen un conocimiento básico de la interpretación de las Rx de tórax pueden realizar una valoración más detallada, potenciar la seguridad del paciente y optimizar los cuidados enfermeros. ■
William Pezzotti es enfermero de cuidados críticos en The Chester County Hospital, en West Chester, Pa.
El autor y los editores declaran no tener ningún conflicto de intereses económicos relacionados con este artículo.