En este estudio se evaluó la eficacia de las intervenciones dirigidas a pacientes para mejorar la calidad del sueño en casos de fibrosis quística e hipertensión pulmonar.
MétodosSe utilizó un estudio piloto, prospectivo y no aleatorizado para monitorizar la eficacia de las preferencias de sueño iniciadas por los pacientes en 15 pacientes ingresados.
ResultadosDurante su estancia en el hospital, el 53,3% de los pacientes notificaron un mejor descanso a raíz de la intervención, lo cual hizo hincapié en la necesidad y la eficacia de intervenciones del sueño dirigidas por los pacientes.
ConclusiónLos pacientes admitieron de forma unánime la necesidad de intervenciones del sueño y estaban dispuestos a probar una buena pauta de higiene del sueño para mejorar su calidad del sueño mientras estaban en el hospital.
DORMIR ES UNA EXPERIENCIA única y personal. Aunque todos los humanos dormimos, cada uno lo hace de un modo diferente. Variables como la luz, el ruido, la temperatura, las prendas de vestir, la ropa de cama y la postura son específicos del nivel de comodidad, los hábitos y el estilo de vida personal1. Así, es poco probable que una sola intervención puede tener el mismo efecto en el descanso de una población diversa en un contexto hospitalario2.
La higiene del sueño se ha definido como “poner en práctica conductas que faciliten el sueño y evitar conductas que interfieran en el sueño”3. Una mala higiene del sueño es uno de los factores principales que contribuyen a la privación del sueño en pacientes ingresados4. La falta de descanso puede tener consecuencias significativas que afectarán al estado de salud y al bienestar global de los pacientes, y una higiene del sueño mejorada puede reducir la privación del sueño1,5.
Los pacientes con el estado pulmonar afectado, así como los que tienen fibrosis quística (FQ) o hipertensión pulmonar (HP), son propensos a sufrir privación del sueño debido a la cantidad de tiempo que pasan dentro y fuera del hospital, por encima de la media6. A menudo sus signos y síntomas agravan la mala calidad del sueño. Este artículo evalúa la eficacia de las intervenciones dirigidas a pacientes para mejorar la calidad del sueño en casos de FQ y HP.
Higiene del sueño y calidad del sueñoMuchos de los hábitos y prácticas que favorecen un buen descanso nocturno también son fundamentales para preservar la salud global del paciente. La privación del sueño en pacientes ingresados puede retrasar la curación, prolongar la duración de la estancia y los tiempos de recuperación2. Las consecuencias de una mala higiene del sueño pueden ser el empeoramiento del dolor, del estado cardiorrespiratorio y/o de la salud mental5. La privación del sueño también puede debilitar el sistema inmunitario del paciente ingresado, con lo que la duración de la estancia y los costes médicos se multiplican.
Los factores que afectan al sueño se pueden clasificar en fisiológicos, ambientales y psicológicos.
Los factores fisiológicos que influyen en el sueño pueden ser apnea obstructiva del sueño, infección, dolor, mal estado nutricional, desequilibrios hidroelectrolíticos, trastornos metabólicos y endocrinos, neoplasias malignas y otros muchos factores relacionados con enfermedades que dependerán del paciente y del proceso de la enfermedad. Los factores ambientales que afectan al sueño incluyen ruido, luz, temperatura ambiental e interrupciones del personal. Los factores psicológicos que más afectan al sueño son la ansiedad y la depresión5,7–9. La mejor calidad del sueño también puede prevenir o reducir los síntomas de depresión, ya que las alteraciones del sueño se asocian con depresión10.
Los múltiples beneficios de la calidad del sueño incluyen la mejora de la memoria, de la comprensión, del aprendizaje y de la creatividad11. Además, el sueño es importante para el crecimiento, la reparación y la regeneración del tejido11. También puede ayudar a reducir la sensibilidad al dolor y aumentar los efectos analgésicos de los fármacos12.
Cuando los dispositivos de seguimiento personal han bajado de precio, se han hecho más fáciles de llevar y se han integrado con la tecnología móvil, la monitorización de la actividad y el sueño se ha puesto de moda. Aunque esta tecnología ha experimentado un gran crecimiento, todavía no es de uso común en poblaciones de pacientes debido a varios obstáculos, como la contaminación cruzada entre pacientes, las pruebas inadecuadas de la fiabilidad del dispositivo, el coste y la incomodidad.
A menudo se pasa por alto la importancia de la calidad del sueño en los ambientes hospitalarios, donde la higiene del sueño se ve afectada por ruidos, variaciones de temperatura, luces e interrupciones del personal13. Los pacientes del Southwestern Medical Center de la Universidad de Texas expresaron su preocupación porque la falta de descanso afectaba a su proceso de curación, lo que aumentaba su malestar. Aunque en contextos hospitalarios se pueden utilizar diferentes intervenciones no farmacológicas, actualmente no hay prácticas estandarizadas implementadas para abordar intervenciones y mejorar la calidad del sueño14–16.
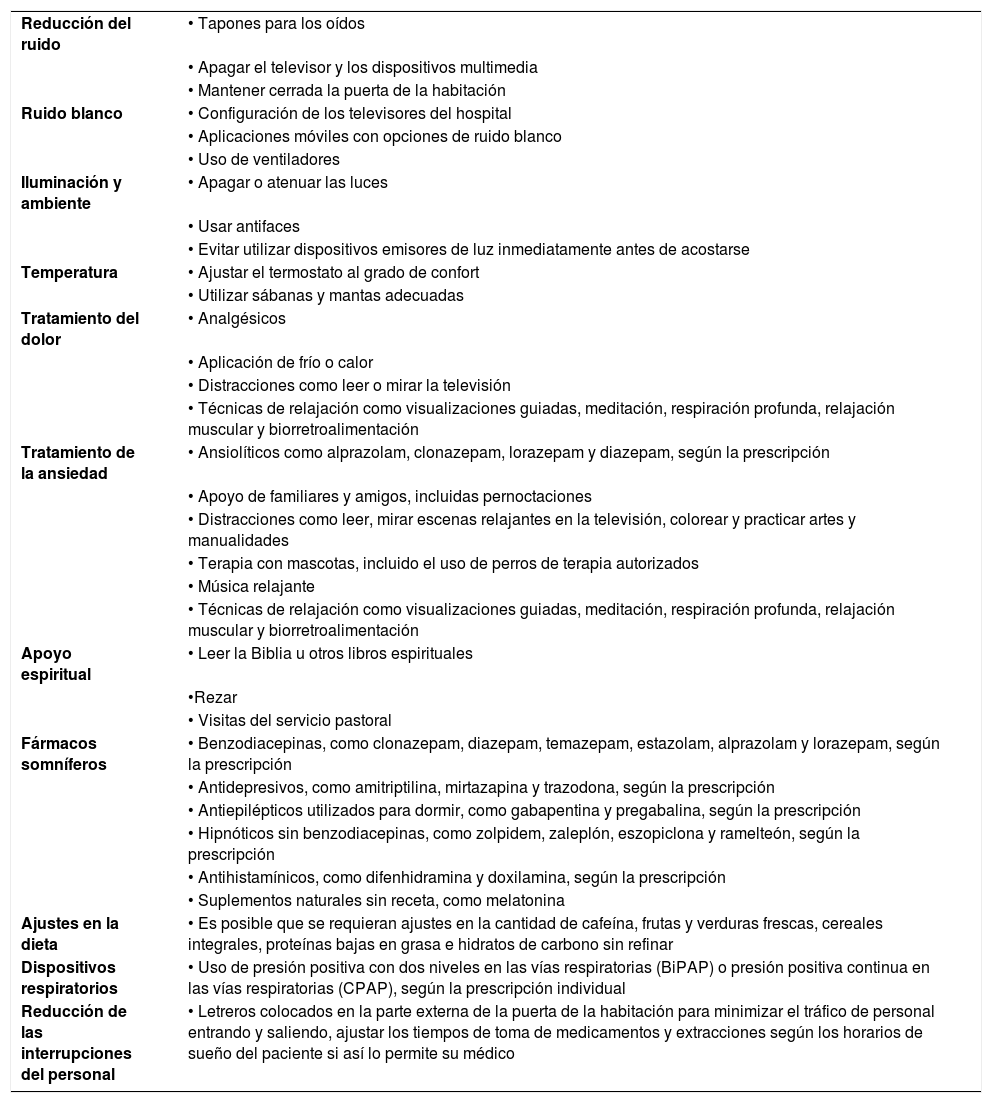
Posibles intervenciones para favorecer el sueño14,25
Los fármacos analgésicos, ansiolíticos y sedantes se personalizan y evalúan a fondo en poblaciones con FQ y HP debido a los complejos procesos de enfermedades involucrados. El uso de algunos medicamentos está limitado y/o contraindicado.
| Reducción del ruido | • Tapones para los oídos |
| • Apagar el televisor y los dispositivos multimedia | |
| • Mantener cerrada la puerta de la habitación | |
| Ruido blanco | • Configuración de los televisores del hospital |
| • Aplicaciones móviles con opciones de ruido blanco | |
| • Uso de ventiladores | |
| Iluminación y ambiente | • Apagar o atenuar las luces |
| • Usar antifaces | |
| • Evitar utilizar dispositivos emisores de luz inmediatamente antes de acostarse | |
| Temperatura | • Ajustar el termostato al grado de confort |
| • Utilizar sábanas y mantas adecuadas | |
| Tratamiento del dolor | • Analgésicos |
| • Aplicación de frío o calor | |
| • Distracciones como leer o mirar la televisión | |
| • Técnicas de relajación como visualizaciones guiadas, meditación, respiración profunda, relajación muscular y biorretroalimentación | |
| Tratamiento de la ansiedad | • Ansiolíticos como alprazolam, clonazepam, lorazepam y diazepam, según la prescripción |
| • Apoyo de familiares y amigos, incluidas pernoctaciones | |
| • Distracciones como leer, mirar escenas relajantes en la televisión, colorear y practicar artes y manualidades | |
| • Terapia con mascotas, incluido el uso de perros de terapia autorizados | |
| • Música relajante | |
| • Técnicas de relajación como visualizaciones guiadas, meditación, respiración profunda, relajación muscular y biorretroalimentación | |
| Apoyo espiritual | • Leer la Biblia u otros libros espirituales |
| •Rezar | |
| • Visitas del servicio pastoral | |
| Fármacos somníferos | • Benzodiacepinas, como clonazepam, diazepam, temazepam, estazolam, alprazolam y lorazepam, según la prescripción |
| • Antidepresivos, como amitriptilina, mirtazapina y trazodona, según la prescripción | |
| • Antiepilépticos utilizados para dormir, como gabapentina y pregabalina, según la prescripción | |
| • Hipnóticos sin benzodiacepinas, como zolpidem, zaleplón, eszopiclona y ramelteón, según la prescripción | |
| • Antihistamínicos, como difenhidramina y doxilamina, según la prescripción | |
| • Suplementos naturales sin receta, como melatonina | |
| Ajustes en la dieta | • Es posible que se requieran ajustes en la cantidad de cafeína, frutas y verduras frescas, cereales integrales, proteínas bajas en grasa e hidratos de carbono sin refinar |
| Dispositivos respiratorios | • Uso de presión positiva con dos niveles en las vías respiratorias (BiPAP) o presión positiva continua en las vías respiratorias (CPAP), según la prescripción individual |
| Reducción de las interrupciones del personal | • Letreros colocados en la parte externa de la puerta de la habitación para minimizar el tráfico de personal entrando y saliendo, ajustar los tiempos de toma de medicamentos y extracciones según los horarios de sueño del paciente si así lo permite su médico |
Comprensión del sueño18,21
WASO: vigilia intrasueño (wake after sleep onset); REM: movimientos oculares rápidos (rapid eye movement).
Variables del estudio y participantesEn el marco de un estudio piloto prospectivo y no aleatorizado aprobado por el comité de revisión institucional, los investigadores examinaron la eficacia de las preferencias del sueño indicadas por los pacientes en 15 pacientes ingresados a través de la implementación de un programa de higiene del sueño personalizado. En el estudio se utilizaron sensores de biomovimiento y se evaluó la calidad del sueño con el Pittsburg Sleep Quality Index (PSQI) y el Richard-Campbell Sleep Questionnaire (RCSQ). El objetivo era mejorar la higiene del sueño introduciendo una lista de preferencias en el grupo objetivo de pacientes con FQ o HP en la unidad pulmonar/médico-quirúrgica.
Los pacientes eran considerados admisibles si tenían 18 años o más, si podían dar su consentimiento informado y si ingresaron con un diagnóstico de FQ o HP y con una duración de la estancia prevista de como mínimo 4 días. Se excluyó a los participantes si no estaba previsto un ingreso de más de cuatro noches, si no hablaban inglés, si eran presos o si eran mujeres embarazadas. En total 15 pacientes dieron su consentimiento para este estudio piloto, en el que se evaluó la viabilidad de los programas de higiene del sueño.
Procedimientos e instrumentos de mediciónLos pacientes completaron una prueba del PSQI basal, revisaron una lista de intervención del sueño y recibieron educación sobre la importancia de una buena higiene del sueño y las consecuencias de la mala calidad del sueño. Se implementaron las siguientes intervenciones de higiene del sueño: reducción del ruido, control de la luz y de la temperatura y tratamiento del dolor. Las intervenciones fueron seleccionadas por cada paciente según sus preferencias (v. el cuadro Posibles intervenciones para favorecer el sueño). Se registraron los datos de los sensores de biomovimiento y los pacientes rellenaron un RCSQ cada mañana durante 4 días.
El PSQI es un cuestionario personal reputado que se utiliza para evaluar hasta un mes de calidad del sueño. Está compuesto por 19 ítems y produce una puntuación global basándose en siete componentes:
- •
Calidad del sueño subjetiva.
- •
Latencia del sueño.
- •
Duración del sueño.
- •
Eficiencia habitual del sueño.
- •
Alteraciones del sueño.
- •
Uso de somníferos.
- •
Disfunción diurna17.
La puntuación global va de 0 a 21, y cuanto más elevada es, indica que hay más alteraciones del sueño. La prueba tiene una sensibilidad del 89,6%, una fiabilidad test-retest de 0,85 y una consistencia interna adecuada medida por el alfa de Cronbach (alfa=0,83), donde 0,0 representa un mal resultado y 1,0, perfecto17.
El RCSQ es una medición de cinco ítems de la calidad del sueño diseñada para evaluar a los pacientes gravemente enfermos. Utiliza una escala analógica visual de 100mm, donde una puntuación elevada representa un buen descanso. El RCSQ también ha demostrado tener una alta consistencia interna (alfa=0,90)18.
El seguimiento con sensores de biomovimiento proporcionó datos sobre los patrones del sueño de los pacientes utilizando monitores junto a la cama para registrar el movimiento y la respiración. La actimetría describe la medición prolongada del sueño y de la actividad con un acelerómetro no invasivo que se pone en la muñeca19. La polisomnografía es una prueba diagnóstica de laboratorio para evaluar trastornos respiratorios mientras el paciente duerme, así como otros trastornos del sueño20. Las dos se consideran estándares en el sector de la investigación del sueño de alta calidad, pero estas tecnologías pueden ser caras18,21.
En el estudio se utilizó un sensor de biomovimiento sin contacto para rastrear y analizar la calidad del sueño monitorizando las cuatro fases del sueño (v. el cuadro Comprensión del sueño) midiendo la respiración y los movimientos físicos y registrando las condiciones de luz, ruido y temperatura de la habitación22,23. Los sensores de biomovimiento monitorizaron todo el tiempo de cada una de las cinco mediciones del estudio en horas y minutos, incluidos:
- •
Interrupciones del sueño.
- •
Tiempo de sueño total.
- •
Tiempo en vela.
- •
Tiempo de sueño REM.
- •
Tiempo de sueño ligero.
- •
Tiempo de sueño profundo22.
La puntuación del sueño se calculó utilizando una fórmula exclusiva del fabricante del dispositivo y se calificó sobre una escala de 0 a 100 (donde la puntuación más alta indica una mejor calidad del sueño). Esta puntuación toma en cuenta los elementos del sueño, así como los promedios conocidos de cada dato demográfico aplicable del participante24.
Población del estudioDe todos los participantes, 11 (73%) eran blancos y 4 (27%), negros. De estos, 13 (86%) no eran hispanos y 1 (7%) sí lo era. Un paciente (7%) era de etnia desconocida. El intervalo de edad de los participantes era de 21 a 71 años, con una media de 37 años. Once participantes (73%) eran mujeres.
En el momento del ingreso, a 8 (53%) participantes les habían diagnosticado FQ y a siete (47%), HP. En promedio, los pacientes fueron incluidos para 3,7 noches y los datos se recogieron durante un promedio de 3,5 noches. Por dificultades técnicas, se perdieron los datos de una noche del sensor de biomovimiento de un participante.
Resultados del estudioDe acuerdo con la puntuación del PSQI, que sirve de índice de calidad del sueño basal en este estudio, cualquier puntuación que supere 5 se considera sueño de mala calidad. La puntuación de los participantes osciló entre 6 y 19, con una media de 12,3.
En total, se rellenaron 52 encuestas del RCSQ; el 53,3% de los pacientes que participaron notificaron un sueño de mejor calidad a lo largo del estudio, pero esto no fue estadísticamente significativo. En promedio, los pacientes notificaron puntuaciones en el RCSQ de 38,1 en la primera noche. Estas mejoraron levemente hasta 38,6 en la última noche del estudio (v. el cuadro Comparación RCSQ).
Una pregunta abierta invitaba a los pacientes a hacer comentarios sobre sus tendencias en cuanto a calidad del sueño:
- •
Incomodidad o dolor.
- •
Interrupciones del personal.
- •
Sonidos de alarmas.
- •
Ansiedad.
- •
Temperatura.
- •
Camas incómodas.
Los datos de los sensores de biomovimiento no indicaron diferencias estadísticamente significativas con el tiempo en minutos para REM, iluminación o sueño profundo, como tampoco hubo diferencias en la puntuación del sueño. Además, las duraciones del sueño de los participantes fueron consistentes las cuatro noches y no fueron significativamente diferentes (v. el cuadro Datos de tendencias del sensor de biomovimiento).
Implicaciones del estudioAunque la higiene del sueño personalizada y la información del sensor de biomovimiento no se asociaron con ningún cambio estadísticamente significativo en la calidad del sueño, los investigadores recopilaron aportaciones clave del estudio. La mala calidad del sueño en los pacientes es muy conocida, pues se ha notificado en muchos contextos5,10,14,23,25. Así, no sorprende que los pacientes con trastornos respiratorios crónicos tuvieran una mala calidad del sueño cuando estaban ingresados. Los resultados del estudio respaldan la necesidad de intervenciones para mejorar la calidad del sueño en estos pacientes.
Comparación RCSQ
RCSQ: Richard-Campbell Sleep Questionnaire.
La enfermedad respiratoria puede tener una correlación directa con la mala higiene del sueño. En un estudio de 2016, los pacientes con síntomas respiratorios notificaron una mayor incidencia de insomnio y cansancio durante el día26. Dolor o enfermedad, que incluía tos, se notificaron como los mayores obstáculos para el sueño en los RSCQ del estudio. Del mismo modo, en una revisión sistemática se observó una fuerte asociación entre la alteración del sueño y las enfermedades asociadas a la respiración26. Un estudio de 2017 respalda la hipótesis de que los pacientes con enfermedades respiratorias pueden toser con más frecuencia durante las horas de vigilia que mientras duermen27. La tos ayuda a los pacientes con FQ a eliminar secreciones, pero también puede ser un obstáculo para dormir. Los antitusivos más utilizados estaban contraindicados en estos pacientes para favorecer una mejor calidad del sueño.
A pesar de notificar una peor calidad del sueño (v. el cuadro Efecto de la respiración en la calidad del sueño), los pacientes con FQ y HP señalaron otras consideraciones que había que tener en cuenta para explicar sus dificultades del sueño. Por ejemplo, para proporcionar cuidados, a veces a los profesionales sanitarios se les requiere que interrumpan el descanso de los pacientes ingresados, independientemente de si están dormidos o no. Aunque las interrupciones del personal no se contemplaron de forma específica en este estudio, se notificaron como un obstáculo para el sueño en la pregunta abierta del RSCQ.
Datos de tendencias del sensor de biomovimiento
La información de biomovimiento de los pacientes tras un período de 4 días incluyó el tiempo que pasaban despiertos («despierto»), en sueño REM («REM»), en sueño ligero (“ligero”), en sueño profundo (“profundo”) y el total de minutos de monitorización (“total”).
Efecto de la respiración en la calidad del sueño5,26
Los pacientes con enfermedad respiratoria crónica tienen una mala calidad del sueño, lo que provoca:
- •
Un retraso de la curación
- •
Períodos de hospitalización más largos
- •
Más incidencias de depresión y ansiedad
- •
Fluctuaciones de peso por trastornos metabólicos, que pueden provocar o empeorar la diabetes
- •
Un uso más prolongado de antibióticos o esteroides potentes, con reacciones adversas como insomnio, desasosiego e hiperglucemia.
Los pacientes con FQ cuya enfermedad pulmonar está más avanzada tienen una calidad del sueño peor que los que tienen una enfermedad pulmonar más leve. La enfermedad pulmonar grave origina más tos y fragmentación del sueño, así como unos niveles de saturación de oxígeno inferiores. Esta hipoxemia nocturna puede estar correlacionada con la HP28.
Restricciones y conclusionesLos errores relacionados con los dispositivos fueron una de las limitaciones notificadas. Al rellenar los comentarios del RSCQ, algunos pacientes observaron que sentían que habían dormido mejor que lo que indicaba el sensor de biomovimiento. El dispositivo se seleccionó como producto disponible para uso doméstico. La fiabilidad y la validez de los productos comerciales diseñados para uso general constituyen una limitación reconocida. La incapacidad de proporcionar el número exacto de interrupciones del sueño fue un obstáculo notable, y el dispositivo no daba cuenta de los antecedentes clínicos complicados de cada paciente. En estudios futuros, el uso comparativo de otro dispositivo de medición del sueño con sensor de biomovimiento podría ser útil para determinar la precisión.
Comprender el efecto de variables externas en el sueño podría ayudar a personalizar más la higiene del sueño para pacientes específicos con FQ y HP. Algunos de los otros factores posiblemente relevantes que no se consideraron en este estudio fueron:
- •
Estudios del sueño pasados o futuros.
- •
Ventilación no invasiva, como BiPAP o CPAP.
- •
Fármacos que afectan al sueño.
- •
Interrupciones del personal.
- •
Sueño durante el día y siestas habituales.
Tener un sueño de buena calidad en un entorno nuevo puede ser difícil. Este estudio cubrió un vacío en la literatura especializada al examinar la calidad del sueño y las posibles intervenciones específicas para pacientes con FQ y HP. La mala higiene del sueño en estas poblaciones de pacientes ingresados se agravó por problemas de salud, factores ambientales e interrupciones. Aunque en el estudio no se halló significación estadística en las intervenciones, se dio un paso en la buena dirección. Los pacientes de este estudio estaban abiertos a probar una buena pauta de higiene del sueño para mejorar su calidad del sueño mientras estuvieran en el hospital. De ahora en adelante se requieren estudios que exploren las mejoras en la calidad del sueño de estos pacientes. ■
En el University of Texas Southwestern Medical Center de Dallas, Texas, Linda Dobson es enfermera clínica, Sonja E. Stutzman es jefa de investigación clínica, Amber D. Hicks es especialista en datos clínicos y DaiWai M. Olson es profesor adjunto.
Los autores han declarado no tener ningún conflicto de intereses económicos relacionado con este artículo.
Referencias no citadas29.