LA TRANSFERENCIA de información es un componente fundamental para garantizar que se transmite información precisa sobre el estado clínico de un paciente, su programa de atención y su tratamiento de manera oportuna. Esta transferencia se da en todos los ámbitos sanitarios.
En este artículo se describe un proyecto de investigación llevado a cabo para determinar si la transferencia de información recibida por estudiantes de enfermería que trabajaban como personal asistencial no titulado (PANT) proporcionaba la información necesaria sobre atención al paciente que garantizara una atención de calidad. Empieza explorando la importancia de la transferencia, en concreto para la seguridad del paciente.
El papel fundamental de la transferenciaLa Joint Commission define la transferencia de información como un proceso en el que se comunica información sobre la atención de un paciente de manera sistemática1. La transferencia de información se produce entre médicos para comunicar toda la información relevante sobre la atención al paciente a la enfermera asignada. El informe debería llegar a todos los miembros del equipo sanitario que fueran responsables de la atención directa al paciente.
Tradicionalmente, la transferencia de información consiste en la comunicación directa entre profesionales sanitarios que incluye información sobre el historial médico, el estado clínico actual y los tratamientos médicos y quirúrgicos. Los informes pueden ser escritos, en audio o computarizados2. Los términos utilizados para este proceso de comunicación esencial son transferencia, registro, cierre, informe de cambio de turno e informe de turno3.
La Joint Commission informa que los fallos en la comunicación son un factor importante en casi el 70% de los acontecimientos adversos4. Estos fallos dan lugar a caídas de los pacientes, errores de medicación y lesiones por presión y aspiración4.
- •
Se necesitan cambios
- •
Riesenberg, Leitzsch y Cunningham identificaron en la literatura especializada las barreras que obstaculizan una transferencia de información eficaz5. Estas barreras son:
- •
Comunicación ineficaz.
- •
Falta de estandarización.
- •
Problemas con el equipamiento (como grabaciones de sonido o acceso a ordenadores).
- •
Problemas ambientales (como interrupciones y distracciones).
- •
Tiempo perdido o mal empleado.
- •
Dificultades por la complejidad de los pacientes (como la mayor gravedad o volumen de pacientes).
- •
Falta de formación o práctica.
- •
Factores humanos.
La Joint Commission ha pedido el desarrollo de transferencias estructuradas para personal de enfermería titulado, pero no ha identificado ninguna necesidad especial de transferencia estructurada para PANT o personal auxiliar1.
El instrumento Nurse of the Future Core Competencies exige mejoras en la comunicación y la práctica basada en sistemas6. La práctica basada en sistemas se ha descrito como “un pueblo”. El objetivo de la práctica basada en sistemas es mejorar la seguridad y la calidad de la atención a los pacientes. El pensamiento sistémico permite a las enfermeras evaluar los sistemas actuales de manera más eficaz e iniciar cambios que pueden prevenir errores en la práctica, mejorar la comunicación y promover la calidad en la atención a pacientes7.
Muchas variantesLa transferencia de información se puede dar en un contexto individual o grupal. El informe individualizado es el que recibe la enfermera sobre el paciente por parte de la enfermera saliente. El informe grupal incluye a enfermeras y PANT. Las herramientas estructuradas se han identificado como un aspecto importante para asegurar que la información necesaria llega al personal sanitario adecuado5.
La colaboración interprofesional se refiere a la coordinación de la atención a pacientes proporcionada por un grupo de diferentes profesionales sanitarios. El PANT (auxiliares de enfermería, auxiliares de enfermería certificados, técnicos de atención al paciente y camilleros) tiene un papel fundamental en la atención de pacientes. El PANT proporciona atención directa a pacientes en relación con la higiene personal, las constantes vitales, la alimentación, la deambulación y el aseo personal, y controla la glucosa sanguínea y las capacidades cognitivas8. El PANT reorienta y redirige a pacientes con deterioro cognitivo.
El papel del PANT suelen llevarlo a cabo estudiantes de enfermería que quieren acumular experiencia de atención a pacientes y aumentar su confianza clínica con aptitudes básicas. Como inexpertos en la práctica, los estudiantes de enfermería que trabajan como PANT deben recibir informes sobre los fundamentos de la atención de pacientes.
Para abordar las cuestiones sobre la recepción de transferencias de información por el PANT y recopilar más información sobre este tema, cuatro estudiantes de enfermería y un profesor decidieron llevar a cabo un estudio.
Revisión de la bibliografíaTras una revisión de la bibliografía, no se encontraron estudios que evaluasen la transferencia de información en relación con el papel del PANT. La herramienta de soluciones específicas de la Joint Commission para transferencias de información abordó las transferencias de información de urgencias a la unidad y de la unidad al centro de enfermería específico9. No obstante, la herramienta no incluía la transferencia de información diaria para PANT. La bibliografía sobre transferencia de información sigue centrándose en las enfermeras profesionales (tituladas) y no habla de la necesidad de una mejor comunicación con el personal auxiliar que cuida de los pacientes3,5,10.
Objetivos del estudioEl estudio que se describe aquí fue implementado por cuatro estudiantes de enfermería de últimos cursos bajo la orientación de un profesor de su facultad. El propósito de esta investigación fue determinar si la transferencia de información recibida por estudiantes de enfermería que trabajaban como PANT proporcionaba la información necesaria sobre atención al paciente que garantizara una atención segura y de calidad.
De acuerdo con el Nurse of the Future Core Competencies y los objetivos nacionales de seguridad de los pacientes de la Joint Commission, este estudio intentó evaluar el tipo de transferencia de información que hay actualmente en diferentes ámbitos de atención a pacientes y documentar las percepciones del PANT de la información de atención a pacientes necesaria para ofrecer un cuidado seguro y de calidad1,6. El objetivo de la investigación fue identificar la información de pacientes necesaria en una plantilla de transferencia de comunicación para PANT.
MétodosDespués de obtener la aprobación del comité de revisión institucional, los estudiantes de enfermería fueron invitados a participar en el estudio por Internet. Los criterios de inclusión fueron estudiantes que hubieran finalizado su primera experiencia clínica quirúrgica de 120 horas de clínica. Estos fueron informados del estudio en diferentes clases a través de un anuncio de los investigadores; la información sobre el estudio apareció en el boletín de noticias de enfermería semanal electrónico. La participación fue voluntaria.
Se invitó a los estudiantes a acceder a Qualtrics, una herramienta de análisis de datos y encuestas, que consistía en 13 preguntas relacionadas con el trabajo como PANT y con la transferencia de comunicación. El consentimiento se dio por concedido al completar la encuesta. Las respuestas individuales de los participantes fueron confidenciales. No se hizo ningún seguimiento de los participantes en el estudio.
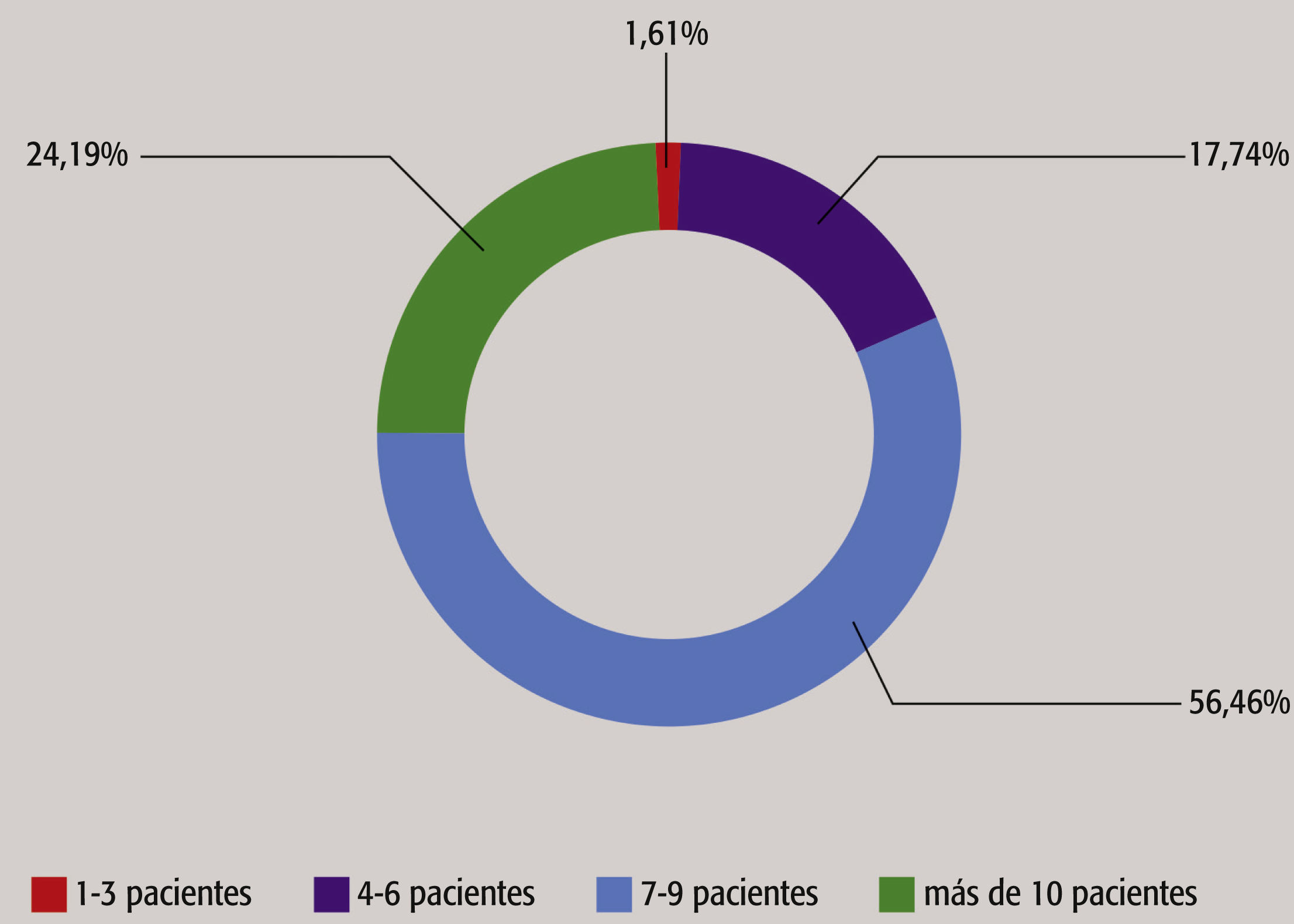
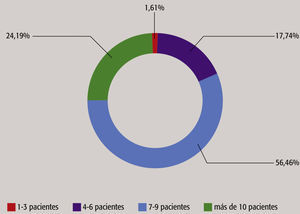
ResultadosParticiparon en el estudio 64 estudiantes de enfermería contratados como PANT. La media de años de experiencia como PANT fue de 1,45. De los 64 encuestados, el 81% trabajó en un centro de cuidados agudos, el 8% en un centro de cuidados subagudos y el 11% en un ámbito de rehabilitación a largo plazo. La mayoría de participantes recibieron la formación de su plan de estudios de enfermería. La mayoría de participantes trabajaron de media de uno a dos turnos a la semana y trataron a una media de 7 a 9 pacientes (v. el cuadro Media de pacientes de PANT en un turno de 8 horas como PANT). Al preguntarles si recibían información de sus pacientes antes de proporcionar sus servicios, el 81% de PANT respondió “sí” y el 19% respondió “no”. Se obtuvo una respuesta prácticamente igual de los PANT que recibieron informes de personal titulado frente a no titulado, y la transferencia de comunicación se realizaba al principio de su turno.
Independientemente de si recibían información de sus pacientes o no, se pidió al PANT que clasificara por orden de importancia la información que creyera necesaria para atender a sus pacientes. El diagnóstico médico del paciente se identificó como la información más importante que el PANT necesitaba para ofrecer sus servicios. Otra información que se consideró muy importante fue el estado cognitivo, el estado deambulatorio, el riesgo de caídas y el código de situación.
Las restricciones de la dieta, las barreras lingüísticas, la integridad de la piel, las constantes vitales, el análisis de glucosa y el plan del alta médica se consideraron útiles, pero no indispensables para que el PANT ofreciera una buena atención a los pacientes.
DiscusiónLos resultados del estudio identificaron falta de experiencia, formación limitada, mayores asignaciones de atención a pacientes y variabilidad en informes como factores clave a la hora de proporcionar atención a pacientes. Estos factores tienen el potencial de afectar a la calidad y la seguridad de la atención a pacientes ofrecidas por PANT.
- •
Falta de experiencia del PANT. El 58% de los participantes contaba con menos de un año de experiencia como PANT y solo del 3% al 5% con más de 3 años de experiencia, lo que suscitó preocupación por la seguridad de los pacientes. La seguridad del paciente mejoraría entregando al PANT con poca experiencia un método coherente de información y protocolos de atención a pacientes. Además de las enfermeras, el PANT es el que tiene interacciones más frecuentes con los pacientes durante su servicio. El PANT debe tener acceso a las enfermeras con más experiencia y recibir informes cuando corresponda. Todos los centros de atención a pacientes (largo plazo, agudo y rehabilitación) deberían considerar hacer reuniones de equipo para asegurarse de que el PANT tiene respaldo durante su turno y de que tengan la oportunidad de revisar el estado del paciente.
- •
Formación limitada. Los estudiantes de enfermería reciben formación variable a lo largo de su plan de estudios universitarios. Normalmente, los estudiantes de enfermería ya pueden trabajar como PANT después de su primera rotación clínica. El PANT debe ser competente en tareas como cuidado personal, constantes vitales, análisis de glucosa en sangre por pinchazo en el dedo y en ingesta y eliminación. Como se observa en los resultados, el 81% de los encuestados trabajan en un centro de atención a agudos. Si aumenta la gravedad de los pacientes, el PANT necesita recibir un informe de la enfermera principal y reuniones programadas durante el turno para asegurar que los pacientes están recibiendo la atención necesaria.
- •
Asignación de pacientes. Otra estadística preocupante del estudio fue el número de pacientes que están a cargo del PANT durante el turno. Un 80% de los encuestados respondieron que cuidaban de un mínimo de 7 pacientes durante su turno. Al aumentar el número de pacientes y su gravedad, se necesita un sistema de comunicación preciso para garantizar su seguridad.
- •
Variabilidad del informe. Los resultados de este informe confirmaron la variabilidad de las transferencias de información recibidas por el PANT en un ámbito clínico. Una quinta parte de los participantes en el estudio dijeron que no habían recibido ninguna transferencia de información, lo que significa dejar a los pacientes en una posición de vulnerabilidad. Aproximadamente la mitad de los encuestados que recibieron transferencias de información comunicaron que la información más importante del paciente la recibieron del PANT que se hacía cargo del paciente. Con una formación y una experiencia posiblemente limitadas, recibir un informe de un miembro del personal no titulado supone un riesgo de acontecimiento adverso para el paciente.
- •
Se necesita información. Cuando los encuestados identificaron la información clave sobre el paciente que se necesitaba para proporcionarle cuidados, no identificaron las limitaciones de la dieta, las barreras lingüísticas ni la integridad de la piel como datos fundamentales. Este hallazgo pudo ser el resultado de una falta de formación o experiencia en el cuidado de pacientes.
Es importante tener un método coherente de transferencia de información para PANT si se quiere garantizar la atención de calidad para el paciente. Idealmente, en ámbitos de cuidados intensivos, la enfermera asignada al paciente participa en la transferencia de información y respalda al PANT para priorizar la atención e identificar los cambios ocurridos en el estado clínico del paciente. Aparte del nombre y el número de habitación del paciente, la transferencia de información del PANT debe incluir el diagnóstico médico, el estado cognitivo, el estado ambulatorio, el riesgo de caídas, las restricciones de la dieta, las barreras lingüísticas, el estado de integridad de la piel y el código de situación del paciente.
La enfermera, cuando haga la asignación, debe conocer las capacidades del PANT relativas a las tareas del cuidado de pacientes. Además, la enfermera principal tiene que saber cuántos pacientes se han asignado al cuidador no titulado, que puede aprovechar la comunicación frecuente durante el turno para asegurar la calidad de la atención.
Como este estudio es un intento inicial para determinar el estado actual de la transferencia de información en relación con el PANT, se necesita más investigación para determinar la información que se debe transmitir al PANT para que brinde una atención segura. Se requiere trabajo adicional en la elaboración de una plantilla de transferencia de información para PANT para garantizar que la información crucial de la atención al paciente se envía a todos los miembros del equipo sanitario. La asunción de estas medidas puede ayudar a promover la calidad de la atención a pacientes y puede reducir los acontecimientos adversos. ■
Donna M. Glynn es profesora adjunta en el Simmons College de Boston y científica de enfermería en el VA Boston Healthcare System. Rose Saint-Aine es auxiliar de enfermería certificada en el Carney Hospital, Steward Healthcare, en Dorchester, Massachusetts. Meghan Gosselin es enfermera en el Elliot Hospital en Manchester, New Hampshire. Susan Quan es enfermera en el Massachusetts General Hospital en Boston, Massachusetts. Jessica Chute es enfermera de la UCI neuroquirúrgica del DePaul Medical Center en Norfolk, Virginia.
Las autoras han declarado no tener ningún conflicto de intereses económicos relacionado con este artículo.