La osteoartritis es la causa más frecuente de dolor de cadera. La artroplastia total de cadera (ATC) puede aliviar el dolor y mejorar la movilidad y la calidad de vida de los pacientes con dolor artrítico de cadera. Este artículo se centra en la ATC de pacientes con osteoartritis y utiliza el caso del Sr. H de manera ilustrativa. Repasa las indicaciones y contraindicaciones de la ATC y otras opciones de tratamiento, así como los cuidados de enfermería a los pacientes a quienes se les realiza una ATC.
El Sr. H llevaba trabajando 35 años como enfermero de quirófano y tenía previsto jubilarse cuando le empezó a doler la cadera derecha. Comenzó sufriendo espasmos musculares en la cadera tras un largo día de trabajo. El dolor continuó empeorando y se convirtió en un dolor sordo concentrado en la ingle derecha. El Sr. H comenzó a tomar ibuprofeno para el dolor y mantuvo ese tratamiento durante meses, pero al final el dolor de cadera limitaba su estilo de vida. En aquel momento empezó a valorar la necesidad de una artroplastia total de cadera.
MÁS DE 300.000 intervenciones de artroplastia total de cadera (ATC) se realizan en Estados Unidos anualmente1. Una cadera normal permite a las personas caminar, correr y moverse libremente y sin dolor (v. el cuadro Anatomía normal de la cadera).
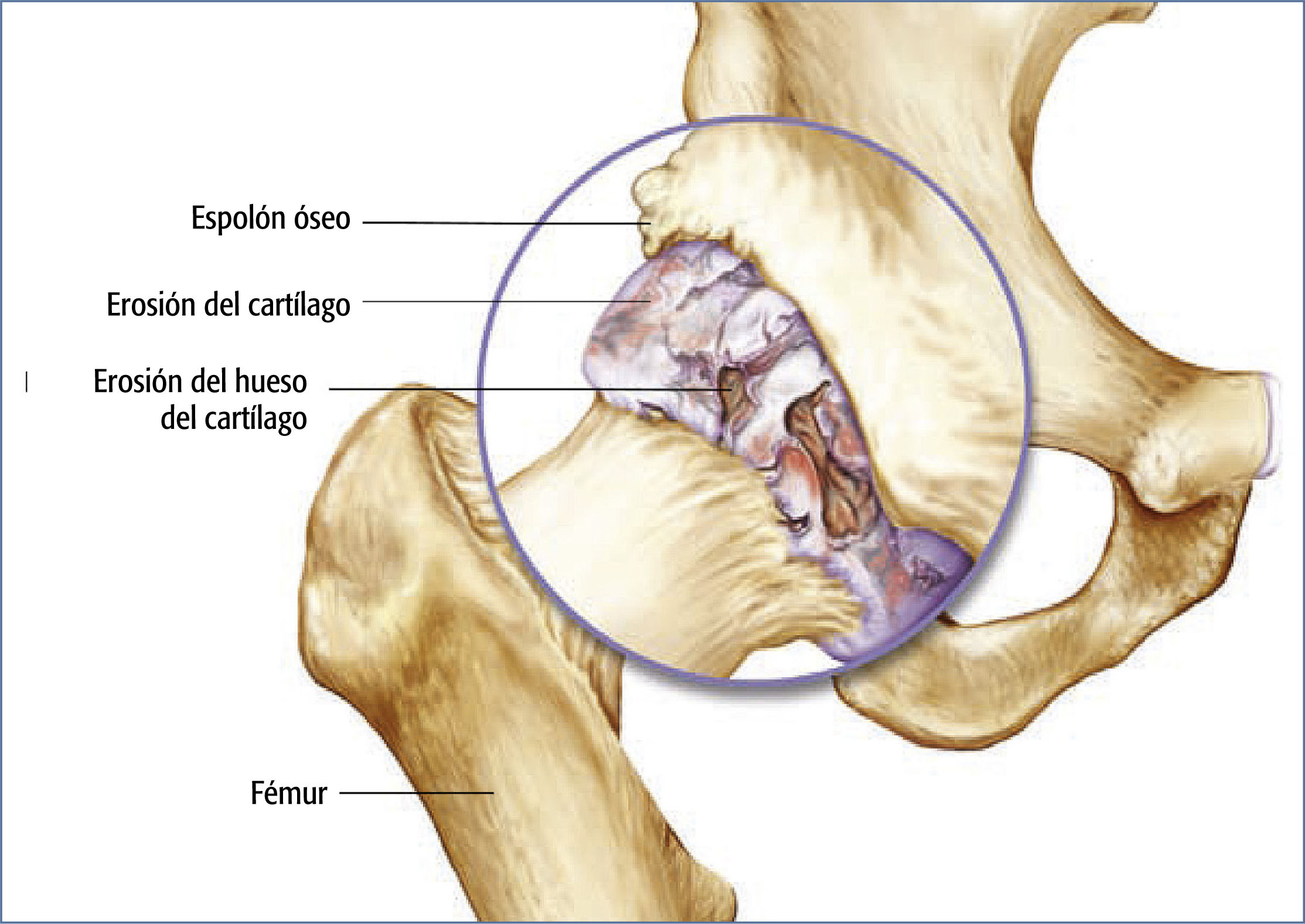
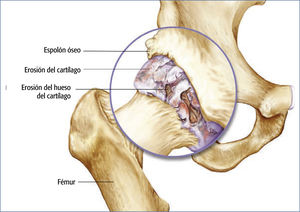
La osteoartritis (OA) es la causa más frecuente del dolor de cadera2 (v. el cuadro Osteoartritis de la articulación de la cadera). La ATC puede aliviar el dolor y mejorar la movilidad y la calidad de vida de los pacientes con dolor artrítico de cadera.
Este artículo se centra en la ATC de pacientes con OA y utiliza el caso del Sr. H de manera ilustrativa. Repasa las indicaciones y contraindicaciones de la ATC y otras opciones de tratamiento, así como los cuidados de enfermería a los pacientes a quienes se les realiza una ATC.
Indicaciones y contraindicacionesLa ATC está indicada en pacientes con deterioro de la articulación de la cadera que presentan dolor debilitador continuo y pérdida de movilidad a pesar de seguir un tratamiento conservador o haber sido intervenidos quirúrgicamente con anterioridad. Puede estar indicada incluso aunque no haya dolor si la pérdida de movilidad es debilitadora2. Cualquier infección activa es una contraindicación para la ATC porque una prótesis infectada es una complicación grave. También se pueden citar otras contraindicaciones, como inmadurez esquelética, paraplejia o cuadriplejia y debilidad muscular irreversible sin dolor2.
Manifestaciones clínicasA los pacientes con deterioro de la articulación de la cadera les suele doler la ingle o la parte delantera de la cadera y el dolor puede irradiarse hasta la rodilla. Algunos pacientes se quejan de dolor en las nalgas. El dolor generalmente se produce con el movimiento de la cadera y se ve agravado por el peso, aunque también puede presentarse en reposo. Los pacientes pueden quejarse de dolor al caminar y subir escaleras, y tener problemas para dormir y ponerse los zapatos y los calcetines2.
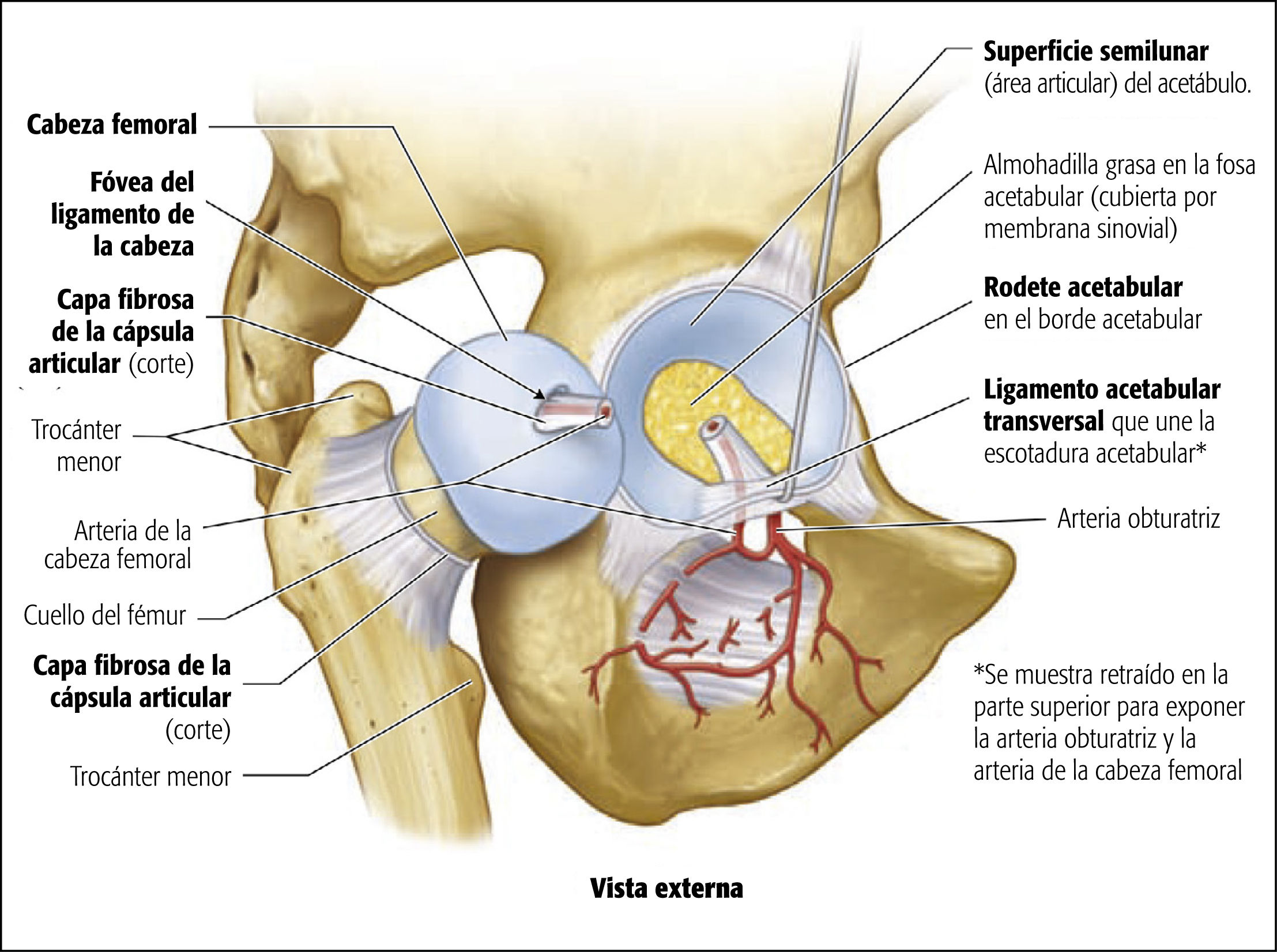
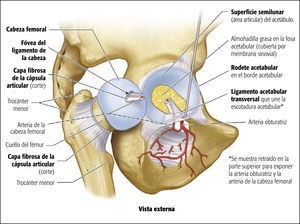
Las articulaciones son uniones o empalmes entre dos o más huesos o partes rígidas del esqueleto. Las articulaciones presentan una variedad de formas y funciones. Algunas articulaciones no tienen movimiento, como las placas epifisarias entre la epífisis y la diáfisis de un hueso largo en crecimiento; otras solo permiten movimientos leves, como los dientes dentro de sus cavidades, y algunas pueden moverse libremente, como la articulación escapulohumeral (del hombro).
Las enartrosis permiten el movimiento en múltiples ejes y planos: flexión y extensión, abducción y aducción, rotación interna y externa, y circunducción. Así pues, las enartrosis son articulaciones multiaxiales. En estas articulaciones muy móviles, la superficie esferoidal de un hueso se mueve dentro de la cavidad de otro. La articulación de la cadera es una enartrosis, en la cual la cabeza esférica del fémur gira dentro del receptáculo formado por el acetábulo del hueso de la cadera.
La articulación que se muestra en la figura se desarticuló cortando el ligamento de la cabeza del fémur y retirando la cabeza del acetábulo. El ligamento acetabular transversal se retrae hacia arriba para mostrar el canal obturador, que transmite el nervio obturador y los vasos que pasan de la cavidad pélvica al muslo interno.
Fuente: Lippincott's CoursePoint for: Moore KL, Dalley AF, Agur AMR. Clinically Oriented Anatomy. 7th ed. Baltimore, MD: Lippincott Williams & Wilkins/Wolters Kluwer; 2014.
Al principio, el Sr. H sufría un dolor inespecífico en la cadera derecha, que gradualmente se fue localizando en la ingle derecha con irradiación a la rodilla ipsilateral. Notó que el dolor empeoraba los días de trabajo más largos y físicamente duros. Puesto que el dolor en la cadera iba aumentando de manera considerable cuando estaba cansado, comenzó a cojear después de turnos de 12 horas.
Cuando aumentaron el dolor y la discapacidad, el Sr. H fue a visitar a un cirujano ortopédico para que le realizará una evaluación. En una radiografía de pelvis anteroposterior (AP) con carga, el cirujano encontró un acusado estrechamiento del espacio articular, esclerosis de los márgenes del espacio articular y formación de osteofitos periarticulares indicativos de OA de la cadera derecha. Sobre la base de la radiografía, el historial del Sr. H y los hallazgos de la evaluación física, el cirujano consideró que era un buen candidato para una ATC.
El cirujano comentó las múltiples opciones de tratamiento con el Sr. H, desde el tratamiento médico hasta la ATC. Durante esta conversación, el Sr. H explicó que quería trabajar otros 18 meses y jubilarse antes de que se le realizase la ATC, por lo que acordaron un plan de tratamiento conservador para controlar el malestar y la discapacidad de aquel momento con una reevaluación al cabo de 18 meses o antes si fuera necesario.
Tratamiento médicoEntre las medidas conservadoras que debía adoptar el Sr. H se encontraba un plan para perder peso, tratamiento del dolor y fisioterapia. Aunque el Sr. H era un enfermero sano y activo, estuvo de acuerdo en que debía perder unos 10kg para aliviar el estrés en sus caderas. El Sr. H se apuntó al gimnasio y siguió los consejos de un entrenador/fisioterapeuta para reducir el dolor y mejorar la capacidad funcional3. La American Academy of Orthopaedic Surgeons (AAOS) recomienda el fortalecimiento de piernas y cadera, así como ejercicios de flexibilidad y amplitud de movimiento para el tratamiento no quirúrgico de la artritis de cadera4.
Las modificaciones del estilo de vida, como reducir la subida de escaleras, ayudaron al Sr. H a disminuir el estrés de sus caderas. Su esposa y él trasladaron el dormitorio principal a la planta baja de su casa para limitar el uso de las escaleras en casa. En el trabajo comenzó a utilizar los ascensores en lugar de las escaleras. Con la ayuda de su entrenador/fisioterapeuta, cambió las actividades de gran impacto por las de bajo impacto; por ejemplo, aprendió a jugar al golf e incorporó la natación a su rutina de ejercicios en el gimnasio4.
El Sr. H pudo llevar a cabo actividades normales sin tener que utilizar ningún bastón ni otro instrumento para ayudarse, pero continuó doliéndole la cadera. El cirujano le recomendó antiinflamatorios no esteroideos (AINE), como el ibuprofeno, para ayudarlo a sobrellevar la enfermedad. La AAOS establece que para los pacientes con OA, el uso de AINE para mejorar el dolor o la capacidad funcional a corto plazo cuenta con el total apoyo de la evidencia (a menos que esté contraindicado)2,5.
Después de unos meses de tratamiento conservador, el Sr. H perdió algo más de 8kg y le dolía menos la cadera. Pudo continuar con su trabajo hasta que decidió jubilarse. Sin embargo, unos meses después de su jubilación, comenzó a notar un aumento del dolor en la cadera y visitó al cirujano para comentarle que estaba listo para la intervención quirúrgica.
Cuando el cirujano comparó las últimas radiografías con las anteriores, observó mayor deterioro de la articulación de la cadera y programó la ATC derecha del Sr. H.
Evaluación preoperatoriaAntes de la intervención quirúrgica, se le realizaron unas pruebas analíticas de referencia, las cuales incluyeron un hemograma completo, tiempo de protrombina, índice internacional normalizado, tiempo de tromboplastina parcial activada y ionograma básico. Las radiografías preoperatorias incluyen una vista AP de la pelvis con carga y vistas AP y lateral de la cadera afectada. Puede estar indicado un ECG y se puede solicitar un análisis de orina para descartar una infección urinaria. Debe identificarse cualquier infección local o sistémica y tratarse antes de la intervención quirúrgica. La RM puede estar indicada en pacientes con ciertas patologías, como la osteonecrosis2.
Puesto que la ATC en casos de OA generalmente se realiza de manera programada, cualquier comorbilidad existente previamente, como hipertensión y diabetes, debe estabilizarse antes de la operación. Los pacientes también deben tener una piel sana e intacta.
Todos los resultados de los análisis del Sr. H estaban dentro de los límites normales y el ECG mostró ritmo sinusal normal sin signos de isquemia o infarto. Cuando llegó el día de la intervención, tenía una salud óptima.
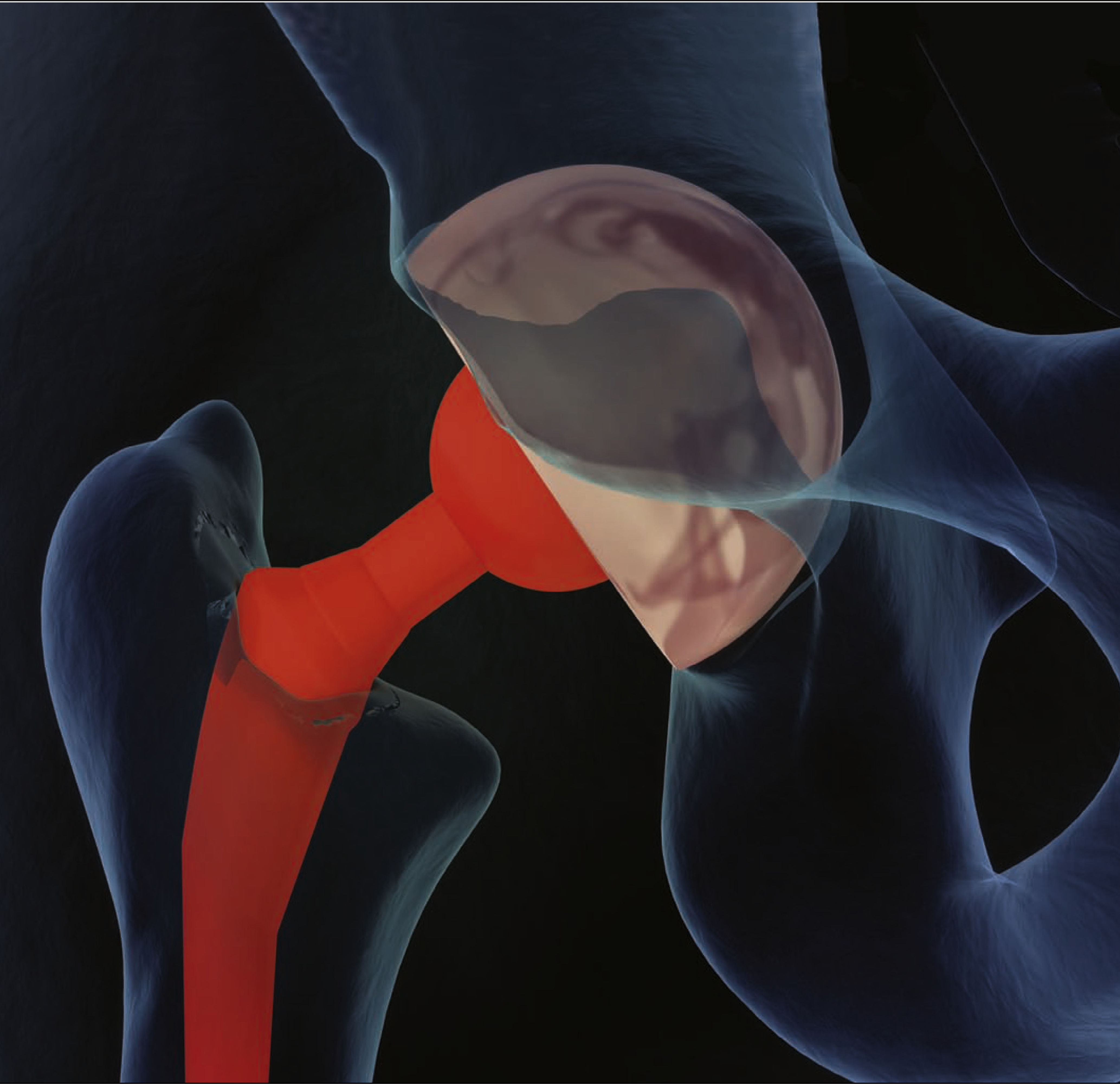
Materiales y técnicas quirúrgicasSe ha elaborado una gran variedad de materiales y técnicas desde el inicio de la ATC (v. el cuadro Pasado y presente de los implantes de cadera). La mayoría de los implantes de la ATC son modulares y pueden distinguirse claramente cuatro partes: un vástago femoral, una cabeza femoral, un forro cotiloideo y una cubierta cotiloidea. La fijación se puede lograr con cemento o sin él entre el implante y el hueso receptor. Los implantes que no están cementados tienen una superficie porosa que estimula el crecimiento del hueso del paciente, lo que asegura el implante2.
Los tres abordajes quirúrgicos más utilizados son el posterolateral, el lateral directo y el anterior (v. el cuadro Tres abordajes de la artoplastia total de cadera). Los tres abordajes pueden concluir con una cadera funcional estable cuando un cirujano experto lleva a cabo la operación. Según la AAOS, no hay diferencias clínicamente importantes en los resultados que presentan los pacientes relacionados con el tipo de abordaje quirúrgico2,6.
Las técnicas mínimamente invasivas son cada vez más populares. Con la ATC tradicional, la incisión quirúrgica es de 15 a 30cm. Si procede con cualquier método estándar, el cirujano que realiza una intervención mínimamente invasiva puede reducir la longitud de esta a 10cm o incluso menos con una técnica de dos incisiones. Las ventajas potenciales son una duración de la intervención quirúrgica más corta, menos pérdida de sangre, una rehabilitación más rápida y reducción de costes. Independientemente del tamaño de la incisión, se introducen las mismas prótesis de cadera2.
Mediante el uso de cámaras, ordenadores y otras tecnologías médicas, la navegación quirúrgica permite a los cirujanos seguir el movimiento de los huesos e instrumentos en tiempo real7. En el caso de la ATC, esto ofrece los beneficios potenciales de incisiones más cortas y mejoras en la colocación del implante, pero puede aumentar el tiempo y los gastos operativos. Aún no se dispone de estudios a largo plazo que comparen los resultados de la cirugía tradicional con los de las intervenciones mínimamente invasivas o la navegación quirúrgica2.
Los pacientes a quienes se les realiza una ATC pueden recibir anestesia general o neuraxial, como anestesia intradural o epidural, o recibir una combinación de fármacos. La elección se basa en el estado de salud del paciente, la duración prevista de la cirugía y las preferencias del paciente, el anestesista y el cirujano2.
En la mayoría de los pacientes, el ácido tranexámico (ATX) es el tratamiento de elección para reducir la pérdida de sangre durante la ATC. Como fármaco antifibrinolítico, el ATX reduce la pérdida de sangre, mejora los niveles de hemoglobina postoperatoria y reduce las tasas de transfusión2. Un gran análisis retrospectivo de más de 800.000 pacientes, a los cuales se les realizó una artroplastia total de cadera o de rodilla, encontró que el uso de ATX se asoció con una reducción que alcanzó el 69% en la necesidad de transfusiones de sangre alogénicas o autólogas8.
Después de la intervención, gracias a un enfoque multimodal se controla el dolor, con lo que se reduce la necesidad de opioides. Entre las opciones se encuentran el paracetamol, los AINE, los glucocorticoides y técnicas de anestesia regional. Los pacientes que han recibido anestesia epidural o intradural-epidural combinada para la operación pueden seguir con analgesia epidural continua después de aquella2.
Los científicos y metalúrgicos que trabajan con metales como el cromo-cobalto y el titanio y el plástico (polietileno) crearon los primeros implantes totales de cadera14. John Charnley, reconocido como el padre de la artroplastia total de cadera moderna, fue nombrado caballero en Gran Bretaña por sus contribuciones en la década de 196015. Sir Charnley introdujo vástagos de cadera totales fabricados con cromo-cobalto y acetábulos de plástico, y los unió en su lugar con cemento de metilmetacrilato creado por dentistas16.
Desde la época de Sir Charnley, las opciones de implantes a disposición de los cirujanos ortopédicos se han ampliado. Entre los materiales de implantes ahora se encuentran metales como el titanio y el metal trabecular. El plástico de alta calidad (polietileno) se ha mejorado mediante la perfusión de vitamina E o altas dosis de radiación de haz de electrones para mejorar el plástico y alargar la vida del implante. Los implantes de cabeza femoral de cerámica se han unido a los implantes metálicos con la promesa de un movimiento más suave de la articulación de la cadera14.
Algunos implantes de vástago femoral tienen un acabado suave que los cirujanos unen a la cadera con cemento de metilmetacrilato, como lo hizo Sir Charnley. Algunos implantes de vástago femoral tienen un acabado poroso rugoso en el cual crecerá el hueso del paciente y se logrará así un acoplamiento seguro sin cemento14.
El componente acetabular de dos piezas consiste en una copa de metal poroso, en la cual crece el hueso del paciente, y un revestimiento de plástico. La copa está asegurada con un ajuste perfecto, tornillos o metacrilato de metilo. El forro de plástico se adhiere a la copa de metal, pero se puede cambiar si se desgasta14.
El movimiento de la nueva articulación de la cadera se produce en la superficie de contacto del implante del forro acetabular/cabeza femoral. Estos no están unidos entre sí sino articulados para generar movimiento.
Una preocupación continua de la artroplastia total articular es la longevidad de los implantes y si será necesaria una cirugía de revisión en el futuro. ¿Cuánto durarán los implantes? Los revestimientos de plástico pueden desprender pequeñas piezas de plástico y provocar problemas que requieren una revisión. Se ha progresado con los metales, plásticos y cerámicas utilizados en las articulaciones totales, pero ningún cirujano puede garantizar que un paciente no necesitará algún día una cirugía de revisión14.
Después de una ATC, los pacientes suelen permanecer hospitalizados durante 1 o 2 días, aunque algunas prácticas ortopédicas ahora ofrecen la ATC como intervención ambulatoria el mismo día. Una operación en el mismo día debe estar precedida por una formación integral del paciente y del cuidador para lograr los mejores resultados.
En el período perioperatorio, los pacientes deben estar normotérmicos y normoglucémicos9,10. Además, ofrezca cuidados de enfermería para prevenir las siguientes complicaciones postoperatorias agudas importantes:
- •
Tromboembolia venosa (TEV). Los pacientes a quienes se les ha realizado una ATC corren mayor riesgo de TEV, una complicación potencialmente mortal. Si bien la causa exacta de este riesgo elevado es incierta, entre los factores contribuyentes se cita la estasis sanguínea debida a la posición interoperatoria del cuerpo y la extremidad, así como la lesión quirúrgica de tejidos como la capa íntima de los vasos sanguíneos2.
La profilaxis de la TEV incluye métodos mecánicos, como la compresión neumática intermitente y la deambulación temprana, y métodos farmacológicos, como la heparina de bajo peso molecular. Los pacientes a menudo ya deambulan el día de la operación para reducir el riesgo de TEV y recuperar la capacidad funcional. Si bien la AAOS apoya el uso de la anticoagulación después de la ATC y muchos cirujanos envían a los pacientes al domicilio con tratamiento anticoagulante oral, el American College of Chest Physicians prefiere el ácido acetilsalicílico como fármaco profiláctico eficaz para la prevención de la TEV después de una ATC11. Enseñe a los pacientes a comunicar cualquier signo o síntoma de TEV, como edema unilateral de la pierna, dificultad para respirar, ritmo cardíaco rápido, dolor torácico y tos.
- •
Infección. El principal factor de riesgo asociado con la infección protésica de cadera es la infección superficial del lecho quirúrgico. Entre los factores asociados con menor riesgo de infección se cuentan lavado con clorhexidina de 24 a 48 horas antes de la intervención quirúrgica, duración más corta de la operación, tratamiento antibiótico profiláctico administrado durante los 60 minutos tras la incisión, descolonización de Staphylococcus aureus y uso de cemento de fijación de metacrilato de metilo impregnado con antibióticos2.
La formación del paciente debe incluir cuidado de la herida y el vendaje según la rutina del cirujano y el vendaje específico o el cierre de la herida. Puesto que la infección de la prótesis de cadera puede ser grave, enseñe al paciente a comunicar de inmediato cualquier signo o síntoma de infección, como inicio agudo del drenaje de la herida, eritema en el lugar del implante, induración o edema, dolor articular, derrame articular o fiebre.
- •
Luxación de la cadera. La luxación de la cadera protésica, aunque menos frecuente con las técnicas e implantes modernos, es una urgencia médica que requiere una reducción de la cadera y otros tratamientos. La pierna puede acortarse y girar, y el soporte de una carga es generalmente imposible. El paciente puede sentir una sensación de estallido y un dolor inmediato. Los factores de los pacientes asociados con la luxación de cadera son sexo femenino, edad avanzada y antecedentes de cirugía previa de cadera. Enseñe al paciente a tomar precauciones en la cadera según lo indique el cirujano; estas incluyen no doblar la cintura y no cruzar las piernas durante el período de recuperación12. Indique al paciente que llame al 112 si presenta algún signo o síntoma de luxación de la cadera.
La AAOS recomienda fisioterapia tanto antes como después de la operación para ayudar a los pacientes a recuperar la capacidad funcional13. Un programa gradual de caminatas y fisioterapia ambulatoria ayuda a los pacientes a restablecer la fortaleza y recuperar el movimiento de la cadera.
Los investigadores están creando un reemplazo de cadera vivo para pacientes con osteoartritis a partir de células madre, reprogramando las células madre para que crezcan en cartílago nuevo en una plantilla 3D con forma de articulación esférica de cadera17.
Frecuentemente se utilizan tres abordajes para realizar la artroplastia total de cadera:
- •
En el abordaje posterolateral, el cirujano entra en la articulación posteriormente a través del músculo glúteo mayor, con el paciente colocado en una posición lateral. Los músculos abductores de la cadera (glúteo mediano y menor) se dejan intactos.
- •
Para acceder a la cadera mediante el abordaje lateral directo, el cirujano divide la parte anterior de los abductores. Para este enfoque, el paciente puede colocarse en posición de decúbito lateral, supino o semilateral.
- •
Con el abordaje anterior, también denominado abordaje supino anterior, la cadera se expone a través de una incisión en la ingle sin separar los músculos circundantes. En este enfoque, el paciente está en posición de decúbito supino sobre una mesa de operaciones especial y puede necesitarse fluoroscopia.
Puesto que el abordaje posterolateral altera el tejido blando posterior de la cadera, puede conllevar mayor riesgo de luxación si se lo compara con el abordaje lateral directo. Sin embargo, el abordaje anterior puede conllevar menor riesgo de luxación porque los músculos que rodean la cadera no se han desprendido. Además, algunas pruebas sugieren que la recuperación inicial de los pacientes puede ser más rápida con el abordaje anterior, aunque los resultados a largo plazo son similares en cualquiera de los tres enfoques; la AAOS no encuentra diferencias clínicamente considerables relacionadas con el abordaje uirúrgico2,6.
La ATC del Sr. H fue un éxito. Fue capaz de caminar con ayuda la noche de la intervención y recibir fisioterapia antes de que le dieran el alta. Ayudado por su esposa y algunos fisioterapeutas, recobró la fuerza y se curó completamente. Pocas semanas después estaba de vuelta en el campo de golf.■
Sharon E. Hohler se jubiló recientemente como coordinadora del equipo de ortopedia, en Saint Francis Healthcare System en Cape Girardeau, Missouri, donde actualmente trabaja como enfermera especialista de PRN.
La autora y los editores han declarado no tener ningún conflicto de intereses potencial, económico o de otro tipo relacionado con este artículo.