Se presenta el caso de una encefalitis autoinmune contra los receptores de n-metil-D-aspartato (NMDAr), cuya presentación atípica fue un síndrome neuroléptico maligno (SNM).
Caso clínicoMujer de 23 años, que presentó delirio paranoide, tratada con antipsicóticos, presentando posteriormente un SNM. Con resultado positivo de los anticuerpos anti-NMDAr, se inició tratamiento con inmunoterapia. Se realizó una tomografía computarizada de abdomen y pelvis que evidenció un teratoma de ovario y se procedió a la exéresis quirúrgica.
ConclusiónAnte la sospecha de un paciente con SNM debe considerarse el diagnóstico de encefalopatía autoinmune, pudiendo cambiar el pronóstico de una entidad potencialmente reversible.
We present the case of anti-NMDA receptor (NMDAR) encephalitis whose atypical course presented with neuroleptic malignant syndrome (NMS).
Case reportFemale patient aged 23, who presented paranoid delusions, treated with antipsychotics and then presenting NMS. With positive NMDAR antibodies, immunotherapy was started. A computerized tomography of the abdomen and pelvis showed an ovarian teratoma. The tumor was removed with surgery.
ConclusionWith patients under suspicion of SNM, a proper diagnosis of autoimmune encephalitis must be considered, as it may change the prognosis of a potentially-reversible entity.
Mujer de 23 años de edad, sin antecedentes patológicos, que presentó 10días antes del ingreso un cuadro caracterizado por apatía, delirio místico, alucinaciones y sensación de despersonalización. Por diagnóstico de psicosis aguda, se inició tratamiento con antipsicóticos y benzodiacepinas. Durante su evolución clínica presentó hipertermia, mutismo acinético y rigidez generalizada asociada con aumento de los valores séricos de la creatinfosfocinasa (CK) en 7.800 U, con presunción diagnostica de síndrome neuroléptico maligno.
Los días posteriores la paciente presentó discinesia determinada por movimientos masticatorios, oro-faciales, taquicardia y excitación psicomotriz, requiriendo la administración de quetiapina a dosis bajas, rotándose luego, por elevar nuevamente los valores séricos de CK a clozapina. El análisis físico-químico del líquido cefalorraquídeo (LCR) fue normal y el dosaje de tóxicos en orina fue negativo. Se realizó una resonancia magnética (RM) de cerebro que no evidenció lesiones estructurales. El electroencefalograma reportó un patrón levemente desorganizado, sin actividad epileptiforme.
Con respecto a los resultados serológicos y de laboratorio, se obtuvo perfil tiroideo normal. El test de Elisa para virus de inmunodeficiencia humana, los anticuerpos anticitoplasma de neutrófilos (C-Anca y P-Anca) fueron negativos. El antígeno del cáncer 125 (CEA 125), el antígeno del cáncer 19/9 (CEA 19/9), el complemento C3 y C4, y el proteinograma electroforético también fueron normales.
Consecutivamente, por presunción diagnóstica de encefalitis autoinmune, se realizó por inmunofluorescencia indirecta la determinación de anti-NMDAr IgG en suero. Obteniendo resultado positivo, se indicó tratamiento de protocolo consistente en inmunoterapia con metilprednisolona por vía intravenosa 5g durante 5días, con posterior descenso de corticoides por vía oral seguido de gammaglobulina 2g/kg.
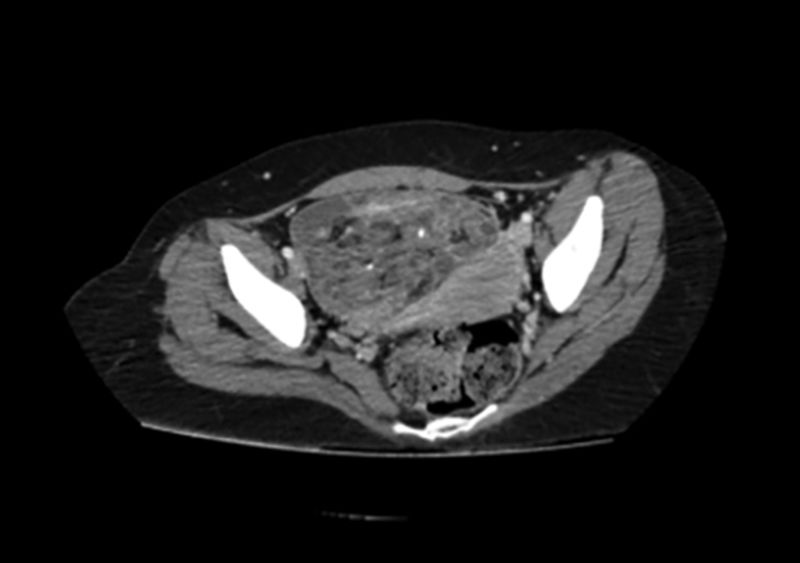
Por la asociación que existe entre la encefalitis mediada por anti-NMDAr y los tumores germinales en mujeres jóvenes, se solicitaron simultáneamente imágenes por tomografía computarizada de abdomen y pelvis, que evidenciaron una formación anexial derecha, heterogénea, de 120×83mm, compatible con teratoma de ovario (fig. 1), apoyado con valores elevados del marcador tumoral: alfafetoproteína de 57 U/ml, siendo normal hasta 9,0 U/ml.
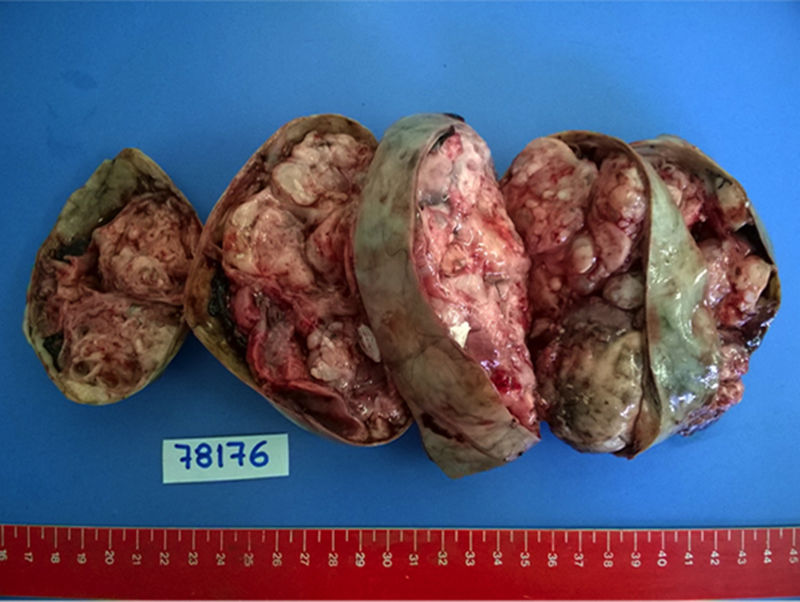
Se procedió a la exéresis quirúrgica con ooforectomía derecha, confirmándose el diagnóstico en los resultados de anatomía patológica de un teratoma de ovario inmaduro de grado 3 (fig. 2).
La paciente fue dada de alta 10días posteriores al tratamiento quirúrgico, presentando mejoría significativa de los síntomas y sin requerimiento de tratamiento psiquiátrico de sostén.
ComentariosLa encefalitis límbica paraneoplásica (EPN), se describió en el año 1968 por Corsellis et al., manifestándose como un déficit agudo de pérdida de memoria, trastornos psiquiátricos y crisis convulsivas1. Pero no es hasta el año 2007 cuando Dalmau et al. determinaron la asociación entre la EPN por teratoma de ovario en mujeres jóvenes, secundaria a la presencia de anticuerpos contra NMDAr2. Actualmente, descripta como encefalitis autoinmune, pudiendo ser de causa paraneoplásica o no, dependiendo de si se asocia o no a la presencia de un tumor3,4. El NMDAr es un complejo heterómero formado por la combinación de 2 subunidades GLUN1, con sitios de unión de glicina, con una subunidad GLUN2/GLUN3 con sitios de unión a glutamato, que le confieren heterogeneidad biofísica y farmacológica con diferente especificidad en el hipocampo5,6. Los NMDAr son esenciales para regular la transmisión y la plasticidad neuronal sináptica. Su hiperactivación se manifiesta con estados de excitotoxicidad7,8. Fisiopatológicamente, esta entidad se desarrolla como un proceso selectivo y reversible donde existe una disminución (down regulation) en la expresión de NMDAr, habiendo internalización selectiva de aquellos receptores que estén marcados por los anticuerpos. Varios estudios indican que los anticuerpos IgG1, dirigidos contra las subunidades GLUN1, y con consecuente depleción de NMDAR en las neuronas del hipocampo, está asociada a encefalitis autoinmune por anti-NMDAr5,7-9. La encefalitis autoinmune anti-NMDAr presenta una amplia variedad de manifestaciones clínicas, dependiendo de la fase de la enfermedad10,11. En una fase prodrómica pueden ser: astenia, adinamia, cefalea, fiebre vómitos y diarrea. Después de 2semanas, entran en una fase psicótica con apatía, depresión, déficit cognitivo, de memoria y cambios en el comportamiento. El delirio paranoide, las alucinaciones con manía y la irritabilidad suelen ser frecuentes. Seguida aparece la fase de no respuesta, caracterizada por mutismo acinético. La fase hipercinética está marcada por las disquinesias oro-facio-linguales, coreoatetosis, movimientos anormales de miembros, rigidez y síntomas autonómicos que incluyen hipertermia, taquicardia, hipertensión, bradicardia, hipotensión e incontinencia urinaria. La hipoventilación con requerimiento de soporte ventilatorio por disminución del nivel de conciencia puede llegar en muchas oportunidades al estado de coma3,10-12. Las convulsiones pueden desarrollarse en estadios tempranos de la enfermedad, con status epiléptico superrefractario. En la RM, en el 50% de los pacientes, se pueden observar en las secuencias T2 y FLAIR hiperintensidad en el hipocampo, el cerebelo, la corteza cerebral frontobasal y las regiones insulares, los ganglios basales, el tronco cerebral y la médula espinal, y no guarda relación con la severidad y la duración de los síntomas2. La IRM, espectroscopia y tomografía por emisión de positrones (SPECT), mostraron resultados variables sin ser concluyentes 4,13,14. El LCR es inicialmente anormal en el 80% de los pacientes. El LCR es inicialmente anormal en el 80% de los pacientes. Los anticuerpos NMDAR en LCR suelen estar siempre, y en suero son detectados en un 80% 13,14. La biopsia de cerebro no estaría indicada de rutina. La detección de un tumor subyacente depende de la edad, el sexo y los antecedentes étnicos. En mujeres jóvenes, el tumor más relacionado con encefalitis autoinmune es el teratoma de ovario; otros tumores asociados pueden ser el neuroblastoma y el linfoma de Hodgkin2-6,11,12.
El teratoma de ovario se detecta a través de una tomografía computarizada, una RM y un ultrasonido pélvico y transvaginal. Adicionalmente, marcadores tumorales, como el CA 125, la alfafetoproteína, la gonadotropina coriónica humana y la testosterona, pueden ser de ayuda, pero no se recomienda su evaluación sistemática debido a que, en la mayoría de los casos, suelen ser negativas. El tratamiento de primera línea de inmunoterapia está compuesto por corticoides sistémicos, inmunoglobulina por vía intravenosa o plasmaféresis16. El tratamiento de primera línea de inmunoterapia está compuesto por corticoesteroides sistémicos, inmunoglobulina intravenosa y/o plasmaféresis. El tratamiento de segunda línea de inmunoterapia está basado en rituximab, ciclofosfamida o ambas15,16. El orden exacto de los tratamientos no fue definido. La inmunoterapia y la extirpación del tumor resultan en una mejoría sustancial del estado neurológico en el 80% de los pacientes2,15,17. En un estudio observacional de cohorte que evaluó a 577 sujetos se administraron como primera y segunda línea de inmunoterapia y se observó que el 53% de los pacientes tuvo mejoría a las 4semanas de haber usado la primer línea de tratamiento; el grupo que no respondió tuvo mejoría luego de la administración de la segunda línea15. Cerca del 75% de los pacientes con encefalitis por anticuerpos por NMDAr se recuperan completamente. Debido al amplio espectro clínico que presentan los pacientes con encefalitis autoinmune por anti-NMDAr y su similitud en las diferentes fases de presentación, al remedar un SNM, se dificulta el diagnóstico de una entidad potencialmente reversible. Mujeres jóvenes, con alteración en la memoria, aprendizaje, la conducta y psicosis aguda, asociado a movimientos anormales típicos, como oro-facio-lingual, coreiformes, o distonías de extremidades, plantean un algoritmo diagnóstico de encefalitis anti-NMDAr18-20.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.