El síndrome de amenaza capsular es una forma de presentación de accidente isquémico transitorio infrecuente pero que asocia un elevado riesgo de evolución a accidente cerebrovascular isquémico. No se ha establecido en forma fehaciente su fisiopatogenia, ni existen consensos establecidos acerca del mejor abordaje terapéutico. Se presenta el caso de un paciente con síndrome de amenaza capsular sometido a trombólisis sistémica, y se describe la relación entre fluctuaciones de presión arterial y cambios en el estado clínico. El paciente fue externado tras 5días de internación y presentó una excelente evolución. El uso de trombólisis en este paciente se asoció con una excelente evolución clínica.
The capsular warning syndrome (CWS) is a rather infrequent presentation of a transient ischemic attack that is associated with a high risk of evolving into an ischemic stroke. Its pathogenesis has not been effectively established, nor has the optimal treatment been defined. In this paper we present the case of a patient presenting with CWS who received systemic thrombolysis, and who suffered fluctuations in his clinical condition that paralleled changes in his blood pressure. The patient was discharged after 5days of hospitalization and showed an excellent clinical progress with the use of thrombolysis.
El síndrome de amenaza capsular (SAC) es una entidad que acarrea un elevado riesgo de accidente cerebrovascular isquémico (ACVi) a corto plazo, y sobre la cual no existe consenso acerca de su mejor abordaje terapéutico. Se presenta el caso de un paciente con síntomas atribuibles a isquemia lacunar fluctuantes con relación a cambios hemodinámicos, tratado con trombólisis sistémica.
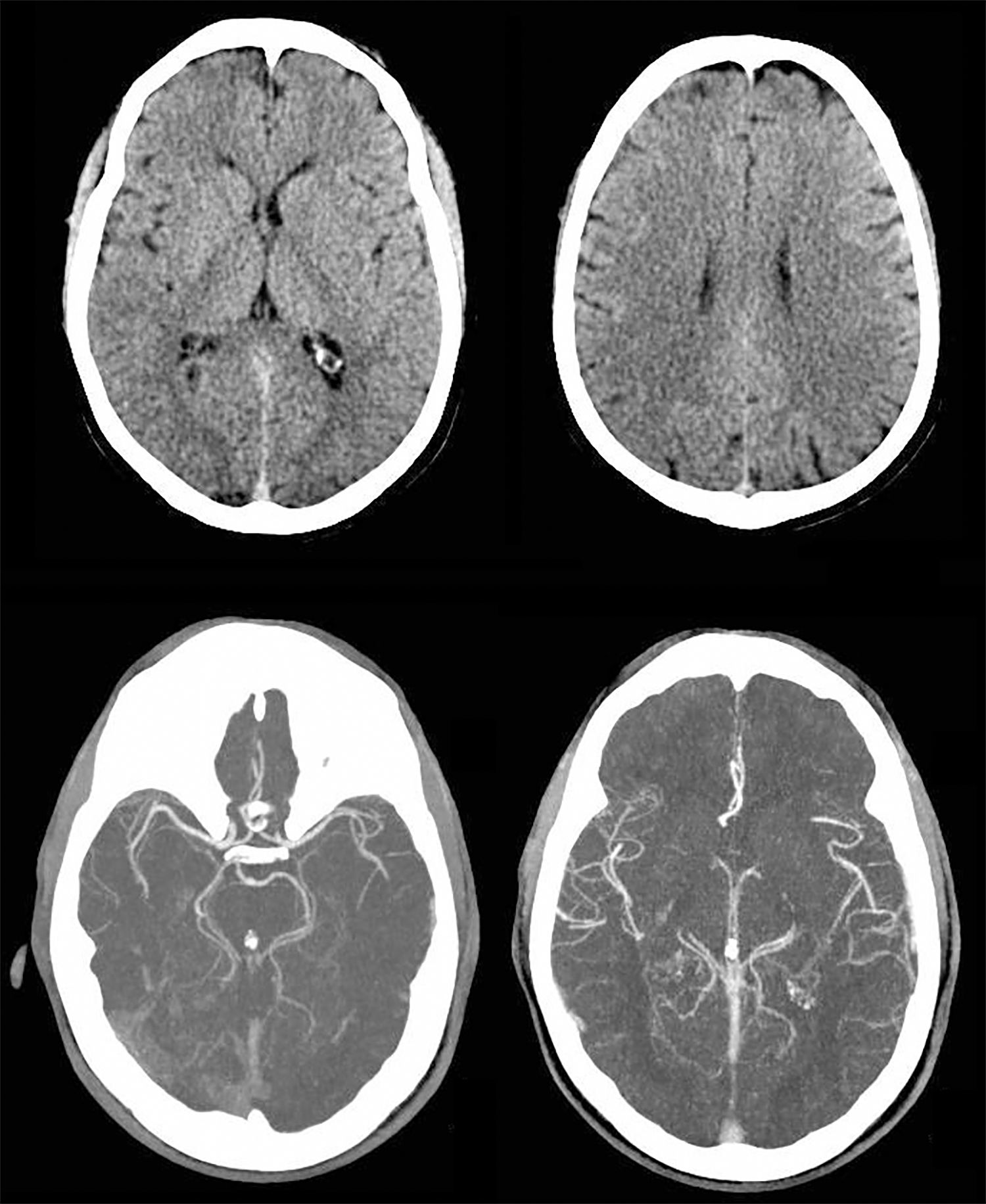
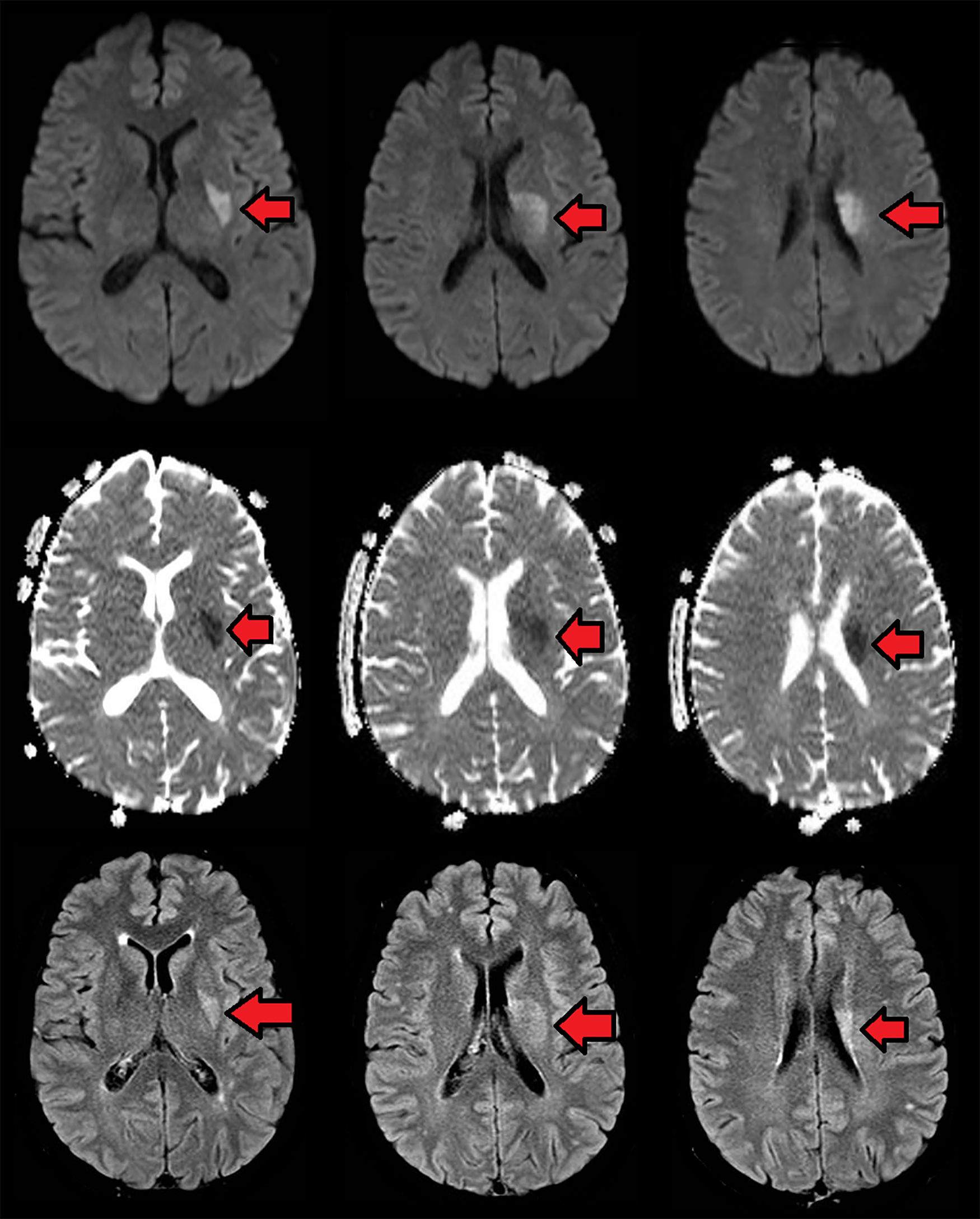
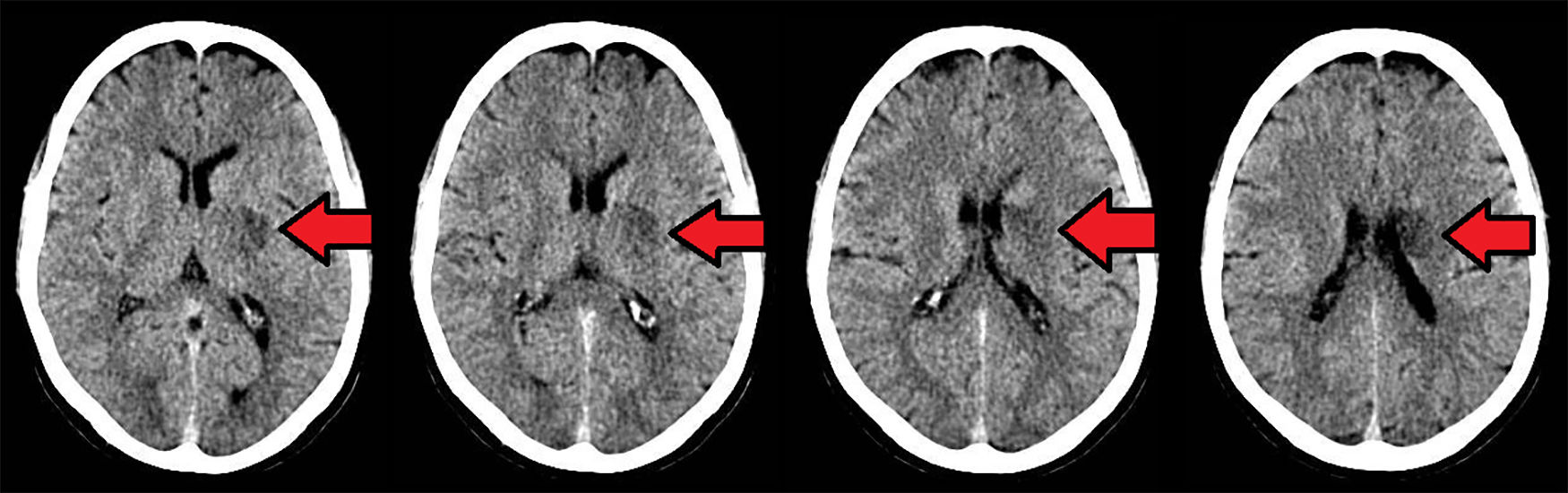
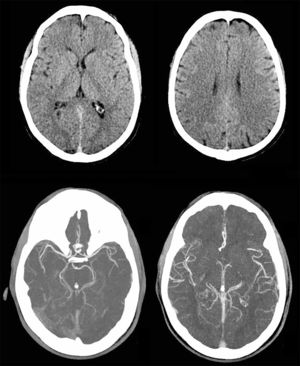
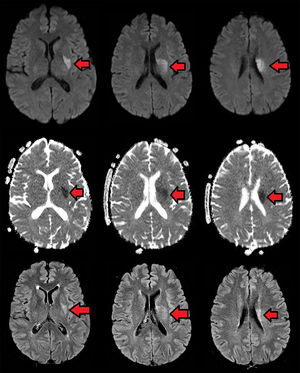
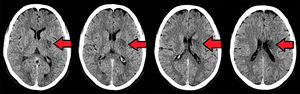
Caso clínicoUn paciente masculino de 57años de edad, sin otro factor de riesgo cardiovascular que ex-tabaquismo (22paquetes/año, suspendiendo 14años atrás), ingresa a nuestra institución presentando un cuadro de 45min de evolución consistente en disartria severa, paresia facial derecha severa y paresia braquicrural derecha leve. La primera evaluación médica fue realizada por profesionales de la guardia de emergencias, quienes refirieron que el paciente padecía afasia. Veinte minutos tras su ingreso, el puntaje de ictus del NIHSS evaluado por un neurólogo era de 6 (disartria 2 puntos, paresia facial 2, paresia braquial 1, paresia crural 1). La presión arterial (PA) de ingreso fue de 150/90. Con 60min de evolución se realizó una tomografía cerebral (TC) con angiotomografía (ATC) cerebral (fig. 1) y de vasos de cuello que no demostró sangrado ni lesión isquémica evidente, logrando un puntaje de Alberta Stroke Programe Early CT Score (ASPECTS)1 de 10. En la ATC cerebral no se observó obstrucción, y el puntaje Collateral Score2 fue de 3. En la ATC de vasos de cuello no se observaron estenosis ni lesiones ateroscleróticas. Una reevaluación realizada a las 1:30h de evolución constató una mejoría espontánea del cuadro clínico, con una reducción de NIHSS a 3 (disartria moderada 1, paresia facial moderada 1, paresia braquial derecha leve 1) en contexto de PA 150/80. Como parte del protocolo de atención, el paciente contaba con dos vías periféricas antebraquiales (una en cada brazo) con un goteo lento de solución fisiológica para asegurar su permeabilidad. En ese momento, familiares acompañantes refirieron que minutos antes de la evaluación se hallaba completamente asintomático sin déficit para ellos evidente. Ante tal revelación, llevando 2h de evolución, se realiza maniobra de Trendelenburg y apertura de la infusión de solución fisiológica «a chorro», elevándose la PA a 170/90 y desapareciendo todo déficit neurológico. Media hora después, al agotarse los reservorios de solución fisiológica, y aunque permanecía en posición de Trendelenburg, el cuadro deteriora nuevamente volviendo al estado clínico inmediatamente anterior con NIHSS de 3, esta vez en contexto de PA 160/80. Se repone infusión de solución fisiológica y el cuadro nuevamente evoluciona favorablemente con NIHSS de 0 y PA de 176/90. El paciente permanece en monitoreo estricto y clínicamente estable hasta cumplidas las 3h de evolución, donde a pesar de infusión de solución salina y posición de Trendelenburg la presión arterial desciende a 160/90 y el NIHSS deteriora a 3, presentando siempre el mismo déficit clínico (disartria leve-moderada, paresia derecha facial moderada, paresia braquial derecha moderada). Considerando la posibilidad de una trombosis suboclusiva de pequeña arteria con perfusión de miseria (dependiente de PA elevada), se decidió iniciar infusión de Alteplase (dosis plena total 72mg, 10% en bolo endovenoso y el 90% restante en infusión continua a lo largo de una hora). Durante la infusión la PA osciló entre 165 y 158 (sistólica) y 90 a 86 (diastólica). Durante toda la infusión el paciente permaneció en decúbito dorsal a 0 grados respecto al suelo. La evaluación secuencial de NIHSS fue: 3 puntos (basal), 2 puntos (15min de infusión), 0 puntos (30 y 45min de infusión). Al final de la infusión, con PA 160/80, se objetiva nueva fluctuación del cuadro clínico, presentando nuevamente NIHSS de 3. A pesar de que el cuadro clínico sugería una topografía lacunar, dado que al ingreso del paciente el médico que le recibe refirió que el paciente presentaba afasia, ante la posibilidad de estenosis de ramas distales de la arteria cerebral media izquierda se decide realizar angiografía digital en busca de estenosis, procedimiento realizado a las 5h 30min, descartando con dicho estudio la presencia de estenosis silviana proximal y distal. Finalizada la angiografía digital, se constata que el paciente presentaba un NIHSS de 0 puntos. Por último, desde la sala de hemodinamia fue trasladado para la realización de un protocolo corto de resonancia (secuencias FLAIR, susceptibilidad magnética, difusión y ADC) donde se apreció una lesión isquémica aguda en topografía lenticulocapsular izquierda de 26mm de diámetro máximo con restricción de la difusión, ya visible nítidamente en secuencia FLAIR, y sin sangrados según susceptibilidad magnética (fig. 2); la RM fue realizada habiendo transcurrido 6h y 40min desde el inicio del cuadro. El paciente ingresó a la unidad de cuidados críticos a las 7h de evolución para continuidad de su atención y monitoreo. Se logró estabilizar la presión mediante infusión de solución fisiológica e infusión continua de noradrenalina. A las 24h, sin mediar complicación alguna ni fluctuaciones en presión arterial, el paciente presentaba un NIHSS de 3 (disartria leve, paresia facial central derecha leve, paresia del miembro superior derecho leve). La TC realizada a las 24h post-trombólisis como control rutinario (fig. 3) demostró la presencia de una lesión hipodensa lenticulocapsular izquierda en idéntica topografía a la evidenciada en la resonancia magnética, y no se observaron lesiones compatibles con sangrado. Durante la internación se realizó un ecocardiograma transtorácico que informó diámetros, espesores y función del ventrículo izquierdo conservado, sin valvulopatías ni dilatación auricular izquierda. El alta fue otorgada tras cumplir 6días de internación, y se indicó continuar en forma ambulatoria con ácido acetilsalicílico 100mg/día, atorvastatina 20mg/día y enalapril 5mg/día. Su NIHSS al alta fue de 1 (por presentar solo disartria leve). Al mes del evento el paciente ya no presentaba disartria, su NIHSS era de 0 y su puntaje en la escala modificada de Rankin era 0. Se solicitó un monitoreo Holter ambulatorio, pero el paciente no retornó a consulta posteriormente.
DiscusiónEl SAC, descripto por Donnan y Bladin en 19873, representa aproximadamente el 1,5% de los accidentes isquémicos transitorios (AIT) y se caracteriza por AIT a repetición, típicamente dentro de las 24h iniciales. Esta entidad tiene un peor pronóstico, dado que el 60% de los pacientes presentan un ACVi dentro de los 7días4, y algunas series reportan hasta un 70% de evolución a ACVi5. Una entidad estrechamente vinculada es el síndrome lacunar fluctuante (también llamado síndrome lacunar tartamudeante [stuttering lacunar syndrome]), que se caracteriza por variaciones del déficit neurológico (que pueden o no alcanzar la resolución completa) en pacientes que padecen isquemia cerebral en territorio de arterias perforantes. Es intuitivo considerar que entre las dos entidades arriba descriptas existe un nexo fisiopatogénico, como podría ser una trombosis (en el primer caso suboclusiva y en el segundo caso oclusiva). Dentro de los mecanismos subyacentes, Donnan et al.6 postularon su hipótesis hemodinámica relacionada a hipoflujo focal en arterias penetrantes enfermas, y además se han sugerido mecanismos cardioembólicos, aterosclerosis intracraneana7 y asociación con cuadros protrombóticos8. Algunas series sugieren que las fluctuaciones de presión arterial en SAC son predictores de ACVi9, mientras otras series10 y reportes11,12 no observan tal relación. No existe consenso respecto al manejo óptimo de ninguna de estas entidades. Una búsqueda sistemática reportó 22 casos de SAC tratados con trombólisis sistémica con Alteplase, y observó que el 81,8% de los pacientes presentaban un puntaje en la escala modificada de Rankin (mRS) de 0 a 1, indicando una excelente evolución13. Otra cohorte de casos de SAC publicada, en la cual 12 de los 42 pacientes incluidos recibieron trombólisis, observó en ellos una peor evolución, pero el NIHSS promedio en los pacientes trombolizados era de 7, mientras que los no trombolizados (n=30/42) era de 25. Tassi et al. reportaron que de los 967 pacientes evaluados en la unidad de ictus de su institución entre 2008 y 2013, 18 fueron pacientes con SAC, 9 de los cuales recibieron Alteplase. La evolución fue favorable en el 33% de los pacientes trombolizados vs el 55% en los no trombolizados. Por otro lado, Fuseya et al.14 presentaron su experiencia con un paciente con SAC que a pesar de recibir tratamiento con argatrobán (inhibidor directo de la trombina), aspirina y cilostazol, fue sometido a tratamiento con Alteplase a las 3h de evolución por seguir presentando fluctuaciones, tras lo cual no presentó más fluctuaciones y el NIHSS a las 4h del tratamiento era de 0. Sin embargo, no existen ensayos controlados que evalúen el efecto y el impacto del tratamiento con Alteplase en estos pacientes.
En el presente caso, es difícil establecer (dada la cronología de eventos) si al momento de la infusión de Alteplase ya se había consolidado la lesión isquémica. Una crítica que podría hacerse a la conducta elegida es el tiempo que el paciente permaneció en observación clínica (1h aproximadamente), por lo cual el Alteplase se infundió con 3:30h de evolución. El motivo por el cual no se trombolizó más precozmente es porque el paciente había recuperado totalmente el déficit, y aunque permanecía con hipertensión inducida por posición y aporte hídrico, el NIHSS era cero. Solo ante las fluctuaciones, y a pesar de mantenerse en puntajes bajos de NIHSS (3), fue que se decidió iniciar tratamiento trombolítico. Por otro lado, como fuere mencionado antes, el uso de Alteplase en esta población es controversial, y por cierto se halla fuera de las guías de utilización del fármaco. Consideramos relevante la comunicación de este caso, dado que suma elementos a la evidencia disponible en relación al componente hemodinámico subyacente en las fluctuaciones clínicas del SAC. A pesar de no tener un impacto positivo inmediato, es digno de observar que no se registraron complicaciones relacionadas al tratamiento trombolítico. Finalmente, a pesar de cumplir criterios de SAC, y aunque la topografía corresponde a territorio de arterias perforantes, el diámetro de la lesión final excede lo esperable para una lesión lacunar, por lo que se sospecha que el mecanismo subyacente sería compromiso ostial de varias ramas perforantes, ya sea por ateromatosis o tromboembolismo.
ConclusiónSe presentó un caso de SAC con fluctuaciones clínicas relacionadas a cambios en la PA, que fue sometido a tratamiento trombolítico con Alteplase sin beneficio clínico y sin complicaciones inmediatas relacionadas con el mismo. El SAC constituye una forma presentación infrecuente de AIT y conlleva un alto riesgo de evolución a ACVi. Su fisiopatogenia exacta, así como el tratamiento óptimo, no han sido definidos con certeza. La evidencia acerca de la eficacia de la trombólisis con Alteplase en estos pacientes es escasa y heterogénea, y por cierto insuficiente para elaborar una recomendación fuerte.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.