La afección seudobulbar (APB) es la expresión de risa o llanto involuntario e incontrolable.
La prevalencia en ELA es del 50%, en EP 11%, en EM 8% y en ACV 18%. No existen datos concluyentes sobre el tipo de APB prevalente en cada afección ni sobre las vías anatómicas involucradas en su génesis.
ObjetivoEvaluar la frecuencia y el tipo de APB en dichas enfermedades.
Material y métodosSe evaluó a 18 pacientes con ELA, 31 con EP, 22 con EM brote y remisión, y 20 con ACV isquémico no agudo que concurrieron a una consulta espontánea entre abril del 2012 y junio del 2013. Se les realizaron las escalas CNS-LS y PLACS diagnósticas de APB y se consignó la existencia de lesiones en neuroimágenes de tipo cortical, profundo o infratentorial.
ResultadosSe entrevistó a 48 hombres y a 43 mujeres. La media etaria ± desviación estándar fue: 54 ± 13,31 años en ELA, 61 ± 9,92 años en EP, 71 ± 16,59 años en ACV y 37 ± 12,14 años en EM. Se diagnosticó APB en 33 pacientes (36% ELA, 27% EP, 21% EP, 16% EM). En ellos, 14 (43%) tendían al llanto, 11 (33%) a ambos y 8 (24%) a la risa. Hubo igual predisposición a APB en los pacientes con lesiones corticales o subcorticales.
DiscusiónLa máxima frecuencia de diagnóstico fue encontrada en ELA. El tipo de APB más diagnosticado fue el llanto, aunque en ELA fue el tipo risa y llanto. No se pudo relacionar una zona anatómica con el desarrollo de APB.
Pseudobulbar affect (PBA) is an affective desinhibition characterized by uncontrollable episodes of laughing or crying.
The prevalence of PBA is: 50% in Amyotrophic Lateral Sclerosis (ALS), 8% in Multiple Sclerosis, 11% in Parkinson disease (PD) and 18% in stroke.
There is no conclusive information about the affected pathways involved in its pathogenesis.
Objectiveto diagnose type and frequency of PBA in ALS, MS, PD and stroke.
Matherials and methodsThirty-one patients with PD, 20 with non acute stroke, 22 with MS remission-recurrence type and 18 patients with ALS were evaluated from April 2012 to June 2013 when attending to a spontaneous follow-up consult. The CNS-LS and the PLACS scale were performed. Pathological answers were classified in crying, laughing or crying and laughing. The characteristics of the CT SCAN or MRI were divided in normal or cortical, deep or infratentorial lesion.
ResultsThere were 48 men and 43 women. Mean age was 54 (±13.31) years for ALS, 37 (±12,14) for MS, 71 (±16,59) for stroke and 61 (±9,92) for PD. Thirty-three patients were diagnosed of PBA (27% PD, 36% ALS, 21% Stroke and 16% MS). Of them, 14 (43%) had crying tendency, 11 (33%) laughing tendency and 8 (24%) both. There was the same disposition to PBA between patients with cortical or subcortical lesions.
ConclusionPBA was most frequently diagnosed in ALS. Crying was the predominant emotion in these patients. However, the most diagnosed PBA type was laughing and crying. We could not find an anatomical relation between lesional zone and PBA development.
Se denomina afección seudobulbar (APB) a la expresión de risa o llanto involuntarios e incontrolables, independientemente de la sensación que lo acompaña. Esta definición es producto de la depuración de varios conceptos acuñados con el tiempo1-10.
Existe consenso sobre la naturaleza de la APB. Damasio5 y Miller et al.4, por ejemplo, remarcaron que la APB es un trastorno de la esfera afectiva, es decir, que representa cambios emocionales de un momento a otro, a diferencia de la depresión o la bipolaridad, que representan un estado de ánimo y tienen, por lo tanto, carácter más permanente.
Sin embargo, la extensión, la duración y la emoción subyacente determinaron la utilización de distintos vocablos, en algunos trabajos aceptados como sinónimos y en otros resaltando la diferencia entre ellos. Esto determinó tanto la utilización de términos que resultaban finalmente más ambiguos, como también el hecho de que los trabajos no fuesen estrictamente homologables entre sí1,2,4,6-8,10-13.
Algunos autores consideraron la entidad APB como sinónimo de risa o llanto patológicos1,2,7,10,11.
Otros4,8 interpretaron que la APB engloba la risa o el llanto patológicos. Definieron a la labilidad emocional (también englobada) como la «emoción (risa o llanto) exagerada al estímulo, pero congruente con la sensación del sujeto» en contrapartida con la risa y el llanto patológicos, en los cuales la sensación subyacente es la opuesta a la sensación que se manifiesta. Schiffer y Pope6 destacaron que el término labilidad emocional hace referencia a un mayor rango de expresiones que la risa y el llanto.
Existe una tercera corriente12,13 que propuso un nuevo término para englobar todos estos trastornos del ánimo, denominándolos «desorden de expresión de emocionalidad involuntaria» (Involuntary emotional expresion disorder), homogeneizando todos los trastornos de ánimo mencionados previamente. Sin embargo, no ha tenido mayor adherencia y la mayoría de los trabajos publicados posteriormente utilizan alguno de los términos clásicos o el de APB. Este último es el término que se ha decidido utilizar en este trabajo.
La APB se encuentra descrita con mayor frecuencia en enfermedades neurológicas como la enfermedad de Parkinson (EP), la esclerosis múltiple (EM), el accidente cerebrovascular (ACV) y la esclerosis lateral amiotrófica (ELA), aunque la mayoría de los trabajos difieren en el método de diagnóstico y el tiempo de evolución de enfermedad al detectarse la APB.
Morris et al.1 reportaron en stroke subagudo (2 meses) una prevalencia de APB del 18%, pero diagnosticada según el criterio clínico del examinador.
Ron7 y posteriormente otros trabajos11 han reunido datos de otros artículos en los que encontraron frecuencias de APB altas en las siguientes afecciones: ACV subagudo/crónico 18-21%, EM 7-10%, ELA 50%. Pope6, en cambio, en su revisión reportó frecuencias del 11-52% en ACV, 10% en EM, 2-49% en ELA y 10-74% en AD.
Starkstein et al.9 describieron una frecuencia de 39% de APB en pacientes con AD diagnosticados por Pathological laughter and crying scale (PLACS). Smith et al.10 reportan un estudio de pacientes con EM con una frecuencia del 55% de APB.
Para EP, los datos de la literatura refieren una prevalencia del 5 al 17%4.
Otro punto de controversia a lo largo del tiempo ha sido la metodología utilizada para su diagnóstico. En los primeros trabajos (década del 80), el diagnóstico quedaba a criterio clínico del examinador. A partir de los años 90, se fueron elaborando distintas escalas a fin de realizar un diagnóstico más objetivo y, sobre todo, reproducible.
En 1993 se publicó y validó2 una escala diagnóstica para APB en pacientes con ACV agudo denominada PLACS (tabla 1). La misma consta de 18 posibles preguntas (con un mínimo de 2 preguntas si la respuesta a ambas es negativa) de opción múltiple, a puntuar por el entrevistador. Se considera que tiene una sensibilidad del 88% y una especificidad del 96% para el diagnóstico, el cual se establece con un valor de corte de 13.
Escala Pathological Laughter and Crying Scale para el diagnóstico de afección seudobulbar
| Pathological Laughter and Crying Scale (PLACS) | |
| 1. ¿Ha experimentado recientemente episodios abruptos de risa? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 2. ¿Ha experimentado recientemente episodios abruptos de llanto? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| Si ha experimentado episodios de risa, por favor complete las preguntas 3 a 10. De otra forma, complete de 11 a 18. | |
| 3. Estos episodios, ¿han pasado sin ningún desencadenante en su entorno? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 4. Estos episodios, ¿cuánto han durado? (en las últimas 2 semanas) | |
| a) Muy poco | b) Unos segundos |
| c) Menos de 30 s | d) Más de 30 s |
| 5. Estos episodios, ¿han sido incontrolables? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 6. Estos episodios, ¿han sido el resultado de sentirse contento? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 7. Estos episodios, ¿han ocurrido en contexto de excesiva felicidad? | |
| a)Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 8. Estos episodios, ¿han ocurrido sintiéndose triste? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 9. Estos episodios, ¿ocurrieron en contexto de otras sensaciones distintas de alegría o tristeza (p. ej., ansiedad, enojo, miedo, etc.)? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 10. Estos episodios, ¿le han causado vergüenza? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 11. Estos episodios, ¿han pasado sin ningún desencadenante en su entorno? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 12. Estos episodios, ¿cuánto han durado? (en las últimas 2 semanas) | |
| a) Muy poco | b) Unos segundos |
| c) Menos de 30 s | d) Más de 30 s |
| 13. Estos episodios, ¿han sido incontrolables? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 14. Estos episodios, ¿han sido el resultado de sentirse triste? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 15. Estos episodios, ¿han ocurrido en contexto de excesiva tristeza? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 16. Estos episodios, ¿han ocurrido sintiéndose contento? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 17. Estos episodios, ¿ocurrieron en contexto de otras sensaciones distintas de alegría o tristeza (p. ej., ansiedad, enojo, miedo, etc.)? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
| 18. Estos episodios, ¿le han causado vergüenza? | |
| a) Rara vez o nunca | b) Ocasionalmente |
| c) Seguido | d) Frecuentemente |
En 1997, fue validada8 la escala Center for Neurologic Study-Lability Scale (CNS-LS) (tabla 2) para ELA. La misma consta de 7 preguntas autoadministrables con un puntaje entre 7 y 35, con un valor de corte de 13. La sensibilidad y la especificidad reportadas para la misma son del 84 y el 81%, respectivamente. Esta misma escala fue validada en el año 200410 para EM, aunque en ese trabajo se consideró como corte óptimo diagnóstico para EM un puntaje de 17.
Escala Center for Neurology Study Lability Scale para el diagnóstico de afección seudobulbar
| Center for Neurology Study Lability Scale (CNS-LS) | ||||
| Usando la escala de abajo, redondear el número que mejor describe el grado al que se refiere durante LA ÚLTIMA SEMANA. Solo marcar un número: | ||||
| Nunca | Rara vez | Ocasionalmente | Frecuentemente | La mayoría de las veces |
| 1 | 2 | 3 | 4 | 5 |
| 1. Hay veces en que me siento bien pero en un instante tengo ganas de llorar por alguna situación pequeña o por nada en especial: | ||||
| 1 | 2 | 3 | 4 | 5 |
| 2. Me han dicho que me suelo divertir muy fácilmente o que me causan mucha gracia cosas que en realidad no son graciosas: | ||||
| 1 | 2 | 3 | 4 | 5 |
| 3. Lloro con mucha facilidad: | ||||
| 1 | 2 | 3 | 4 | 5 |
| 4. Me doy cuenta que las veces que intento controlar mi risa, casi nunca lo logro: | ||||
| 1 | 2 | 3 | 4 | 5 |
| 5. Hay veces en que no estoy pensando en nada feliz o alegre y de repente me encuentro lleno de pensamientos felices o alegres: | ||||
| 1 | 2 | 3 | 4 | 5 |
| 6. Me doy cuenta de que las veces que intento controlar mi llanto, casi nunca lo logro: | ||||
| 1 | 2 | 3 | 4 | 5 |
| 7. Me doy cuenta que me río a carcajadas con facilidad: | ||||
| 1 | 2 | 3 | 4 | 5 |
Otra escala que ha sido utilizada en la mayoría de los trabajos realizados sobre esta afección fue el Inventario de depresión de Beck. En la literatura se hallan resultados encontrados sobre la existencia14 o no1 de una asociación de la APB con la depresión. Sin embargo, su aplicación permite delimitar con firmeza la existencia o no de una afección que puede semejarse o resultar un confusor de la APB.
No existe consenso sobre la fisiopatogenia de esta afección. La mayoría de los autores14 han asociado la localización lesional con el desarrollo de la patología pero algunos otros remarcaron particularmente los factores previos condicionantes, como una personalidad premórbida, grado de afección del stroke, historia de depresión, etc.
Kim y Choi-Kwon14 describieron que las lesiones que provocan APB suelen ser subcorticales y de localización frontal, sin encontrar mayor susceptibilidad referente al hemisferio involucrado.
Morris et al.1, en cambio, realizaron un trabajo donde subdividieron los hallazgos imagenológicos en TAC en lesiones corticales (frontales, parietales, temporales u occipitales) y subcorticales (ganglios basales, tálamos o sustancia blanca profunda). Encontraron mayor frecuencia de APB en las lesiones hemisféricas temporales y frontales, de predominio izquierdo (n=66).
Robinson et al.2 no encontraron relación entre la localización del stroke y el desarrollo de APB.
Finalmente, Parvizi et al.5 describió un reporte de caso en que la génesis de la APB parecería ser consecuencia de la afección cerebelosa (vías cerebro-ponto-cerebelosas).
El objetivo de este trabajo fue comparar la frecuencia de diagnóstico de APB en pacientes con diagnóstico de ELA, EP, EM y ACV.
Los objetivos secundarios consisten en determinar la existencia o no de 2 subtipos de APB según predomine la risa o el llanto, así como su frecuencia en cada afección y de ser posible definir la existencia de una zona anatómica particular involucrada con su génesis.
MaterialesDurante los meses de abril a agosto del 2012 y de abril a junio del 2013 se entrevistó a pacientes que concurrieron de forma espontánea a una consulta programada con su neurólogo de cabecera en la División Neurología del Hospital de Agudos José María Ramos Mejía. El mismo se especializaba en ELA, EP, EM o ACV.
A cada paciente se le realizó una escala CNS-LS, PLACS y un Inventario de depresión de Beck; se interrogó sobre el uso de antidepresivos, la existencia de factores de riesgo cardiovascular y el grado de discapacidad por cada enfermedad de base. Esto último se realizó en función de las escalas de discapacidad aceptadas internacionalmente para cada enfermedad: FRS para ELA, Hoehn & Yahr para EP, Rankin para ACV y EDSS para EM. Se los clasificó en discapacidad leve, moderada o severa, según los criterios internacionales usuales para cada escala (FRS: leve de 37-48, moderada de 25-36 y severa 24 o menos; Hoehn & Yahr leve 0-2, moderada 2,5-3,5 y severa 4-5; Rankin: leve 0-1, moderado 2-3 y severa 4-5; EDSS: leve 0-3, moderada 3,5-5,5 y severa 6 o más). De los pacientes que fue posible, se consignó la existencia o no de lesiones en neuroimágenes (resonancia magnética y/o TAC de cerebro) dentro de las categorías cortical, profunda y profunda más infratentorial.
Se consideró diagnóstico de APB a la obtención de 13 puntos o más en la escala CNS-LS o en la escala PLACS2,6,8-10,13. Se consideró como corte para diagnóstico de depresión un puntaje mayor o igual a 13 en el inventario de Beck3,14.
Se clasificó a los pacientes en 3 subtipos de APB: grupo 1 como APB con tendencia al llanto, grupo 2 como APB con tendencia a la risa y grupo 3 APB con tendencia a la risa y al llanto, según el tipo de emoción en la que predominaban las respuestas patológicas en las escalas de PLACS y CNS-LS (o si predominaban en ambas, para el grupo 3).
El estudio fue presentado y aprobado por el Comité de Ética del Hospital de Agudos José María Ramos Mejía.
Se utilizaron los programas Excel y SPSS para el análisis de los datos. Para las variables continuas se utilizó la prueba de la t de Student y para variables nominales, la chi al cuadrado. Se consideró significativa una p<0,05.
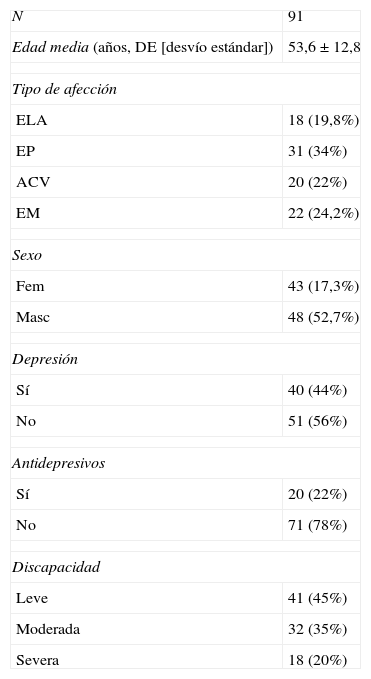
ResultadosFueron entrevistados 91 pacientes: 18 con diagnóstico de ELA, 31 con diagnóstico de EP, 20 con diagnóstico de ACV y 22 con diagnóstico de EM.
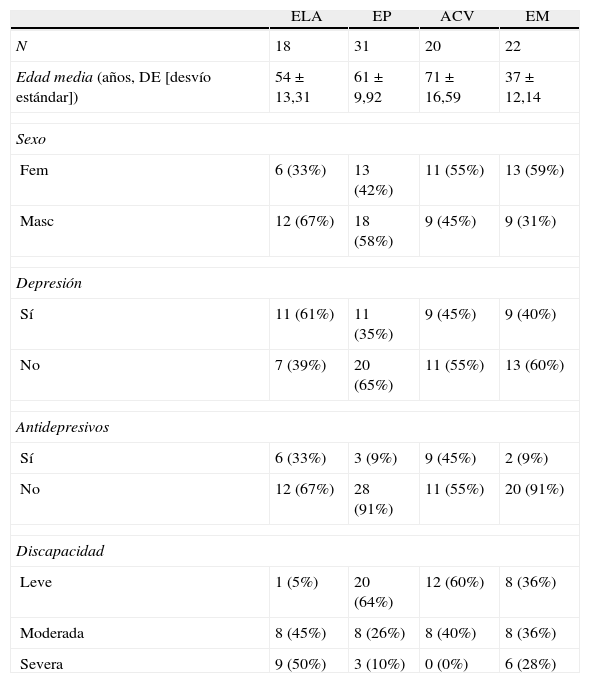
Las características epidemiológicas de los pacientes se pueden ver en las tablas 3 y 4.
Características generales de la población entrevistada
| N | 91 |
| Edad media (años, DE [desvío estándar]) | 53,6 ± 12,8 |
| Tipo de afección | |
| ELA | 18 (19,8%) |
| EP | 31 (34%) |
| ACV | 20 (22%) |
| EM | 22 (24,2%) |
| Sexo | |
| Fem | 43 (17,3%) |
| Masc | 48 (52,7%) |
| Depresión | |
| Sí | 40 (44%) |
| No | 51 (56%) |
| Antidepresivos | |
| Sí | 20 (22%) |
| No | 71 (78%) |
| Discapacidad | |
| Leve | 41 (45%) |
| Moderada | 32 (35%) |
| Severa | 18 (20%) |
Características de la población entrevistada según la enfermedad de base
| ELA | EP | ACV | EM | |
| N | 18 | 31 | 20 | 22 |
| Edad media (años, DE [desvío estándar]) | 54 ± 13,31 | 61 ± 9,92 | 71 ± 16,59 | 37 ± 12,14 |
| Sexo | ||||
| Fem | 6 (33%) | 13 (42%) | 11 (55%) | 13 (59%) |
| Masc | 12 (67%) | 18 (58%) | 9 (45%) | 9 (31%) |
| Depresión | ||||
| Sí | 11 (61%) | 11 (35%) | 9 (45%) | 9 (40%) |
| No | 7 (39%) | 20 (65%) | 11 (55%) | 13 (60%) |
| Antidepresivos | ||||
| Sí | 6 (33%) | 3 (9%) | 9 (45%) | 2 (9%) |
| No | 12 (67%) | 28 (91%) | 11 (55%) | 20 (91%) |
| Discapacidad | ||||
| Leve | 1 (5%) | 20 (64%) | 12 (60%) | 8 (36%) |
| Moderada | 8 (45%) | 8 (26%) | 8 (40%) | 8 (36%) |
| Severa | 9 (50%) | 3 (10%) | 0 (0%) | 6 (28%) |
Independientemente de la escala utilizada, fueron diagnosticados de APB 33 pacientes (33%): 12 pacientes con ELA, 9 pacientes con EP, 7 pacientes con ACV y 5 pacientes con EM.
Por CNS-LS, fueron diagnosticados 31 pacientes (34% del total): 12 pacientes con ELA, 8 pacientes con EP, 6 pacientes con ACV y 5 con EM.
Por PLACS, fueron diagnosticados 22 pacientes (24% del total): 11 pacientes con ELA, 5 pacientes con EP, 3 pacientes con ACV y 3 pacientes con EM.
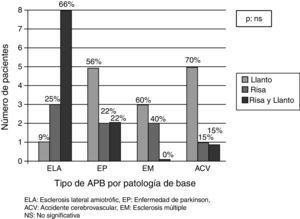
En sus respectivas afecciones, los pacientes con APB representaron un 66% de los pacientes con ELA, 29% de los pacientes con EP, 23% de los pacientes con EM 35% de los pacientes con ACV (p<0,02).
De los 33 pacientes diagnosticados de APB, en 14 (43%) hubo predominio del llanto, en 11 (33%) no hubo predominio de la risa o el llanto y en 8 (24%) hubo predominio de la risa (p = ns).
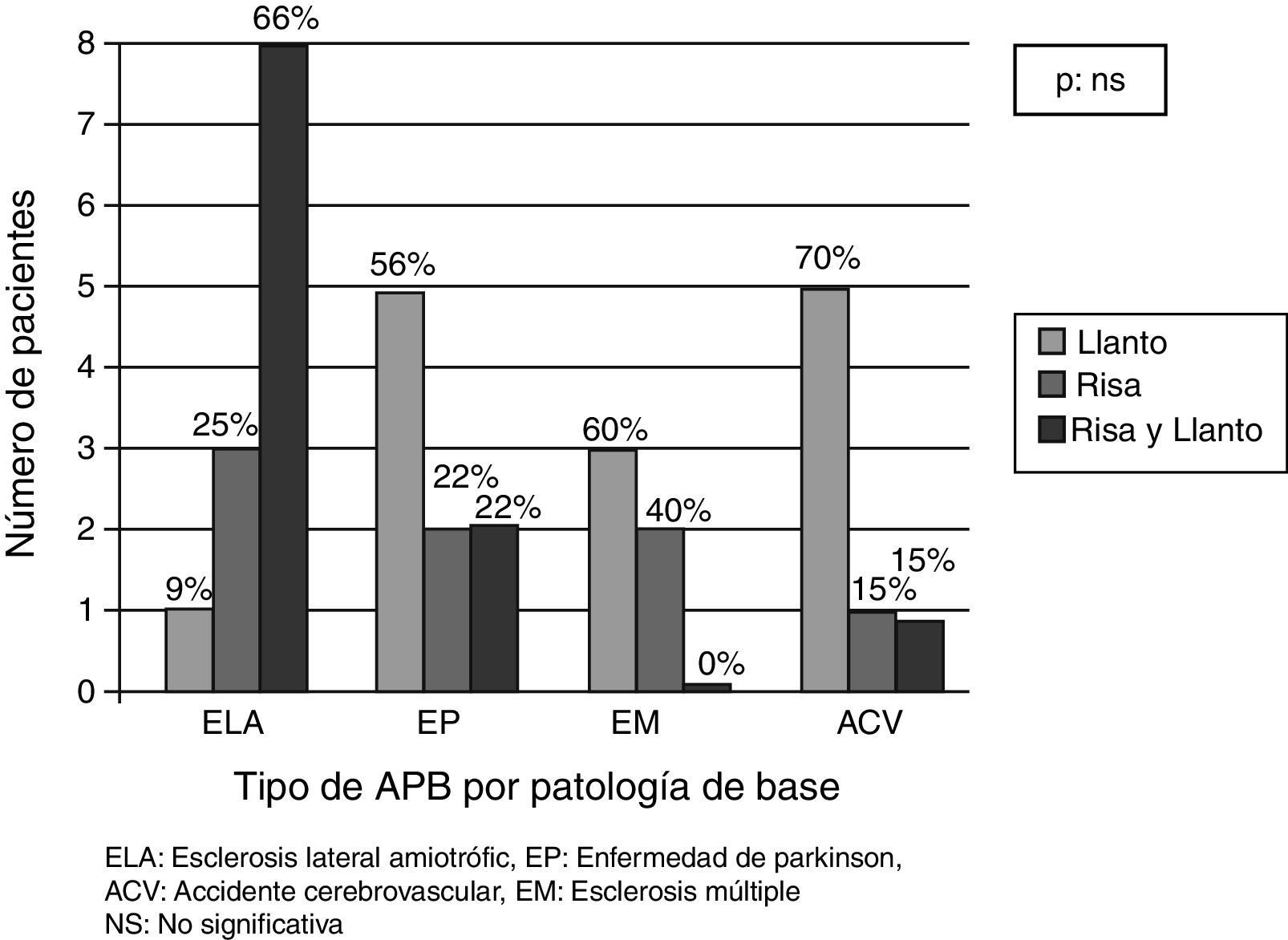
Por enfermedad de base, predominaban: risa y llanto en ELA (66%, n=8), llanto en EP (55%, n=5), llanto en EM (60%, n=3) y llanto en ACV (71%, n=5).
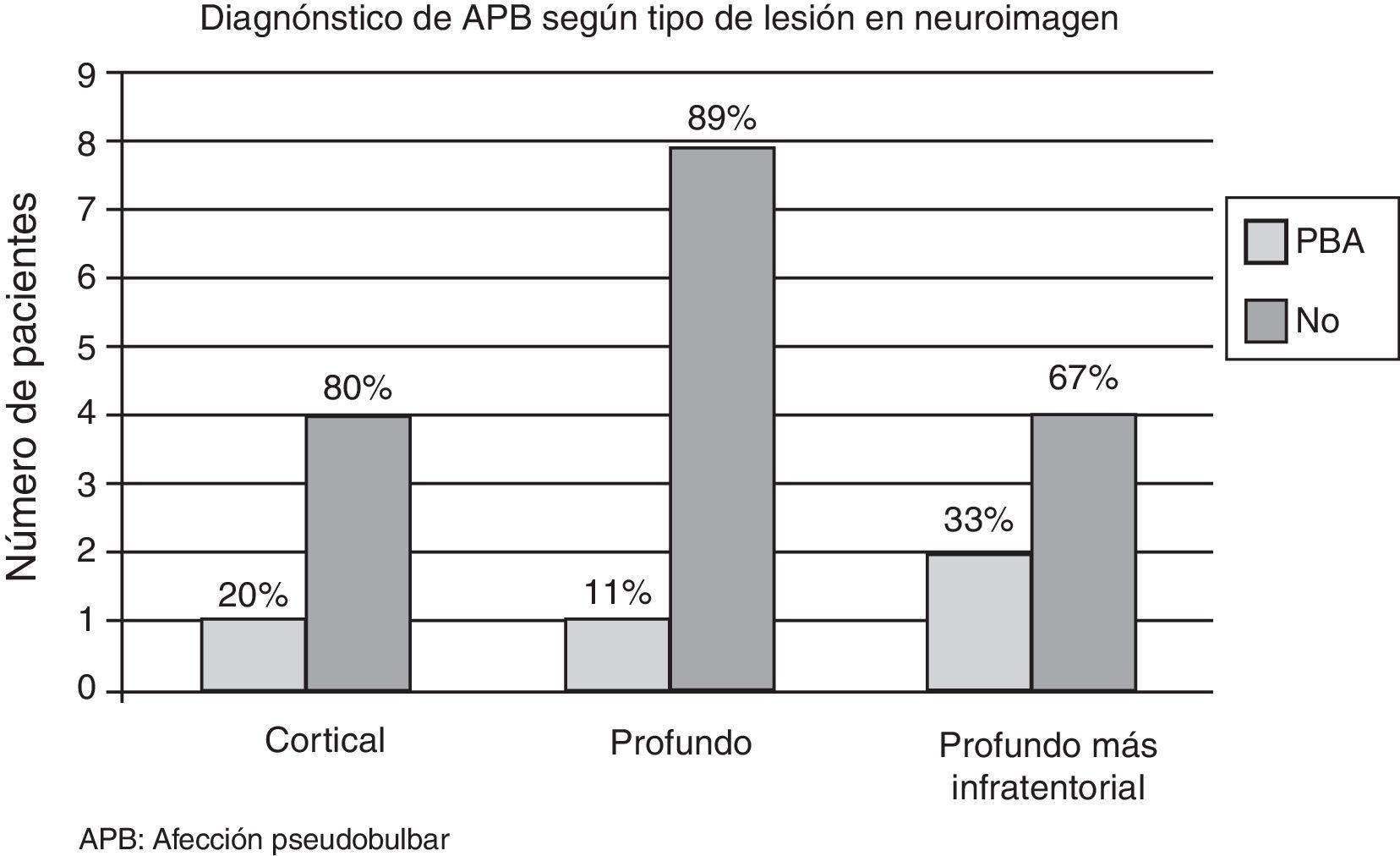
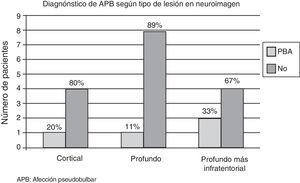
Se obtuvieron neuroimágenes en 20 pacientes con EM o ACV. Cuatro pacientes (20%) fueron diagnosticados con APB, de los cuales el 50% (n=2) presentó lesiones profundas e infratentoriales, el 25% (n=1) corticales y el 25% restante (n=1) únicamente profundas.
De todos los pacientes que presentaban lesiones corticales (n=5), uno fue diagnosticado de APB (20%). De los pacientes que presentaban lesiones profundas (n=9), uno (11%) fue diagnosticado de APB. De los pacientes que presentaban lesiones profundas e infratentoriales (n=6), 2 fueron diagnosticados de APB (33%).
DiscusiónEn nuestra población, hemos encontrado frecuencias de diagnóstico levemente mayores a las descritas en la literatura internacional:
Para ELA, correspondió un 66%, para una prevalencia descrita del 50%11,13.
En EP fueron diagnosticados el 29% de los entrevistados, en comparación con datos internacionales que oscilan entre el 5 y el 17%4.
Otra gran brecha porcentual se obtuvo en EM, con un 23% para una prevalencia descrita del 7 al 10%7,11,13.
Finalmente, en ACV hallamos una frecuencia de APB del 35% para valores promedio descriptos del 18%1.
Creemos que esta asimetría podría atribuirse a la diferencia de tamaño muestral o eventualmente representar una mayor frecuencia de PBA en nuestra población local. Probablemente, esta incertidumbre pueda esclarecerse en el futuro realizando trabajos con mayor número de pacientes involucrados.
Dentro de la población estudiada, parecería haber una mayor tendencia a la APB caracterizada por llanto respecto a la risa o a la risa y llanto combinados (fig. 1). No existe referencia a esta disquisición en la literatura internacional para poder realizar una comparación de resultados.
Una notoria excepción a esta afirmación es la representada por los pacientes diagnosticados de APB con ELA como enfermedad de base (recordando que la ELA obtuvo la máxima frecuencia de diagnóstico de APB por enfermedad), donde predominó la combinación de risa y llanto.
Desconocemos el motivo por el cual en determinadas afecciones encontramos mayor frecuencia de un tipo de APB que de otro.
Con los datos obtenidos en referencia al diagnóstico de APB y la existencia de una zona lesional en la neuroimagen, no pudimos encontrar una relación que indicara un origen anatómico de esta afección (fig. 2). Sin embargo, podemos afirmar que la misma tiene un alto índice de frecuencia en enfermedades que involucran la afección de la vía piramidal y/o extrapiramidal.
Cabe destacar que si bien la expresión de risa o de llanto (o la combinación de ambas) representa espectros de la misma afección, es particularmente el llanto la emoción que mayor incomodidad causa en los familiares o cuidadores. En nuestra experiencia, este tipo de APB fue el que se diagnosticó en EP, EM y ACV.
Son necesarios más estudios para determinar si existe realmente una elevada frecuencia de diagnóstico de APB con tendencia al llanto en EP, EM y ACV. Además, se debería evaluar el grado de malestar que genera en los acompañantes o personas a cargo del paciente y, de esta manera, determinar si la utilización de estas escalas en la práctica diaria puede ayudar de mejorar la calidad de vida del paciente de quienes lo rodean.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.