La hipertensión intracraneal idiopática (HII) es un síndrome que ocurre frecuentemente en mujeres obesas en edad fértil. Se caracteriza por una elevación de la presión intracraneal (PI) de causa desconocida, después de excluir entidades como tumor cerebral, hidrocefalia, meningitis o trombosis venosa cerebral, de acuerdo con los criterios modificados de Dandy1. Inicialmente fueron utilizadas otras terminologías como Pseudotumor cerebri o «hipertensión intracraneal benigna». Para evitar esta ambigüedad, algunos autores abogan por usar HI por lo que son (p. ej., HI inducida por la retirada de corticoides) y reservar el término HII solo para aquellos casos en los que no se identifica un factor precipitante2. Para añadir más confusión ha reaparecido el término pseudotumor cerebri syndrome (PTCS) en la mayoría de los recientes criterios diagnósticos3. Esta reintroducción permanece controvertida, y no ha sido aceptada extensamente por los expertos de HII2.
Describimos el caso de una mujer de 27 años que ingresó en nuestro hospital con un cuadro clínico de cefalea de instauración progresiva de 2 semanas de evolución y localizada en región occipital con irradiación holocraneal de intensidad 9/10 según la escala visual analógica (EVA), acompañada de fotofobia intensa, leve fonofobia, sensación de mareo y acúfenos pulsátiles. La paciente negaba náuseas, vómitos, esfuerzo, traumatismo craneal o fiebre previos. Veinticuatro horas después del inicio de la clínica siente una mancha móvil en el ojo derecho.
Antecedentes patológicos: obesidad (1,59m de altura y 83kg de peso, IMC 32,8kg/m2). Portadora de dispositivo intrauterino de levonorgestrel (DIU-L) hace 2 años y en los últimos 7 días previos al inicio del cuadro realizaba un tratamiento antibiótico con minociclina (100mg/2 veces/día) por una foliculitis inguinal, pautada por su médico de familia.
Examen neurológico: sin alteraciones de los campos visuales a la confrontación. Pupilas isocóricas y reactivas. Reflejo fotomotor directo y consensuado conservados. Sin déficit motor. Sin signos cerebelosos ni meníngeos.
Examen oftalmológico: escotoma centelleante en OD. Agudeza visual OD: 10/10; OI: 10/10. Biomicroscopía: sin alteraciones. Fondo ojo: OD: edema papila exuberante (grado 4 de la escala modificada de Frisen), hemo-vítreo discreto central; OI: edema papila menos exuberante.
En el servicio de urgencia no fue posible realizar una campimetría. La radiografía de tórax, la TC craneal y veno-TC no mostraron alteraciones.
Fue retirada la minociclina. Se realiza una punción lumbar con salida de líquido cefalorraquídeo claro con presión de abertura 260mmH2O y estudio citológico-bioquímico-microbiológico normal. Doce horas después la presión de abertura era de 60mmH2O, sin cefalea bajo analgesia con metamizol 2g/3 veces/día y acetazolamida 250mg/2 veces/día. Veinticuatro horas después sin escotoma con mejoría significativa del edema papila. Se inicia dieta propuesta por nutricionista.
En el estudio analítico: no muestra anemia, ni leucocitosis; PCR normal y Vs 43mm. Colesterol total 208mg/dl; ácido úrico, ácido fólico, vitamina B12 y función tiroidea: sin alteraciones. ANA, anticuerpos anti Treponema pallidum y HIV-1 y 2: negativos.
Una semana después una resonancia magnética de cráneo no identificó signos sugestivos de HI.
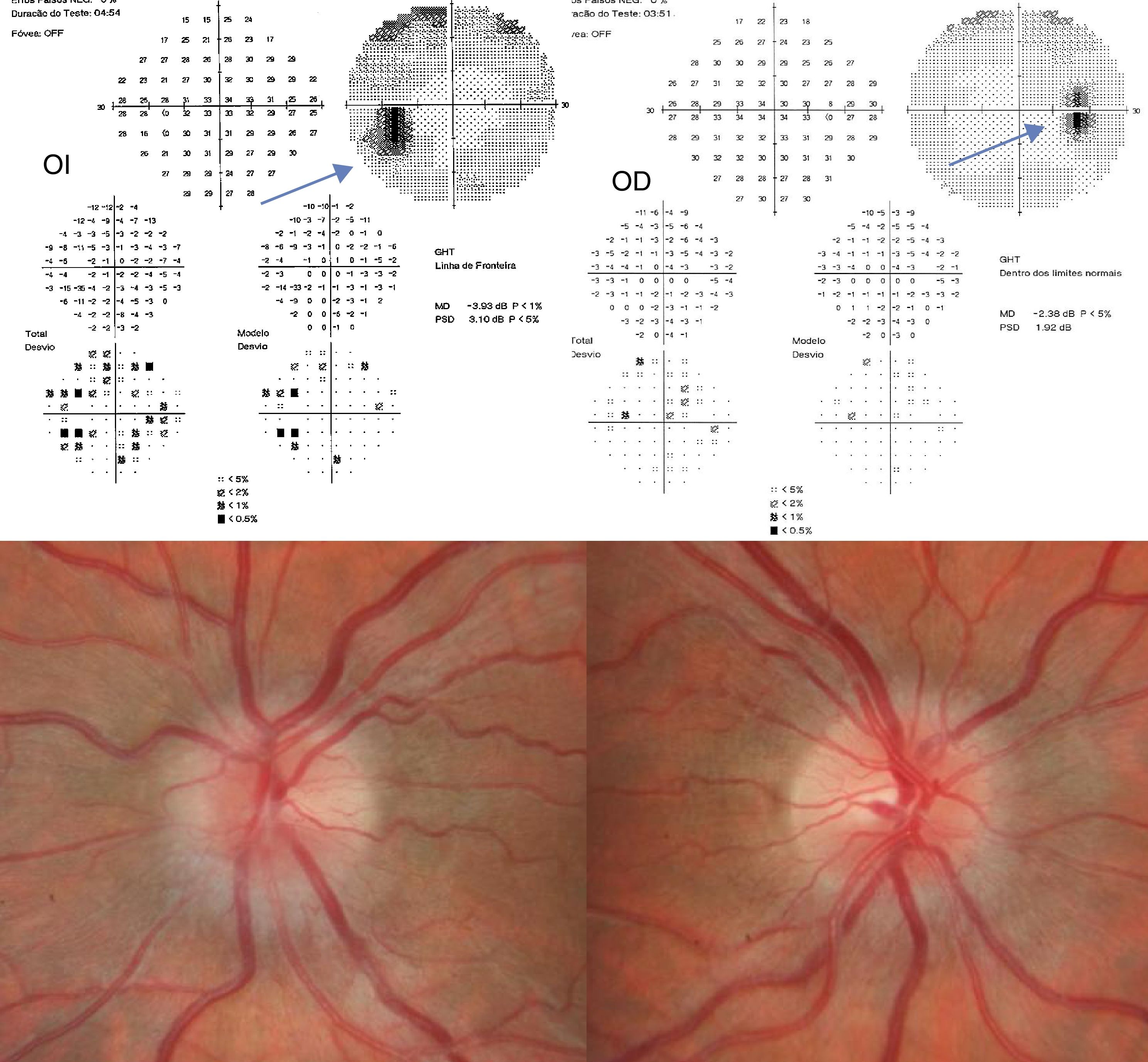
En una revisión oftalmológica a las 2 semanas del inicio de los síntomas se objetivó una mejoría del edema de papila (grado 3 en el OI y grado 2 en el OD) y la campimetría computarizada Humphrey 30-2 reveló un aumento bilateral de la mancha ciega, de predominio izquierdo (fig. 1). Con relación al DIU-L como podía contribuir para la exacerbación o empeoramiento de la HI le fue retirado a la paciente a la 3.a semana del inicio de los síntomas.
Retinografía y campimetría computarizada Humphrey 30-2 del paciente a las 2 semanas del seguimiento. Es de notar la presencia de edema de papila bilateral, grado 3 en el OI y grado 2 en el OD. Los campos visuales muestran un aumento bilateral de la mancha ciega, de predominio izquierdo.
A la 4.a semana del inicio de los síntomas la paciente reinició su actividad profesional sin analgesia con un peso de 79kg.
Nuestra paciente cumple los criterios modificados de Dandy de HI (sintomatología de HI, papiledema, elevación de la PI, LCR de composición normal, sin lesión cerebral). Pensamos que por el inicio fulminante de la sintomatología, la respuesta favorable y rápida con la retirada de la minociclina y la disminución de la PI a las 12h de la confirmación de la elevación de la PI, lo más probable es que se trate de un caso de HI inducida por minociclina en el que el DIU-L ejerció su papel predisponente. La pérdida de peso y el tratamiento médico contribuyeron a la resolución del cuadro clínico, junto a la retirada de la minociclina y del DIU-L.
En los más recientes criterios diagnósticos propuestos para la HII, en ausencia de papiledema el diagnóstico de HII puede ser realizado si cumple los criterios B-E y una parálisis del VI par. En ausencia de papiledema y de parálisis del VI par, el diagnóstico de HII puede ser sugerido, pero no realizado si cumple los criterios B-E con al menos 3 de los siguientes criterios de imagen (silla turca vacía, aplanamiento del globo ocular, distensión del espacio subaracnoideo perióptico con o sin tortuosidad del nervio óptico, estenosis del seno venoso transverso)3.
En la literatura existen casos de HI inducidos por el uso de minociclina aislado4–7 o combinado con vitamina A8. En el estudio retrospectivo de Chiu AM et al.6 de 12 pacientes estudiados, 2 pacientes desarrollaron la sintomatología después de transcurrido un año del inicio de minociclina.
En relación con la posible asociación entre DIU-L y la HI, fueron documentados 56 casos de HI o edema de disco. Según los autores9 el DIU-L causa o contribuye al desarrollo de PTC/HII, incrementa el riesgo de PTC/HII, y/o empeora o exacerba la PTC/HII.
Además han aparecido otros casos de HI relacionados con DIU-L (FDA, 2014; Martinez et al., 2010) incluido un caso en Argentina de una mujer sin obesidad que desarrolló HI después de 4 años con el uso de DIU-L. Asimismo, en la base de datos del United States Food and Drug Administration's Adverse Events Reporting System (FAERS) fue encontrado un mayor número de casos de lo esperado de HI con el uso de DIU-L10.
En conclusión, el conocimiento de los factores precipitantes de la HI es crucial para la resolución rápida de la sintomatología de nuestros pacientes. Sería aconsejable el estudio periódico del fondo de ojo en los pacientes que reciben minociclina, así como de informar a la mujer de los riesgos de algunos medicamentos hormonales.