El trastorno por estrés postraumático (TEPT) se ha postulado como un factor de cronificación de la migraña. Nuestro objetivo fue investigar la frecuencia del TEPT y los eventos vitales traumáticos (ET) en pacientes con migraña episódica (ME) y crónica (MC) y su impacto sobre parámetros clínicos, otras comorbilidades y biomarcadores de migraña.
Material y métodosSe reclutó a pacientes con ME y MC según CIC-3β en una Unidad de Cefaleas y un centro de Atención Primaria. Se utilizaron cuestionarios validados para investigar TEPT, ET, síntomas autonómicos craneales, comorbilidades (depresión, ansiedad, fatiga), discapacidad, impacto de la migraña y calidad de vida. Se determinaron los niveles séricos basales de CGRP, VIP y PACAP por ELISA.
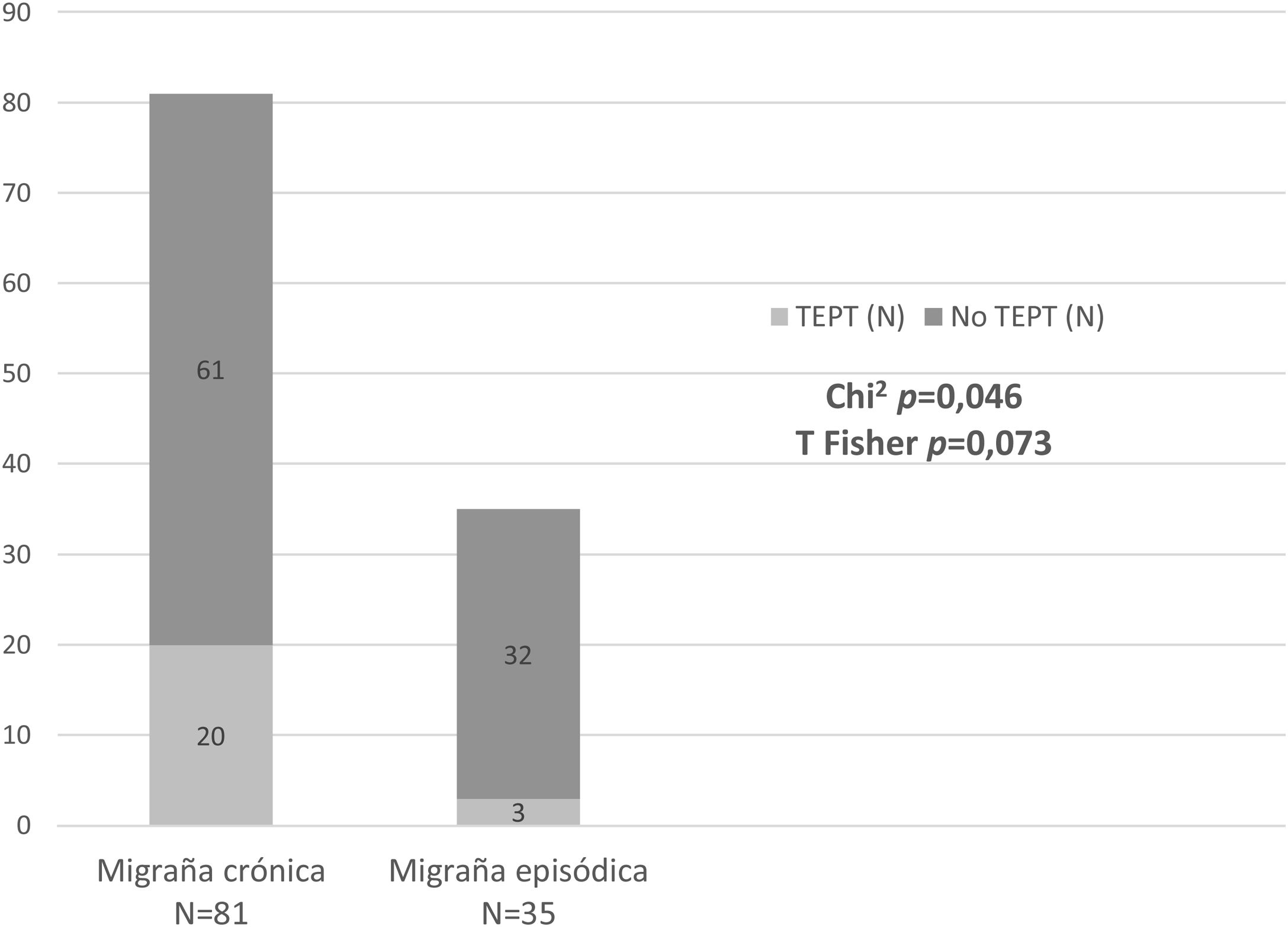
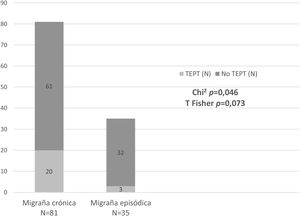
ResultadosCiento dieciséis pacientes fueron incluidos: 35 ME y 81 MC; 19 sufrían migraña refractaria (MR). Se detectó TEPT en 23 casos (19,8%): 20 MC y 3 ME (χ2 p=0,046; T de Fisher p=0,073). La frecuencia de ningún ET ni el número de ET por paciente fue diferente entre MC y ME; 5/19 MR habían sufrido violación (vs. 2/97 no MR; p=0,002). El TEPT se asoció con más síntomas autonómicos, mayor puntuación en escalas de ansiedad, depresión y fatiga, y menor calidad de vida, y no modificó los niveles de neuropéptidos.
ConclusionesEste estudio sugiere que el TEPT es frecuente en pacientes con migraña, especialmente MC, también en nuestro medio, y que particularmente el antecedente de violencia sexual es frecuente en MR. El TEPT impacta negativamente sobre la migraña, asociando más comorbilidades y peor calidad de vida, por lo que es preciso investigarlo en estos pacientes.
Post-traumatic stress disorder (PTSD) has been proposed as a risk factor for migraine chronification. The aim of this study was to investigate the frequency of PTSD and traumatic life events (TE) in patients with episodic migraine (EM) and chronic migraine (CM) and their impact on clinical parameters, other comorbidities, and migraine biomarkers.
Material and methodsPatients with EM and CM ICHD-3Beta according to the International Classification of Headache Disorders (third edition; beta version) were recruited at a headache unit and a primary care centre. We used validated questionnaires to investigate PTSD, TE, cranial autonomic symptoms, comorbidities (depression, anxiety, and fatigue), disability, migraine impact, and quality of life. Baseline serum levels of CGRP, VIP, and PACAP were determined by ELISA.
ResultsThe study included 116 patients: 35 with EM and 81 with CM. Nineteen presented refractory migraine (RM). PTSD was detected in 23 patients (19.8%): 20 with CM and 3 with EM (chi-square: P=.046; Fisher T: P=.073). Neither the frequency of any TE nor the number of TEs per patient were different between CM and EM. A total of 5/19 patients with RM had experienced sexual violence (vs 2/97 with non-RM; P=.002). PTSD was associated with more autonomic symptoms; higher scores on anxiety, depression, and fatigue scales; and poorer quality of life; and it did not change neuropeptide levels.
ConclusionsOur results suggest that PTSD is frequent in patients with migraine, and especially CM, in our setting; history of sexual violence is particularly frequent in patients with RM. PTSD has a negative impact on migraine, with higher numbers of comorbidities and poorer quality of life; therefore, further research is needed in this patient group.
La migraña es una enfermedad neurológica que cursa en forma de crisis de cefalea de carácter incapacitante y que se sitúa entre las primeras enfermedades en términos de años vividos con discapacidad1. Según la frecuencia de presentación se puede clasificar en migraña episódica (ME) o crónica (MC)2. Los pacientes con MC presentan una mayor discapacidad3,4 no solo debido a la elevada frecuencia de los ataques, sino a que presentan con mayor frecuencia comorbilidades que empeoran el pronóstico de la enfermedad4,5. Entre estas comorbilidades se encuentran los factores de riesgo vascular y algunas enfermedades respiratorias y psiquiátricas4,5. De las últimas, la migraña se ha asociado con el trastorno depresivo mayor, el trastorno bipolar y los trastornos de ansiedad5. Un exhaustivo estudio americano reflejó que los pacientes con MC tienen el doble de riesgo de sufrir ansiedad y depresión a lo largo de la vida que los pacientes con ME4. Aunque la asociación con ansiedad y depresión han sido las más estudiadas, se han sugerido otras sobre las que existe un menor nivel de evidencia, como el trastorno por estrés postraumático (TEPT). Algunos investigadores han encontrado una mayor frecuencia de TEPT en migrañosos que en la población general y han propuesto su influencia en la cronificación de la migraña6-8. Se ha demostrado, además, que la presencia de TEPT incrementa considerablemente la carga de enfermedad6,9.
No está claro si la mera exposición a un evento traumático (ET) se asocia también con el riesgo de sufrir migraña. La vivencia de un ET es una condición necesaria para el desarrollo de un TEPT, el cual se caracteriza por síntomas intrusivos, conductas de evitación y alteraciones negativas en la cognición y el humor, que suelen aparecer en los 3 primeros meses tras el trauma, pero puede haber un lapso temporal de meses o años antes de que los síntomas se pongan de manifiesto10. Sin embargo, la exposición a un ET no es suficiente para sufrir un TEPT, como demuestran los estudios epidemiológicos en los que la prevalencia de un ET a lo largo de la vida en la población general oscila desde un 39,1% hasta un 89,6%11, mientras que la prevalencia del TEPT varía entre un 1 y un 12,3% según el medio en el que se evalúe12. Algunos estudios retrospectivos han encontrado una asociación entre ET infantiles y el desarrollo de migraña en la edad adulta, existiendo además una relación entre dichos ET y la gravedad de la migraña13,14. Otros autores, por el contrario, han sugerido que esta asociación ocurre únicamente ante ET repetidos15 y otros incluso que ni la exposición a un ET ni el número de ET, únicamente el TEPT, se asocia con el diagnóstico de migraña8.
La migraña se diagnostica por criterios clínicos2, pero en los últimos años se ha avanzado en el estudio de posibles biomarcadores plasmáticos que podrían ayudar tanto al diagnóstico, como al seguimiento y el tratamiento de la enfermedad. El péptido relacionado con el gen de la calcitonina (CGRP) es el neuropéptido que ha demostrado por el momento ser mejor candidato como biomarcador de la MC16. Otros, como el péptido intestinal vasoactivo (VIP) y el polipéptido activador de la adenilato ciclasa pituitaria (PACAP), que también han sido estudiados, no han demostrado tan buenos resultados16.
Nuestro objetivo principal fue investigar la frecuencia del TEPT y los ET en pacientes con migraña y las diferencias entre MC y ME. Como objetivo secundario nos propusimos evaluar el impacto del TEPT sobre variables clínicas, otras comorbilidades y biomarcadores de la migraña.
Material y métodosRealizamos un estudio de corte transversal en pacientes con MC y ME según la tercera Clasificación Internacional de las Cefaleas versión β (CIC-3 β)2, que fueron reclutados en una Unidad de Cefaleas (Hospital Universitario Marqués de Valdecilla, Santander, Cantabria) y un centro de Atención Primaria (AP) (Centro de Salud Camargo Costa, Camargo, Cantabria), de forma consecutiva, entre marzo del 2016 y mayo del 2019. El protocolo del estudio fue aprobado por el Comité de Ética de Cantabria y todos los pacientes firmaron el consentimiento informado antes de su participación. Los criterios de inclusión fueron pacientes entre 18 y 65 años con ME o MC de al menos un año de evolución. Se excluyó a pacientes con cefaleas de características migrañosas de origen secundario o cuyos calendarios de cefaleas aportaban insuficiente información clínica con respecto a los últimos 3 meses. Se definió la migraña refractaria (MR) según los criterios de la Federación Europea de Cefaleas como aquella migraña que ha fallado a todos los tratamientos preventivos disponibles y en la que hay al menos 8 días al mes de dolor de cabeza debilitante durante al menos 6 meses consecutivos17. En los pacientes que accedieron a participar en el estudio se investigó la frecuencia del TEPT y los ET, síntomas autonómicos craneales relacionados con la cefalea, las comorbilidades como la ansiedad, la depresión y la fatiga, percepción de la calidad de vida, y discapacidad e impacto de la migraña, mediante cuestionarios validados (tabla 1) que fueron administrados en una consulta programada con este objetivo. El equipo multidisciplinar estaba integrado por 2neurólogos expertos en cefaleas y 2psicólogos clínicos.
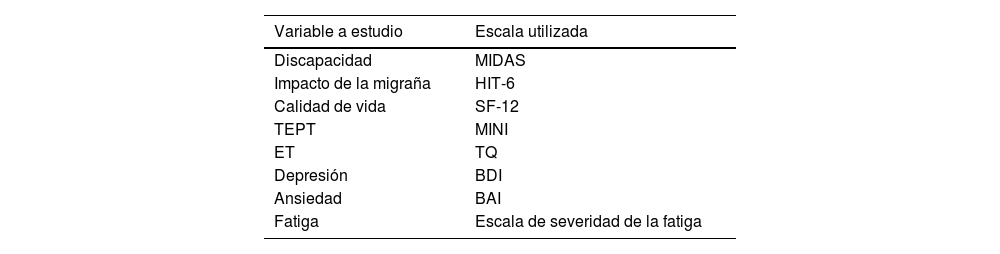
Cuestionarios utilizados para la valoración de la discapacidad e impacto de la migraña, calidad de vida, TEPT, ET y comorbilidades
| Variable a estudio | Escala utilizada |
|---|---|
| Discapacidad | MIDAS |
| Impacto de la migraña | HIT-6 |
| Calidad de vida | SF-12 |
| TEPT | MINI |
| ET | TQ |
| Depresión | BDI |
| Ansiedad | BAI |
| Fatiga | Escala de severidad de la fatiga |
BAI: inventario de ansiedad de Beck; BDI: inventario de depresión de Beck; ET: eventos traumáticos; HIT-6: test de impacto de la cefalea; MIDAS: escala de discapacidad de la migraña; MINI: Mini Entrevista Neuropsiquiátrica Internacional; SF-12: cuestionario de salud SF-12; TEPT: trastorno por estrés postraumático, TQ: cuestionario para experiencias traumáticas.
MINI-Entrevista Neuropsiquiátrica Internacional. Es una entrevista estructurada dividida en módulos que se identifican por letras y que exploran los principales trastornos psiquiátricos del eje i del DSM-IV18. El módulo i explora los síntomas de TEPT en el último mes y sus propiedades psicométricas se consideran válidas para su uso tanto en la práctica clínica como en investigación18.
Cuestionario para experiencias traumáticas (TQ). Consta de 3 apartados: el primero, de 18 ítems, investiga la experiencia de ET a lo largo de la vida, la edad a la que ocurrieron y su duración; el segundo apartado, de 9 ítems, explora las características del evento marcado por el paciente como el más desagradable, y el tercer apartado, evalúa las consecuencias de dicho evento, en cualquier momento después del suceso, a través de 18 ítems ligados a los criterios de TEPT del DSM-IV19. La versión española de este cuestionario ha demostrado unas adecuadas propiedades psicométricas20.
Inventario de ansiedad de Beck (BAI). Es un inventario que consta de 21 ítems que exploran los síntomas somáticos de la ansiedad21. Los pacientes indican cuánto les ha molestado cada uno de los síntomas en la última semana. Las respuestas van desde 0 (nada) a 3 (severamente). La puntuación final es la suma de la puntuación de cada uno de los ítems, que va desde 0 a 63.
Inventario de depresión de Beck (BDI). Está compuesto por 21 categorías de síntomas y actitudes, que exploran las manifestaciones típicas de la depresión, calificadas del 0 al 3 para indicar el grado de severidad de cada síntoma. Estas categorías cubren los criterios diagnósticos de la depresión según el DSM-IV y la puntuación total va de 0 a 63 puntos. Es uno de los cuestionarios más utilizados para medir depresión22.
Síntomas autonómicos craneales relacionados con la cefalea. Utilizamos un cuestionario breve que interroga sobre síntomas autonómicos craneales (sensación de plenitud facial u ocular, lagrimeo, enrojecimiento del ojo o de la cara, ptosis, sensación de arenilla en el ojo, congestión nasal o rinorrea) antes o durante la cefalea y que el paciente debe responder si le ocurren nunca, alguna vez o a menudo.
Escala de severidad de la fatiga. Consiste en 9 ítems, seleccionados de entre las características definitorias de la fatiga, en las que el individuo debe expresar su grado de acuerdo con una puntuación del 1 (totalmente de acuerdo) al 7 (totalmente en desacuerdo)23.
Cuestionario de salud SF-12. Es una versión reducida del cuestionario de salud SF-36, que a través de 12 ítems explora la salud física y mental en referencia a las últimas 4 semanas24.
Escala para la evaluación de la discapacidad de la migraña (MIDAS). Es una de las escalas más utilizadas para medir la discapacidad asociada a la migraña25. Incluye 5 preguntas sobre limitaciones en diferentes aspectos de la vida cotidiana (laborales, tareas domésticas, actividades sociales, familiares o lúdicas) en un periodo de 3 meses.
Test de impacto de la cefalea (HIT-6). Es un cuestionario de 6 ítems, que cubre varias áreas de impacto como son el dolor, las limitaciones sociales, el funcionamiento cognitivo, el sufrimiento psicológico y la vitalidad, y que ha demostrado ser fiable para el cribado y la monitorización del impacto de las cefaleas26.
Determinación de los neuropéptidos séricosSe determinaron los niveles séricos de los neuropéptidos CGRP, VIP y PACAP en sangre periférica. Los pacientes de estudio fueron citados en la consulta de cefaleas para la extracción de muestras de 5ml de sangre de la vena cubital en condiciones de ayunas. Los pacientes debían encontrarse en un periodo libre de migraña desde al menos 72 h antes. Las muestras fueron recogidas en tubos BD Vacutainer® sin EDTA (Becton, Dickinson and Company; Franklin Lakes, New Jersey, USA), centrifugadas a temperatura ambiente y 3.500 revoluciones en menos de 10 min desde su extracción, posteriormente alicuotadas y almacenadas en congelador a –80°C hasta su uso. El análisis de dichas muestras se realizó mediante kits de ELISA comercialmente disponibles: BlueGene Biotech Co kit (Pudong New District, Shangai) para PACAP y Cloud-Clone Corp kit (Wuhan, China) para CGRP y VIP, siguiendo las instrucciones del fabricante. Los rangos de detección de los kits fueron 12,35-1.000 pg/ml para CGRP, 6,17-500 pg/ml para VIP y 0-1.000 pg/ml para PACAP. Este procedimiento forma parte de otro estudio que fue diseñado con el objetivo de evaluar el valor diagnóstico de estos neuropéptidos en migraña y cuyos resultados han sido previamente publicados27.
Análisis estadísticoUtilizamos como estadísticos descriptivos la media y la desviación estándar para variables con distribución normal, y la mediana y el rango intercuartílico para variables con distribución no normal. Las variables cuantitativas con distribución normal se compararon usando el T test y las de distribución no normal mediante el test U de Mann-Whitney. Las variables cualitativas se compararon con el test de la χ2 o el test exacto de Fisher si n <5. La correlación entre 2variables se estudió mediante el test rho de Spearman para variables con distribución no normal. Para todas las comparaciones, se asumió un valor α = 0,05.
ResultadosDescripción de la muestraSe incluyó a 116 pacientes en el estudio, 81 con MC y 35 con ME. Existía un claro predominio femenino, siendo el 91% (106/116) de la muestra mujeres. No hubo diferencias estadísticamente significativas respecto a la distribución del sexo ni la edad entre los grupos. Un total de 19 pacientes en el grupo MC cumplían criterios de MR, 30 de los pacientes con MC presentaban cefalea por abuso de medicación (tabla 2).
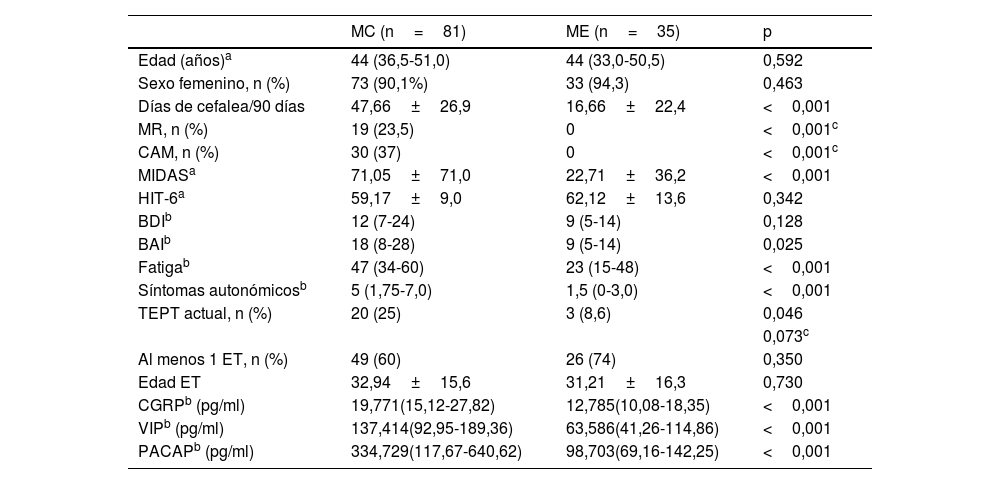
Características demográficas, clínicas, comorbilidades y niveles de neuropéptidos séricos de los pacientes con MC y ME
| MC (n=81) | ME (n=35) | p | |
|---|---|---|---|
| Edad (años)a | 44 (36,5-51,0) | 44 (33,0-50,5) | 0,592 |
| Sexo femenino, n (%) | 73 (90,1%) | 33 (94,3) | 0,463 |
| Días de cefalea/90 días | 47,66±26,9 | 16,66±22,4 | <0,001 |
| MR, n (%) | 19 (23,5) | 0 | <0,001c |
| CAM, n (%) | 30 (37) | 0 | <0,001c |
| MIDASa | 71,05±71,0 | 22,71±36,2 | <0,001 |
| HIT-6a | 59,17±9,0 | 62,12±13,6 | 0,342 |
| BDIb | 12 (7-24) | 9 (5-14) | 0,128 |
| BAIb | 18 (8-28) | 9 (5-14) | 0,025 |
| Fatigab | 47 (34-60) | 23 (15-48) | <0,001 |
| Síntomas autonómicosb | 5 (1,75-7,0) | 1,5 (0-3,0) | <0,001 |
| TEPT actual, n (%) | 20 (25) | 3 (8,6) | 0,046 |
| 0,073c | |||
| Al menos 1 ET, n (%) | 49 (60) | 26 (74) | 0,350 |
| Edad ET | 32,94±15,6 | 31,21±16,3 | 0,730 |
| CGRPb (pg/ml) | 19,771(15,12-27,82) | 12,785(10,08-18,35) | <0,001 |
| VIPb (pg/ml) | 137,414(92,95-189,36) | 63,586(41,26-114,86) | <0,001 |
| PACAPb (pg/ml) | 334,729(117,67-640,62) | 98,703(69,16-142,25) | <0,001 |
BAI: inventario de ansiedad de Beck; BDI: inventario de depresión de Beck; CAM: cefalea por abuso de medicación; DE: desviación estándar; ET: evento traumático; HIT-6: test de impacto de la cefalea; MC: migraña crónica, ME: migraña episódica, MIDAS: escala de discapacidad de la migraña; MR: migraña refractaria; TEPT: trastorno por estrés postraumático.
Los pacientes con MC puntuaron más alto en la escala MIDAS (71,05±71 vs. 22,71±36,2 en ME; p <0,001) que los pacientes con ME, pero no hubo diferencias significativas en la escala HIT-6. Los pacientes con MC puntuaron también más alto en las escalas de ansiedad (18 [8-28] vs. 9 [5-14]; p=0,025) y de fatiga (47 [34-60] vs. 23 [15-48]; p <0,001], mientras que no hubo diferencias significativas en la escala de depresión. Los pacientes con MC reconocieron sufrir más síntomas autonómicos craneales relacionados con la cefalea (5 [1,7-7,0] vs. 1,5 [0-3]; p <0,001]. Los niveles séricos interictales de CGRP, VIP y PACAP fueron significativamente superiores en los pacientes con MC vs. ME (CGRP en MC=19,771 [15,12-27,82] vs. ME=12,785 [10,08-18,35]; VIP en MC=137,414 [92,95-189,36] vs. ME=63,586 [41,26-114,86], y PACAP en MC=334,729 [117,67-640,62] vs. ME=98,703 [69,16-142,25], p <0,001 para todas las comparaciones) (tabla 2).
Frecuencia del TEPT y los ETUn total de 23 pacientes de los 116 (19,8%) cumplían los criterios de TEPT en el último mes. De ellos, 20 pacientes (87%) presentaban MC y 3 (13%) ME, existiendo una tendencia hacia la mayor frecuencia de TEPT en pacientes con MC (χ2 3,995, p=0,046; test exacto de Fisher p=0,073) (tabla 2) (fig. 1).
Setenta y cinco pacientes del total (64,7%) reconocieron haber sufrido algún ET a lo largo de su vida, no existiendo diferencias entre los pacientes con MC y ME (49 MC vs. 26 ME; χ2 2,034, p=0,350) (tabla 2). El ET más frecuente fue el fallecimiento inesperado de un ser querido, que fue informado en 53 casos (34 MC y 19 ME; p=0,222).
No se observaron diferencias significativas en el tipo ni en el número total de ET vividos por paciente entre aquellos con MC y ME (χ2 7,806, 7g.l., p=0,350). Sí que hubo diferencias entre los pacientes con y sin TEPT. Los pacientes con TEPT en el último mes habían presentado con más frecuencia la amenaza seria o daño a un miembro de la familia o amigo íntimo (6/23 vs. 5/93; p=0,008), abusos físicos (9/23 vs. 6/93; p <0,001) y violación (4/23 vs. 3/93; p=0,028). Los pacientes sin TEPT en el último mes referían con mayor frecuencia haber vivido un accidente de coche, tren o avión (20/93 vs. 11/23; p=0,011), la muerte inesperada de un ser querido (35/93 vs. 18/23; p=0,001) y haber estado próximos a ahogarse (10/93 vs. 7/23; p=0,025). No hubo diferencias en la frecuencia del resto de los ET.
Se realizó un subanálisis de los ET tras estratificar a los pacientes según la refractariedad de la migraña (tabla 3). Observamos que el número total de ET sufridos por paciente no fue diferente entre aquellos con MR y los que no (χ2 9,670, 7g.l.; p=0,208). Sin embargo, analizando el tipo de ET, observamos que los pacientes con MR referían haber sufrido violación con mayor frecuencia que los pacientes sin MR. De los 19 pacientes con MR, 5 (26%) habían sufrido violación, en comparación con 2/97 (2%) que no tenían MR (p=0,002). Este acontecimiento ocurrió de media a los 15,9±9,0 años, una edad significativamente más precoz que los otros ET referidos que ocurrieron de media a los 33,26±15,58 a (p=0,050). Ningún otro ET aislado fue más frecuente en la MR.
Distribución de los ET (TQ) entre los pacientes con y sin MR
| Acontecimiento | MRN=19 | No MRN=97 | p |
|---|---|---|---|
| 1. Accidente de coche, tren o avión | 8 | 23 | 0,117 |
| 2. Accidente industrial o de trabajo | 1 | 3 | 0,536 |
| 3. Pérdida del hogar por un incendio | 0 | 0 | N/A |
| 4. Pérdida del hogar o de un miembro de la familia por inundaciones | 1 | 0 | 0,172 |
| 5. Pérdida del hogar o de un miembro de la familia por un tornado o huracán | 0 | 1 | 0,828 |
| 6. Pérdida del hogar o de un miembro de la familia por un terremoto | 0 | 0 | N/A |
| 7. Amenaza seria o daño a un miembro de la familia o amigo íntimo | 10 | 1 | 0,399 |
| 8. Muerte inesperada de un miembro de la familia o amigo íntimo | 6 | 47 | 0,096 |
| 9. Estar próximo a ahogarse | 2 | 15 | 0,733 |
| 10. Abuso físico | 4 | 11 | 0,241 |
| 11. Sufrir graves quemaduras | 0 | 2 | 0,684 |
| 12. Ser tomado como rehén | 0 | 0 | N/A |
| 13. Combate | 0 | 1 | 0,828 |
| 14. Agresión | 3 | 11 | 0,448 |
| 15. Violación | 5 | 2 | 0,002 |
| 16. Incesto | 0 | 0 | N/A |
| 17. Secuestro | 0 | 0 | N/A |
| 18. Otrosa | 3 | 26 | 0,395 |
ET: eventos traumáticos; MR: migraña refractaria; TQ: cuestionario para experiencias traumáticas.
Se realizó una comparación de variables clínicas, otras comorbilidades y niveles séricos basales de neuropéptidos implicados en la fisiopatología de la migraña entre los pacientes con y sin TEPT en el último mes (tabla 4).
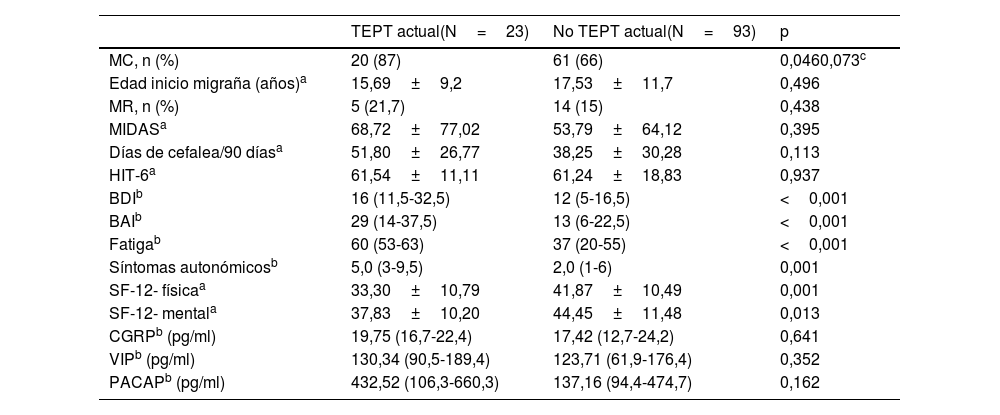
Diferencias clínicas, comorbilidades y niveles basales de neuropéptidos séricos entre los pacientes con y sin TEPT
| TEPT actual(N=23) | No TEPT actual(N=93) | p | |
|---|---|---|---|
| MC, n (%) | 20 (87) | 61 (66) | 0,0460,073c |
| Edad inicio migraña (años)a | 15,69±9,2 | 17,53±11,7 | 0,496 |
| MR, n (%) | 5 (21,7) | 14 (15) | 0,438 |
| MIDASa | 68,72±77,02 | 53,79±64,12 | 0,395 |
| Días de cefalea/90 díasa | 51,80±26,77 | 38,25±30,28 | 0,113 |
| HIT-6a | 61,54±11,11 | 61,24±18,83 | 0,937 |
| BDIb | 16 (11,5-32,5) | 12 (5-16,5) | <0,001 |
| BAIb | 29 (14-37,5) | 13 (6-22,5) | <0,001 |
| Fatigab | 60 (53-63) | 37 (20-55) | <0,001 |
| Síntomas autonómicosb | 5,0 (3-9,5) | 2,0 (1-6) | 0,001 |
| SF-12- físicaa | 33,30±10,79 | 41,87±10,49 | 0,001 |
| SF-12- mentala | 37,83±10,20 | 44,45±11,48 | 0,013 |
| CGRPb (pg/ml) | 19,75 (16,7-22,4) | 17,42 (12,7-24,2) | 0,641 |
| VIPb (pg/ml) | 130,34 (90,5-189,4) | 123,71 (61,9-176,4) | 0,352 |
| PACAPb (pg/ml) | 432,52 (106,3-660,3) | 137,16 (94,4-474,7) | 0,162 |
BAI: inventario de ansiedad de Beck; BDI: inventario de depresión de Beck; HIT-6: test de impacto de la cefalea; MC: migraña crónica, ME: migraña episódica, MIDAS: escala de discapacidad de la migraña; SF-12: escala de salud SF-12; TEPT: trastorno por estrés postraumático.
Encontramos que los pacientes con TEPT puntuaron más alto en las escalas de depresión (16 [11,5-32,5] vs. 12 [5-16,5]; p <0,001], ansiedad (29 [14-37,5] vs. 12 [5-16,5]; p <0,001) y fatiga (60 [53-63] vs. 37 [20-55]; p <0,001) y reconocieron menor calidad de vida en las escalas SF-12 física (33,30±10,79 vs. 41,87±10,49; p=0,001) y mental (37,83±10,20 vs. 44,45±11,48; p =0,013). No encontramos diferencias en la frecuencia media de días de cefalea/90 días ni en las puntuaciones de las escalas MIDAS y HIT-6.
Los pacientes con TEPT reconocieron sufrir más síntomas autonómicos craneales relacionados con la cefalea (5,0 [3-95]) que los pacientes sin TEPT (2,0 [1-6]; p=0,001) (tabla 4).
No se encontraron diferencias significativas en los niveles séricos interictales de CGRP, VIP y PACAP según la presencia de TEPT o no (tabla 4). Los niveles de VIP (rho=0,247; p=0,011) y de PACAP (rho=0,242; p=0,013) mostraron una correlación positiva con la puntuación de los síntomas autonómicos.
DiscusiónLa importancia de las comorbilidades radica en la posible existencia de mecanismos fisiopatológicos comunes28. En esta línea se ha propuesto que el TEPT tiene consecuencias sobre circuitos neuronales que participan en la respuesta al estrés y que están implicados también en la hiperexcitabilidad cerebral subyacente en la migraña29. Por otra parte, la existencia de estas comorbilidades alberga la posibilidad de que identificando y abordando el TEPT de una manera específica pueda mejorar el pronóstico de la migraña, como se ha descrito en otras condiciones de dolor crónico30.
En este estudio hemos investigado la frecuencia del TEPT, mediante la entrevista MINI que evalúa la presencia de síntomas en el último mes, en una muestra de pacientes con migraña reclutados en una consulta de Cefaleas y una consulta de AP, y hemos encontrado unas cifras superiores (19,8%) a las encontradas en la población general. En un gran estudio poblacional americano se observó una prevalencia de TEPT en el último año de entre un 2-5%, según el medio y el grupo de edad12, mientras que en España se ha encontrado una prevalencia general del 0,6%31. La proporción de TEPT detectada en nuestro estudio en pacientes con migraña es similar a la informada en otros trabajos que investigaron el TEPT en este grupo de población (25%)6,8y es aproximadamente el doble que en los controles sin migraña8. Los estudios previos fueron realizados mayoritariamente en EE. UU, donde la prevalencia del TEPT es mayor que en nuestro país, y esto podría condicionar un sesgo local. Sin embargo, nuestros resultados sugieren que las cifras son similares en nuestros pacientes con migraña y muestran también una frecuente comorbilidad entre estas 2patologías en nuestro medio.
Además, hemos encontrado una tendencia a la mayor frecuencia del TEPT en el grupo de pacientes con MC (25%) que en ME (8,6%), pero que no alcanza significación con las pruebas estadísticas empleadas. Una mayor frecuencia de TEPT en MC que en ME ha sido descrita en trabajos anteriores, que han informado una frecuencia en MC de hasta un 43%7, sugiriendo el papel del TEPT como factor de cronificación de la migraña. En nuestro análisis, un pequeño tamaño de la muestra podría haber limitado la potencia de los resultados.
En cuanto al análisis de los ET, el más frecuente en global en este estudio fue el fallecimiento inesperado de un ser querido, coincidiendo con los resultados de estudios epidemiológicos10,31. Este es un ET con un bajo riesgo condicional de TEPT31, como reflejan también nuestros resultados. Algunos ET, como la amenaza seria o el daño a un miembro de la familia o amigo íntimo, los abusos físicos y la violación, fueron más frecuentes en los pacientes con TEPT, indicando un mayor riesgo condicional de TEPT para este tipo de acontecimientos. No observamos diferencias en el número de pacientes que refieren haber sufrido al menos un ET a lo largo de la vida entre MC o ME, coincidiendo con otros autores7, y siendo el porcentaje encontrado similar al de la población general, en la que cerca de un 50% relata al menos un ET31. No encontramos tampoco ET estadísticamente más frecuentes en el grupo MC que en ME. Sin embargo, encontramos que haber sufrido violación es más frecuente en los pacientes con MR, suponiendo un 26% de los mismos. Este porcentaje es drásticamente superior al de la población general en nuestro país, donde estudios poblacionales muestran que la prevalencia de violencia sexual, que incluye acoso, abusos y violación, es de un 3,4% (en concreto la prevalencia de violación un 0,4%) y que este es el ET con un mayor riesgo condicional de TEPT en mujeres (16,5%)31. En nuestro estudio, este evento ocurrió de media a una edad significativamente más precoz que el resto de los ET. Aunque no está clara la relación entre los ET y el riesgo de migraña, se sabe, que la vulnerabilidad a los efectos de un trauma es mayor a una edad temprana y parece existir una relación entre los ET en la infancia y el desarrollo de algunas psicopatologías y condiciones de dolor crónico en la edad adulta32. En esta línea, algunos estudios retrospectivos han encontrado una asociación entre los ET infantiles y el riesgo de migraña13,14. Las mujeres migrañosas refieren ET (abusos físicos, psíquicos o sexuales, maltrato físico o psicológico, traumas familiares o domésticos) con mayor frecuencia que las no migrañosas y las puntuaciones en los cuestionarios de adversidad se correlacionan con la frecuencia de la migraña, siendo superiores en MC14.
En este trabajo, los pacientes que sufren TEPT en el último mes puntuaron más alto en las escalas de depresión, ansiedad y fatiga, y peor en las de calidad de vida, coincidiendo con lo encontrado por otros autores6,9, excepto la fatiga, que no ha sido evaluada con anterioridad. En un trabajo que agrupó a los migrañosos según las constelaciones de comorbilidades que presentan, se observó que el grupo de pacientes que asocian ansiedad y depresión ha sufrido con mayor frecuencia abusos sexuales, físicos y emocionales, y este grupo es el que puntúa más alto en las escalas de discapacidad relacionada con la cefalea y peor en las de calidad de vida13. Por el contrario, en nuestro estudio, los pacientes con TEPT no tenían más días de cefalea ni puntuaron más alto en las escalas de discapacidad e impacto de la migraña, lo que indica, a la luz de nuestros resultados, que estos pacientes podrían sufrir mayor carga de enfermedad a expensas de más comorbilidades y afectación de la calidad de vida, pero no a expensas de parámetros específicos de la migraña. No obstante, en nuestro estudio la frecuencia de la cefalea es una variable derivada del MIDAS, que está sujeta a un sesgo de recuerdo respecto a hacer un calendario y esto podría representar un sesgo a la hora de interpretar que no hay diferencias en la frecuencia de días de cefalea entre pacientes con y sin TEPT.
En la misma línea, no hemos encontrado tampoco diferencias en los niveles séricos interictales de CGRP, VIP y PACAP entre los pacientes con y sin TEPT, por lo que no parece existir un impacto directo del TEPT sobre potenciales biomarcadores de la migraña. No hay estudios previos que hayan evaluado las consecuencias del TEPT sobre los niveles de CGRP y VIP, mientras que sí se ha estudiado su relación con PACAP. Este es un péptido parasimpático que desempeña un papel clave en los circuitos neuronales que median la respuesta al estrés33 y sus niveles plasmáticos han demostrado una correlación positiva con la severidad de los síntomas del TEPT en mujeres34. A diferencia de este último trabajo, en nuestro estudio, aunque la muestra estuvo mayoritariamente formada por mujeres (91%), no se realizó un análisis estratificado según el sexo y el TEPT se evaluó de forma cualitativa (sí/no) y no cuantitativa, no observando diferencias en los niveles basales de PACAP.
En cuanto a los síntomas autonómicos craneales, encontramos que fueron más numerosos en los pacientes con TEPT. Algunos síntomas autonómicos, como el incremento del calor facial35 y la variabilidad en la frecuencia cardiaca y la presión arterial, son habituales en el TEPT33. Según reflejan nuestros resultados, es posible que estos pacientes presenten también más síntomas autonómicos craneales relacionados con la cefalea que los migrañosos sin TEPT. Sin embargo, esta clase de síntomas son ampliamente reconocidos también por los pacientes con MC36, por lo que la sobrerrepresentación de MC en el grupo de TEPT en nuestro estudio (87%) podría sesgar este resultado. A favor de ello, los niveles séricos tanto de VIP, como de PACAP, péptidos parasimpáticos implicados en la regulación de la respuesta autonómica33,37, se correlacionaron con la cantidad de síntomas autonómicos, pero no se encontraron elevados basalmente en el TEPT, mientras que sí lo estaban en la MC.
Este estudio cuenta con algunas limitaciones. 1) debido a la ausencia de un grupo control, los resultados se han comparado con las cifras de prevalencia de TEPT y ET encontradas en la población general sin migraña, que varían según el medio, y podrían no ser generalizables a la población de nuestra región; en cualquier caso, nuestros resultados son consistentes con los previamente publicados; 2) aunque podría existir un sesgo de participación que sobrestime las cifras de TEPT y ET, la evaluación retrospectiva de los ET está sujeta a un sesgo de recuerdo32, lo que podría compensar, al menos en parte, lo anterior; 3) el tamaño final de la muestra es pequeño, lo cual limita la interpretación de los resultados, no obstante, se han realizado algunas observaciones que sientan las bases para futuros estudios, y 4) en el análisis de los neuropéptidos séricos, son bien conocidas las dificultades metodológicas en la técnica de determinación38, pero cabe destacar que se ha realizado un gran esfuerzo por minimizar los tiempos de procesamiento de las muestras y se han utilizado los mismos kits de ELISA empleados anteriormente por otros autores. Como punto fuerte de este estudio, se debe destacar la obtención de una parte de la muestra en un centro de AP para evitar el sesgo de selección de los pacientes con migraña más severamente afectados que se atienden habitualmente en las Unidades de Cefaleas.
En conclusión, este estudio aporta nuevos datos que sugieren que el TEPT es frecuente en los pacientes con migraña, especialmente crónica, y que esta es una comorbilidad frecuente también en nuestro medio. En particular, hemos observado que el antecedente de violencia sexual es llamativamente frecuente en los pacientes con MR. La presencia de TEPT, aunque no modifica parámetros específicos de la migraña, impacta de forma negativa en el pronóstico de estos pacientes, al asociarse con más comorbilidades y peor calidad de vida, por lo que es preciso investigarlo y abordarlo de forma específica en la consulta de cefaleas. Estos resultados plantean la necesidad de realizar nuevos estudios, con un mayor tamaño muestral, que aclaren la relación entre el TEPT y los ET, y las formas más graves de migraña.
FinanciaciónEste trabajo ha recibido financiación del Instituto de Salud Carlos III, Madrid, (Beca FISS PI15/01285) y Fondos Privados del Instituto de Investigación Sanitaria IDIVAL, Santander.
Conflicto de interesesLos autores de este manuscrito declaran no tener ningún conflicto de intereses.