La enfermedad denominada enfermedad por coronavirus 2019 (COVID-19), causada por la infección por SARS-CoV-2, que ha azotado el mundo actual posee un espectro que va desde pacientes asintomáticos hasta infecciones graves con fracaso sistémico y muerte. Esta enfermedad tiene el potencial de generar una reacción inmunitaria desproporcionada y grave. La disregulación de la inmunidad es uno de los fenómenos más estudiados y relevantes en esta nueva enfermedad y su efecto a nivel del sistema nervioso es, hasta el momento, la principal hipótesis utilizada para justificar el daño neurológico.
Presentamos el caso de una paciente afectada por una encefalitis anti-NMDAR debido a la infección por SARS-CoV-2. Pese a la rareza del caso y a que en nuestro conocimiento sería el primero de este tipo en reportarse, la producción de anticuerpos contra receptor N-metil-D-aspartato (NMDAR) podría estar justificada por el estímulo antigénico del virus, que actuaría como trigger de la enfermedad.
Mujer de 30 años, ingresada en psiquiatría el 17 de marzo del 2020 por trastorno del comportamiento, caracterizado por agitación psicomotora, ideas paranoides, disartria disprosódica y alucinaciones visuales de 3días de evolución. Al ingreso, se le realizaron tomografía cerebral y pruebas convencionales de laboratorio, que fueron normales.
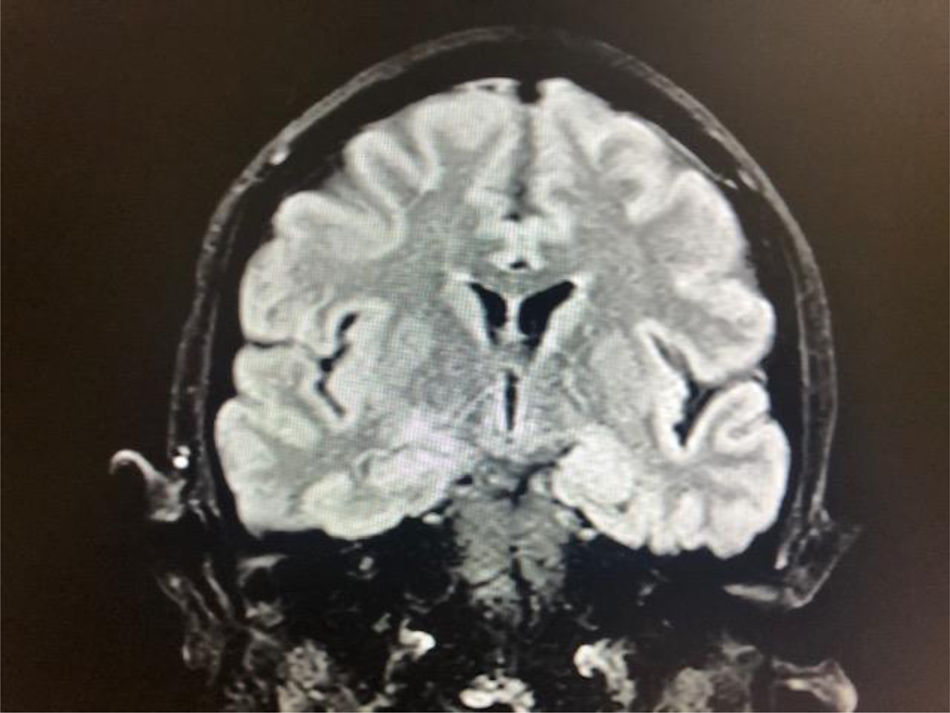
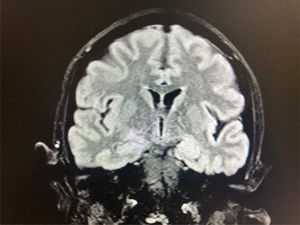
El 20 de marzo del 2020 tuvo fiebre, por lo que se realizó un hisopado nasofaríngeo para SARS-CoV-2. La reacción en cadena de la polimerasa con transcriptasa inversa (RT-PCR) fue positiva para este virus. La radiografía de tórax no mostró alteraciones. En este escenario, fue transferida al departamento de Medicina Interna y se inició el tratamiento con hidroxicloroquina y lopinavir/ritonavir. Allí se observaron varios episodios de crisis epilépticas focales y alguna generalizada, por lo que se realizó una punción lumbar. El estudio del líquido cefalorraquídeo (LCR) reveló hiperproteinorraquia 54,5mg/dl y leucocitos 44/μl, de predominio linfocitario (90%). El electroencefalograma (EEG) mostró descargas epilépticas en la región frontotemporal izquierda e hiperintensidades en el hipocampo izquierdo en la resonancia magnética cerebral (fig. 1). La PCR para SARS-CoV-2 y otros virus fue negativa en el LCR.
Sobre la base de estos hallazgos, se inició tratamiento con metilprednisolona y valproato, y se asumió la sospecha de encefalitis contra el NMDAR. Este hecho se demostró 2días después con la positividad para los anticuerpos NMDAR en suero y en LCR.
Durante los siguientes días, se apreció deterioro del nivel de consciencia, siendo ingresada en la Unidad de Cuidados Intensivos (UCI). Un nuevo EEG mostró el patrón «delta brush», acompañado de descargas punta-onda en regiones anteriores (anexo, material suplementario). Durante la estancia en la UCI, se observaron discinesias orolinguales y movimientos coreodistónicos en la mano derecha. Dada la escasa respuesta al tratamiento inmunomodulador de primera línea, se añadieron inmunoglobulinas a un nuevo curso de metilprednisolona durante 5días. También se retiró el valproato y se utilizaron lacosamida y perampanel para el control de la epilepsia.
Dentro del abordaje diagnóstico de la encefalitis anti-NMDAR paraneoplásica, detectamos un teratoma en el ovario izquierdo que fue extirpado por laparotomía. Los movimientos anormales y el patrón «delta brush» en el EEG (anexo, material suplementario) se mantuvieron a pesar de la inmunoterapia y la extirpación del teratoma.
Mientras permaneció en la UCI presentó complicaciones, como choque hipovolémico e infección intraabdominal de tipo posquirúrgico, además de neumonía, trombosis de la vena ilíaca izquierda y embolia pulmonar bilateral atribuidas a la infección por SARS-CoV-2. El estado neurológico permaneció sin grandes variaciones con persistencia del patrón «delta brush» (anexo, material suplementario) en los sucesivos EEG.
Fue dada de alta de la UCI a la sala de hospitalización de Neurología un mes después, cuando las partes sistémica y respiratoria fueron estabilizadas. Aquí presentó movimientos coreodistónicos generalizados, blefaroclonus y crisis focales (anexo, material suplementario) que mejoraron progresivamente cuando se introdujeron rituximab, benzodiacepinas y olanzapina a su tratamiento. Rituximab no se utilizó antes, debido a la infección concomitante por SARS-CoV-2.
El 29 de mayo, con secuelas cognitivas, como disprosexia, labilidad emocional y trastorno mnésico, fue dada de alta del hospital y transferida a un programa intensivo de neurorrehabilitación.
La encefalitis anti-NMDAR es uno de los tipos más comunes de encefalitis autoinmune, cuya presentación clínica se caracteriza por la aparición simultánea de síntomas neurológicos y psiquiátricos. A menudo ocurre a edades más tempranas, en pacientes con neoplasias subyacentes1. La identificación temprana, la inmunoterapia y el estudio de malignidad son los pilares del manejo2.
Los factores desencadenantes confirmados de la encefalitis anti-NMDAR son los tumores y la encefalitis por herpes simple1,2. Dos estudios sugirieron posibles asociaciones con el alelo HLA-I B*07:02 y el alelo HLA-II DRB1*16:03. En este caso, se supone que la infección por SARS-CoV-2 actuó como un desencadenante para desarrollar encefalitis anti-NMDAR.
La COVID-19 se ha categorizado como evolutiva en fases superpuestas. En primer lugar, una fase viral que puede ser asintomática o leve en quizás el 80% de los pacientes. En el 20% restante de los casos, la enfermedad puede ser grave o crítica. En la mayoría de los pacientes de este último grupo, hay una fase caracterizada por la hiperreactividad del sistema inmunitario. La tercera fase corresponde a un estado de hipercoagulabilidad. Finalmente, en la cuarta etapa se producen lesiones y fallo multiorgánico4,5. El reconocimiento de fenómenos autoinmunes en pacientes con COVID-19ha permitido la identificación de algunas entidades neurológicas inmunomediadas, como el síndrome de Guillain-Barré, encefalitis necrosante aguda, mielitis, encefalitis límbica y neuropatía craneal múltiple relacionada con la infección por SARS-CoV-26-8.
Este caso refleja el curso clínico torpe de una paciente con encefalitis NMDAR con COVID-19. Presumimos que la pérdida de la regulación inmunitaria causada por la infección podría contribuir a perpetuar el entorno autoinmune, a pesar de que todas las medidas terapéuticas se tomaron de manera oportuna. Hasta donde sabemos, este es el primer caso de encefalitis anti-NMDAR asociada a COVID-19.