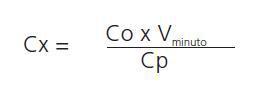INTRODUCCIÓN
La Enfermedad Renal Crónica (ERC) cursa en muchos pacientes de forma asintomática durante tiempo. Determinar de forma adecuada la función renal tiene gran importancia en la práctica clínica, tanto para el diagnóstico precoz de la nefropatía como para el seguimiento de la progresión y previsión del inicio de tratamiento renal sustitutivo. Con frecuencia, la detección inicial de la enfermedad renal se realiza a partir de un análisis rutinario en el que se observa un aumento en la concentración de creatinina en sangre y/o alteración en el análisis cualitativo de la orina. El dato del aumento de creatinina debe completarse con una estimación del FG. El análisis cualitativo de la orina denominado anormales y sedimento, útil en la orientación diagnóstica de la posible etiología de la nefropatía, requerirá otras exploraciones complementarias (analíticas, radiológicas o estudio anatomopatológico mediante biopsia). Resulta útil por la inmediatez de la información, el bajo coste y la simplicidad de obtención de la muestra. También existen pruebas orientadas al diagnóstico de patologías tubulares y no glomerulares (reabsorción y concentración y acidificación de la orina).
ESTIMACIÓN DEL FILTRADO GLOMERULAR.
CONCEPTO DE ACLARAMIENTO RENAL
La estimación del FG se basa en el concepto de aclaramiento plasmático de una sustancia en su paso por el riñón. Este aclaramiento se define como el volumen de plasma que queda totalmente libre de dicha sustancia a su paso por el riñón por unidad de tiempo (ml/min). La mejor estimación del FG requeriría que la sustancia utilizada se filtre libremente, no se reabsorba ni secrete a nivel del túbulo renal y no presente eliminación extrarrenal.
Distintas sustancias, exógenas y endógenas, se han utilizado para conocer el FG a partir de su aclaramiento renal. Para estas mediciones, se requiere conocer los niveles en sangre y orina de la sustancia y el volumen urinario (ml/min).
El aclaramiento de una sustancia se puede medir mediante
la siguiente fórmula:(ver tabla 10)
Donde: Cx sería el aclaramiento de la sustancia; Co la concentración de la sustancia en orina; Vminuto el volumen urinario de 24 horas expresado en ml/min; y Cp la concentración de la sustancia en plasma.
Medición del FG mediante sustancias exógenas administradas vía intravenosa.
Considerada clásicamente como la técnica de elección para medición del FG, sólo se utiliza en estudios de investigación clínica por su complejidad y coste:
- Inulina: filtrada por el riñón no se reabsorbe ni secreta a nivel tubular.
- Isótopos radioactivos:99TmDTPA, 51Cr-EDTA, 131IIotalamato, iohexol.1
Medición del FG mediante sustancias endógenas
- Creatinina sérica: sustancia de producción endógena más utilizada para calcular la tasa de FG. Deriva del metabolismo de la creatina y fosfocreatina en el tejido muscular. Diariamente, entre un 1-2% de la creatina muscular se convierte a creatinina. Por tanto, la producción de creatinina es proporcional a la masa muscular. En condiciones normales, es filtrada libremente por el glomérulo y un 10-15% es secretado a nivel tubular. Debido a esta secreción tubular, que puede aumentar hasta el 50% en la insuficiencia renal, el cálculo del FG mediante esta sustancia puede estar sobreestimado en determinados casos.1 De hecho, aun cuando este error de estimación podría estar equilibrado por un error semejante y de signo contrario atribuible a la técnica de determinación de la creatinina sérica (reacción de Jaffé), se acepta que suele haber siempre una sobreestimación en la tasa de FG calculada a partir de la creatinina en sangre y orina.
Como, por otro lado, no se puede garantizar que la recogida de la orina sea adecuada (completa y correcta), sobre todo en ancianos y niños, se han propuesto distintas fórmulas, que se considerarán más adelante, que estiman el FG sin requerir recogida de orina de 24 horas. El uso de estas fórmulas está recomendado en distintas guías de la práctica clínica.
De todos modos, la fórmula del aclaramiento de creatinina endógena con recogida de orina de 24 horas se mantiene para situaciones especiales en las que el valor de creatinina sérica está influido por factores dependientes del paciente debido a situaciones específicas.1 En dichas situaciones (tabla 1) el uso de fórmulas matemáticas basadas en la creatinina sérica en lugar del aclaramiento con recogida de orina de 24 horas puede infraestimar el valor del FG.3
- Urea. Aunque el 90% de la urea es eliminada por el riñón por filtración, el 40-70% difunde pasivamente del túbulo al intersticio, y esta difusión se incrementa cuando menor es el flujo tubular. Por eso, la disminución del volumen urinario comporta un aumento de la reabsorción pasiva de la urea y una disminución en su eliminación. Estos datos y la variabilidad de urea en sangre dependiente de la ingesta y catabolismo proteico hacen que el cálculo del aclaramiento de urea no se utilice en la práctica clínica para calcular el FG.
- Aclaramiento medio de urea y creatinina: el cálculo del aclaramiento medio de urea y creatinina con recogida de orina de 24 horas es recomendado por las guías europeas de diálisis y trasplante para pacientes con ERC avanzada (ERC estadio 4-5 o con valores de creatinina sérica >2,5 mg/dl).2 Fórmula:[Aclaramiento de creatinina + aclaramiento de urea]/2
Esta recomendación se incluye porque en la ERC avanzada existe un aumento de la reabsorción de urea a nivel tubular (de hasta un 40-50%) que determina que se infraestime el FG, y que viene compensado por la secreción tubular de creatinina que lo sobrestima. Por este motivo, el cálculo del aclaramiento medio de ambos valores (BUN y creatinina) parece útil en estos pacientes.
En condiciones normales, el riñón filtra aproximadamente 180 litros de plasma en 24 horas. En varones, el valor de referencia del aclaramiento plasmático es de 130 ml/min/1,73 m2, y en mujeres de 120 ml/min/1,73 m2. Estos valores corresponden a la suma de la tasa de filtración de todas las nefronas funcionantes, varían según la masa corporal y disminuyen con la edad. Se calcula una disminución de 10 ml/min por 1,73 m2 por cada década a partir de los 40 años, y llegando a ser la mitad a los 80 años.3
ECUACIONES ESTIMATIVAS DEL FILTRADO GLOMERULAR
Debido a las limitaciones del cálculo del FG mediante el aclaramiento de las sustancias anteriormente mencionadas, se han desarrollado una serie de ecuaciones que tratan de estimar el FG en la mayoría de los casos a partir de la creatinina sérica y determinadas variables antropométricas y demográficas. Las ecuaciones de estimación del FG son más exactas que la valoración del mismo a partir de la medida exclusiva de creatinina (nivel de recomendación A).4 Las fórmulas más utilizadas son Cockcroft-Gault y MDRD (Modification of Diet in Renal Disease) en adultos, y Schwartz y Counahan- Barratt en población pediátrica.5
La correcta interpretación de los resultados de estas fórmulas exige estabilidad en la función renal, puesto que pequeños cambios en el valor de creatinina sérica pueden significar variaciones importantes en el FG. Este hecho limita su utilidad en procesos renales agudos. Por otro lado, al ser ecuaciones estimativas, entre ellas hay diferencias dependientes del método estadístico utilizado en su desarrollo y validación, las variables incluidas y el rendimiento, sobre todo en función de las poblaciones en que se apliquen.6
Ecuación de Cockcroft-Gault
Se desarrolló para valorar el aclaramiento de creatinina a partir de una población de 236 individuos adultos, entre 18 y 92 años, con predominio del sexo masculino y con un valor medio de aclaramiento de creatinina de 72,7 ml/min. Fue publicada en 1976 y ha sido utilizada en el ajuste de dosis de fármacos. Tiene en cuenta la variación de creatinina plasmática, que se produce con relación al peso, edad, sexo (lo que exige multiplicar por 0,85 el resultado obtenido en las mujeres). Además, el valor final se debe ajustar a la superficie corporal.7 Sobrestima ligeramente el valor del aclaramiento medio de urea y creatinina con una diferencia media de 0,7 ml/min/1,73 m2.
Ecuación MDRD
A principios de la década de los 90 se realizó en Estados Unidos un estudio multicéntrico para evaluar el efecto de la restricción proteica en la dieta sobre la progresión de la enfermedad renal: MDRD. El objetivo fue obtener una ecuación que estimara el FG y mejorara la exactitud de la fórmula Cockcroft-Gault.
Se estudió retrospectivamente una población de 1.628 individuos adultos, de ambos sexos, con predominio de raza blanca y afectos de enfermedad renal crónica (FG medio de 40 ml/min/1,73 m2 medido por el aclaramiento 125I-Iotalamato). En su inicio, la fórmula incluía seis variables (MDRD-6): concentraciones séricas de urea, creatinina y albúmina, la edad, el sexo y la etnia.8,9 Posteriormente, Levey desarrolló una fórmula abreviada (MDRD-4) que incluye sólo el valor de creatinina sérica, la edad, el sexo y la raza.10
Fueron excluidos en este estudio los pacientes mayores de 70 años, diabéticos en tratamiento con insulina, pacientes con creatinina superior a 7 mg/dl y aquellos con otras comorbilidades. Por este motivo, no se recomienda utilizar esta ecuación en ancianos, hospitalizados y diabéticos, ya que se sobrestima significativamente el FG con respecto al calculado mediante el aclaramiento medio de urea y creatinina.
La ecuación abreviada está aceptada cada vez más como el mejor modo de definir el FG estimado. Está definido que los valores >60 ml/min/1,73 m2 no deben especificarse. Constituye una aspiración de la Sociedad Española de Nefrología que en todos los laboratorios de nuestro país la ecuación se incluya de forma automática debajo del valor de la creatinina sérica.
Consideraciones prácticas para el uso de las fórmulas de Cockcroft-Gault y MDRD-4
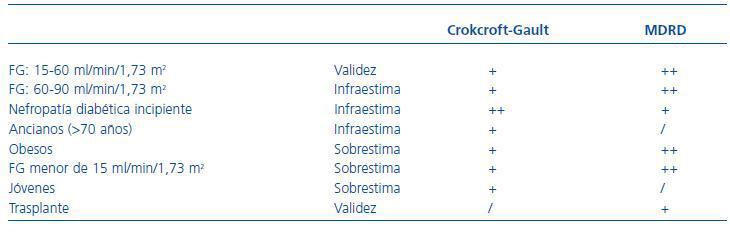
En los últimos años, sobre todo a raíz de la divulgación de las guías K/DOQI, se han publicado numerosos trabajos que tratan de valorar el comportamiento de ambas ecuaciones en grupos de población distintos de los utilizados para la obtención de las mismas y validarlas en esos casos. En general, se debe tener en cuenta las características de la población donde fueron validadas y evitar extrapolar su uso a otras poblaciones con hábitos de dieta y valores de superficie corporal muy diferentes. Aunque en la actualidad MDRD-4 es la ecuación recomendada por las Sociedades científicas,7,11 en la tabla 3 se presenta un resumen de la validez de estas fórmulas y sus limitaciones para estimar el FG en función de la población en estudio.12-17
OTROS PARÁMETROS RELACIONADOS CON LA FUNCIÓN GLOMERULAR
Relación entre creatinina y filtrado glomerular
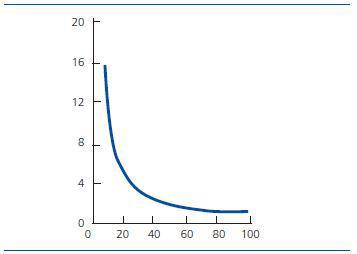
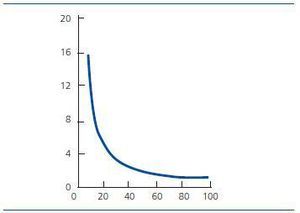
Aunque la creatinina sérica aislada sigue siendo el método más extendido de medida indirecta de función renal, la relación entre la concentración sérica de creatinina y el FG no es lineal. Como consecuencia, hay que tener en cuenta que el FG debe descender al menos el 50% para que la concentración de creatinina se eleve por encima del rango de referencia (figura 1).
Cistatina C sérica
Proteína de bajo peso molecular (13.300 Da) que pertenece a la familia de los inhibidores de la cisteína-proteasa. Es filtrada en el glomérulo y catabolizada a nivel tubular. A diferencia de la creatinina, se produce de forma constante por las células nucleadas y aparentemente no es modificable por la dieta. Por este motivo, en los últimos años se ha propuesto como posible medida indirecta del FG. Sin embargo, también parece estar influenciada por el sexo, la masa muscular, la edad, alteraciones funcionales del tiroides y toma de esteroides.18-20 Por este motivo, su uso en poblaciones trasplantadas, entre otras, está limitado.22
La cistatina C parece ser más eficaz que la creatinina para detectar el deterioro inicial de la función renal, sobre todo en el fracaso renal agudo. Sin embargo, aunque hay estudios que muestran una mejor correlación con el FG de los niveles de cistatina C en sangre respecto a los de creatinina, y que incluso existen ecuaciones estimativas del FG que incluyen la cistatina C, sus ventajas clínicas están aún en estudio.21,22 Se ha propuesto su uso para poblaciones con menor producción endógena de creatinina (niños, ancianos y cirróticos). Por otro lado, parece que la cistatina C predice el riesgo cardiovascular y la mortalidad global mejor que la creatinina y las ecuaciones derivadas de ésta, sin poder diferenciar si esta ventaja es por ser mejor marcador de función renal o porque ejerce efectos cardiovasculares independientes del FG.23,24
PRUEBAS DE FUNCIÓN TUBULAR25,26
Valoración de la capacidad de concentración
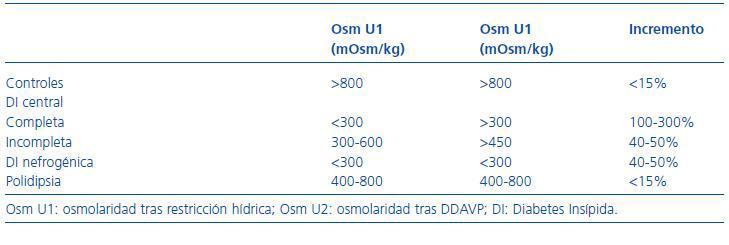
Indicada en el diagnóstico diferencial de las poliurias asociadas a diabetes insípida o polidipsias. Se estudia los cambios de osmolaridad en orina tras 12-15 horas de deprivación hídrica (estímulo para la ADH) y tras la administración de 20 μg de desmopresina vía nasal. En la tabla 4 se resumen los valores de osmolaridad correspondientes a cada caso.
Valoración de la reabsorción de sodio: excreción fraccional de sodio
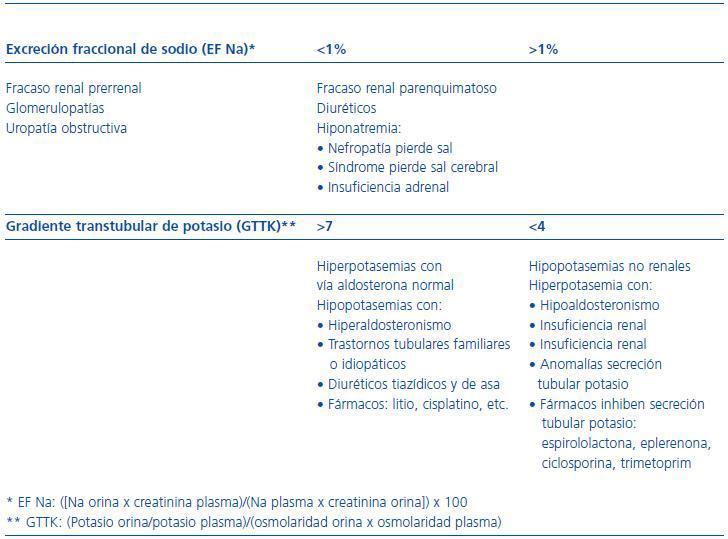
El sodio urinario es un indicador excelente de la capacidad de reabsorción tubular, pero tiene la limitación de requerir el conocimiento del balance total de sodio para su correcta interpretación. Sin embargo, la Excreción Fraccional de sodio (FE Na) que mide la fracción de sodio filtrado que es excretado (lo opuesto a la reabsorción fraccional de sodio) tiene mejor sensibilidad para estudiar la reabsorción tubular. Es indicada para el estudio del diagnóstico diferencial de hiponatremia renal o extrarrenal y oliguria por nefropatía funcional o parenquimatosa.
Valoración de excreción de potasio: gradiente de potasio transtubular (GTTK)
La interpretación de la excreción fraccional de potasio es complicada porque depende de la carga distal de sodio y del flujo o diuresis. Por eso se mide el Gradiente Transtubular de potasio (GTTK) que da idea del gradiente de potasio dependiente del flujo urinario y de la aldosterona y antes del efecto de la ADH. Indicado para el estudio de hipo o hiperpotasemia (renal, primaria o secundaria a déficit de aldosterona).
En la tabla 5 se incluyen las fórmulas de la FE Na y GTTK con sus valores correspondientes en distintas situaciones clínicas.
ANÁLISIS DE ORINA
Las características de la orina, determinadas en su paso por toda la vía urinaria, pueden revelar datos orientativos de la patología nefrourinaria. El estudio cualitativo de una muestra única de orina (10-15 ml) es de gran utilidad en el estudio inicial de la enfermedad renal, con las ventajas de la inmediatez del resultado, el bajo coste y no ser invasivo. Sin embargo, la eficiencia de este análisis depende de varios factores:27
1. Experiencia del observador al microscopio del sedimento de orina.
2. Adecuada recogida y procesamiento de la orina:
- Estudiar, en lo posible, la orina de la primera micción de la mañana.
- Evitar ejercicio físico intenso en las 72 horas previas a la recogida de la orina (puede favorecer la presencia de proteinuria, hematuria y cilindruria).
- Evitar recoger la orina durante el período menstrual.
- En caso de secreción vaginal (p. ej. leucorrea), utilizar un tampón interno para evitar contaminación.
- Higiene de manos y del meato urinario previo a la recogida.
- Recoger el tercio medio de la micción (desechar la primera y la última parte de la micción para evitar contaminación de células y secreción uretral y/o vaginal).
- Cierre e identificación correcta del recipiente.
- El análisis de la muestra debe realizarse en un plazo de dos horas tras su recogida.
Características físicas de la orina
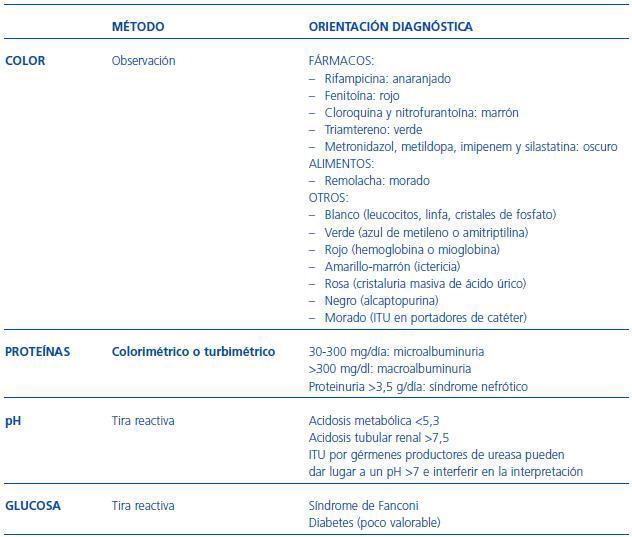
Color
La orina en condiciones normales tiene un color amarillo o ámbar más o menos intenso según el grado de concentración. Suele ser transparente, y la turbidez se asocia a infecciones urinarias, hematuria y contaminación por secreciones vaginales.
Proteínas
La detección de proteínas en la orina de forma rápida se realiza mediante método colorimétrico o turbimétrico. La tira reactiva sólo detecta la presencia de albúmina en valores superiores a 300 mg/día, pero no la de otras. Por otro lado, la medición semicuantitativa y expresada en forma de cruces puede variar mucho, dependiendo de que la orina esté diluida (infraestima la presencia de proteínas) o concentrada (sobrestima). El contraste intravenoso puede dar falsos positivos las primeras 24 horas tras su administración.
El método turbimétrico utiliza el ácido sulfosalicílico y permite detectar todo tipo de proteínas. También presenta falsos positivos tras la administración de contraste intravenoso. Consiste en mezclar un volumen determinado de orina, con ácido sulfosalicílico al 3%, en una proporción de 1/3 y graduar la turbidez que se observa en forma de cruces (de 0 a ++++).
La positividad para proteínas, sea por tira colorimétrica o por turbidimetría, exige un estudio posterior cuantitativo en micción única o en orina de 24 horas. El límite normal de las proteínas en orina de 24 horas es: 150 mg/día en adultos y 140 mg/m2/día en niños, y contienen tanto proteínas filtradas por el glomérulo como sintetizadas en el túbulo (proteína de Tamm-Horsfall). Hoy en día, existe suficiente evidencia para recomendar los estudios de proteinuria o albuminuria en micción única y expresado como cociente respecto a gramos de creatinina, frente a los estudios con recogida de orina de 24 horas. Sin embargo, aunque es generalizado el estudio de albúmina en micción única respecto al de creatinina (mg/g), en algunos foros comienza a proponerse este cociente para valorar nefropatía diabética y riesgo cardiovascular, pero mantener el cociente proteína/creatinina (g/g) en micción única para otras enfermedades renales. Faltan estudios que comparen el valor pronóstico de ambas determinaciones en diferentes enfermedades renales.28 En cualquier caso, se acepta que la presencia de albúmina en orina (>30 mg/g de creatinina) es frecuente en enfermedades sistémicas como la diabetes, la hipertensión arterial y la enfermedad cardiovascular, y que su aumento se asocia a incremento en el riesgo cardiovascular.29 La persistencia de proteinuria en cantidad anómala indica daño renal, bien por alteración de la barrera glomerular (si predomina la albúmina), bien por déficit de la absorción tubular de proteínas filtradas secundario a enfermedad túbulo-intersticial o filtración de proteínas en exceso (mieloma múltiple).
La excreción de proteínas puede aumentar transitoriamente en infecciones urinarias, situaciones de estrés (fiebre, insuficiencia cardíaca, ejercicio) y alteraciones metabólicas (hiperglucemia).
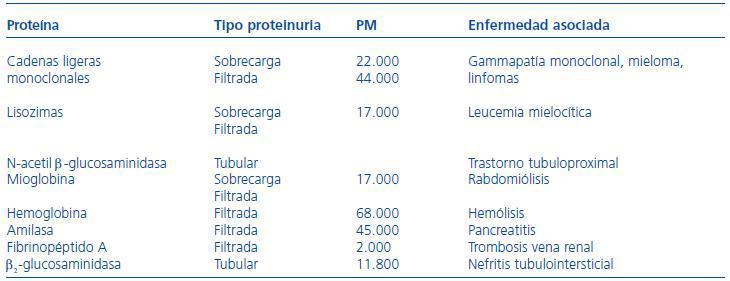
En la tabla 6 se presenta una relación de posibles proteínas en orina y su significado patológico.30
pH
Se determina mediante tira reactiva. Mide la concentración de protones libres en la orina, pero no la unida a los tampones. Por lo tanto, es una valoración parcial de la acidificación del túbulo distal. El rango de valores es muy amplio (4,5-8), dependiendo del estado ácido-base a nivel sistémico. Tras situación de ayuno, suele tener un valor bajo o ácido y pospandrial alto o básico, sobre todo en dietas vegetarianas.
La densidad urinaria
Puede medirse como gravedad específica (r), que depende del número y peso de las partículas disueltas. Se mide mediante un urinómetro, que tiene una escala de valores entre 1.000 y superiores a 1.030. De forma estandarizada, se atribuye al volumen de agua destilada determinada, un valor de mil, y por lo tanto un volumen equivalente de orina tendrá un valor superior a 1.000. Valores cercanos a 1.000 corresponden a orina diluida, en torno a 1.010 a isostenuria o muestras de pacientes en los que fallan los mecanismos de concentración, y valores superiores a 1.030 suelen indicar la presencia de compuestos osmóticos (glucosa, contrastes, etc.).
Glucosa
Medición semicuantitativa mediante tira que aparece en situación patológica (exceso de glucosa filtrada por hiperglucemia o defecto de reabsorción tubular proximal de glucosa). El defecto de reabsorción tubular proximal de glucosa suele asociarse a otros defectos en la reabsorción de solutos (síndrome de Fanconi). También puede aparecer en el mieloma múltiple. Esta determinación no es útil para monitorizar control de diabéticos por la baja sensibilidad: refleja la media de glucemia en el plasma, deben ser valores de hiperglucemia moderados, y depende de la concentración de la orina.
Hemoglobina
Detectable mediante tira reactiva. Puede ser positiva con sólo 1-2 hematíes/campo, y por tanto resulta tan sensible como el estudio del sedimento urinario. Sin embargo, puede dar falsos positivos si la orina es muy alcalina.
Cetonas
En situaciones de cetoacidosis diabética y en la cetosis del ayuno, alcoholismo o ejercicio extenuante, pueden dar positividad.
Nitritos
Test muy específico pero de baja sensibilidad. Detecta la presencia de bacterias capaces de reducir nitratos a nitritos.
En la tabla 727 se presentan de forma resumida las posibles alteraciones cualitativas de la orina con su significación patológica.
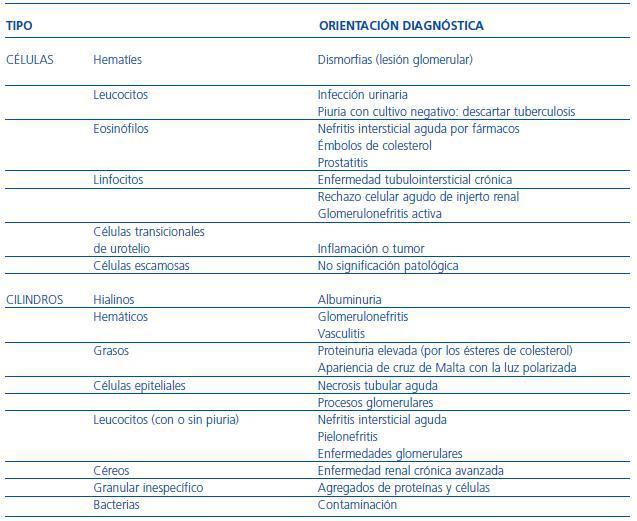
Estudio del sedimento urinario
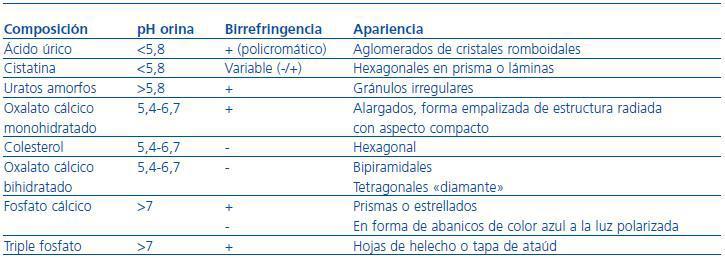
La observación del sedimento urinario por un experto al microscopio permite detectar la presencia de células, cilindros, bacterias y/o cristales, cuyas alteraciones y orientación diagnóstica se describen en las tablas 8 y 9.31,32 El microscopio de contraste de fases facilita la identificación de partículas, y los filtros de luz polarizada la de cristales. Se recomienda examinar al menos 10 campos de pequeño y gran aumento y valorar la observación según el pH y la densidad (pH básico y densidades balas facilitan la lisis de eritrocitos).
Entre las células que pueden aparecer en la orina, la presencia de 1-3 hematíes por campo y/o 1-3 leucocitos por campo, ambos de 400 aumentos, se considera normal.
La observación de un mayor número de hematíes se asocia a hematuria, llamada microscópica cuando sólo se detecta por tira reactiva o en el sedimento. Puede aparecer hasta en un 4% de los adultos en los que hay que descartar neoplasia de vía urinaria. También puede asociarse a litiasis. Pero hasta un 20% de los que tienen microhematuria no se detecta causa y se cataloga de primaria o benigna. Con el microscopio de contraste de fases se pueden detectar hematíes dismórficos, característicos de lesiones glomerulares cuando el porcentaje observado es superior al 60%.
La hematuria macroscópica, evidente al observar una muestra de orina, exige siempre un estudio de microscopía para el estudio de las células.
Aunque los leucocitos en la orina en cantidad anormal sugieren infección o contaminación, también aparecen en patologías glomerulares proliferativas, sarcoidosis y nefritis intersticial.
Los cilindros son formaciones cilíndricas con bordes regulares, originados en la luz tubular renal, y con una matriz habitualmente constituida por la ucoproteína
de Tamm-Hosfall. Los hialinos, constituidos sólo por proteínas, suelen aparecen en orina concentrada o cuando existe tratamiento diurético.
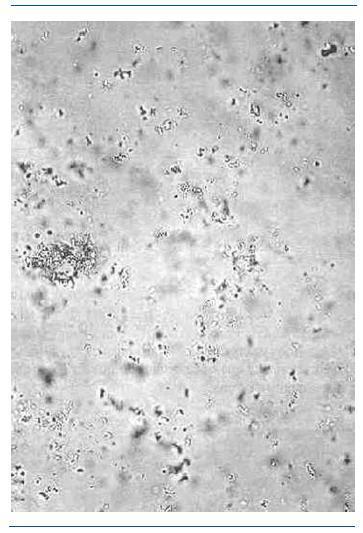
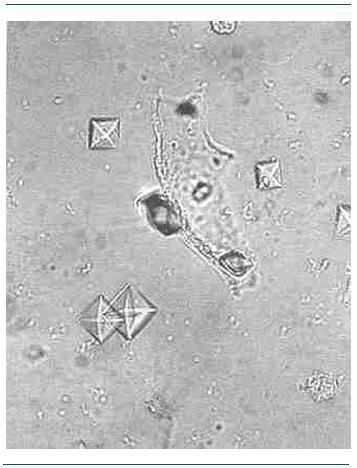
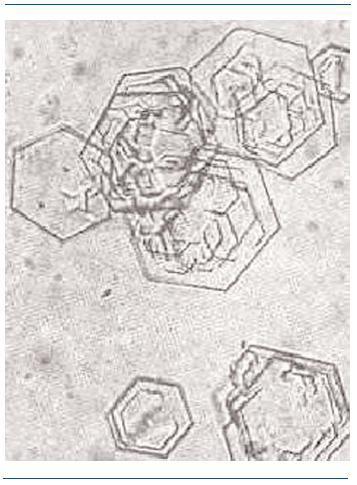
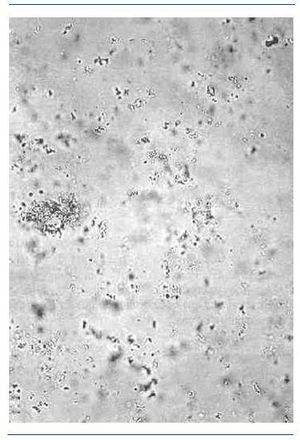
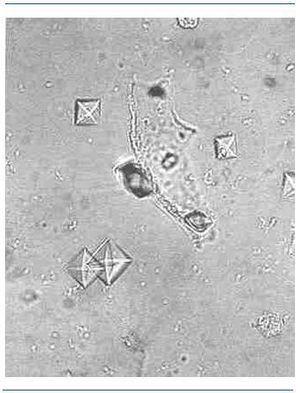
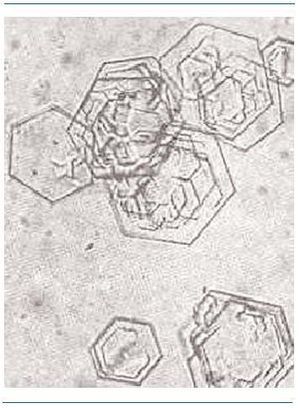
Los fosfatos amorfos son granulaciones finas en grupos y no tienen valor patológico. En las figuras 2-5 se muestran imágenes de distintos tipos de cristales.
RESUMEN
Tanto la estimación del FG mediante ecuaciones validadas (MDRD y Cockcroft-Gault) como el estudio de anormales y sedimento urinario siguen siendo estudios básicos en la enfermedad renal. Conviene tener en cuenta las características de la población donde fueron validadas para interpretar correctamente los datos que se obtengan en la práctica clínica diaria. Se ha descrito que ambas fórmulas sobrestiman el FG cuando es inferior a 15 ml/min y son válidas para FG entre 15-60 ml/min. El uso generalizado de la cistatina C como alternativa a la creatinina en la estimación del FG es aún discutible por presentar también limitaciones. El análisis de orina resulta de gran interés por orientar sobre la posible etiología de la patología renal. Por su la información que aporta, el bajo coste y la inmediatez, quizá deba hacerse de rutina en pacientes ingresados en Servicios no quirúrgicos. Las pruebas de función tubular más utilizadas son las que miden la capacidad de concentración urinaria, la excreción de sodio y el gradiente transtubular de potasio.
Puntos clave
1. Diagnóstico de enfermedad renal. La detección inicial de la enfermedad renal suele realizarse por aumento de creatinina con o sin alteraciones en el estudio cualitativo de la orina. Estos datos deben completarse con una estimación del FG y otras exploraciones complementarias.
2. Aclaramiento de creatinina de 24 horas. Utilizado para estimar el FG, por sus limitaciones, sólo se recomienda utilizar en situaciones especiales en las que el valor de creatinina sérica está influido por factores dependientes del paciente (tabla 1).
3. Aclaramiento medio de urea y creatinina. Está indicado para enfermedad renal crónica estadio 4-5, o con valores de creatinina mayores de 2,5 mg/dl.
4. Ecuaciones estimativas del FG. Las más utilizadas son Cockcroft-Gault y MDRD. Ambas se pueden utilizar para calcular FG entre 25 y 60 ml/min, aunque la de MDRD resulta más precisa. Sobrestiman el FG si es inferior a 15 ml/min. La de Cockcroft-Gault infraestima el FG en diabéticos y ancianos. La de MDRD es válida en el trasplante renal
5. Cistatina C. Aunque hay estudios que muestran una mejor correlación con el FG de los niveles de cistatina C en sangre respecto a los de creatinina, su utilidad de forma generalizada aún es discutida, porque también presenta limitaciones.
6. Excreción fraccional de sodio (FE Na). Permite estudiar la reabsorción tubular midiendo la fracción de sodio filtrado. Indicada para el estudio del diagnóstico diferencial de hiponatremia renal o extrarrenal y oliguria por nefropatía funcional o parenquimatosa.
7. Gradiente de potasio transtubular (GTTK). Valoración de excreción renal de potasio dependiente del flujo urinario y de la aldosterona.
8. Anormales y sedimento urinario. Puede orientar a la posible etiología de la patología renal con las ventajas de la inmediatez del resultado, el bajo coste y no invasividad. Sin embargo, la eficiencia de este análisis depende de la experiencia del observador al microscopio y la adecuada recogida y procesamiento de la orina.
Tabla 1. Indicaciones del uso del aclaramiento de creatinina con orina de 24 horas
Tabla 2. Ecuaciones más utilizadas para la estimación del filtrado glomerular
Tabla 3. Comportamiento de las fórmulas de Cockcroft-Gault y MDRD-4 en distintas poblaciones
Tabla 4. Osmolaridad urinaria en diabetes insípida y polidipsia
Tabla 5. Fórmulas de la EF Na y GTTK con sus valores correspondientes en distintas situaciones clínicas
Tabla 6. Proteinurias específicas
Tabla 7. Características cualitativas de la orina: alteraciones y orientación diagnóstica
Tabla 8. Sedimento urinario: alteraciones y orientación diagnóstica
Tabla 9. Sedimento urinario: cristales y orientación diagnóstica
Tabla 10. Fórmula
Figura 1. Creatinina en plasma (mg %).
Figura 2. Fosfatos amorfos.
Figura 3. Oxalato cálcico.
Figura 4. Ácido úrico.
Figura 5. Cistina.