Fatiga es la sensación de agotamiento o dificultad para realizar actividades físicas o intelectuales cotidianas. La fatiga es un síntoma y, por tanto, una sensación subjetiva que aprecia el individuo que puede ser expresada o referida de muy diversas maneras. Al igual que sucede en la mayoría de los síntomas, la objetivación de la existencia de fatiga y su valoración cuantitativa es difícil, ya que se basa en un interrogatorio dirigido a sus principales características descriptivas y las situaciones que potencialmente la modifican. En la evaluación de un paciente con fatiga es muy importante para el médico conocer y valorar el contexto particular en que se presenta este síntoma en cada paciente. Aparte de esta sensación subjetiva, es importante valorar la implicación o modificación que supone la fatiga para las tareas cotidianas del paciente, es decir, su repercusión funcional.
Existen muchos términos similares al de fatiga. Con frecuencia, el paciente la refiere como cansancio, falta de energía, debilidad, adinamia o intolerancia al ejercicio. Habitualmente la fatiga aparece al realizar una actividad física o mental, no antes, y no es superable con una mayor voluntad o intencionalidad por parte del paciente. Debe diferenciarse claramente la fatiga de la disnea, ya que en la disnea existe una clara sensación de dificultad respiratoria que no suele estar presente en la fatiga. La astenia es una sensación de incapacidad o dificultad para realizar las tareas cotidianas, pero que aparece antes de realizar un esfuerzo y que, al contrario de la fatiga, sería superable. La debilidad es la pérdida de fuerza total o parcial para realizar una actividad, lo que suele estar relacionado con la función muscular. En ocasiones, el término fatiga también puede confundirse o expresarse como desánimo o decaimiento y debe, por tanto, diferenciarse de la sintomatología depresiva u otros trastornos del estado de ánimo.
Diferentes estados de fatiga
Existen numerosas variantes del síntoma fatiga1-2 (tabla 1). Por una parte, existe la fatiga normal o fisiológica, que es la que acontece después de un ejercicio físico o mental intenso y que siempre se recupera con el reposo o el cese de la actividad. En general, en la fatiga fisiológica existe una buena correlación entre el grado de esfuerzo previo y el desencadenamiento y la intensidad de la fatiga, y la recuperación con reposo suele ser rápida. Algunas personas pueden presentar transitoriamente un grado mayor de fatiga a moderados esfuerzos o precisar un mayor tiempo de recuperación postejercicio que otras, sin que esto suponga ninguna situación patológica, sino simplemente un mayor grado de fatigabilidad. Se denomina fatiga reactiva la que se desencadena ante una determinada situación (p. ej., estrés o deprivación de sueño) y que mejora al evitar la causa desencadenante.
Entendemos por fatiga patológica la que acontece sin una clara relación con un esfuerzo previo o la que persiste a pesar de cesar la actividad que la ha originado y no mejora con el reposo. Esta fatiga patológica no es superable con esfuerzo o voluntad del paciente, es decir, que aunque el paciente quiera se ve impotente para mantener una actividad física o mental continuada. Además, suele tener una clara repercusión sobre las actividades de la vida diaria.
Respecto al tiempo de duración, la sensación de fatiga puede definirse como aguda o transitoria, que es la que tiene un período definido de duración y que desaparece espontáneamente o con reposo. Por el contrario, la fatiga persistente sería la que se mantiene a lo largo del tiempo. En este punto es importante valorar correctamente la duración de la fatiga. Se considera que de un 5 a un 20% de la población general puede presentar fatiga durante más de un mes en algún momento de su vida, hecho que suele estar relacionado con enfermedades o situaciones intercurrentes y no constituye por sí una enfermedad definida. Entendemos como fatiga crónica la que se presenta de forma continuada o intermitente durante más de 6 meses, lo que acontecen entre un 1 y un 10% de la población general3. Si esta situación tiene una causa conocida o relacionable (anemia, hipotiroidismo, neoplasia), se denominará fatiga crónica secundaria y si no tiene una causa relacionable hablaremos de una fatiga crónica idiopática. Finalmente, existe una condición denominada síndrome de fatiga crónica (SFC), en la que a la situación de fatiga persistente durante más de 6 meses se añade una sintomatología relacionada y debe reunir además unos criterios definidos4. El síndrome de fatiga crónica es una entidad que ha adquirido una progresiva relevancia médica y social5, por lo que nos extenderemos específicamente en su descripción.
Síndrome de fatiga crónica
Concepto
El síndrome de fatiga crónica (SFC) es una entidad clínica bien definida, que debe diferenciarse de los estados de fatiga transitoria y de fatiga secundaria. Su definición parte de la existencia de una fatiga prolongada, de causa no explicada, pero que requiere, además, el cumplimiento de unos criterios específicos3. Estos criterios se han definido por consenso de comités de expertos internacionales con el auspicio de los Centers for Disease Control de los EE.UU. Su versión actualizada corresponde a los criterios de Fukuda et al (1994), conocidos también como criterios internacionales de SFC, ya que gozan de un amplio consenso6 (tabla 2). Estos criterios incluyen la definición de fatiga con unas características específicas, ya que debe ser persistente o intermitente durante más de 6 meses, inexplicada e invalidante, que no sea producto de un esfuerzo excesivo y que no mejore con el descanso. Además, el paciente debe presentar de forma crónica y concurrente a la fatiga cuatro o más síntomas de los relacionados como criterios asociados en la definición establecida para esta enfermedad: a) trastornos de concentración o memoria reciente; b) odinofagia; c) adenopatías cervicales o axilares dolorosas; d) mialgias; e) poliartralgias sin signos inflamatorios; f) cefalea de inicio reciente o de características diferentes a la habitual; g) sueño no reparador, y h) malestar postesfuerzo de duración superior a 24 h. Los pacientes que presentan una fatiga crónica no explicada pero que no reúnen los criterios de SFC entrarían en la situación de fatiga crónica idiopática.
Aunque en España se desconoce la prevalencia real del SFC, en estudios epidemiológicos poblacionales se ha visto que la prevalencia de esta enfermedad es bastante uniforme y oscila entre el 1% y el 1 por mil adultos de la población general2,3. Con estas cifras, se calcula que existirían en Cataluña entre 2.000 y 13.500 casos y en España entre 15.000 y 90.000 casos, muchos de los cuales no estarían aún diagnosticados3,7.
Tanto en asistencia primaria como hospitalaria, en los últimos años hemos asistido a un incremento de consultas de pacientes con fatiga, muchos de los cuales están afectados de SFC. Este hecho, junto con la importante morbilidad asociada, así como la falta de una conducta y actitud diagnóstico-terapéuticas similares por parte del personal asistencial, ha promovido la elaboración de documentos de consenso7 y guías clínicas8 para un mejor tratamiento y homogeneización de la conducta a seguir en los pacientes con SFC.
Características clínicas
La presentación clínica del SFC es relativamente característica y homogénea4,7,8. Por ello, se hace imprescindible una correcta realización de la historia clínica, con especial énfasis en la anamnesis del síntoma fatiga. Característicamente, el SFC afecta a personas entre 20-40 años de edad, con un predominio tres veces superior en mujeres que en varones. El inicio de la fatiga en el SFC es concreto y bien definido en un paciente previamente sano. Típicamente, la fatiga del SFC no mejora con el reposo y ocasiona un grado importante de invalidez para las actividades de la vida cotidiana, que engloba tanto las esferas laborales, de ocio, físicas o intelectuales y a la esfera sexual, limitándolas habitualmente en más de un 50%3. Con frecuencia se pueden recoger desencadenantes agudos de tipo infeccioso, aunque también se han descrito desencadenantes de origen tóxico, ambiental o psicológico.
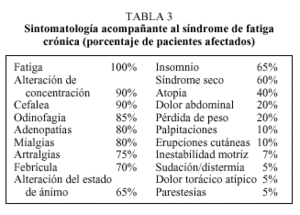
Otros síntomas de interés son los musculares, con frecuentes mialgias y poliartralgias sin signos inflamatorios, los relacionados con la esfera neuropsicológica, tales como alteraciones de la memoria reciente, trastorno del sueño, dificultad de concentración y alteración del estado de ánimo, así como los del tipo neurovegetativo como lipotimias, síncopes, hipotensión ortostática, distermia y sudación excesiva. Es muy frecuente constatar en este grupo de pacientes odinofagia persistente, adenopatías cervicales o axilares de curso ondulante y cefalea de reciente inicio o de características diferentes a la habitual. En la tabla 3 se relaciona la frecuencia media aproximada de presentación de estos síntomas en el SFC.
En la exploración física general, se debe prestar especial atención a la exploración muscular, valoración de fuerza muscular, reflejos oseotendinosos, detección de adenopatías, bocio y puntos dolorosos, estos últimos de especial utilidad en el diagnóstico diferencial con la fibromialgia, enfermedad similar al SFC, pero que ha sido definida como entidad propia y con unos criterios diagnósticos específicos9. Debe diferenciarse el SFC de las miopatías estructurales, en las que la debilidad y la pérdida de fuerza son los puntos de referencia7.
Síndromes de sobreposición con la fatiga crónica
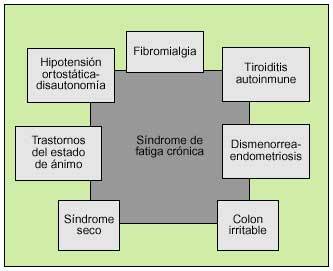
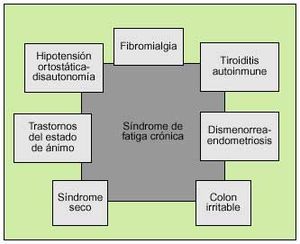
Es frecuente que el paciente afectado de SFC, además de los síntomas referidos como parte del contexto sindrómico de la enfermedad, a lo largo de su curso evolutivo presente de forma intermitente y variable otros síntomas adicionales. Esta sintomatología adicional suele corresponder a la sobreposición de síntomas de otras enfermedades que se imbrican clínicamente con la fatiga crónica (fig. 1). Es conocida la clara superposisión de los síntomas de fatiga crónica y fibromialgia, que en algunas series llega a ser hasta del 70%. Sin embargo, se trata de enfermedades diferentes9, con un curso clínico distinto y que consideramos que deben mantenerse separadas aunque no siempre sea fácil diferenciar los síntomas que presenta el paciente explícitamente de una de ellas. La presencia de un síndrome seco ocular o bucal se objetiva en un 60 a un 80% de pacientes con SFC. Se trata de un síndrome seco incompleto, sin criterios definidos de enfermedad de Sjögren, inmunológicamente negativo. También es frecuente que coexistan síntomas de colopatía funcional (colon irritable) con episodios de diarrea sin productos patológicos alternando con otros de estreñimiento hasta en un 40% de casos. En las mujeres, la coexistencia de dismenorrea, endometriosis y SFC llega hasta un 30% de casos. Las manifestaciones inmunoalérgicas y las infecciones bacterianas o fúngicas intercurrentes son más frecuentes en el SFC que en la población general. Los pacientes con SFC presentan una mayor frecuencia de trastornos psicológicos asociados, sobre todo la distimia, trastornos adaptativos y del estado de ánimo, sin que ello quiera decir que sean éstos los causantes de la fatiga10. Consideramos que estos trastornos psicológicos deben interpretarse como asociados y no causales de la enfermedad.
Fig. 1. Síndromes de solapamiento con la fatiga crónica.
Diagnóstico y diagnóstico diferencial
El diagnóstico del SFC es clínico, con la aplicación de los criterios establecidos para esta enfermedad6 (Fukuda et al, criterios internacionales). Las exploraciones complementarias aportan poco al diagnóstico del SFC, ya que no existe ningún marcador analítico o morfológico específico3. Sin embargo, se recomienda realizar un estudio básico para un correcto diagnóstico diferencial. Las principales enfermedades en las que se debe realizar un diagnóstico diferencial del SFC son anemia, hipotiroidismo, insuficiencia suprarrenal, fibromialgia, enfermedades autoinmunes sistémicas, vasculitis, infecciones crónicas (VIH, tuberculosis, brucelosis), miopatías estructurales, miastenia y esclerosis múltiple. Recientemente, se ha constituido un grupo de trabajo para el síndrome de fatiga crónica en Cataluña, que ha sugerido un conjunto de pruebas mínimas a realizar en atención primaria al paciente con SFC, considerando que otras pruebas complementarias más sofisticadas o técnicas de imagen deben individualizarse según cada caso o realizarlas en el contexto de estudios clínicos controlados7 (tabla 4). Por otro lado, se considera imprescindible la realización de una valoración psicopatológica a todos los pacientes con SFC que permita detectar elementos ansiosos o depresivos significativos. Aunque no existen cuestionarios específicos para la orientación psicopatológica de los pacientes con SFC, se recomienda por su simplicidad el cuestionario de Goldberg et al7,11, que está orientado a cribar estados de ansiedad y depresión en medicina general. En casos de puntuación mayor de 2, se recomienda una valoración psiquiátrica específica.
Etiopatogenia
La causa del SFC no es bien conocida y se aparta probablemente de los modelos fisiopatológicos convencionales3. En la controversia sobre su origen orgánico o psicológico, existen cada vez más datos para apoyar las hipótesis orgánicas. Es posible que se trate de una enfermedad posvírica, en la que algunos pacientes predispuestos mantendrían una situación de infección viral latente, con producción persistente de sustancias inflamatorias que conllevarían el desarrollo y mantenimiento oscilante de los síntomas. El desencadenante viral agudo se recoge en más del 50% de los pacientes con SFC, habitualmente en relación a infecciones por virus de Epstein-Barr, citomegalovirus o herpesvirus tipo 6, aunque otros virus y bacterias también lo pueden desarrollar y suelen existir situaciones de coinfección concurrente. Después de esta fase aguda, el paciente no se recupera y persiste con fatiga y síntomas de tipo inflamatorio (febrícula, mialgias, odinofagia) y disminuye su actividad. Aunque las biopsias musculares de los pacientes con SFC no muestran alteraciones estructurales significativas12, mediante técnicas de reacción en cadena de la polimerasa (PCR) se ha detectado presencia de material viral en el tejido muscular de más de la mitad de los pacientes con SFC. Se cree que se trata de virus de tipo defectivo, que no lesionan significativamente la célula, pero que ocasionan una alteración energética o metabólica que altera su funcionalidad, originando la fatiga. En esta fase, se han descrito también diferentes alteraciones inmunológicas, que no son específicas o definitorias3,8. Así, se ha objetivado una elevación de interleucinas 1 y 6 y de factor de necrosis tumoral alfa (TNF-α) y también una disminución de los linfocitos citotóxicos naturales. Estas alteraciones justificarían la sintomatología inflamatoria crónica y las frecuentes infecciones intercurrentes que presentan estos pacientes. Además, se han descrito frecuentes alteraciones neurohormonales, que afectan sobre todo al eje adrenocortical y tiroideo. En aproximadamente un 30% de los pacientes con SFC existe un déficit de producción de mineralocorticoides que puede incrementar la sensación de fatiga y ocasionar hipotensión ortostática, inestabilidad motriz y lipotimias. Es frecuente encontrar una disminución transitoria de hormonas tiroidales circulantes, sin una clara situación de hipotiroidismo primario. También se ha descrito una alteración de las catecolaminas y del metabolismo de la serotonina, cuyo significado está por dilucidar. Finalmente, se ha descrito una alteración específica de la L-ARN-asa endonuclear, que se activaría anormalmente en esta enfermedad y ocasionaría una distorsión secundaria de segundos mensajeros y del funcionalismo energético intracelular. El significado de esta activación de la L-RNA-asa está por definir y no se le puede dar un valor diagnóstico, ya que probablemente no sea específica de SFC.
Aunque actualmente el SFC no se considera una enfermedad primariamente psicológica, estos pacientes presentan numerosas alteraciones de tipo adaptativo, conductual y de estado de ánimo, que se interpretan como secundarias. Sin embargo, dada su relevancia, en el curso clínico deben valorarse y tratarse específicamente en cada paciente.
Tratamiento del síndrome de fatiga crónica
En el momento actual no existe ningún tratamiento con eficacia curativa contrastada en el SFC3,7. Sin embargo, se pueden ofrecer opciones terapéuticas sintomáticas o de soporte. La efectividad global de las diversas modalidades terapéuticas no es demasiado alta, y no se ha demostrado que modifiquen el curso natural de la enfermedad pero sí que mejoran la calidad de vida del paciente y, por ello, son recomenables. Los objetivos básicos del tratamiento van dirigidos a reducir los grados de fatiga, la intensidad del dolor y a mejorar la actividad y la adaptación de estos pacientes a su vida cotidiana.
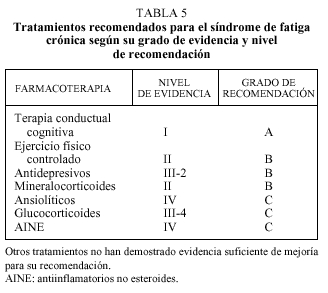
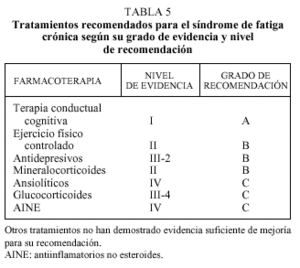
A lo largo de los últimos años se han realizado más de 50 ensayos terapéuticos controlados con fármacos o terapias para el SFC. De las recomendaciones más recientes como la del Center for Reviews and Dissemination de la Universidad de York13 cabe destacar que sólo han demostrado una eficacia suficiente los dos siguientes tratamientos (tabla 5).
Terapia cognitiva conductual14
Consiste en un tratamiento de soporte psicológico orientado a la situación de cada paciente. Permite mejorar claramente el grado de adapación y la calidad de vida de los pacientes con SFC, sobre todo en las fases inicales de la enfermedad en que la adaptación por parte del paciente es esencial. Es recomendable que esta terapia cognitiva se realice por personal cualificado y con experiencia en el manejo de pacientes con SFC, ya sean psiquiatras, psicólogos clínicos o terapeutas entrenados. El tratamiento recomendado suele durar de 4 a 6 meses, en régimen ambulatorio.
Ejercicio físico progresivo controlado15
Se trata de establecer un programa de fisioterapia activa adecuada y tolerable en la situación en que se encuentra el paciente supervisado por fisioterapeutas con experiencia en SFC. Por ello, debe individualizarse a las características personales y a las diversas fases evolutivas de la enfermedad. La actividad física ha de hacerse de manera regular y variada, empleando períodos de entre 30 y 45 min. No tiene que ser extenuante, ya que podría empeorar la sintomatología. Por contra, se ha visto que el reposo prolongado empeora tanto la fatiga como la sintomatología asociada al SFC.
Tratamiento farmacológico
Sólo mejora sintomáticamente y de forma relativa algunos aspectos de esta enfermedad, pero no la fatiga3,7,13. En general existe una mala tolerancia al tratamiento farmacológico en el SFC. Los fármacos antidepresivos no deben administrarse sistemáticamente, sólo estarían indicados cuando coexista un cuadro depresivo reactivo asociado al SFC, en el insomnio y en la mejoría sintomática de las mialgias. No se ha demostrado que haya un grupo de antidepresivos con mayor efectividad que otro ni se ha definido la duración necesaria del tratamiento. En la actualidad se utilizan los tricíclicos a dosis bajas o medias (p. ej., la amitriptilina, 25-75 mg/día) o los inhibidores selectivos de recaptación de serotonina (sertralina, paroxetina a dosis de 20-40 mg/día). También se están evaluando antidepresivos con mejor perfil activador como sería la reboxetina, que actúa además como inhibidor de la recaptación de noradrenalina. Hasta un 15% de los pacientes con SFC abandonan el tratamiento con antidepresivos a causa de los efectos secundarios. Los ansiolíticos tampoco deben administrarse de manera sistemática, sino sólo como tratamiento sintomático de la ansiedad y el insomnio. Hay que ser cauteloso con el uso de dosis altas de ansiolíticos en estos pacientes, ya que puede empeorar la debilidad muscular asociada al SFC.
Se ha propuesto un potencial efecto beneficioso de los mineralocorticoides en el SFC, especialmente cuando coexiste hipotensión ortostática neurogénica o disfunción corticosuprarrenal, aunque su utilización es discutida16. Los antiinflamatorios no esteroides (AINE) pueden mejorar sintomáticamente las mialgias, la odinofagia y la cefalea, pero no tienen acción sobre la fatiga. No hay suficiente evidencia para recomendar su uso sistemático ni la utilización de un grupo determinado de ellos, pero en algunos casos con sintomatología inflamatoria acompañante son de moderada utilidad. En nuestra experiencia, también es útil la utilización de dosis bajas de glucocorticoides (prednisona, 10 a 15 mg/ día) durante las agudizaciones, probablemente por su efecto antiinflamatorio7. Los relajantes musculares no han demostrado su utilidad en el SFC, y pueden incluso empeorar la sintomatología muscular y la sensación de fatiga por la hipotonía muscular que provocan. Podrían tener un posible indicación en aquellos casos puntuales que presenten hipertonía o contracturas musculares.
Los antibióticos y antivirales tampoco han demostrado ningún efecto beneficioso en ninguno de los síntomas agudos ni crónicos asociados al SFC. Sólo hay que utilizarlos cuando haya evidencia de una enfermedad infecciosa intercurrente. Los diversos preparados iónicos, vitamínicos y energéticos (Mg++, NADH+, tocoferol, ácidos grasos poliinsaturados) solos o en combinación no han demostrado una eficacia terapéutica, por lo que no son recomendables.
Pronóstico y evolución
La sintomatología del SFC suele persistir de manera prolongada con oscilaciones17-19. Los pacientes suelen presentar períodos de mejoría espontánea, acercándose en ocasiones a la normalidad, pero seguidos de otros períodos de claro empeoramiento. En ningún caso se observa un empeoramiento progresivo hasta una invalidez funcional importante como sucede en las distrofias musculares o en las enfermedades neurodegenerativas. Los síntomas, especialmente la fatiga, persisten con unas características parecidas a las del inicio de la enfermedad. En la mayoría de las series de seguimiento a largo plazo de SFC se observa que un 60-80% de pacientes siguen este curso persistente con oscilaciones de 1 a 2 meses de duración17. En otro 20-30% de pacientes se presenta una mejoría progresiva sin llegar a una situación estrictamente normal, pero muy parecida a la previa al inicio de la enfermedad, quedando con una fatigabilidad temprana que les permite hacer una vida casi normal. Este subgrupo de pacientes que mejoran lo suelen hacer en los primeros meses de evolución de la enfermedad y esta mejoría suele estar en relación a la desaparición de factores desencadenantes.
Sistemática asistencial en el síndrome de fatiga crónica
El SFC no es una enfermedad convencional y aún no está bien reconocida o aceptada en algunos círculos médicos, lo que ocasiona habitualmente que el paciente realice un periplo por diversos especialistas médicos antes de su correcto diagnóstico. Consideramos que el médico de cabecera o de familia debe tener un conocimiento suficiente de esta enfermedad, ya que debería ser capaz de detectar y diagnosticar casos de SFC mediante la aplicación de los criterios establecidos6. En casos de duda, este diagnóstico podría ser confirmado por profesionales con experiencia en esta enfermedad. En este sentido, se ha propuesto la necesidad de articular unidades de referencia especialmente orientadas al tratamiento de pacientes con SFC7. En ellas se puede decidir si es necesario ampliar la batería de pruebas complementarias, especialmente los
estudios de enfermedad muscular, neuropsicológicos, endocrinológicos o inmunológicos entre otros, ya que la realización sistemática de estas exploraciones no está plenamente justificada y también facilitaría la posibilidad de establecer protocolos clínicos o terapéuticos. Además, el médico de atención primaria también debería colaborar en la prevención y el control de las enfermedades intercurrentes, así como en el manejo de los múltiples síntomas relacionados con el SFC que con frecuencia presentan este tipo de pacientes.
Perspectivas futuras
En una visión amplia de la problemática del SFC, cabe señalar que probablemente no estamos ante una enfermedad de aparición reciente, sino que ha existido siempre, aunque con otros nombres y otras interpretaciones fisiopatológicas. En la actualidad, sólo hemos dado un primer paso hacia un correcto diagnóstico mediante la aplicación de criterios uniformes que permiten un reconocimiento específico de la enfermedad6,18,20. Ahora se abre un gran reto en la búsqueda de la etiología, etiopatogenia y, sobre todo, terapéuticas útiles de las cuales aún no disponemos. Es posible que tratamientos con potencial inmunomodulador, antiinflamatorio o antiviral puedan ayudar a mejorar la sintomatología de estos pacientes en un próximo futuro. Hasta entonces, la colaboración estrecha entre pacientes, sus familias y los profesionales médicos debe facilitar el manejo sintomático de esta molesta e invalidante enfermedad. En este sentido, es importante el trabajo que realizan las asociaciones de pacientes para ayudar al mejor conocimiento, difusión y reconocimiento del SFC21. Se pretende así lograr una mejor adaptación personal, una mayor integración familiar y social de estos pacientes y, en último término, una mejor calidad de vida.