Presentamos el caso de un varón de 67 años, con antecedentes de asma que debuta con un síndrome febril asociado a tos seca en marzo de 2020. A los 12 días de inicio acude al Servicio de Urgencias por persistencia de fiebre y disnea de esfuerzo, presentando saturación de oxígeno del 86% y una afectación alveolo intersticial bilateral en la radiografía de tórax, compatible con neumonía por SARS-CoV-2 (Severe Acute Respiratory Syndrome Coronavirus 2).
Durante su estancia en el hospital se confirma positividad mediante PCR nasofaríngea y recibe tratamiento con hidroxicloroquina, dexametasona, ritonavir/lopinavir y ceftriaxona. Dada la situación de gravedad y los niveles de IL-6 elevados, se intensifica tratamiento con tocilizumab. Tras varios días de tratamiento, empieza a desaparecer la fiebre y mejora la función respiratoria, recibiendo el alta hospitalaria a los 12 días.
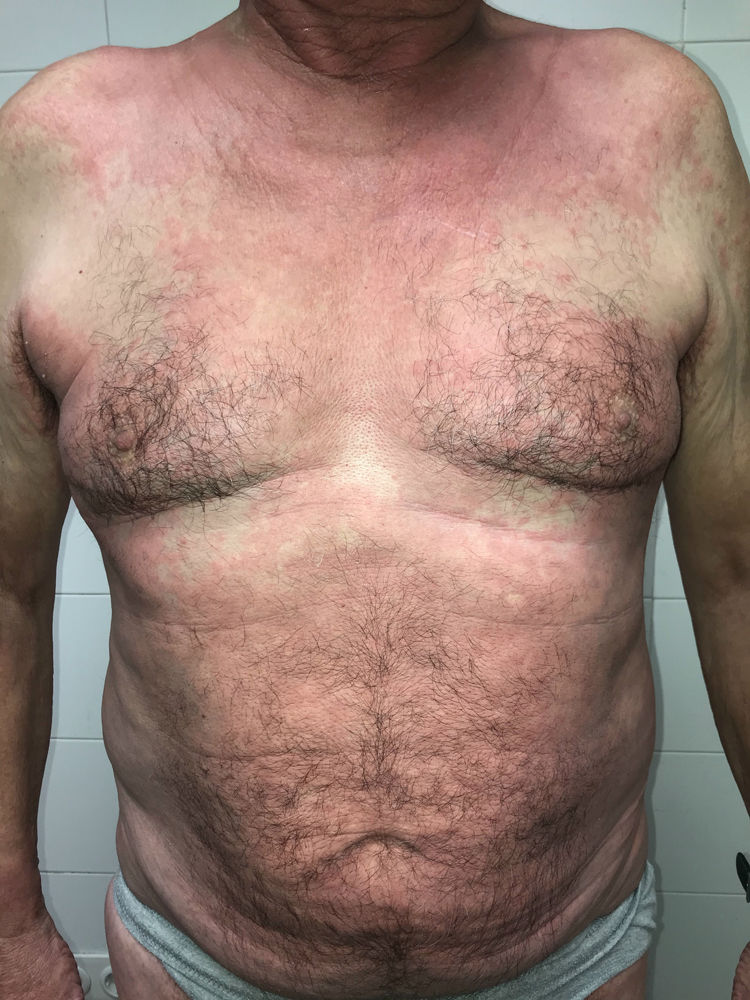
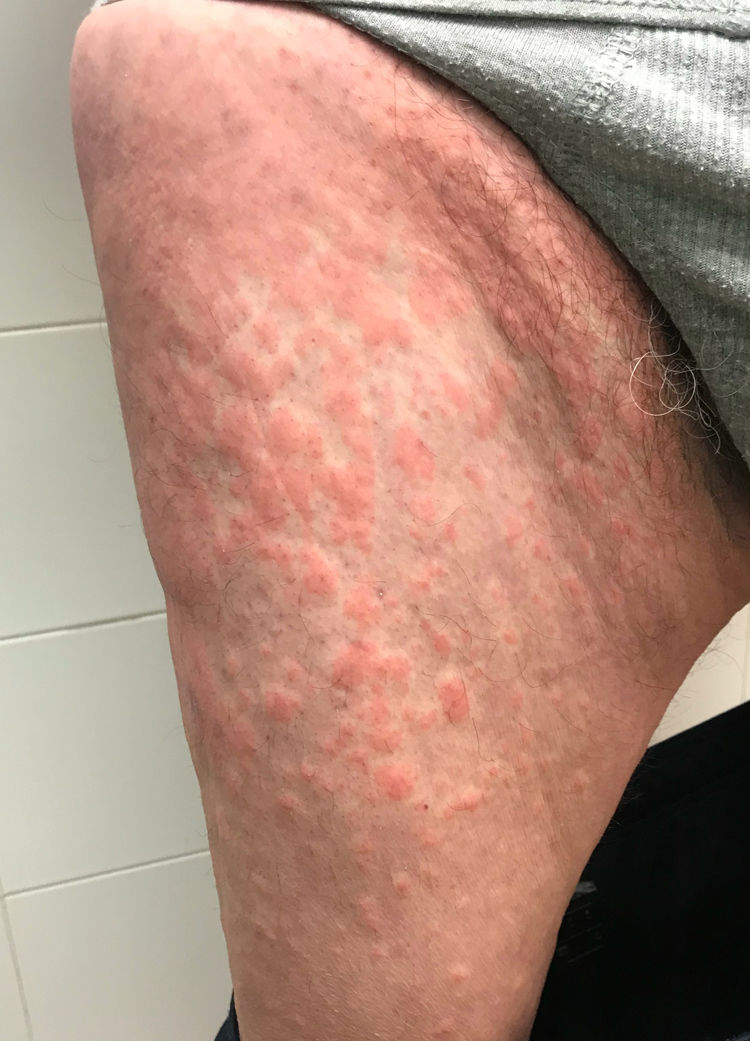
Este día relata el inicio de un rash cutáneo tenue y poco pruriginoso que se acentúa progresivamente, por lo que consulta de nuevo en Urgencias, objetivándose una erupción cutánea maculopapular de predominio en tronco, con extensión a las regiones proximales de extremidades, con afectación flexural en cuello, axilas e ingles (figs. 1 y 2). Las lesiones eran fijas, con aumento progresivo de la extensión y moderadamente pruriginosas. No presentaba afectación de mucosas y el signo de Nikolsky fue negativo. Dado el antecedente de ingreso hospitalario reciente y el tipo de lesiones, se sospechó un origen medicamentoso. Se comprobó que todos los fármacos prescritos durante el ingreso habian sido suspendidos y no se había iniciado otra medicación nueva. Se añadió una pauta descendente de prednisona, iniciándose a dosis de 40 mg diarios, y un corticoide tópico. A los siete días de tratamiento, se realizó consulta telefónica con el paciente, refiriendo una mejoría importante de la sintomatología y desaparición casi completa de las lesiones.
La toxicodermias son reacciones cutáneas desencadenadas por fármacos. El tiempo de latencia entre el inicio de la clínica y la introducción del fármaco causal y la forma de presentación clínica son muy variables, siendo el patrón de exantema maculopapular con afectación intertriginosa la más frecuente1–3.
En pacientes que han requerido hospitalización y, por ende, reciben múltiples tratamientos nuevos en un corto espacio de tiempo, es muy difícil averiguar cuál ha sido el agente responsable, ya que cualquier fármaco es susceptible de provocar reacciones cutáneas. Hay que evaluar el riesgo-beneficio de retirar los agentes sospechosos, dado que, en reacciones leves puede mantenerse el tratamiento, salvo que al inicio o durante la evolución aparezcan signos de alarma. Estos comprenden el despegamiento cutáneo (conocido como Nikolsky positivo) y la afectación de mucosas, así como datos analíticos que sugieran compromiso sistémico (aumento de transaminasas, reactantes de fase aguda)1–3.
En relación al COVID-19, hay varias publicaciones acerca de lesiones cutáneas asociadas a la infección por este virus4–6.
Se han comunicado casos de exantemas o cuadros urticariales en el periodo de infección aguda, que al igual que otros virus, puede manifestarse mediante cuadros exantemáticos inespecíficos o desencadenar una urticaria aguda4–6.
En nuestro paciente, las lesiones no evanescentes y la afectación flexural nos hicieron sospechar un origen medicamentoso. El inicio días después de la introducción de multiples fármacos nuevos y tras la suspensión de corticoides sistémicos, que pudieron enmascarar el inicio del cuadro cutáneo, apoyaban nuestra teoría.
Con este caso queremos recordar que, a pesar del actual aumento de descripciones de lesiones cutáneas relacionadas con la COVID-194–6, debemos seguir teniendo en cuenta las reacciones farmacológicas como potencial causa de patología dermatológica.
Éticas y de confidencialidadSe han respetado las normas éticas y de confidencialidad para la realización de este artículo.
FinanciaciónNo se ha recibido ninguna fuente de financiación para la realización del mismo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses respecto a este artículo.