Dr. Rafael Esteban Mur
Coordinador del Grupo de Estudio de la Hepatitis B (GEsHeB). Jefe de Medicina Interna y de la Unidad de Hepatología. Hospital Vall d’Hebrón. Barcelona. España
Desde hace varios años se vienen desarrollando en el seno de la Unión Europea distintas iniciativas dirigidas a llamar la atención sobre la importancia de la hepatitis B como enfermedad transmisible capaz de ocasionar enfermedad hepática crónica irreversible y responsable de un elevado número de muertes en todo el mundo. Los expertos han alertado de este peligro, al tiempo que destacan la posibilidad de prevenir eficazmente la enfermedad con la vacuna específica antihepatitis B y la existencia de distintos medicamentos útiles para evitar la progresión de la patología en los sujetos infectados.
Debe recalcarse que cada año más de un millón de ciudadanos europeos se infectan por el virus de la hepatitis B, alrededor de 14 millones de personas tienen infección crónica y cerca de 40.000 fallecen a causa de la infección. Además, el virus de la hepatitis B está directamente relacionado con más de la mitad de los casos de cáncer hepático. Por otra parte, la carga económica que produce la enfermedad supone un gasto de miles de millones de euros, con un incremento exponencial hasta el año 2020 si no se toman medidas terapéuticas adecuadas.
En lo que se refiere a la epidemiología, cabe señalar que los movimientos migratorios están modificando el escenario de la enfermedad en la Unión Europea. Así, existen datos que muestran un incremento en la incidencia de nuevos casos relacionados con personas provenientes de áreas de alta endemicidad.
El hecho de que durante años la infección pueda ser asintomática hace que muchos pacientes e incluso profesionales de la salud la ignoren y que solamente se realice un diagnóstico preciso cuando las secuelas pueden ser irreversibles.
Distintos organismos se ocupan del problema en la Unión Europea. Es el caso del Viral Hepatitis Prevention Board (VHPB), entidad que llama la atención sobre la prevención de la enfermedad. La Asociación Europea para el Estudio de las Enfermedades del Hígado (EASL), por su parte, ha dictado guías clínicas para el manejo de la enfermedad.
Recientemente un grupo de expertos dirigidos por el doctor y parlamentario europeo Thomas Ulmer ha redactado un documento de trabajo para su utilización en los distintos países de la Unión Europea, documento que ha sido adaptado a la realidad española por el Grupo de Estudio de la Hepatitis B (GEsHeB) y cuyas recomendaciones sería muy importante que siguiesen los agentes sociales, políticos y profesionales sanitarios para asegurar que la hepatitis B reciba la atención necesaria de forma homogénea en toda la Unión Europea.
INTRODUCCIÓNTras la Llamada a la Acción en 2006 y la presentación en 2007 al Parlamento Europeo de las “Recomendaciones para un mejor abordaje de la hepatitis B en Europa”, una iniciativa liderada por el doctor y parlamentario europeo Thomas Ulmer con el respaldo de especialistas de todo el continente, un grupo de expertos españoles decidió dar un paso más y adaptar los contenidos del citado documento a la realidad concreta de nuestro país a través de las “Recomendaciones para un mejor abordaje de la hepatitis B en España”.
Constituidos en el Grupo de Estudio de la Hepatitis B (GEsHeB), este grupo multidisciplinar de especialistas tiene como objetivos fundamentales fomentar el conocimiento y reconocimiento del impacto de la hepatitis B en España y la importancia de su correcto manejo, y promover la unificación a nivel nacional de criterios de prevención, detección y tratamiento de la enfermedad, implicando para ello a los diferentes agentes relacionados con ella.
Con ese motivo se han elaborado las “Recomendaciones para un mejor abordaje de la hepatitis B en España”, un documento en el que se incluyen indicaciones que pueden ayudar a formular una política cohesiva sobre el manejo de la hepatitis B. No se trata de una guía clínica ni de un intento por cubrir a fondo todos los aspectos relacionados con la hepatitis B. Es un documento que quiere concienciar a los encargados de formular políticas a nivel nacional y regional sobre la importancia de esta enfermedad y motivar a todas las partes interesadas a responsabilizarse de la necesidad de lograr un mejor manejo de la hepatitis B dentro de sus respectivas esferas de actividad.
¿Qué es la hepatitis B?El virus de la hepatitis B (VHB) es uno de los muchos virus (siendo los otros A, C, D y E) que pueden causar hepatitis. La hepatitis B es una enfermedad infecciosa vírica prevenible que puede ocasionar cirrosis (daño hepático) y cáncer de hígado.
La Organización Mundial de la Salud (OMS) estima que dos mil millones de personas, es decir, el 5% de la población, están infectadas por el VHB en el mundo (el doble que por el virus de la hepatitis C y 7 veces más que por el virus de la inmunodeficiencia humana [VIH]), de los cuales 350 millones lo están de forma crónica.
La epidemiología de la enfermedad varía significativamente de una región a otra y se ve afectada en gran parte por la inmigración. En Europa, se producen cada año 1 millón de nuevas infecciones debido al VHB y 14 millones de personas están infectadas de forma crónica. Además, entre 24.000 y 36.000 individuos fallecen anualmente a causa de la hepatitis B.
Tradicionalmente, España se ha clasificado entre los países de endemia media (entre el 2 y el 7% de la población general). Medidas como la introducción de la vacuna contra el VHB en el Calendario de Inmunización del Sistema Nacional de Salud en los años noventa, el control sistemático de las donaciones de sangre o el cribado serológico de las gestantes en el tercer trimestre han contribuido a que la incidencia de hepatitis B en España haya disminuido en los últimos tiempos. Sin embargo, los nuevos comportamientos sociales unidos a los fenómenos de inmigración están provocando que en la actualidad se incremente el número de personas infectadas por este virus.
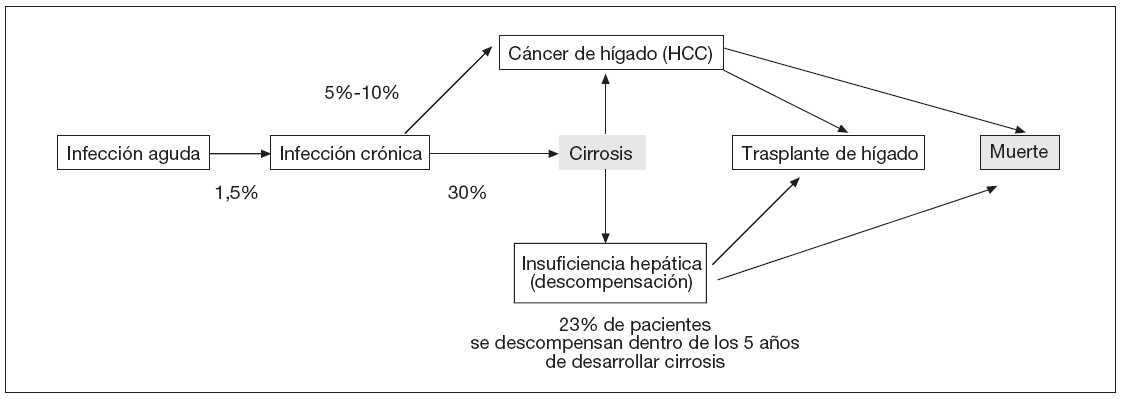
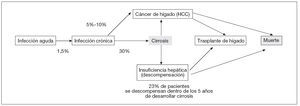
La historia natural de la hepatitis B es compleja. Se inicia como una enfermedad aguda que seguidamente puede convertirse en una condición crónica (fig. 1).
Figura 1. Historia natural de la hepatitis B. Adaptada de Torresi J et al1 y Fattovich G2.
El riesgo de desarrollar enfermedad crónica depende de la edad a la que uno se infecta. Entre los adultos, el 1-5% de los infectados no podrá deshacerse del virus y desarrollará hepatitis B crónica. El 1% se verá expuesto a hepatitis B fulminante. En cambio, hasta el 95% de los infectados siendo recién nacidos y el 10-30% de los infectados antes de los 10 años de edad desarrollarán la enfermedad crónica. Además, una persona de cada 20 infectadas por el VHB se convierte en portadora del virus y puede infectar a otros sin desarrollar ningún síntoma.
Si se deja sin tratar, la hepatitis B crónica progresa a cirrosis en el 30% de los pacientes y casi la mitad de ellos morirá debido a insuficiencia hepática o cáncer de hígado. La hepatitis B es la causa más común de cáncer de hígado en todo el mundo y como tal es el carcinógeno más frecuente después del tabaco. El cáncer de hígado es el quinto cáncer más común en el ser humano.
Carga de enfermedadEl coste económico asociado a la hepatitis B es considerable y aumenta con la gravedad de la enfermedad3. El capítulo de costes incluye los costes directos del tratamiento de la hepatitis B más los indirectos relacionados con la pérdida de productividad y la muerte prematura de las personas afectadas. Los estudios sobre los costes médicos directos para el tratamiento de las diferentes fases de la hepatitis B crónica en Francia, Italia, España, Reino Unido4, Alemania5 y Suecia6 mostraron un aumento no lineal en los costes anuales promedio a medida que la enfermedad progresaba desde los estadios precoces a las fases más avanzadas, como cirrosis descompensada y cáncer de hígado. Por ejemplo: en Alemania, el coste anual del tratamiento de la hepatitis B crónica aumenta desde aproximadamente 3.000€ por paciente en la fase de hepatitis activa crónica a aproximadamente 15.000€ en la fase de cáncer de hígado. En un estudio realizado en Corea del Sur en 1997, los autores hallaron que los costes directos de la hepatitis B fueron el equivalente al 3,2% del PIB nacional y los costes indirectos representaron más del 20% de los costes totales7. En el caso concreto de España, se estima que en 2005 aproximadamente 111.000 personas sufrían hepatitis B crónica. Si esta cohorte no recibiera tratamiento, se calcula que en el 2025 habría 60.000 eventos de morbilidad y mortalidad y 40.000 fallecimientos relacionados con la enfermedad; todo ello con un coste de 1,84 billones de euros en asistencia sanitaria. La utilización de medicamentos podría ahorrar del orden de 3.000 millones de euros8.
Vías de infecciónLa hepatitis B es una infección vírica que se transmite por contacto con la sangre o los fluidos corporales de una persona infectada. Las principales vías de infección son la sangre y el contacto sexual. El virus es 100 veces más infeccioso que el VIH y 10 veces más infeccioso que el de la hepatitis C, por lo que el riesgo de infección después de una exposición es muy alto.
Manejo de la hepatitis BEl manejo de la hepatitis B consta, por un lado, de la prevención, incluida la vacunación, el despistaje o cribado y el diagnóstico, y, por otro, del tratamiento.
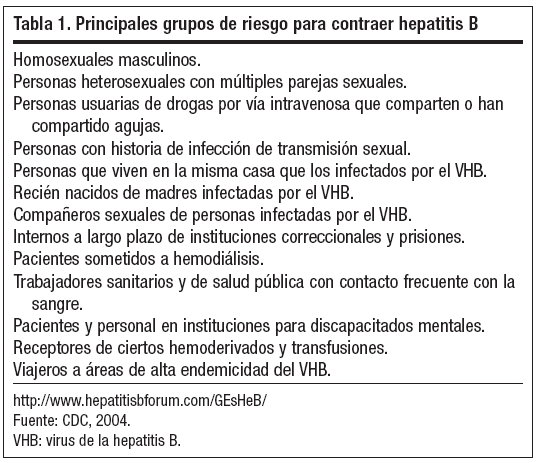
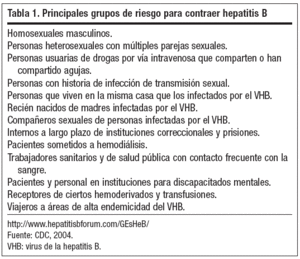
Se ha demostrado que la vacunación contra la hepatitis B tiene una eficacia del 95% para prevenir la enfermedad aguda y crónica por el VHB, y que los países que han implementado la vacunación extendida han visto disminuir significativamente la incidencia de la patología entre niños y adolescentes. La OMS ha recomendado la vacunación universal contra la hepatitis B de todos los niños y adolescentes, así como la vacunación de los grupos de riesgo desde 1991 (tabla 1). Sin embargo, las políticas de vacunación difieren dentro de Europa y algunos países como el Reino Unido, los Países Bajos y los países nórdicos han optado por no incluir la hepatitis B en sus programas de vacunación habituales. En España, los programas de vacunación universal en recién nacidos y/o adolescentes se han implementado con gran éxito de cobertura en todas las comunidades autónomas desde los años noventa.
Es importante advertir que la vacunación no puede prevenir la hepatitis crónica en las personas ya infectadas.
Tabla 1. Principales grupos de riesgo para contraer hepatitis B
La hepatitis B es una enfermedad silenciosa en la que los síntomas son difíciles de identificar y pueden incluso estar ausentes hasta en el 40% de los casos. Como resultado, los individuos infectados pueden ignorar durante años que están infectados y los profesionales de la salud a menudo no logran diagnosticar la enfermedad en sus fases tempranas. La ausencia y la dificultad para identificar síntomas claros en la hepatitis B aguda hace que la detección de personas en riesgo sea crítica y el diagnóstico extremadamente importante9.
De hecho, el despistaje de individuos en alto riesgo de contraer hepatitis B es esencial para la identificación y tratamiento precoz de las personas infectadas. El cribaje permite orientar a los individuos infectados por el VHB a una asistencia adecuada y ayudarles a prevenir la infección de otros. Asimismo, permite ofrecer la vacunación a las personas que viven en la misma casa y/o son parejas sexuales de los individuos infectados10.
El diagnóstico de la hepatitis B en una fase temprana puede ser fundamental para detener la progresión de la enfermedad y limitar el riesgo de infección por parte de los individuos afectados.
El tratamiento antivírico frena la progresión de la lesión hepática crónica, mejora la histología hepática y evita la descompensación clínica de la enfermedad.
RECOMENDACIONES PARA UN MEJOR MANEJO DE LA HEPATITIS B EN ESPAÑA Primera recomendaciónLa Unión Europea debe desempeñar un papel primordial en el reconocimiento de la hepatitis B como un problema significativo de salud pública y en el desarrollo de una estrategia cohesiva para asegurar la adecuada prevención, control y manejo de la enfermedad en toda Europa.
Los importantes movimientos migratorios de los últimos años obligan a planificar medidas preventivas específicas de aplicación en todos los países de la Unión Europea. Por ello, es esencial que desde las organizaciones europeas se establezcan directrices que se adopten con carácter universal en todos los países de la Unión Europea y que se actualicen los datos epidemiológicos relativos a la enfermedad.
Segunda recomendaciónEspaña debe adoptar la estrategia europea promoviendo su implementación común en todas las comunidades autónomas.
España debe apoyar los documentos de la Unión Europea e intentar colaborar para mantenerse en primera línea en la lucha contra la infección por el VHB.
Las instituciones de Salud Pública de las distintas comunidades autónomas deben velar por la implantación de las recomendaciones generales para prevenir la hepatitis B. Deberían actualizarse los datos epidemiológicos de la infección por el VHB en todo el Estado.
Tercera recomendaciónEspaña debe mantener los programas de vacunación universal con los estándares de calidad actuales, incidiendo en la cobertura de la población foránea.
En la actualidad, las prácticas de vacunación varían considerablemente en Europa. De hecho, no todos los países incluyen en sus programas nacionales de vacunación infantil la inmunización frente al VHB. Es el caso del Reino Unido, los Países Bajos y los países nórdicos.
Dados los elevados niveles de inmigración y movimientos poblacionales dentro de la Unión Europea, esta falta de uniformidad en las políticas de vacunación puede favorecer la propagación de la hepatitis B en nuestro ámbito. Estudios epidemiológicos y de coste-efectividad coinciden en que la mejor estrategia para luchar frente a esta enfermedad es la vacunación universal.
En nuestro país, ésta fue la estrategia adoptada, optando por la vacunación sistemática de la población infantil y de adultos pertenecientes a grupos de riesgo, lo que ha propiciado una importante reducción en la incidencia de la hepatitis B en los últimos años. A pesar de ello, todavía es un importante problema de salud pública susceptible de ser prevenido mediante vacunación. Sólo la vacunación universal de la población infantil, y especialmente en la preadolescencia, puede conducir al control de la enfermedad en España.
Se recomienda una doble estrategia:
Aquellas comunidades autónomas que iniciaron la vacunación de preadolescentes (12 años) deben mantener las campañas vacunales en las escuelas hasta que la cohorte de vacunados en la lactancia alcance esta edad. Se inmunizará también a todos los jóvenes menores de 22 años que no hayan sido vacunados previamente.
Aunque con el tiempo se hayan perdido los anticuerpos protectores, la cobertura que proporciona la vacuna tiene una duración de al menos 15 años, probablemente debido a la presencia de memoria inmunológica que permite una respuesta tras la exposición al virus.
En lo que se refiere a la población foránea, ya sea procedente de países desarrollados o no, se hará especial hincapié en conocer su estado vacunal completo para conseguir el mayor nivel de protección posible frente a enfermedades inmunoprevenibles incluidas en los calendarios sistemáticos vigentes en España. El regreso de estas personas a sus lugares de origen constituye un riesgo específico a tener en cuenta, pues, además del riesgo individual, se añade un riesgo de transmisión e importación de agentes infecciosos.
Sólo se considerará que existe evidencia de vacunación previa ante dosis debidamente documentadas de forma escrita. La inexistencia de documentación obligará a la vacunación completa.
Se recomienda la determinación de marcadores previos a la vacunación frente al VHB a las personas procedentes de países endémicos, a quienes convivan con ellas y a sus parejas sexuales.
Cuarta recomendaciónEs necesario mejorar la información sobre la hepatitis B destacando la posibilidad de su prevención, detección y tratamiento.
Es necesario aumentar la difusión de los avances científicos relevantes que puedan suponer la curación de la enfermedad e informar ampliamente sobre ello a la comunidad científica, a la población general y a las autoridades sanitarias.
En la actualidad, existen opciones de tratamiento que pueden mejorar la salud de muchos pacientes afectados de hepatitis B, si bien el acceso a los mismos es irregular tanto en nuestro país como en otros de nuestro entorno europeo.
El conocimiento y entendimiento de esta enfermedad es escaso entre los profesionales debido a la inexistencia, hasta hace pocos años, de opciones terapéuticas. Hoy podemos decir que las terapias antirretrovirales específicas retardan la progresión de la enfermedad en pacientes con hepatitis B crónica, retrasando su progresión a cirrosis.
Es necesario crear conciencia en todos los sectores de la sociedad, especialmente entre los responsables del desarrollo de políticas sanitarias, promoviendo su interés hacia la hepatitis B como enfermedad potencialmente curable.
Los individuos deberían recibir la misma información sobre prevención y opciones de tratamiento de la infección por el VHB en cualquier punto de acceso al sistema de salud. Por tanto, es prioritario elevar los estándares de capacitación ofrecidos a todos los profesionales de la salud que pueden estar en contacto con individuos en riesgo de infectarse o ya infectados.
Los mensajes emitidos a la sociedad en general deberían ser consistentes y homogéneos, desterrando mitos respecto al VHB y su capacidad patógena.
Quinta recomendaciónEs necesario realizar esfuerzos específicos para prevenir la propagación de la hepatitis B particularmente en presos y personas usuarias de drogas por vía intravenosa.
Las personas usuarias de drogas por vía intravenosa (UDI) son un colectivo de la población con un alto riesgo de padecer hepatitis B. Los presos, por ser en una gran proporción UDI, por proceder de sectores marginales y por sus conductas de riesgo, tienen también muchas probabilidades de contraer esta enfermedad.
En España, desde hace 20 años, se ofrece despistaje serológico contra esta patología a todo aquel que ingresa en una prisión y se recomienda a las personas con conducta de riesgo. Si lo requieren, se les aconseja vacunación con una pauta rápida.
El éxito del programa de vacunación contra la hepatitis B desarrollado en las prisiones españolas y la implantación de programas de disminución de daños han conseguido que, según el estudio Prevalhep, realizado por el Grupo de Enfermedades Infecciosas de la Sociedad Española de Sanidad Penitenciaria (GEISESP), la prevalencia de infección por VHB en las prisiones de nuestro país sea actualmente del 2,6%, cifra que contrasta con la prevalencia del virus de la hepatitis C (22,7%) y del VIH (10,8%). Si analizamos únicamente a la población de las prisiones españolas que tiene serología completa de VHB, vemos que un 32,1% de dicha población tiene inmunidad posvacunal al virus, un 30,4% inmunidad natural o infección y un 37,5% es susceptible a la infección por VHB. En nuestro país también se ofrece despistaje y vacunación contra la hepatitis B en las Unidades de Conductas Adictivas.
Se considera necesario mantener los programas de prevención de enfermedades infecciosas de transmisión parenteral y sexual en el medio penitenciario y para las personas UDI.
Asimismo, es necesario concienciar a los profesionales sanitarios que atienden a presos o toxicómanos de la necesidad de realizar un diagnóstico completo a los pacientes con hepatitis B y de la importancia que tiene ofrecer tratamiento a las personas infectadas que lo requieran no sólo para preservar la salud individual de todos los individuos, sino también como una medida eficaz de profilaxis secundaria.
Sexta recomendaciónSe debe ofrecer a la población procedente de países con alta prevalencia un cribado adecuado, así como diagnóstico y tratamiento cuando lo requieran.
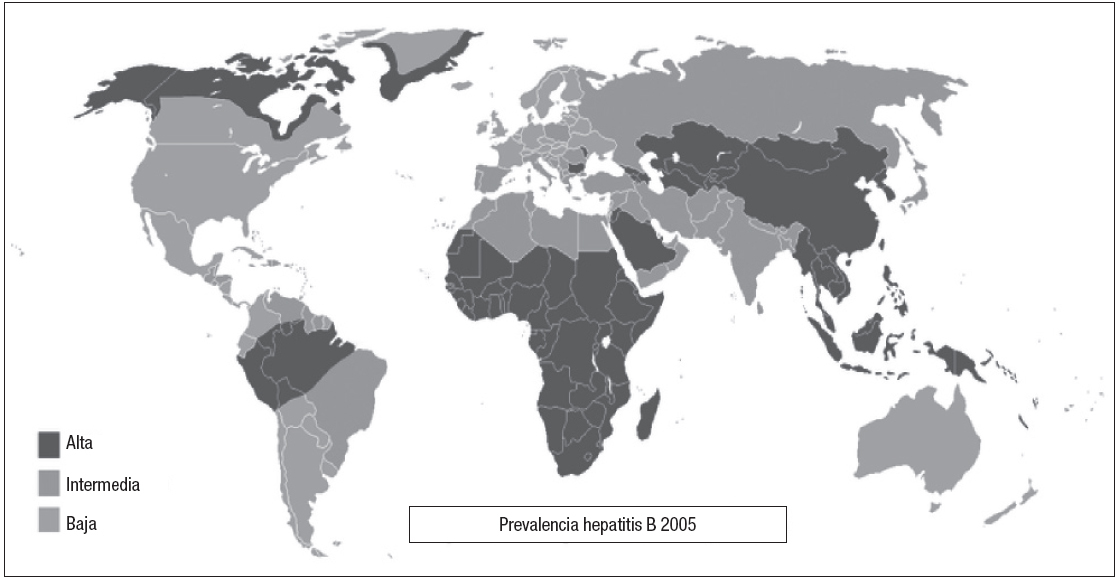
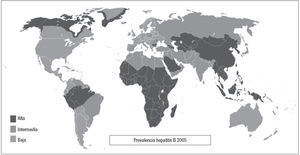
En los últimos años, se ha producido en España un importante fenómeno migratorio procedente en muchos casos de países con elevada prevalencia (África subsahariana) o con prevalencia intermedia (Perú, Magreb o antigua URSS) de hepatitis B (fig. 2).
Figura 2. Prevalencia en los distintos países del mundo.
Se debe ofrecer educación para la salud sobre esta enfermedad a todos los inmigrantes en el marco de una atención global a esta población y despistaje cuando estas personas procedan de países con elevada prevalencia.
A las personas infectadas se les debe proporcionar asesoramiento para minimizar los posibles contagios y cuidados apropiados y tratamiento cuando lo requieran.
En lo que se refiere a inmunización, se debe vacunar a toda la población inmigrante infantil y a los adultos con las mismas indicaciones que a la población autóctona no vacunada.
Séptima recomendaciónEn España, se necesita mejorar el sistema de Vigilancia Epidemiológica de los casos de hepatitis B. Dicho sistema debería ser homogéneo entre comunidades autónomas, siguiendo las recomendaciones del Centro Europeo para el Control y Prevención de Enfermedades.
España dispone de un sistema de vigilancia epidemiológica en el que se especifican una serie de enfermedades de declaración obligatoria (EDO), entre las que se incluye la hepatitis B, por el que todo médico en ejercicio, tanto del sector público como privado, está obligado a declarar la sospecha clínica de casos nuevos de diversas enfermedades aparecidos durante la semana en curso. Dicha obligación viene recogida en el Real Decreto 2210/1995, de 28 de diciembre, por el que se crea la Red Nacional de Vigilancia Epidemiológica y en el que, además del sistema básico de vigilancia (notificación obligatoria de la sospecha de una serie de enfermedades), se incluyen sistemas específicos de vigilancia epidemiológica basados en sistemas de registro de casos, encuestas de seroprevalencia, sistemas centinelas y otros que se podrán aplicar a la vigilancia epidemiológica del sida, infección por el VIH y enfermedades inmunoprevenibles. En relación a las hepatitis víricas, dicho Real Decreto recoge también que, además de la declaración semanal, debe elaborarse un informe anual.
Teniendo en cuenta lo referido en el Real Decreto 2210/1995, la hepatitis B, como enfermedad inmunoprevenible, debería tener un sistema específico de vigilancia epidemiológica orientado a una correcta evaluación de la carga de enfermedad en los distintos ámbitos geográficos que contribuyera a introducir políticas efectivas en función de la necesidad. Dicho sistema de vigilancia debería seguir las recomendaciones del Centro Europeo para el Control y Prevención de Enfermedades (tabla 2).
Tabla 2. Principios que deben regir los sistemas de vigilancia nacional sobre la hepatitis B
En un reciente estudio realizado a nivel europeo11 se ha observado que existe una gran variabilidad en los sistemas de vigilancia epidemiológica de la hepatitis B (tipo de vigilancia, definición de caso, fuente de datos, tipo de información recogida, periodicidad, etc.), recomendándose su armonización y fortalecimiento, con especial énfasis en la distinción entre hepatitis B aguda y crónica. También sería importante señalar el antecedente vacunal o no y la procedencia del paciente.
En España, la información relativa a las EDO se incluye en la información del Instituto Nacional de Estadística (www.ine.es) relativa a Sanidad. Según sus últimas referencias, de 2003 a 2007 el número de casos de hepatitis B se ha situado entre 658 (2005) y 968 (2007). La calidad del sistema de EDO es relativa, habiéndose señalado una importante infradeclaración y, por tanto, una infraestimación de los casos reales.
Octava recomendaciónDebe facilitarse el acceso al mejor tratamiento posible a todos los enfermos que cumplan los requisitos clínicos.
En la actualidad, existen medicamentos útiles y de eficacia contrastada para el control evolutivo de la hepatitis B crónica. Debe facilitarse el acceso a dichos tratamientos a todos los enfermos que cumplan los requisitos clínicos del protocolo hospitalario. Con estas medidas se contribuirá a reducir la morbilidad atribuida a la cronicidad de la hepatitis B y se evitará, en la medida de lo posible, la propagación de la infección en la comunidad.
En nuestro país, la hepatitis crónica por VHB sigue siendo un importante problema de salud pública que podría ir en aumento debido a la llegada de personas procedentes de zonas geográficas con una elevada prevalencia de la infección por el mencionado virus. Se estima que 350 millones de personas están infectadas de forma crónica por el VHB en todo el mundo, una enfermedad que puede evolucionar a cirrosis y carcinoma hepatocelular.
En los últimos años se ha producido un notable avance tanto en la metodología diagnóstica como en las posibilidades de tratamiento, hechos que conllevan una mejora tanto en la calidad de vida como en la supervivencia de los pacientes con infección crónica.
La finalidad de la instauración del tratamiento en la hepatitis B crónica consiste en procurar reducir lo máximo posible la aparición de cirrosis hepática o evitar el desarrollo de complicaciones, como un carcinoma hepatocelular, en el caso de que ya exista.
Si tenemos en cuenta la magnitud de la enfermedad y la eficacia aún limitada de las opciones terapéuticas, así como el riesgo que supone la aparición de variantes víricas resistentes a alguno de los fármacos antivíricos actuales, la decisión de tratar y la duración del tratamiento debe tomarse con precaución. Si se decide iniciar un tratamiento, debe hacerse de forma individualizada y compartida entre el médico y el paciente, tomando en consideración factores como la edad del enfermo y su pronóstico, posibilidades de reacciones adversas y el riesgo de la aparición de mutantes virales resistentes (tabla 3).
Tabla 3. Tratamientos aprobados en la actualidad para la hepatitis B
Novena recomendaciónEs necesario mejorar la formación de los profesionales sanitarios en relación con la hepatitis B para garantizar el mejor sistema de prevención, detección y tratamiento de los pacientes.
La evolución del conocimiento en Medicina es constante. El campo de la hepatología en general y de la hepatitis B en particular está en modificación permanente, con aportaciones relevantes recientes que pueden contribuir a una mejor atención de los pacientes. Estar al día es difícil, sobre todo en áreas específicas del conocimiento y en temas que, aunque afectan a una parte importante de la población, no forman parte del quehacer diario del médico no especializado en problemas muy concretos.
Varios estudios han identificado algunas deficiencias en la capacitación y conocimiento de la hepatitis B por parte de los médicos que no se dedican en especial a la hepatología, tanto a nivel de Atención Primaria como Hospitalaria, como uno de los obstáculos clave para la detección temprana y el manejo adecuado de los pacientes con hepatitis B12.
En España es necesario ofrecer una formación adecuada a los profesionales sanitarios en relación con la hepatitis B, orientada especialmente a los que trabajan en la Atención Primaria, a quienes prestan sus servicios en instituciones penitenciarias, a los servicios de enfermedades de transmisión sexual, atención a inmigrantes y otros. La formación debe ir orientada a mejorar los conocimientos y habilidades con relación a la prevención, diagnóstico y tratamiento de la hepatitis B, así como a promover un cambio de actitud, más activa, respecto a los pacientes diagnosticados o en riesgo de padecer la enfermedad.
En cuanto a prevención, es fundamental insistir en la evitación de prácticas de riesgo de contagio y en la vacunación (buena cobertura en población infantil y, en menor medida, en adultos aún con riesgo incrementado de padecer hepatitis B). En relación al diagnóstico, además de la posible sospecha clínica ante síntomas y signos sugerentes de enfermedad, hay que insistir en la disponibilidad de pruebas analíticas que confirman o descartan la hepatitis B y contribuyen a conocer su situación evolutiva. En los últimos años se han ido incorporando al arsenal terapéutico frente a la hepatitis B diversos fármacos que contribuyen a mejorar el curso de la enfermedad, los cuales deben ser utilizados por médicos con experiencia en el tratamiento y seguimiento de este tipo de pacientes.
Debe establecerse una coordinación adecuada entre los distintos galenos con capacidad de diagnóstico de la hepatitis B y las unidades en las que se pueda llevar a cabo un tratamiento y seguimiento de calidad, favoreciendo la continuidad asistencial.
Es importante informar y formar con relación a las nuevas opciones terapéuticas que contribuyen a mejorar el pronóstico de la hepatitis B, disminuyendo la posibilidad de su cronificación, evolución a cirrosis, cáncer hepático y muerte.
Décima recomendaciónDebe fomentarse la investigación sobre la hepatitis B para mejorar su atención y desarrollar tratamientos innovadores.
Se debe incentivar y financiar tanto la investigación básica como clínica a nivel español para mejorar nuestros conocimientos de la hepatitis B crónica, su historia natural, su evolución y sus complicaciones, para mejorar la asistencia sanitaria actual, con la finalidad de desarrollar nuevos tratamientos y determinar con celeridad la posible aparición de resistencias.
La investigación sobre la hepatitis B debe estar asentada tanto a nivel hospitalario en clínica y en microbiología, como desde la Atención Primaria. En ese sentido, desde la Atención Primaria hay que hacer énfasis en la investigación sobre la epidemiología de la enfermedad y sobre el control de los portadores asintomáticos.
La financiación de la investigación debe realizarse tanto a nivel estatal como a nivel de las consejerías de las diferentes comunidades autónomas.
El Ministerio de Sanidad y Política Social, a través del Instituto de Salud Carlos III (ISCIII), tiene las funciones de promoción y coordinación de la investigación biomédica en el Sistema Nacional de Salud. El ISCIII es un organismo publico de investigación que tiene como finalidad el fomento y desarrollo de la investigación y la prestación de servicios científico-técnicos en el ámbito de la salud, mediante la realización de investigación básica y aplicada, evaluación, acreditación y certificación, y prospectiva científico-técnica, control sanitario, asesoramiento científico técnico y formación y educación sanitaria en el ámbito de la Biomedicina y las Ciencias de la Salud. El Plan Nacional de I+D+I 20082011 establece que el ISCIII es una de las unidades gestoras de dicho Plan y tiene como uno de los elementos claves de su misión el desarrollo de las líneas instrumentales de la iniciativa estratégica sectorial de investigación en salud (BOE núm. 52. Viernes 29 de febrero 2008).
Este documento ha sido posible gracias al apoyo de Bristol-Myers Squibb.