La exploración neurológica es, junto con la anamnesis, la base del diagnóstico de la patología del sistema nervioso. El médico de Atención Primaria, con un acceso limitado a pruebas de alta resolución, debe de conocer los aspectos más importantes de dicha exploración, siendo importante que esta se realice de manera sistemática.
En un primer bloque se abordó la exploración de los pares craneales, la sensibilidad, los signos meníngeos, el cerebelo y la coordinación, y en esta segunda parte se analizan la función motora, las funciones corticales superiores y los movimientos anómalos.
The neurological examination is, along with the anamnesis, the basis of the diagnosis of nervous system disease. The Primary Care doctor, with limited access to high resolution tests, must know the most important aspects of this examination; the most important being that this is carried out systematically.
In the first Block, the examination of the cranial pairs, sensitivity, meningeal signs, cerebellum and coordination were looked at. In this second Block, motor function, higher cortical functions and abnormal movements are analysed.
La exploración del sistema motor debe realizarse de manera sistemática abordando la inspección, la valoración de la fuerza o balance muscular, el tono y los reflejos.
Inspección muscularSirve para detectar fasciculaciones, atrofias, hipertrofias, pseudohipertrofias, contracturas, fibrosis y retracciones. En caso de atrofia hay que diferenciar si es localizada o si forma parte de un proceso sistémico con atrofia generalizada (desnutrición, caquexia, etc.).
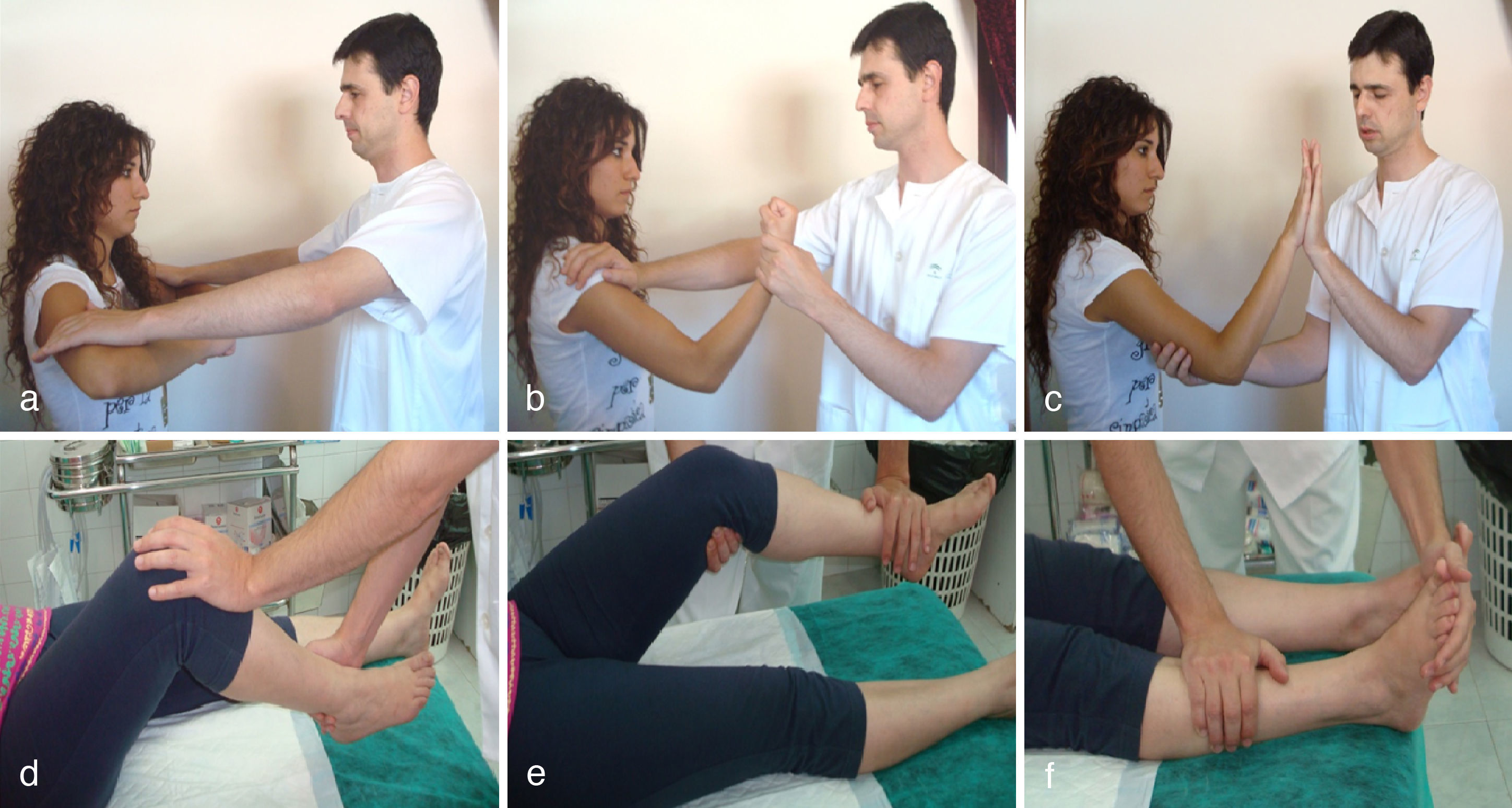
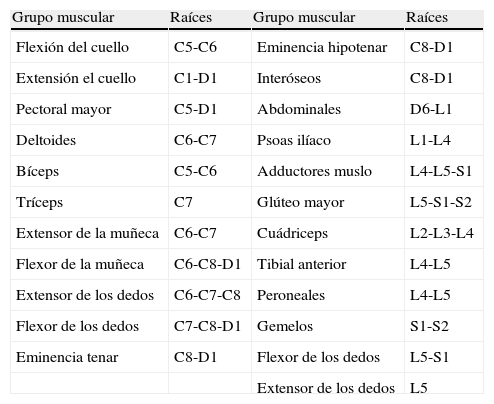
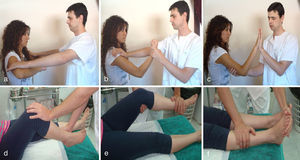
Valoración de la fuerza o balance muscular (fig. 1)Se explora moviendo al paciente contra resistencia, comparando un lado y otro y se califica de 0 a 5 (tabla 1). Se hará por grupos musculares, valorando en primer lugar las 4 extremidades. Cada grupo muscular presenta una distribución metamérica específica (tabla 2).
Escala para la puntuación de la debilidad muscular
| 0/5 ausencia total de contracción voluntaria |
| 1/5 se ve o palpa una contracción pero no se produce ningún desplazamiento |
| 2/5 se produce un desplazamiento pero no se vence la gravedad del segmento movido |
| 3-/5 se vence la gravedad pero no se consigue toda la movilidad del segmento examinado |
| 3+/5 se vence la gravedad y se opone a una resistencia pero cede bruscamente |
| 4-/5 se vence la gravedad y una mínima oposición del examinador |
| 4/5 se vencen la gravedad y una oposición moderada del examinador |
| 4+/5 el músculo es ligeramente débil |
| 5-/5 el músculo es dudosamente débil |
| 5/5 fuerza normal |
Grupo muscular y distribución metamérica
| Grupo muscular | Raíces | Grupo muscular | Raíces |
| Flexión del cuello | C5-C6 | Eminencia hipotenar | C8-D1 |
| Extensión el cuello | C1-D1 | Interóseos | C8-D1 |
| Pectoral mayor | C5-D1 | Abdominales | D6-L1 |
| Deltoides | C6-C7 | Psoas ilíaco | L1-L4 |
| Bíceps | C5-C6 | Adductores muslo | L4-L5-S1 |
| Tríceps | C7 | Glúteo mayor | L5-S1-S2 |
| Extensor de la muñeca | C6-C7 | Cuádriceps | L2-L3-L4 |
| Flexor de la muñeca | C6-C8-D1 | Tibial anterior | L4-L5 |
| Extensor de los dedos | C6-C7-C8 | Peroneales | L4-L5 |
| Flexor de los dedos | C7-C8-D1 | Gemelos | S1-S2 |
| Eminencia tenar | C8-D1 | Flexor de los dedos | L5-S1 |
| Extensor de los dedos | L5 |
Se ha de explorar la abducción y flexión del brazo (deltoides), la flexión y extensión del codo (bíceps y tríceps), flexión y extensión del carpo (palmares y radiales) y flexión de los dedos (flexores). La maniobra de Barre puede poner de manifiesto una paresia global de una extremidad; el paciente debe permanecer con los brazos extendidos a una misma altura; el lado afecto tiende a caer tempranamente.
Extremidades inferioresSe ha de explorar la flexión del muslo (psoasilíaco), la extensión y flexión de la rodilla (cuádriceps e isquiotibiales, bíceps, semitendinoso y semimembranoso) y los movimientos del pie: flexión dorsal (músculo tibial anterior y extensores de los dedos), flexión plantar (músculos gemelos y sóleo), abducción (tibial posterior) y aducción (peroneos). La maniobra de Barré para extremidades inferiores es similar a la de miembros superiores, pero con el paciente en decúbito prono y manteniendo las piernas elevadas.
Tono muscularEl tono muscular consiste en la resistencia que se percibe cuando se moviliza pasivamente una articulación de un paciente en reposo. Se realiza en los miembros superiores e inferiores, que es donde mejor se aprecia, por ejemplo con el bailoteo de las muñecas sacudiendo los antebrazos, o el penduleo de los brazos cuando, estando el enfermo de pie, se rotan los hombros a uno y otro lado. En las extremidades inferiores, con el enfermo acostado, se observa el desplazamiento lateral de los pies al sacudir las piernas por las rodillas, o la oscilación de las piernas con el paciente sentado en el borde de la camilla.
Es importante evitar la tensión psíquica o actividad voluntaria del paciente, para lo cual es útil conseguir que este se relaje con frases como: «deje el brazo muerto».
Hipotonía muscularEn la inmensa mayoría de los casos, en el adulto se debe a una lesión del sistema nervioso periférico (SNP) o del cerebelo. La miopatía también puede producir hipotonía, no así las alteraciones de la transmisión neuromuscular. En el adulto las lesiones del sistema nervioso central (SNC) producen hipotonía en la fase aguda por el «shock funcional asociado», pero una vez establecida la lesión del SNC produce espasticidad (ver más adelante).
Hipertonía muscularHay dos grandes tipos de hipertonía muscular por lesiones del SNC:
Hipertonía piramidal o espasticidadPredomina en los músculos antigravitatorios (flexores de miembros superiores y extensores de miembros inferiores): extremidad superior semiflexionada, con aproximación al tronco y flexión de la muñeca y la pierna en extensión y rotación interna con pie en equino y varo. Se observa el «fenómeno de navaja de muelle», resistencia inicial que desaparece rápidamente a medida que el movimiento continúa. Se acompaña de otros fenómenos de liberación, como son hiperreflexia y clonus que, junto a paresia o parálisis y aparición de reflejos patológicos (Babinski) constituyen el síndrome piramidal. Este tipo de hipertonía se considera expresión de una lesión de la primera neurona motora (vías piramidales).
Hipertonía extrapiramidal o rigidezConsiste en el aumento de resistencia a los movimientos pasivos por contracción de los músculos extensores y flexores. Cuando la resistencia está presente durante todo el recorrido del movimiento se dice que es cérea, cuando se detectan pausas se designa «fenómeno de la rueda dentada». La resistencia se incrementa cuando se realiza un movimiento simultáneo en otro segmento del cuerpo (se le pide al paciente que con el brazo opuesto realice la prueba dedo-nariz). Estos fenómenos son propios de alteraciones del sistema extrapiramidal.
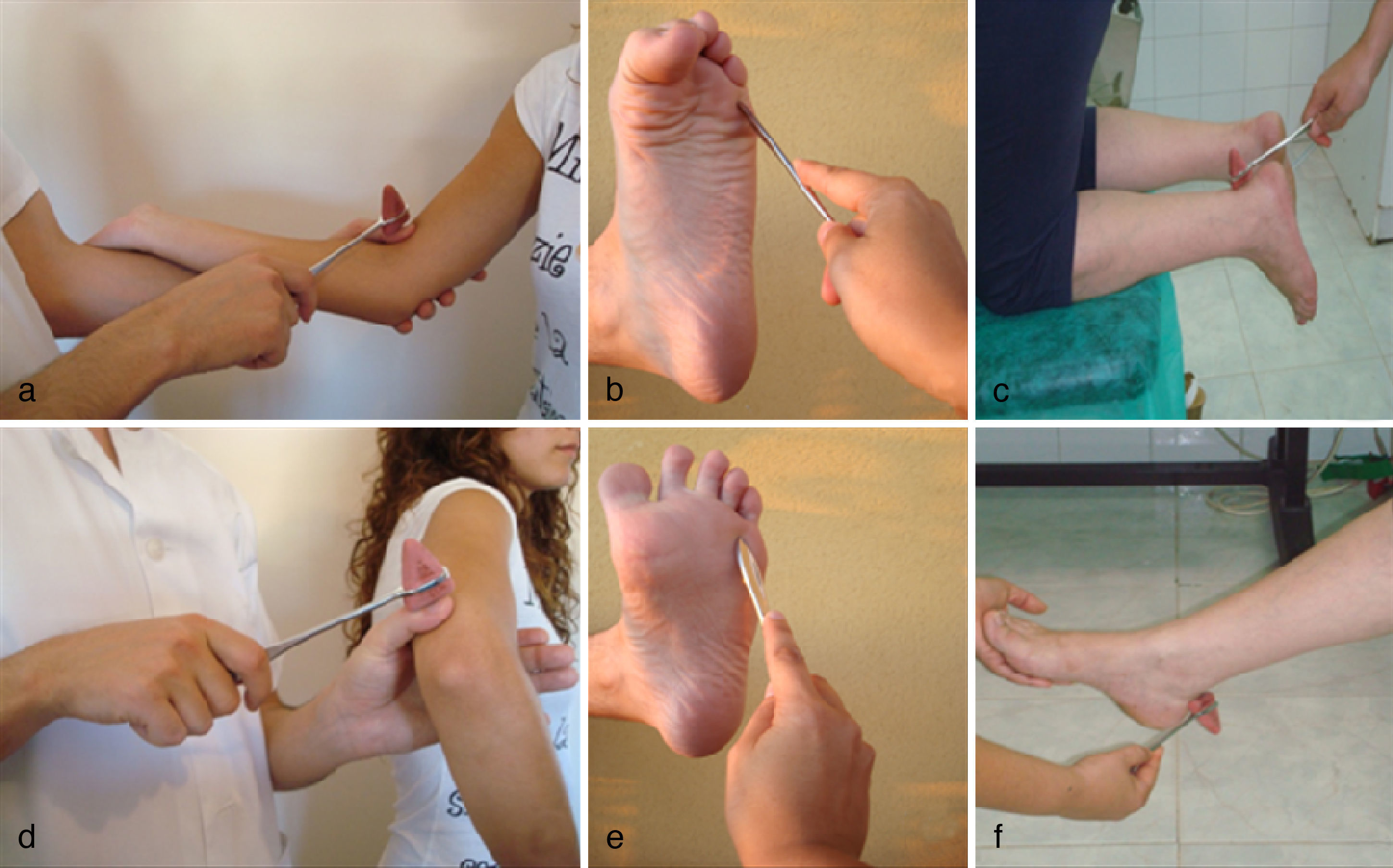
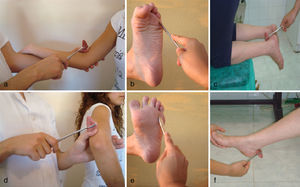
Reflejos musculares (fig. 2)Reflejos musculares profundos/ propioceptivos u osteotendinososEl paciente debe estar en una posición que permita el acceso del martillo de reflejos sobre los diferentes tendones, comparando ambos lados. El paciente debe estar relajado, recurriendo si es preciso a maniobras de distracción: que contraiga un puño mientras exploramos los reflejos del otro brazo, o que enganche una mano con la otra y estire de ambas (maniobra de Jendrassik) con los reflejos de las piernas. Los reflejos se clasifican según su intensidad: 0-arreflexia, +/++++-hiporreflexia, ++/++++-normal, +++/++++-hiperreflexia (no patológico), ++++/++++-clonus (patológico).
Los reflejos profundos más importantes son:
Bicipital. Percusión del tendón del bíceps con el codo flexionado y su respuesta normal es la flexión del antebrazo sobre el brazo. Explora las raíces nerviosas C5-C6 y el nervio periférico musculocutáneo.
Tricipital. Percusión del tendón del tríceps con el codo flexionado y su respuesta normal es la extensión del antebrazo sobre el brazo. Explora la raíz C7 y el nervio periférico radial.
Estilorradial. Percusión sobre la apófisis estiloide del radio y su respuesta normal es flexión y supinación del antebrazo. Explora las raíces C5-C6 y el nervio periférico radial.
Patelar. Percusión del tendón del cuádriceps con la rodilla en flexión 90° y su respuesta normal es la extensión de la rodilla. Explora las raíces L2-L4 y el nervio femoral.
Aquíleo. Percusión del tendón de Aquiles con el pie en dorsiflexión y su respuesta normal es la flexión plantar. Explora las raíces S1-S2 y nervio periférico ciático.
Clonus. Siempre es patológico; indica lesión de la primera neurona motora. Se trata de contracciones reiteradas de los músculos implicados en el reflejo cuando los husos musculares son estimulados en forma viva y sostenida. El clonus rotuliano se obtiene impulsando esta hacia abajo con los dedos y el pulgar; manteniendo una presión se obtiene como respuesta el ascenso y descenso de la rótula por contracción sucesiva del cuádriceps. El clonus aquíleo se puede desencadenar al mantener una tensión sobre el tendón de Aquiles; se realiza de forma rápida una dorsiflexión del pie y se ejerce una ligera presión. En condiciones normales, el pie puede mostrar flexión plantar una o dos veces. Más de dos sacudidas indican reflejos hiperactivos.
El estímulo no actúa sobre el huso neuromuscular, sino sobre la piel. Se obtiene como respuesta una contracción muscular, y la integridad de la vía piramidal es una condición sine qua non.
Reflejo cutaneoplantar. Es sin duda el reflejo superficial más importante de la exploración neurológica. Se obtiene pasando un objeto puntiagudo (un depresor de lengua roto, llave o mango del martillo) por la parte externa de la planta del pie, de atrás hacia adelante, en dirección a la cabeza de los metatarsianos, acabando en una curva hacia la cara plantar del primer dedo. En condiciones normales se observa una ligera y breve flexión de todos los dedos de los pies.
La inversión del reflejo cutáneo plantar determina la aparición del signo de Babinski, que consiste en la flexión dorsal del primer dedo asociado generalmente a un movimiento de abanico de los demás (abducción y ligera flexión). Indica lesión de la vía piramidal. En su expresión más patológica se produce la triple retirada: extensión dorsal del primer dedo, flexión de rodilla y de cadera.
Cutáneo-abdominales. Se coloca al paciente en posición supina y relajado. Se rasca con un objeto romo en su pared abdominal desde fuera hacia el ombligo. La respuesta es la contracción homolateral de los músculos abdominales, desplazándose el ombligo ligeramente hacia el lado estimulado. Existen tres reflejos a cada lado: superior (D6-D9), medio (D9-D11) e inferior (D11-L1), que pueden tener valor localizador medular. Este reflejo puede estar disminuido en pacientes ancianos, obesos o en multíparas.
Cremastérico (L1-L2). Con el paciente de pie, frotar suavemente hacia arriba la cara interna del muslo, cerca del escroto, con un alfiler. Al realizar la maniobra se observa ligera elevación del testículo ipsilateral por contracción del músculo cremastérico.
Anal. Se realiza rozando la piel perianal y se nota la contracción del esfínter anal externo. Su normalidad indica la integridad de las raíces nerviosas sacras.
Reflejos no miotáticos cranealesSe trata de reflejos primitivos presentes en el neonato que desaparecen con la maduración y pueden aparecer de nuevo en caso de enfermedad cerebral difusa, sobre todo de los lóbulos frontales. Se exploran cuando se sospecha demencia o alteraciones neurológicas diseminadas. Destacaríamos algunos de estos reflejos tales como el reflejo de parpadeo, el de succión o el de amenaza.
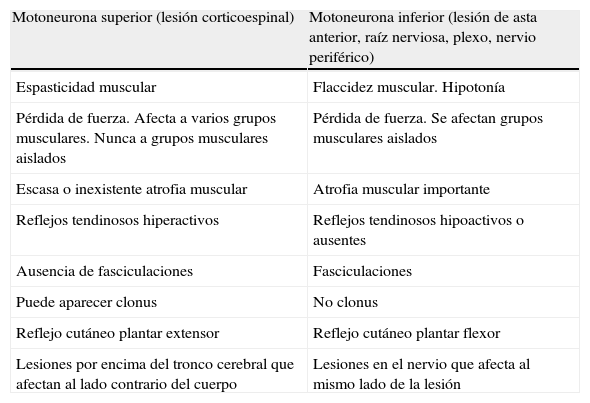
Clínica de la lesión de las motoneuronasSi se sospecha una debilidad muscular de etiología neurógena hay que diferenciar si se debe a una lesión de la primera o de la segunda motoneurona (tabla 3).
Clínica de la lesión de las motoneuronas
| Motoneurona superior (lesión corticoespinal) | Motoneurona inferior (lesión de asta anterior, raíz nerviosa, plexo, nervio periférico) |
| Espasticidad muscular | Flaccidez muscular. Hipotonía |
| Pérdida de fuerza. Afecta a varios grupos musculares. Nunca a grupos musculares aislados | Pérdida de fuerza. Se afectan grupos musculares aislados |
| Escasa o inexistente atrofia muscular | Atrofia muscular importante |
| Reflejos tendinosos hiperactivos | Reflejos tendinosos hipoactivos o ausentes |
| Ausencia de fasciculaciones | Fasciculaciones |
| Puede aparecer clonus | No clonus |
| Reflejo cutáneo plantar extensor | Reflejo cutáneo plantar flexor |
| Lesiones por encima del tronco cerebral que afectan al lado contrario del cuerpo | Lesiones en el nervio que afecta al mismo lado de la lesión |
La lesiones aisladas de la primera y segunda motoneuronas da lugar respectivamente a las entidades clínicas de esclerosis lateral primaria y la atrofia muscular espinal. Cuando se afectan ambas estaremos ante un caso de esclerosis lateral amiotrófica.
Funciones corticales superioresEstas funciones están reguladas desde la corteza cerebral. La anamnesis permite obtener una valoración muy precisa de la situación del paciente, teniendo en cuenta las observaciones de este y de la familia sobre aspectos como la memoria, orientación, actividades cotidianas (vestido, aseo, alimentación) cambios de humor y conducta, vida social y familiar.
Evaluación del estado de vigilancia, capacidad de atención, concentración y lenguajeTrastornos severos en estos aspectos nos impiden ejecutar el resto de la exploración; un paciente somnoliento o muy inatento no puede evaluarse mentalmente. Pruebas sencillas de atención y concentración son la repetición de series de dígitos (al menos 5 hacia delante y tres hacia atrás), y el recitado de los meses del año hacia atrás. Existen tres alteraciones básicas en el lenguaje: la falta de la palabra (anomia), la sustitución de sílabas o palabras (parafasias) y la dificultad de comprensión de órdenes sencillas.
Estudio de la atención, nivel de vigilancia y orientaciónEl nivel de conciencia puede variar desde un ligero estado de obnubilación hasta el coma profundo; así, se ha establecido la siguiente graduación:
- 1.
Confusión: respuesta alterada a una pregunta, disminuida la capacidad de atención y memoria.
- 2.
Letargo: elevada somnolencia.
- 3.
Estupor: periodos cortos de vigilia, somnolencia elevada, pero responde ante estímulos.
- 4.
Coma: no respuesta ante ningún estímulo.
Se ha de valorar también la orientación del paciente: temporal, espacial y personal.
Delirio: confusión, atención escasa y alteración de la percepción, gran excitación y respuestas inadecuadas.
Estudio de las reacciones emocionalesAspecto general del paciente (vestimenta, etc.), comportamiento (pasivo, impulsivo, irritable, normal, etc.), humor (indiferente, depresivo, maníaco, normal, ansioso), actitud ante su enfermedad.
Exploración del lenguaje- 1.
Lenguaje espontáneo, por ejemplo que nos hable el paciente sobre su profesión.
- 2.
Comprensión oral. Se dan órdenes de complejidad creciente: simples (abrir la boca, cerrar los ojos), semicomplejas (coger un lápiz, dar el vaso), complejas, por ejemplo «la prueba de los tres papeles», en la que se presentan al paciente tres papeles de distinto tamaño y se le pide tirar al suelo el más pequeño, meterse en el bolsillo el más grande y entregar el mediano.
- 3.
Expresión oral: contar números, días de la semana, repetir palabras, sílabas y frases sencillas.
- 4.
Repetición: repetir frases difíciles desde el punto de vista fonético o sintáctico.
- 5.
Denominación: se muestra al paciente diferentes objetos y se le pide que los nombre.
- 6.
Praxis bucofaríngea (por imitación): abrir y cerrar la boca, sacar y meter la lengua.
- 7.
Lectura y escritura. Escritura espontánea: un inicio de carta. Comprensión escrita: resumen de un texto corto que se le hace leer. Expresión escrita: copiar letras, palabras o frases. La alexia y agrafia definen la incapacidad para leer y escribir respectivamente.
Existen dos trastornos básicos:
Disartria: es un habla vacilante, lenta o explosiva. Se produce por lesiones a nivel de los procesos neuromusculares que intervienen en la fonación. Sus variables dependen del lugar donde radica la lesión, distinguiéndose formas paralíticas, parkinsonianas y cerebelosas.
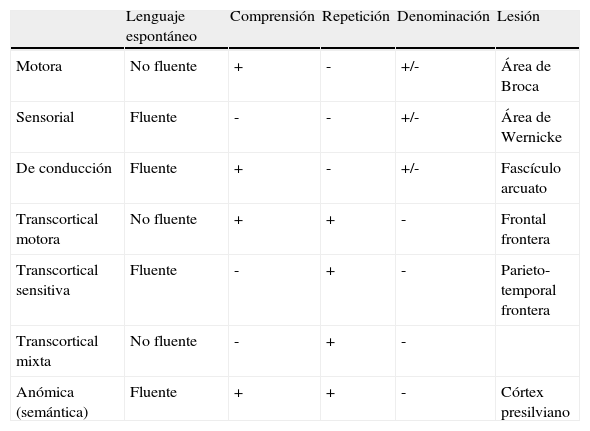
Afasia: alteración de los mecanismos centrales que controlan el lenguaje. El trastorno radica en el hemisferio cerebral dominante. Existen distintos tipos según el lenguaje espontáneo, la comprensión verbal, la repetición y la denominación (tabla 4). Se distingue entre lenguaje afásico fluente y no fluente. El primero es fácil, abundante, prolijo, rápido, vacío o pobre de contenido por falta de palabras específicas y plagado de parafasias (sustitución de unas palabras por otras) hasta el punto de llegar a ser ininteligible (jergafasia). El segundo es lento, escaso, laborioso, entrecortado por vacilaciones y silencios, rico en sustantivos y verbos, gramaticalmente incorrecto y de estructuración telegráfica.
Tipos clínicos de afasias
| Lenguaje espontáneo | Comprensión | Repetición | Denominación | Lesión | |
| Motora | No fluente | + | - | +/- | Área de Broca |
| Sensorial | Fluente | - | - | +/- | Área de Wernicke |
| De conducción | Fluente | + | - | +/- | Fascículo arcuato |
| Transcortical motora | No fluente | + | + | - | Frontal frontera |
| Transcortical sensitiva | Fluente | - | + | - | Parieto-temporal frontera |
| Transcortical mixta | No fluente | - | + | - | |
| Anómica (semántica) | Fluente | + | + | - | Córtex presilviano |
Se explora la capacidad para realizar actos motores que requieren aprendizaje previo, tras descartar previamente alteraciones de la motilidad propiamente dicha (enfermedades músculo-esqueléticas, paresia secundaria a lesión cerebral, etc.).
Apraxia ideomotora. No hay dificultad para formularse la idea del acto que se desea realizar, pero se ve incapacitado para llevarlo a cabo. Se explora con la prueba de imitación de gestos, en la cual el explorador muestra figuras realizadas con sus manos y el paciente no puede realizarlas.
Apraxia ideatoria. Falta la integración de los actos motores elementales, así cuando le pedimos al paciente que encienda un cigarrillo cometerá errores como ponerse el fósforo en la boca o llevarlo sin encender hasta el cigarrillo. Se debe a lesiones corticales difusas que afectan sobre todo a los lóbulos parietales.
Apraxia de construcción. Falla la disposición espacial de la acción, siendo incapaz el paciente de reproducir sencillas figuras por medio del dibujo. Es frecuente en la encefalopatía hepática.
Percepciones sensoriales (gnosis)La agnosia es la falta de reconocimiento de objetos por una vía sensorial, aunque el paciente experimente las sensaciones adecuadas y pueda reconocer los mismos objetos por medio de otro sentido. Existen agnosias de tipo táctil, visual, auditivas y del propio esquema corporal.
Estudio de la memoriaRecuerdos recientes. Se pregunta sobre comidas, visitas, hechos del día anterior.
Recuerdos antiguos de matiz personal, familiar o social (escuela, servicio militar, trabajo, etc.)
Memoria inmediata: repetir una frase de 8 a 10 palabras o una serie de cifras.
En las fases iniciales del deterioro cognitivo es frecuente que este sea mayor de lo que se sospecha, pues en el hogar es la propia familia la que suple sus fallos y en ocasiones tiende a ocultar o negar el deterioro intelectual. Una de las escalas más utilizadas para una cuantificación básica del estado intelectual es el Mini-Mental (tabla 5), aplicable en pocos minutos.
Examen cognitivo (Mini-Mental State Examination) de Folstein
| ORIENTACIÓN | |
| ¿En qué año estamos? | 0-1 |
| ¿En qué estación del año estamos? | 0-1 |
| ¿Qué día del mes es hoy? | 0-1 |
| ¿Qué día de la semana es hoy? | 0-1 |
| ¿En qué mes del año estamos? | 0-1 |
| ¿En qué país estamos? | 0-1 |
| ¿En qué provincia estamos? | 0-1 |
| ¿En qué ciudad estamos? | 0-1 |
| ¿Dónde estamos en este momento? | 0-1 |
| ¿En qué piso/planta estamos? | 0-1 |
| Memoria inmediata | |
| Nombre 3 objetos a intervalos de 1 segundo: bicicleta, cuchara manzana (repita los nombres hasta que los aprenda y dé 1 punto de cada respuesta correcta) | 0-3 |
| Atención y cálculo (puntúe la mejor de las opciones) | |
| A. Series de 7. Restar de 100 de 7 en 7. Parar después de 5 respuestas | |
| B. Deletrear al revés la palabra «mundo» | 0-5 |
| Recuerdo diferido | |
| Pregunte los nombres de los tres objetos (bicicleta, cuchara, manzana) | 0-3 |
| Lenguaje y construcción | |
| Señale un lápiz y un reloj. Hago que el paciente los denomine | 0-2 |
| Haga que el paciente repita «ni sí, ni no ni peros» | |
| Haga que el paciente siga tres órdenes: «coja este papel con la mano derecha, dóblelo por la mitad y déjelo en el suelo» (1 punto por cada sección de la orden hecha correctamente) | 0-3 |
| El paciente tiene que leer y hacer lo siguiente: «cierre los ojos» | 0-1 |
| Haga que el paciente escriba una frase (sujeto, verbo y objeto) (no puntúe las faltas de ortografía) | 0-1 |
| Haga que el paciente copie el dibujo (dos pentágonos en intersección) | 0-1 |
El Mini-Mental State Examination (MMSE) de Folstein se trata de un test de cribado de demencias, útil también para el seguimiento evolutivo. Puntúa como máximo un total de 30 puntos y los ítems están agrupados en 5 apartados que comprueban orientación, memoria inmediata, atención y cálculo, recuerdo diferido y lenguaje y construcción. El punto de corte para deterioro se establece en 24 puntos. Puntuaciones entre 20-24 indican deterioro leve y por debajo de 20 deterioro moderado-severo. Si hay que anular algún punto (analfabetismo, ceguera, hemiplejía) se recalcula proporcionalmente. Por ejemplo, 21 puntos sobre 26 posibles equivaldrían a un resultado de 24 puntos (se realiza mediante una regla de tres y se redondea al entero más próximo).
Movimientos anómalos o discinesiasLas discinesias son movimientos involuntarios que se observan en enfermedades extrapiramidales e incluyen entre otros al temblor, la corea, el balismo, la mioclonía, el tic, la atetosis, la distonía y los movimientos involuntarios inducidos por fármacos.
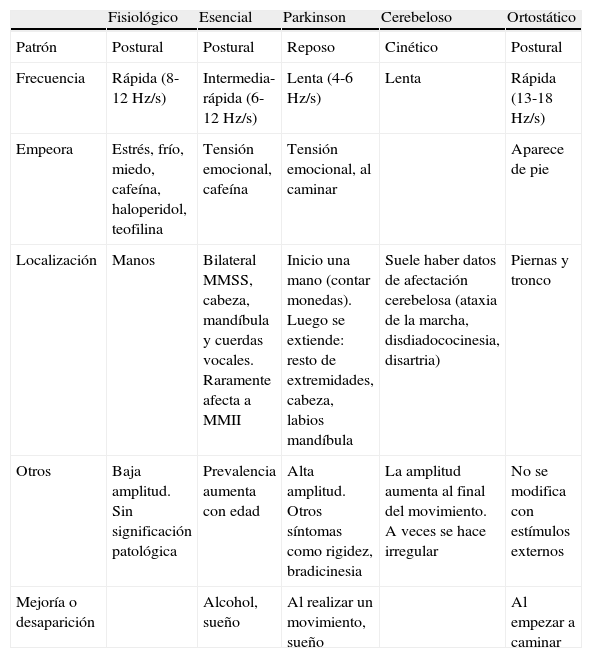
TemblorSe define como un movimiento involuntario, oscilatorio, no violento, sin propósito, de amplitud limitada y generalmente rítmico, que se produce por la contracción y relajación alternante, sincronizada y repetida de los músculos agonistas y antagonistas de una o varias partes del cuerpo. Puede presentarse a cualquier edad, aunque es más frecuente en personas mayores.
De acuerdo con el patrón motor desencadenante se pueden distinguir tres tipos:
Temblor de reposo: aparece cuando los músculos están en reposo y no soportan activamente la fuerza de la gravedad, por ejemplo cuando el paciente tiene apoyados los antebrazos en una mesa. Es característico de la enfermedad de Parkinson.
Temblor postural: aparece cuando los músculos soportan activamente la fuerza de la gravedad, por ejemplo al extender los brazos paralelos al suelo. Es típico del temblor esencial y del temblor fisiológico intensificado por la abstinencia de alcohol, ansiedad o consumo de drogas.
Temblor cinético: se produce al inicio del movimiento y durante el recorrido, y tiene mayor amplitud en la etapa final (temblor intencional). Ocurre por ejemplo al hacer la «prueba dedo-nariz». Se produce en las lesiones cerebelosas.
Diagnóstico diferencial del temblor desde el punto de vista clínico
| Fisiológico | Esencial | Parkinson | Cerebeloso | Ortostático | |
| Patrón | Postural | Postural | Reposo | Cinético | Postural |
| Frecuencia | Rápida (8-12 Hz/s) | Intermedia-rápida (6-12 Hz/s) | Lenta (4-6 Hz/s) | Lenta | Rápida (13-18 Hz/s) |
| Empeora | Estrés, frío, miedo, cafeína, haloperidol, teofilina | Tensión emocional, cafeína | Tensión emocional, al caminar | Aparece de pie | |
| Localización | Manos | Bilateral MMSS, cabeza, mandíbula y cuerdas vocales. Raramente afecta a MMII | Inicio una mano (contar monedas). Luego se extiende: resto de extremidades, cabeza, labios mandíbula | Suele haber datos de afectación cerebelosa (ataxia de la marcha, disdiadococinesia, disartria) | Piernas y tronco |
| Otros | Baja amplitud. Sin significación patológica | Prevalencia aumenta con edad | Alta amplitud. Otros síntomas como rigidez, bradicinesia | La amplitud aumenta al final del movimiento. A veces se hace irregular | No se modifica con estímulos externos |
| Mejoría o desaparición | Alcohol, sueño | Al realizar un movimiento, sueño | Al empezar a caminar |
Son movimientos involuntarios irregulares, de duración breve y de baja amplitud, no predecibles y sin finalidad aparente, que se localizan en la parte distal de las extremidades, generalmente en las manos o en la cara. Pueden aparecer de forma imperceptible en el seno de movimientos voluntarios y quedar ocultos entre ellos. En fases más avanzadas se hacen muy frecuentes, dispersos y amplios, siendo muy incapacitantes.
BalismoSon movimientos abruptos, rápidos, de gran amplitud, impredecibles, de sacudidas violentas, con frecuencia proximales y unilaterales. La extremidad que los sufre da la impresión de dispararse como un proyectil. Se relacionan con lesiones a nivel del núcleo subtalámico. Según afecte a una extremidad, a un hemicuerpo o a las 4 extremidades se denomina monobalismo, hemibalismo o bibalismo.
MiocloníaConsiste en la contracción involuntaria, brusca, rápida y breve, arrítmica de partes de un músculo o músculos enteros, que habitualmente producen desplazamiento articular. Puede ser de origen cortical, subcortical, espinal y excepcionalmente asociada a lesiones de nervios periféricos. Puede aparecer de forma aislada o en secuencia repetitiva, y puede afectar a una o más zonas corporales. Es muy frecuente su relación desencadenante con ciertos estímulos externos sensitivos (cutáneos o musculares), y sobre todo sensoriales (luminosos o auditivos). En este caso se llaman mioclonías reflejas.
TicsSon movimientos breves, rápidos, simples o complejos e involuntarios que son estereotipados y repetitivos, pero no rítmicos. Aumentan con la tensión emocional y pueden ser voluntariamente suprimidos por breves periodos de tiempo. Aumentan en intensidad ante situaciones de ansiedad o fatiga. Disminuyen o desaparecen durante actividades que requieren concentración (leer, escribir). Tienden a desaparecer durante el sueño.
AtetosisSon movimientos de contorsión, reptantes, lentos, generalmente con posturas alternantes, de la zona proximal de los miembros que se entremezclan continuamente en una cascada de movimientos.
DistoníaSe caracteriza por contracciones musculares sostenidas, que generan movimientos repetitivos de torsión o posturas anormales acompañadas generalmente de dolor. Estas posturas anormales se deben a la acción sostenida de grupos musculares agonistas y antagonistas, produciéndose movimientos que siguen un sentido unidireccional y un patrón estereotipado. Los pacientes conservan cierta capacidad para la ejecución de movimientos voluntarios para tratar de disminuir los movimientos distónicos (algunos pacientes con blefarospasmo mejoran al tocarse la frente).
Las distonías pueden ser primarias o idiopáticas (distonía: único hallazgo en la exploración, sin patología subyacente) y secundarias a otras múltiples patologías (suele haber otros déficits neurológicos en la exploración). Las distonías pueden ser focales (afectación de una región corporal o un único grupo muscular), segmentarias (afecta a dos grupos musculares o regiones contiguas), multifocales (afectación de dos o más partes del cuerpo no contiguas), hemidistonía (afectación de brazo y pierna ipsilaterales) y generalizadas (combinación de la distonía crural –afectación de una o ambas piernas– más cualquier otra segmentaria adicional).
AsterixisSon sacudidas irregulares y bilaterales, de flexión y extensión de la muñeca. Al extender los brazos, con las manos hiperextendidas, aparece una caída súbita y reiterada de estas. Es una mioclonía negativa que se produce por una interrupción brusca y momentánea del tono muscular. Aparece sobre todo en el coma por insuficiencia hepática (flapping tremor).
Consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor para la correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Jiménez López A. Sistema Nervioso. En: Jiménez López A, editor. Manual de exploración (Propedéutica clínica). Salamanca: Gráficas Cervantes, S.A; 1996. p. 201–79.
Zarranz JJ. Anamnesis y exploración. El método clínico neurológico. En: Zarranz JJ, editor. Neurología. 4 ed. Madrid: Elsevier; 2008. p. 1–3.
TimonerAguilera J. Exploración neurológica en Atención Primaria. Semergen. 2002;28:573–82.
Wiebers DO, Dale AlJD, Emre K, Swanson JW. Lenguaje y articulación motora del habla. En: David O, Wiebers, Allan JD, Dale, Emre Kokmen, Jerry W, et al., editores. Exploración clínica en neurología. Clínica Mayo. Barcelona: Editorial Médica JIMS S.L; 1999. p. 63–102.
Urbano Márquez A, Estruch Riba R. Estudio clínico del paciente con sintomatología neurológica. En: Farreras-Rozman, editor. Medicina Interna. 13a ed. Madrid: Mosby/Doyma libros S.A; 1995.
Iriarte J. Exploración del sistema nervioso. En: Prieto Valtue¿na JM, editores. Noguer-Barcels Exploración clínica práctica. 26a ed. Barcelona: Masson; 2005.