Las pacientes con lupus eritematoso sistémico (LES) son más vulnerables a presentar mayores niveles de estrés y síntomas psicopatológicos que la población general sana, por lo que el brote de la COVID-19 podría alterar su estado psicológico. El objetivo fue analizar el impacto psicológico de la pandemia y del confinamiento sobre los niveles de estrés y sintomatología psicopatológica en pacientes con LES.
Pacientes y métodoEn este estudio transversal se compararon niveles de estrés mediante la Escala de Estrés Percibido y el Inventario de Vulnerabilidad al Estrés, y síntomas psicopatológicos mediante el Inventario de síntomas SCL-90-R, en pacientes con LES durante el período de confinamiento (grupo 1; n=276) con respecto a pacientes con LES evaluadas en un período anterior a la pandemia (grupo 2; n=152).
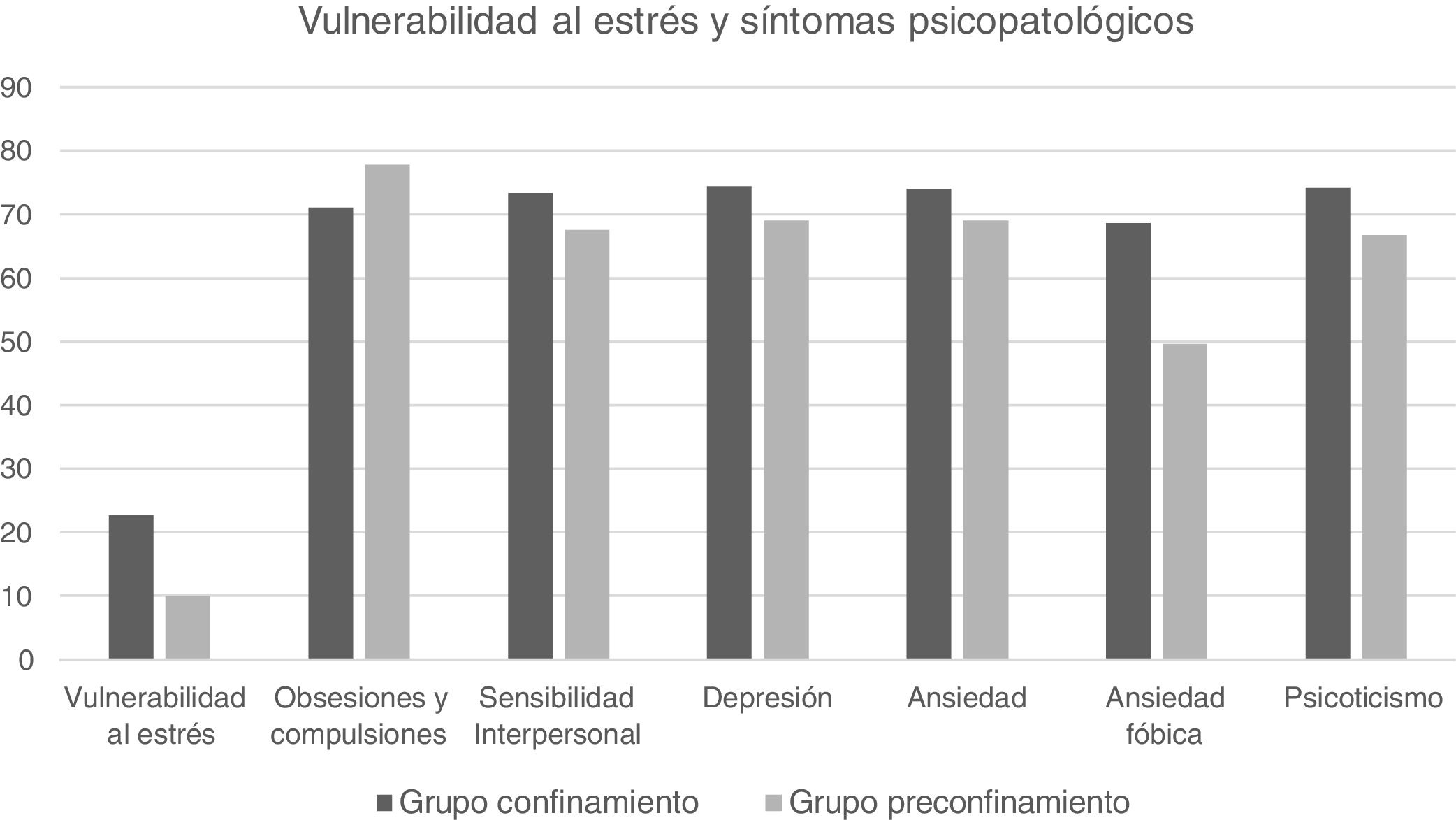
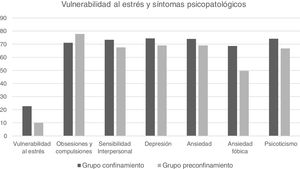
ResultadosLa comparación entre ambos grupos mostró que existían diferencias estadísticamente significativas en vulnerabilidad al estrés (p<0,0001), depresión (p≤0,05), ansiedad (p≤0,05), ansiedad fóbica (p<0,0001), sensibilidad interpersonal (p≤0,043), y psicoticismo (p≤0,023). En estas variables el grupo de pacientes con lupus en confinamiento obtuvo puntuaciones superiores.
ConclusionesEl confinamiento y la amenaza del brote por COVID-19 ha tenido importantes repercusiones en el estado psicológico de las pacientes con LES, mostrando altos niveles de estrés, ansiedad y depresión. Estos hallazgos muestran su vulnerabilidad ante una alerta de salud pública, y señala la necesidad de realizar un abordaje psicológico de estas pacientes mientras dure el estado de emergencia sanitaria, así como ante posibles rebrotes del virus.
Patients with systemic lupus erythematosus (SLE) are more vulnerable to higher levels of stress and psychopathological symptoms than the general healthy population. Therefore, the COVID-19 outbreak could alter their psychological state. The objective was to analyze the psychological impact of the pandemic and confinement on stress levels and psychopathological symptoms in patients with SLE.
Patients and methodIn this cross-sectional study, stress levels were compared with the Perceived Stress Scale, the Stress Vulnerability Inventory and psychopathological symptoms of the SCL-90-R Symptom Inventory in patients with SLE during the period of confinement (group 1; n=276) in comparison to patients with SLE evaluated in a period before the pandemic (group 2; n=152).
ResultsThe comparison between both groups showed there were statistically significant differences in vulnerability to stress (P<.0001), depression (P≤.05), anxiety (P≤.05), phobic anxiety (P<.0001), interpersonal sensitivity (P≤.043), and psychoticism (P≤.023). In these variables, the group of patients with lupus in confinement obtained higher scores.
ConclusionsThe confinement and threat of the COVID-19 outbreak had important repercussions on the psychological state of patients with SLE with high levels of stress, anxiety, and depression. These findings show their vulnerability to a public health alert and indicate the need to carry out a psychological approach to these patients while the state of health emergency lasts as well as to possible outbreaks of the virus.
La enfermedad por coronavirus (COVID-19) fue notificada por primera vez en la ciudad de Wuhan (China) en diciembre de 20191, llevando a una situación de confinamiento en la mayoría de los países afectados.
Esta enfermedad ha mostrado afectar en gran medida a población de más edad y personas con enfermedades subyacentes como hipertensión, enfermedades cardiovasculares, diabetes mellitus, enfermedad pulmonar obstructiva crónica, neoplasia maligna y enfermedad renal crónica2. Aunque todas las personas son vulnerables a este virus, se debe prestar especial atención a personas mayores y personas con enfermedades subyacentes e inmunodeprimidas como las personas con enfermedad autoinmune que han mostrado ser vulnerables al COVID-193. Pacientes con autoinmunidad sistémica muestran mayor probabilidad de hospitalización, mientras que personas con artritis inflamatoria o lupus eritematoso sistémico (LES) no presentan el mismo riesgo4. No obstante, las personas con LES también son susceptibles de padecer complicaciones graves de salud por la infección con COVID-19, principalmente aquellas que padecen fallo renal u obesidad5.
Al inicio de la pandemia en China, un estudio con población sana mostró que el 53,8% calificó el impacto psicológico del COVID-19 de moderado a grave. Asimismo, de moderados a graves fueron sus síntomas depresivos (16,5%), de ansiedad (28,8%) y de estrés (8,1%)6. Por otro lado, ser mujer, estudiante, presentar síntomas físicos específicos (por ejemplo, mialgia o mareos), y un pobre estado de salud autoinformado se asociaron significativamente con mayor impacto psicológico de la pandemia y niveles más altos de estrés, ansiedad y depresión.
Además de estos factores, otras reacciones a la COVID-19 como la presencia de miedos específicos y no controlados relacionados con infectarse, ansiedad generalizada, soledad, frustración y aburrimiento parecen estar relacionadas con una reducción del bienestar psicológico subjetivo y de calidad de vida. En contraposición, la resiliencia y el apoyo social se presentan como factores protectores que facilitan el desarrollo de mecanismos de readaptación a la situación de emergencia sanitaria7.
En el caso de pacientes con LES, presentan niveles más altos de estrés percibido, así como de síntomas psicopatológicos que la población sana8. En concreto, puntúan más alto en somatizaciones, obsesiones/compulsiones, sensibilidad interpersonal, depresión, ansiedad, hostilidad, ansiedad fóbica, y psicoticismo. Además, estas variables se relacionan en gran medida con los niveles de estrés experimentados. En concreto, se ha mostrado, que es el estrés cotidiano, y no tanto los eventos vitales estresantes, el que está relacionado con un empeoramiento del LES9. También, existe una mayor prevalencia de ansiedad y depresión en pacientes con LES10. Estos hallazgos podrían indicar una mayor vulnerabilidad de estos pacientes a presentar alteraciones psicológicas durante la situación de emergencia sanitaria con consecuencias sobre su enfermedad, ya que el decreto de estado de alarma junto a las medidas de confinamiento adoptadas podrían incrementar los niveles de estrés y afectar negativamente el bienestar psicológico y físico de estos pacientes.
Además, la percepción de poseer una mayor vulnerabilidad a las consecuencias de esta nueva enfermedad, así como las medidas de confinamiento adoptadas, pueden generar estrés y malestar psicológico.
Por ello, el objetivo del presente estudio fue analizar el impacto psicológico de la COVID-19 y la situación de confinamiento asociada a la pandemia en los niveles de estrés y síntomas psicopatológicos en pacientes con LES.
Pacientes y métodosParticipantesLa muestra estuvo compuesta por 428 mujeres con LES, con una media de edad de 41,83 (DT=11,29) divididas en 2 grupos: un grupo evaluado durante el período de confinamiento por COVID-19 (grupo confinamiento) y un grupo evaluado antes del confinamiento (grupo preconfinamiento).
El grupo confinamiento estuvo formado por 276 mujeres con LES (64,5%) que cumplimentaron formulario on-line mediante la herramienta GoogleForms. Las participantes fueron contactadas por su personal médico y mediante redes sociales (Facebook, Twitter, etc.) de las asociaciones a las que están afiliadas en relación con su enfermedad como la Federación de Española de Lupus (FELUPUS). Por otro lado, el grupo preconfinamiento estuvo compuesto por 152 pacientes con LES (35,5%) procedentes del «Hospital Universitario Clínico San Cecilio» de Granada (España). Todas cumplían al menos 4 criterios de la Asociación Americana de Reumatología para el diagnóstico del LES. Los criterios de inclusión para ambos grupos fueron: mayoría de edad, tener diagnóstico de LES, y saber leer/escribir en castellano.
Se proporcionó a todas las participantes la hoja de información al paciente, el documento de revocación y el consentimiento informado. El estudio fue aprobado por el Comité de Ética de la Universidad de Jaén (JUN.20/2.PRY), y se realizó de acuerdo con los principios de la Declaración de Helsinki11 y la Directiva sobre Buenas Prácticas Clínicas (Directiva 2005/28/CE) de la Unión Europea.
Variables e instrumentosLas principales variables sociodemográficas, clínicas y de confinamiento fueron recogidas mediante el cuestionario diseñado para el estudio. Además, se emplearon los siguientes instrumentos de evaluación psicológica validados en castellano.
Variables clínicasSe registró el tiempo de evolución de la enfermedad, tratamiento farmacológico actual y posible diagnóstico de alteraciones psicológicas. Asimismo, en relación con el curso de la enfermedad durante el confinamiento, se incluyeron preguntas sobre empeoramiento de la enfermedad o posibles brotes, y sobre la continuación de seguimiento médico a pesar de la situación excepcional de alerta sanitaria.
Inventario de síntomas de lupus12Evalúa síntomas lúpicos experimentados por los pacientes en un día concreto. Consta de 7 ítems en los que se tiene que puntuar de 0 a 10 la percepción de cada síntoma. Los síntomas incluidos son: pérdida de apetito, malestar general, dolor de las articulaciones, cansancio o fatiga, erupciones cutáneas, dolor abdominal y dificultad para respirar. Este instrumento presenta una alta consistencia interna con un α de Cronbach de 0,86; además el análisis de fiabilidad entre jueces muestra un alto acuerdo entre el informe médico y las puntuaciones en dicha prueba.
Variables psicológicas- -
Escala de Estrés Percibido13. Se utilizó la versión española de Remor y Carrobles14. Es un instrumento de autoinforme que evalúa el nivel de estrés percibido y el grado en que las personas encuentran que su vida es impredecible, incontrolable o está sobrecargada. Consta de 14 ítems con 5 opciones de respuesta, la mayor puntuación corresponde al mayor estrés percibido. La versión española de la Escala de Estrés Percibido (14 ítems) demostró una adecuada fiabilidad (consistencia interna 0,81 y test-retest 0,73), validez concurrente y sensibilidad15.
- -
Inventario de Vulnerabilidad al Estrés16 en versión española17. Está compuesto por 22 ítems con 2 alternativas de respuesta (sí=1; no=0), y evalúa cuál es la predisposición del individuo a verse influenciado por los síntomas de estrés. Cuenta con un α de Cronbach de 0,87 y una adecuada validez convergente, mostrando una correlación estadísticamente positiva (p<0,01) con otros instrumentos de evaluación: Inventario STAI-R de Ansiedad-Rasgo, Inventario de Depresión de Beck y Escala de Síntomas Somáticos.
- -
Inventario de síntomas psicopatológicos SCL-90-R18. Utilizado para evaluar síntomas psicopatológicos. Es una escala de autoinforme formada por 90 ítems, con 5 alternativas de respuesta (0-4). La persona debe responder en función de cómo se ha sentido durante los últimos 7 días, incluyendo el día de la administración del inventario. Evalúa 9 dimensiones primarias (somatizaciones, obsesiones y compulsiones, sensibilidad interpersonal, depresión, ansiedad, hostilidad, ansiedad fóbica, ideación paranoide y psicoticismo), y 3 índices globales de malestar psicológico (Índice Global de Severidad [IGS], total de síntomas positivos [SP] y malestar sintomático positivo [PSDI]). Para los análisis estadísticos se calculó el percentil de los resultados de cada participante en este inventario.
La experiencia de confinamiento del grupo confinamiento se evaluó a través de una serie de preguntas criteriales relacionadas con las características de la vivienda, la convivencia con otras personas y la calidad de las relaciones, su situación laboral durante el confinamiento, el tiempo completo que habían pasado sin salir de casa (tiempo de confinamiento), el diagnóstico de COVID-19 o existencia de síntomas, la pérdida reciente de personas cercanas, posibles problemas de sueño, miedo al contagio, apoyo social percibido, asistencia psicológica (telefónica o en línea), seguimiento de las noticias sobre la COVID-19, rutinas y hobbies practicados durante este período, hábitos alimentarios saludables o aumento de consumo de tabaco.
ProcedimientoLas participantes del grupo preconfinamiento fueron reclutadas e informadas antes de la pandemia, por sus médicos especialistas en enfermedades autoinmunes del hospital para participar en un estudio sobre síntomas psicopatológicos y estrés en pacientes con LES. Una vez accedían a participar en la investigación, se les proporcionaba el formulario con los instrumentos de evaluación mencionados previamente. Por otro lado, las participantes del grupo confinamiento fueron captadas y evaluadas en el mes de mayo de 2020, durante el estado de emergencia sanitaria y de confinamiento por la COVID-19 en España, por sus médicos especialistas y a través de redes sociales de las asociaciones relacionadas con el LES. Este grupo además de cumplimentar los cuestionarios relacionados con las variables psicológicas y clínicas, también respondieron a las cuestiones relacionadas con el confinamiento.
Análisis estadísticoEl análisis estadístico de los resultados se llevó a cabo mediante el programa IBM® SPSS® Statistics v.26 (IBM Corporation, Armonk, New York, EE. UU.).
En primer lugar, para comprobar si existían diferencias significativas entre ambos grupos en las principales variables sociodemográficas y de enfermedad, se llevó a cabo la prueba t de Student para las variables continuas y la prueba Chi-cuadrado (χ2) para las variables categóricas.
En segundo lugar, con el propósito de comprobar si existían diferencias en las variables de estrés y síntomas psicopatológicos entre el grupo confinamiento y el grupo preconfinamiento, se llevaron a cabo diferentes pruebas t de Student siendo la variable independiente el grupo con 2 niveles (grupo confinamiento versus grupo preconfinamiento) y las variables dependientes las puntuaciones obtenidas en las subescalas del SCL-90-R, estrés percibido y vulnerabilidad al estrés. Previamente se llevó a cabo el contraste de normalidad de las variables psicológicas a través de la prueba Kolmogorov-Smirnov y la homocedasticidad a través de la prueba de Levene, cumpliendo los supuestos de normalidad.
El nivel de significación estadístico utilizado fue del 5% bilateral. En las variables donde se hallaron diferencias significativas, posteriormente se calculó el tamaño del efecto a través de la d de Cohen, empleando para su interpretación los siguientes valores: tamaño del efecto pequeño>0,20, tamaño del efecto mediano>0,50 y tamaño del efecto grande>0,8019.
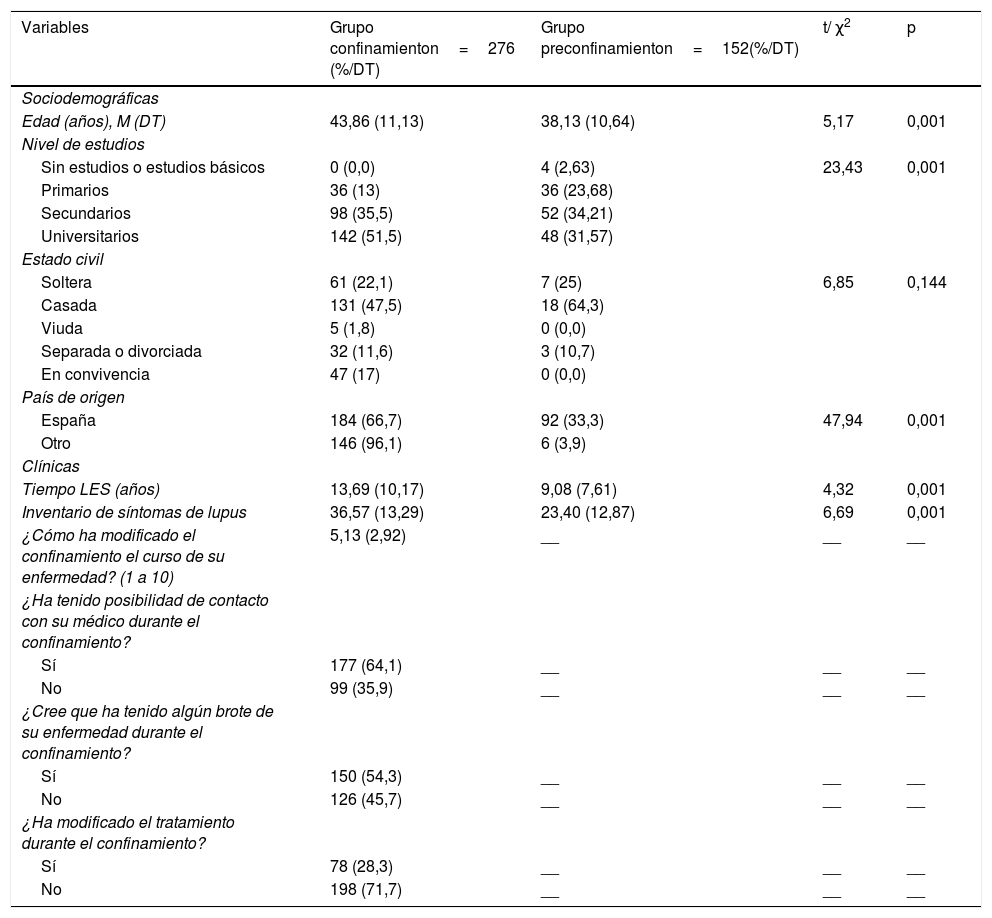
ResultadosDescripción de la muestraLos resultados mostraron diferencias entre grupos en algunas de las variables sociodemográficas como edad, nivel de estudios o país de origen (tabla 1). Además, se encontró que el tiempo de evolución de la enfermedad y la percepción de síntomas lúpicos fueron significativamente mayores en el grupo confinamiento.
Análisis descriptivo de los grupos en las variables sociodemográficas y clínicas, utilizando las pruebas de comparación t de Student y Chi-cuadrado
| Variables | Grupo confinamienton=276 (%/DT) | Grupo preconfinamienton=152(%/DT) | t/ χ2 | p |
|---|---|---|---|---|
| Sociodemográficas | ||||
| Edad (años), M (DT) | 43,86 (11,13) | 38,13 (10,64) | 5,17 | 0,001 |
| Nivel de estudios | ||||
| Sin estudios o estudios básicos | 0 (0,0) | 4 (2,63) | 23,43 | 0,001 |
| Primarios | 36 (13) | 36 (23,68) | ||
| Secundarios | 98 (35,5) | 52 (34,21) | ||
| Universitarios | 142 (51,5) | 48 (31,57) | ||
| Estado civil | ||||
| Soltera | 61 (22,1) | 7 (25) | 6,85 | 0,144 |
| Casada | 131 (47,5) | 18 (64,3) | ||
| Viuda | 5 (1,8) | 0 (0,0) | ||
| Separada o divorciada | 32 (11,6) | 3 (10,7) | ||
| En convivencia | 47 (17) | 0 (0,0) | ||
| País de origen | ||||
| España | 184 (66,7) | 92 (33,3) | 47,94 | 0,001 |
| Otro | 146 (96,1) | 6 (3,9) | ||
| Clínicas | ||||
| Tiempo LES (años) | 13,69 (10,17) | 9,08 (7,61) | 4,32 | 0,001 |
| Inventario de síntomas de lupus | 36,57 (13,29) | 23,40 (12,87) | 6,69 | 0,001 |
| ¿Cómo ha modificado el confinamiento el curso de su enfermedad? (1 a 10) | 5,13 (2,92) | __ | __ | __ |
| ¿Ha tenido posibilidad de contacto con su médico durante el confinamiento? | ||||
| Sí | 177 (64,1) | __ | __ | __ |
| No | 99 (35,9) | __ | __ | __ |
| ¿Cree que ha tenido algún brote de su enfermedad durante el confinamiento? | ||||
| Sí | 150 (54,3) | __ | __ | __ |
| No | 126 (45,7) | __ | __ | __ |
| ¿Ha modificado el tratamiento durante el confinamiento? | ||||
| Sí | 78 (28,3) | __ | __ | __ |
| No | 198 (71,7) | __ | __ | __ |
Con respecto a las variables de confinamiento, la mitad del grupo confinamiento informó haber experimentado un brote de la enfermedad en el transcurso de la situación de emergencia sanitaria. Además, el 64,1% afirmó haber contactado con su médico durante el confinamiento y en el 71,7% de los casos mantuvo su tratamiento sin cambios. Por otro lado, ambos grupos estaban igualados en el tratamiento farmacológico con antipalúdicos, corticoides e inmunosupresores.
Con respecto a las variables asociadas al confinamiento, en el grupo confinamiento se informó que su situación laboral durante este período estuvo caracterizada por encontrarse el 35% con actividad laboral, mientras que el 5,8% habían perdido su trabajo a causa de la COVID-19 y el 17,4% eran desempleadas previamente a la pandemia (tabla 2).
Descripción de las variables asociadas al confinamiento del grupo confinamiento
| Variables | Alternativas | n (%) |
|---|---|---|
| Miedo al contagio (1 a 10), M (DT) | 6,48 (2,59) | |
| ¿Cuánto tiempo lleva (o ha estado) confinada? Sin salir por completo de casa (semanas) | Ninguna | 18 (6,5) |
| 1-4 semanas | 40 (14,5) | |
| 5-8 semanas | 91 (33) | |
| Más de 8 | 127 (46) | |
| ¿Cómo es su vivienda? | Pequeña | 116 (42) |
| Mediana | 99 (35,8) | |
| Grande | 61 (22,1) | |
| ¿Cuál es su estado laboral durante el confinamiento? | Jubilada | 44 (15,9) |
| Estudiante | 16 (5,8) | |
| Activa | 98 (35,5) | |
| Desempleada por COVID-19 | 16 (5,8) | |
| Desempleada previamente | 48 (17,4) | |
| Baja médica | 54 (19,6) | |
| ¿Con quién ha pasado la cuarentena? | Sola | 21 (7,6) |
| Familia | 197 (71,4) | |
| Pareja | 55 (19,9) | |
| Otra | 3 (1,1) | |
| ¿Ha aumentado la conflictividad con la persona conviviente durante la cuarentena? | Sí | 77 (27,9) |
| No | 180 (65,2) | |
| Vivo sola | 19 (6,9) | |
| ¿Se ha sentido sola durante el confinamiento? | En absoluto | 105 (38) |
| Un poco | 101 (36,6) | |
| Moderadamente | 36 (13) | |
| Bastante | 34 (12,3) | |
| ¿Ha recibido atención psicológica durante el confinamiento? | Sí | 31 (11,2) |
| No | 245 (88,8) | |
| ¿Manifiesta síntomas o ha sido diagnosticada de COVID-19? | No | 255 (92,4) |
| Síntomas leves, pero sin test | 17 (6,2) | |
| Síntomas leves y test+ | 3 (1,1) | |
| Síntomas graves | 1 (0,4) | |
| ¿Ha sufrido la pérdida de algún ser querido recientemente? | Sí | 59 (21,4) |
| No | 217 (78,6) | |
| ¿Tiene problemas para quedarse dormida? | Sí | 188 (68,1) |
| No | 88 (31,9) | |
| ¿Ha habido cambios en su consumo de tabaco diario? | No fumo | 200 (72,5) |
| No, fumo igual | 33 (12) | |
| Sí, he disminuido | 15 (5,4) | |
| Sí, he aumentado | 28 (10,1) | |
| ¿Ha seguido una rutina diaria (levantarse, realizar las mismas actividades, etc.) desde que comenzó el confinamiento? | Ninguna | 44 (15,9) |
| Mayoría de días | 171 (62) | |
| Todos los días | 61 (22,1) | |
| ¿Ha seguido una dieta variada y saludable? | Ningún día | 53 (19,2) |
| Mayoría de días | 177 (64,1) | |
| Todos los días | 46 (16,7) | |
| ¿Ha mirado muy a menudo las noticias y actualizaciones sobre el COVID-19? | Ningún día | 21 (7,6) |
| Mayoría de días | 139 (50,4) | |
| Todos los días | 116 (42) | |
| ¿Ha aprovechado para dedicarse a hobbies o tareas pendientes? | Ningún día | 61 (22,1) |
| Mayoría de días | 180 (65,2) | |
| Todos los días | 35 (12,7) |
Por otro lado, mostraron un nivel medio-alto en miedo al contagio, y el 46% de ellas manifestó haber estado confinada en casa por más de 8 semanas. Más de la mitad del grupo residía en una vivienda grande con su familia, informando solo un 27,9% de un aumento en la conflictividad. Con respecto al apoyo social percibido, más de la mitad del grupo manifestó no haberse sentido sola durante el confinamiento, y solo el 11,2% recibió asistencia psicológica (telefónica o en línea) en este período. El diagnóstico positivo de COVID-19 solo se encontró en el 1,1%, y el 21,4% de la muestra manifestó haber perdido a un ser querido debido a la pandemia. En referencia a los hábitos de vida, el 68,1% mostraba problemas de sueño, solo el 10,1% aumentó el consumo de tabaco, el 64,1% mantuvo una dieta equilibrada, y más del 60% seguía una rutina diaria o realizaba sus hobbies durante la mayoría de los días del confinamiento. Por último, el seguimiento de las noticias sobre la pandemia fue de más del 90% de la muestra para todos o la mayoría de los días.
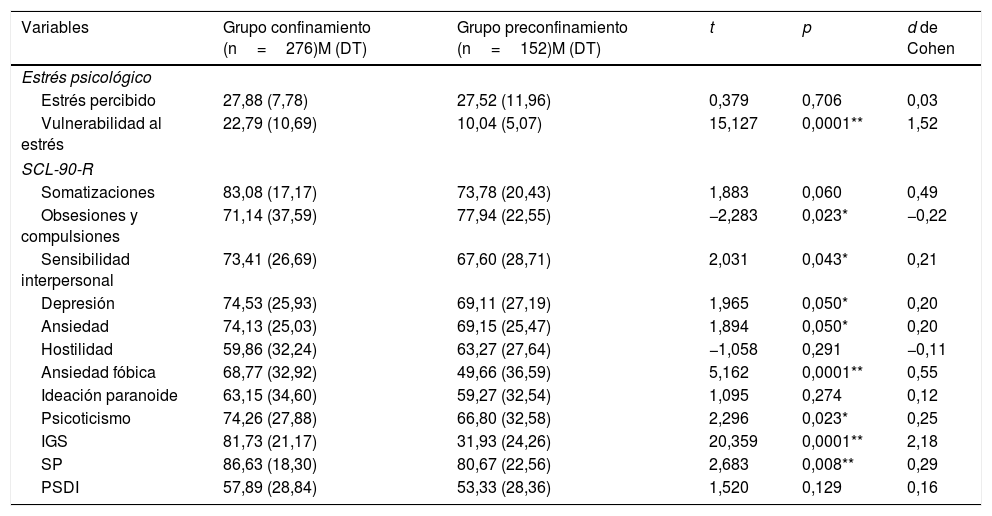
Como puede observarse en la tabla 3, el análisis de las diferencias en estrés y síntomas psicopatológicos entre el grupo confinamiento y el grupo preconfinamiento mostró que existían diferencias estadísticamente significativas en vulnerabilidad al estrés (p<0,001), y en las subdimensiones del SCL-90-R: depresión (p≤0,05), ansiedad (p≤0,05), ansiedad fóbica (p<0,001), sensibilidad interpersonal (p≤0,043) y psicoticismo (p≤0,023), y en las dimensiones globales IGS (p<0,001) y SP (p≤0,008), en las cuales el grupo confinamiento obtuvo puntuaciones mayores.
Diferencias entre grupos en estrés y síntomas psicopatológicos
| Variables | Grupo confinamiento (n=276)M (DT) | Grupo preconfinamiento (n=152)M (DT) | t | p | d de Cohen |
|---|---|---|---|---|---|
| Estrés psicológico | |||||
| Estrés percibido | 27,88 (7,78) | 27,52 (11,96) | 0,379 | 0,706 | 0,03 |
| Vulnerabilidad al estrés | 22,79 (10,69) | 10,04 (5,07) | 15,127 | 0,0001** | 1,52 |
| SCL-90-R | |||||
| Somatizaciones | 83,08 (17,17) | 73,78 (20,43) | 1,883 | 0,060 | 0,49 |
| Obsesiones y compulsiones | 71,14 (37,59) | 77,94 (22,55) | −2,283 | 0,023* | −0,22 |
| Sensibilidad interpersonal | 73,41 (26,69) | 67,60 (28,71) | 2,031 | 0,043* | 0,21 |
| Depresión | 74,53 (25,93) | 69,11 (27,19) | 1,965 | 0,050* | 0,20 |
| Ansiedad | 74,13 (25,03) | 69,15 (25,47) | 1,894 | 0,050* | 0,20 |
| Hostilidad | 59,86 (32,24) | 63,27 (27,64) | −1,058 | 0,291 | −0,11 |
| Ansiedad fóbica | 68,77 (32,92) | 49,66 (36,59) | 5,162 | 0,0001** | 0,55 |
| Ideación paranoide | 63,15 (34,60) | 59,27 (32,54) | 1,095 | 0,274 | 0,12 |
| Psicoticismo | 74,26 (27,88) | 66,80 (32,58) | 2,296 | 0,023* | 0,25 |
| IGS | 81,73 (21,17) | 31,93 (24,26) | 20,359 | 0,0001** | 2,18 |
| SP | 86,63 (18,30) | 80,67 (22,56) | 2,683 | 0,008** | 0,29 |
| PSDI | 57,89 (28,84) | 53,33 (28,36) | 1,520 | 0,129 | 0,16 |
IGS: Índice Global de Severidad; PSDI: malestar sintomático positivo; SCL-90-R: inventario de síntomas SCL-90-R; SP: total de síntomas positivos.
Además, se obtuvo una significación marginal en la comparación de la subdimensión somatizaciones (p≤0,06). Por otro lado, el grupo 2 mostró puntuaciones significativamente superiores en la subdimensión obsesiones/compulsiones (p≤0,023).
No se encontraron diferencias estadísticamente significativas para los niveles de estrés percibido, aunque estos mostraron ser elevados en ambos grupos, superando el punto de corte 22.
En la figura 1 se presentan las puntuaciones de vulnerabilidad al estrés y de las subdimensiones del SCL-90-R donde se hallaron diferencias significativas entre los 2 grupos.
DiscusiónEl objetivo de este estudio fue analizar el impacto psicológico de la COVID-19 y la situación de confinamiento en niveles de estrés y síntomas psicopatológicos de pacientes con LES en comparación con pacientes con LES evaluadas previamente a la pandemia.
Los resultados mostraron que pacientes con LES evaluadas durante el confinamiento presentaban niveles más altos de sintomatología psicopatológica que las pacientes evaluadas con anterioridad. Específicamente se encontró mayor sintomatología depresiva, ansiedad, ansiedad fóbica, sensibilidad interpersonal, psicoticismo y somatizaciones, así como mayor vulnerabilidad al estrés. Sin embargo, es llamativo que no se encontraran diferencias en el nivel de estrés percibido durante el último mes, siendo en ambos grupos clínicamente significativo.
En estudios previos se observaron las consecuencias psicológicas de brotes víricos como el del síndrome respiratorio agudo grave de 2003. Los resultados mostraron que entre el 10% y el 18% de la muestra presentaba psicopatología relacionada con el trastorno de estrés postraumático, ansiedad y depresión. Además, la gravedad de esta psicopatología está asociada con una percepción alta de amenaza a la vida y un bajo apoyo emocional20. En este sentido, la presencia de factores de protección frente a estos síntomas de ansiedad, estrés, o depresión, tales como herramientas de control y afrontamiento al estrés, supondría un alto valor adaptativo para garantizar la calidad de vida tanto física como psicológica y la prevención de posibles brotes o empeoramiento del curso de la enfermedad21.
Estos hallazgos se encuentran en consonancia con los del presente estudio ya que, durante el período de emergencia sanitaria, las pacientes con LES presentaron niveles de ansiedad y depresión superiores a las evaluadas previamente. Este incremento junto con los altos niveles de sensibilidad interpersonal también coinciden con los resultados de estudios realizados sobre el impacto psicológico de la pandemia por coronavirus en población española sana22,23.
Por tanto, estado de ánimo disfórico, nerviosismo, miedos, así como sentimientos personales de inadecuación en comparación con los demás, se encuentran presentes durante una situación de pandemia, sumado, en las pacientes con LES a la presencia de síntomas de somatización, ansiedad fóbica y psicoticismo, los cuales han mostrado ser superiores a los del grupo prepandemia y a los de la población sana8. Además, parecen mostrar mayor vulnerabilidad al estrés y a sufrir alteraciones psicopatológicas y, unido a la situación de aislamiento social, podría contribuir a la disminución en su bienestar psicológico, así como a un posible empeoramiento de los síntomas. En nuestro estudio, más de la mitad de las pacientes manifestaron haber sufrido algún brote de la enfermedad durante el confinamiento, aspecto que podría estar explicado por los altos niveles de estrés experimentados.
Aunque los datos no permiten establecer estas relaciones de causalidad, debe tenerse en cuenta que la percepción de amenaza, incertidumbre y falta de control asociadas al estado de alarma, son factores que desencadenan la respuesta al estrés, la cual ha mostrado generar empeoramiento del LES9. Además, el aislamiento social por el confinamiento puede suponer otro factor de riesgo para las pacientes con LES, por la vinculación de este con inflamación sistémica (altos niveles de proteína C reactiva)24.
El confinamiento genera un incremento de la ansiedad en la población25 debido a la sobreinformación junto al miedo al contagio por lo que podrían ser factores influyentes en el aumento de vulnerabilidad al estrés, ansiedad y ansiedad fóbica, siendo el objeto fóbico el virus.
Otro factor que podría generar malestar psicológico durante la pandemia sería los obstáculos para recibir atención médica. En nuestro estudio, sin embargo, el acceso a atención médica durante la pandemia fue óptimo para el 64,1% de las pacientes.
Por otro lado, entre los factores protectores del bienestar psicológico durante la pandemia se encuentran la resiliencia y el apoyo emocional como facilitadores del desarrollo de mecanismos de readaptación a la situación9 .Además, la adherencia a las políticas de aislamiento recomendadas también ha mostrado reducir la ansiedad causada por el coronavirus26.
Por último, hay que tener en cuenta las siguientes limitaciones. En primer lugar, la evaluación se llevó a cabo durante el último mes de confinamiento lo que no nos permite saber el estado psicológico de las participantes al inicio de este. También hubiera sido muy interesante haber obtenido otras medidas complementarias como cortisol, índice de calidad de vida o actividad de la enfermedad. Sin embargo, el acceso a estas variables no fue posible debido al colapso sanitario.
A modo de conclusión, las pacientes con LES han experimentado un aumento considerable en los niveles de estrés y síntomas psicopatológicos durante el confinamiento, los cuales ya eran más elevados que los de la población general. Este estudio tiene importantes implicaciones tanto investigadoras como clínicas, ya que dados los resultados encontrados futuras investigaciones deberían dirigirse al estudio de factores protectores que logren reducir estas variables. A nivel clínico sería clave diseñar e implementar intervenciones psicológicas de entrenamiento de estrategias eficaces de afrontamiento que amortigüen el impacto psicológico asociado a estas situaciones.
Conflicto de interesesNinguno.