Los datos disponibles de las causas de muerte en pacientes ingresados por insuficiencia cardíaca en servicios de medicina interna y en población española según fracción de eyección reducida (FER), preservada (FEP) e intermedia (FEI) son escasos. Su estudio puede mejorar el conocimiento de estos pacientes y su pronóstico.
MétodosEstudio de cohortes multicéntrico y prospectivo de 4.144 pacientes que ingresaron por insuficiencia cardíaca en unidades de medicina interna. Se registraron sus características clínicas, tasa de fallecimientos y sus causas agrupadas según FEP (≥ 50%), FEI (40-49%) y FER (<40%) durante una mediana de seguimiento de un año.
ResultadosSe registraron 1.198 fallecimientos (29%), de los que 833 fallecieron por causas cardiovasculares (69,5%), fundamentalmente por insuficiencia cardíaca (50%) y por muerte súbita (7,5%) y 365 por causas no cardiovasculares (NoCV) (30,5%), sobre todo por infecciones (13%). La causa más frecuente y temprana en todos los grupos fue la insuficiencia cardíaca. Los pacientes con FEP tenían menor tasa de muerte súbita y mayor de infecciones (p <0,05). Las causas de muerte en FEI fueron más parecidas a las de FEP.
ConclusionesLas causas de muerte en pacientes con insuficiencia cardíaca fueron diferentes dependiendo del tipo de fracción de eyección. Los pacientes con FEI y FEP, por su elevada comorbilidad y mayor frecuencia de muerte NoCV, son los que más se beneficiarían de un manejo integral por parte de medicina interna.
There are few data in the Spanish population about the causes of death in patients admitted to internal medicine departments for heart failure. Their study according to left ventricular ejection fraction (reduced: rEF, mid-range: mEF, and preserved: pEF) could improve the knowledge of patients and their prognosis.
MethodsProspective multicentre cohort study of 4144 patients admitted with heart failure to internal medicine departments. Their clinical characteristics, mortality rate and causes were classified according to pEF (≥ 50%), mEF (40%-49%) and rEF (<40%). Patients were followed-up for a median of one year.
ResultsThere were 1198 deaths (29%). The cause of death was cardiovascular (CV) in 833 patients (69.5%), mainly heart failure (50%) and sudden cardiac death (7.5%). Non-cardiovascular (NoCV) causes were responsible for 365 deaths (30.5%). The most common NoCV causes were infections (13%). The most frequent and early cause in all groups was heart failure. Patients with pEF, compared to the other groups, had lower risk of sudden cardiac death and higher risk of infections (P <.05). The causes of death in patients with mrEF were closer to those with pEF.
ConclusionsThe causes of death in patients with heart failure were different depending on ejection fraction strata. Patients with mEF and pEF, due to their high comorbidity and higher frequency of NoCV death, would require comprehensive management by internal medicine.
La insuficiencia cardíaca (IC) es un importante problema de salud debido a la gran morbimortalidad que presenta1,2. A pesar de los avances actuales en su tratamiento, tanto la mortalidad como la morbilidad continúan siendo muy elevadas. Estudios previos han examinado la mortalidad, sus causas y los factores predictivos en los pacientes con IC con fracción de eyección (FE) reducida (FER) y con FE preservada (FEP)3-10. Estos estudios presentan diferencias según se trate de registros o ensayos clínicos, de las poblaciones que incluyen (pacientes ambulatorios u hospitalizados) y de los valores de corte para agrupar a los pacientes según la FE. Además, suelen incluir a pacientes más jóvenes y con menos comorbilidades3,4,6,11, lo que no reflejaría la población de pacientes que son atendidos por medicina interna. Por otra parte, son escasos los estudios realizados sobre este tema en población española. En las guías de la European Society of Cardiology (ESC) de 201612 se incluyó la IC con FE intermedia (FEI, FE 40-49%). Algunos estudios han analizado las características y pronóstico de los pacientes con FEI, pero los datos sobre las causas de mortalidad en ellos son limitados13-15. El conocimiento de las causas de muerte nos permitirá entender mejor la fisiopatología y establecer estrategias para el manejo de estos pacientes y para mejorar su supervivencia16,17. El objetivo de nuestro estudio fue evaluar las causas de mortalidad en los pacientes con IC ingresados en servicios de medicina interna según los diferentes grupos de FE.
Pacientes y métodosPacientesSe incluyó a todos los pacientes del Registro Nacional de Insuficiencia Cardíaca (RICA), desde mayo de 2008 hasta febrero de 2019. RICA es un estudio de cohortes multicéntrico y prospectivo de 52 hospitales públicos y privados de España que incluye a pacientes de más de 50 años de edad, ingresados por un primer episodio de IC o por descompensación de IC crónica, según los criterios de la ESC vigentes en cada momento del registro12,18,19.
Los criterios de exclusión fueron IC por hipertensión pulmonar, rechazo a participar en el estudio o muerte durante el ingreso índice. A los pacientes incluidos se les realizó su seguimiento al alta y revisión al año±1 mes. El protocolo del estudio fue aprobado por el Comité de Ética del Hospital Universitario Reina Sofía (Córdoba, España) y todos los pacientes firmaron el consentimiento informado.
VariablesLos datos descriptivos (edad, sexo, comorbilidades, índice de masa corporal, etiología de IC y clase de la New York Heart Association [NYHA] en el mes previo) fueron recogidos a la inclusión, usando el registro RICA20. Dentro de las primeras 48 h del ingreso se realizaron las pruebas de laboratorio. Se registraron los días de ingreso y el tratamiento farmacológico al alta. El filtrado glomerular (FGe) se estimó mediante la fórmula Modification of Diet in Renal Disease 4 y se consideró insuficiencia renal crónica un FGe <60ml/min/1,73 m2. La FE fue determinada por ecocardiografía 2D. Se analizaron las características de los pacientes fallecidos y de los vivos y, de acuerdo con las guías de la ESC 2016, los fallecidos se dividieron a su vez en 3 grupos según el valor de la FE: FER (FE <40%), FEI (FE 40-49%) y FEP (FE ≥ 50%). En el seguimiento hasta 397 días tras el alta se recogió la mortalidad y su causa, agrupándola en muertes de causa cardiovascular (CV) y no cardiovascular (NoCV). Los investigadores revisaron y determinaron la causa de la muerte a partir de la información recogida en la historia clínica electrónica o mediante el contacto telefónico con los familiares cercanos. Dentro de las causas CV se recogieron: IC (IC descompensada o refractaria al tratamiento, en ausencia de otra causa), muerte súbita (fallecimiento inesperado de un paciente hasta entonces estable, presenciado o no, y sin evidencia de empeoramiento de la IC u otra causa de muerte) y otras causas CV (infarto agudo de miocardio, ictus, tromboembolia, aneurisma, tras cirugía CV, otras causas CV). En las causas NoCV se incluyeron: infecciones y otras causas NoCV (como las neoplasias). Los datos del RICA son sometidos a una auditoría periódica para corregir discrepancias.
Análisis estadísticoLa distribución de las variables continuas no se ajustó a una curva gaussiana, por tanto, se expresaron como mediana (rango intercuartil) y se compararon mediante el test no paramétrico de Kruskal-Wallis. Las variables categóricas se expresaron como frecuencias y porcentajes y se compararon mediante la prueba de χ2. El análisis de mortalidad se hizo mediante la regresión de Cox univariante y multivariante (métodos «por pasos hacia adelante»). También se analizó la mortalidad específica por causas usando las curvas de Kaplan-Meier (con log-rank) en cada uno de los grupos según la FE. Se consideró significación estadística un valor de p <0,05.
ResultadosCaracterísticas basales de los pacientesSe incluyó a 4.144 pacientes, con una mediana de seguimiento de 366 días (335-397 días), edad de 81,2 años (75,2-85,5), el 53% eran mujeres y el 37% tenía clase NYHA III-IV, principalmente IC con etiología hipertensiva, seguida de la isquémica y con frecuentes comorbilidades (datos no mostrados). La mortalidad fue del 29% (1.198 fallecimientos).
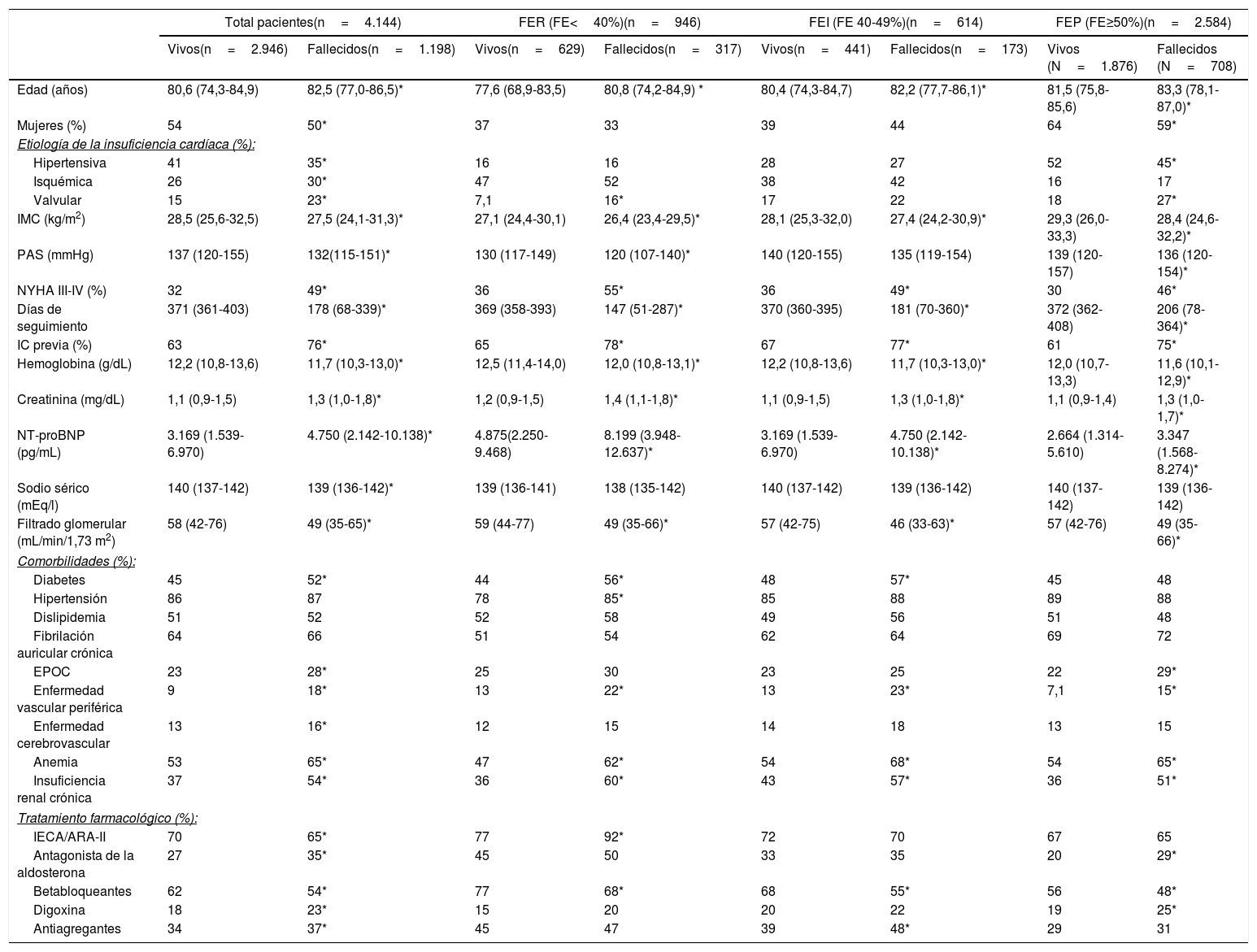
En la tabla 1 se muestran las características de los pacientes fallecidos y vivos a lo largo del estudio. Los pacientes fallecidos eran de mayor edad y tenían con más frecuencia clase NYHA III-IV, IC previa y más comorbilidades (enfermedad vascular periférica, anemia e insuficiencia renal crónica) (p <0,05). También fallecieron más los que tenían FER (33,5%).
Características de los pacientes fallecidos y vivos en los grupos según fracción de eyección
| Total pacientes(n=4.144) | FER (FE<40%)(n=946) | FEI (FE 40-49%)(n=614) | FEP (FE≥50%)(n=2.584) | |||||
|---|---|---|---|---|---|---|---|---|
| Vivos(n=2.946) | Fallecidos(n=1.198) | Vivos(n=629) | Fallecidos(n=317) | Vivos(n=441) | Fallecidos(n=173) | Vivos (N=1.876) | Fallecidos (N=708) | |
| Edad (años) | 80,6 (74,3-84,9) | 82,5 (77,0-86,5)* | 77,6 (68,9-83,5) | 80,8 (74,2-84,9) * | 80,4 (74,3-84,7) | 82,2 (77,7-86,1)* | 81,5 (75,8-85,6) | 83,3 (78,1-87,0)* |
| Mujeres (%) | 54 | 50* | 37 | 33 | 39 | 44 | 64 | 59* |
| Etiología de la insuficiencia cardíaca (%): | ||||||||
| Hipertensiva | 41 | 35* | 16 | 16 | 28 | 27 | 52 | 45* |
| Isquémica | 26 | 30* | 47 | 52 | 38 | 42 | 16 | 17 |
| Valvular | 15 | 23* | 7,1 | 16* | 17 | 22 | 18 | 27* |
| IMC (kg/m2) | 28,5 (25,6-32,5) | 27,5 (24,1-31,3)* | 27,1 (24,4-30,1) | 26,4 (23,4-29,5)* | 28,1 (25,3-32,0) | 27,4 (24,2-30,9)* | 29,3 (26,0-33,3) | 28,4 (24,6-32,2)* |
| PAS (mmHg) | 137 (120-155) | 132(115-151)* | 130 (117-149) | 120 (107-140)* | 140 (120-155) | 135 (119-154) | 139 (120-157) | 136 (120-154)* |
| NYHA III-IV (%) | 32 | 49* | 36 | 55* | 36 | 49* | 30 | 46* |
| Días de seguimiento | 371 (361-403) | 178 (68-339)* | 369 (358-393) | 147 (51-287)* | 370 (360-395) | 181 (70-360)* | 372 (362-408) | 206 (78-364)* |
| IC previa (%) | 63 | 76* | 65 | 78* | 67 | 77* | 61 | 75* |
| Hemoglobina (g/dL) | 12,2 (10,8-13,6) | 11,7 (10,3-13,0)* | 12,5 (11,4-14,0) | 12,0 (10,8-13,1)* | 12,2 (10,8-13,6) | 11,7 (10,3-13,0)* | 12,0 (10,7-13,3) | 11,6 (10,1-12,9)* |
| Creatinina (mg/dL) | 1,1 (0,9-1,5) | 1,3 (1,0-1,8)* | 1,2 (0,9-1,5) | 1,4 (1,1-1,8)* | 1,1 (0,9-1,5) | 1,3 (1,0-1,8)* | 1,1 (0,9-1,4) | 1,3 (1,0-1,7)* |
| NT-proBNP (pg/mL) | 3.169 (1.539-6.970) | 4.750 (2.142-10.138)* | 4.875(2.250-9.468) | 8.199 (3.948-12.637)* | 3.169 (1.539-6.970) | 4.750 (2.142-10.138)* | 2.664 (1.314-5.610) | 3.347 (1.568-8.274)* |
| Sodio sérico (mEq/l) | 140 (137-142) | 139 (136-142)* | 139 (136-141) | 138 (135-142) | 140 (137-142) | 139 (136-142) | 140 (137-142) | 139 (136-142) |
| Filtrado glomerular (mL/min/1,73 m2) | 58 (42-76) | 49 (35-65)* | 59 (44-77) | 49 (35-66)* | 57 (42-75) | 46 (33-63)* | 57 (42-76) | 49 (35-66)* |
| Comorbilidades (%): | ||||||||
| Diabetes | 45 | 52* | 44 | 56* | 48 | 57* | 45 | 48 |
| Hipertensión | 86 | 87 | 78 | 85* | 85 | 88 | 89 | 88 |
| Dislipidemia | 51 | 52 | 52 | 58 | 49 | 56 | 51 | 48 |
| Fibrilación auricular crónica | 64 | 66 | 51 | 54 | 62 | 64 | 69 | 72 |
| EPOC | 23 | 28* | 25 | 30 | 23 | 25 | 22 | 29* |
| Enfermedad vascular periférica | 9 | 18* | 13 | 22* | 13 | 23* | 7,1 | 15* |
| Enfermedad cerebrovascular | 13 | 16* | 12 | 15 | 14 | 18 | 13 | 15 |
| Anemia | 53 | 65* | 47 | 62* | 54 | 68* | 54 | 65* |
| Insuficiencia renal crónica | 37 | 54* | 36 | 60* | 43 | 57* | 36 | 51* |
| Tratamiento farmacológico (%): | ||||||||
| IECA/ARA-II | 70 | 65* | 77 | 92* | 72 | 70 | 67 | 65 |
| Antagonista de la aldosterona | 27 | 35* | 45 | 50 | 33 | 35 | 20 | 29* |
| Betabloqueantes | 62 | 54* | 77 | 68* | 68 | 55* | 56 | 48* |
| Digoxina | 18 | 23* | 15 | 20 | 20 | 22 | 19 | 25* |
| Antiagregantes | 34 | 37* | 45 | 47 | 39 | 48* | 29 | 31 |
Los datos están expresados en mediana (rango intercuartil) o en frecuencia (porcentaje).
ARA-II: antagonistas de la angiotensina II; EPOC: enfermedad pulmonar obstructiva crónica; FEI: fracción de eyección intermedia; FEP: fracción de eyección preservada; FER: fracción de eyección reducida; IECA: inhibidor de la enzima convertidora de la angiotensina; IMC: índice de masa corporal; NYHA: New York Heart Association; PAS: presión arterial sistólica.
Los grupos de FE presentaban diferencias en algunas de las características clínicas. En cuanto a las comorbilidades, los pacientes con FER y FEI fallecidos tenían con más frecuencia diabetes, en el caso de FER también hipertensión, y con FEP más enfermedad pulmonar obstructiva crónica.
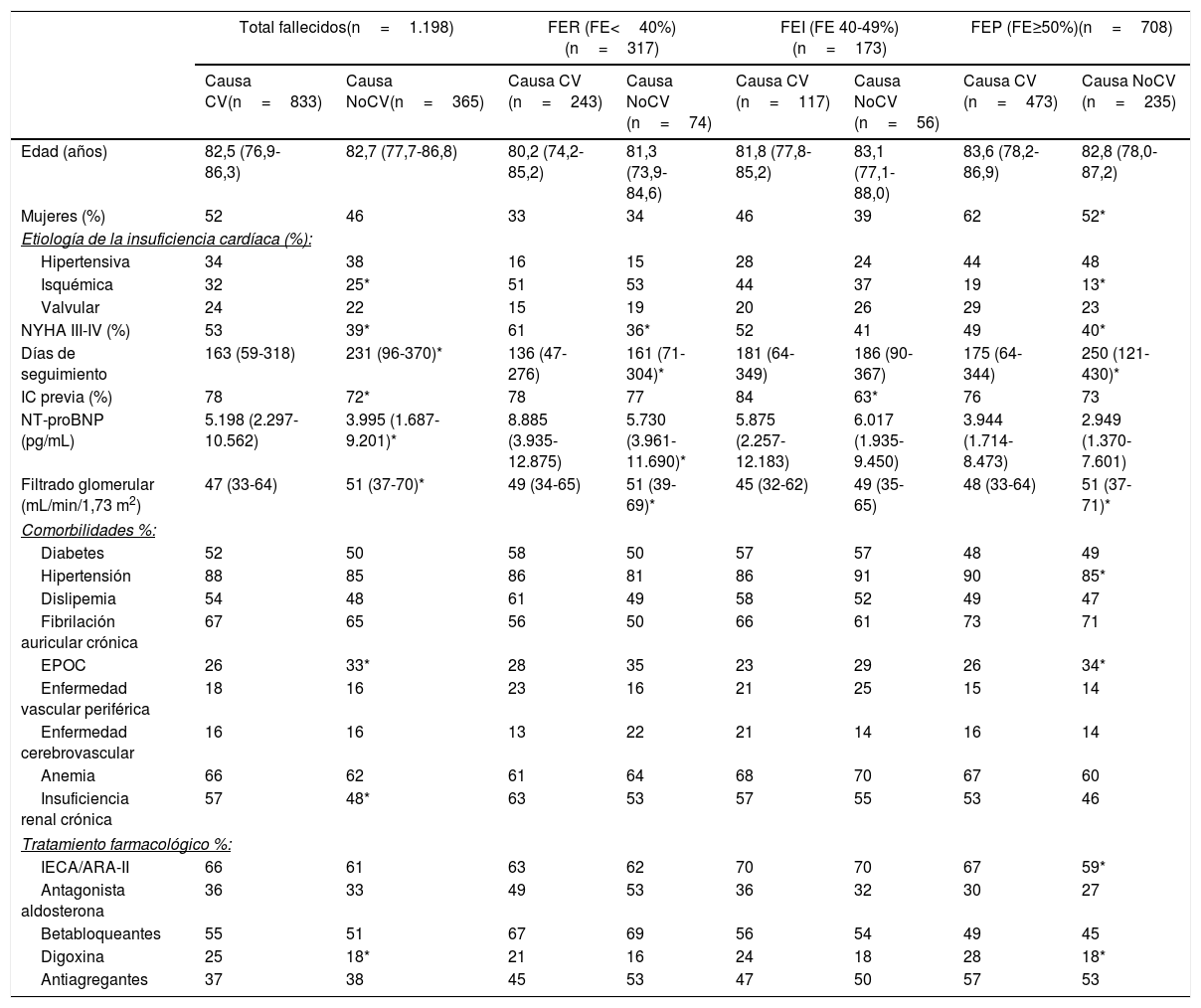
Características basales de los pacientes fallecidos por causa cardiovascular y no cardiovascularDe los 1.198 fallecidos, 833 (69,5%) fueron por causas CV y 365 (30,5%) por causas NoCV (tabla 2). Los pacientes fallecidos por causa CV tenían con mayor frecuencia etiología isquémica, clase de la NYHA III-IV, IC previa, NT-propéptido natriurético B (NT-proBNP) más elevado, insuficiencia renal crónica y tratamiento con digoxina.
Características de los pacientes fallecidos por causa cardiovascular y no cardiovascular en los grupos según fracción de eyección
| Total fallecidos(n=1.198) | FER (FE<40%)(n=317) | FEI (FE 40-49%)(n=173) | FEP (FE≥50%)(n=708) | |||||
|---|---|---|---|---|---|---|---|---|
| Causa CV(n=833) | Causa NoCV(n=365) | Causa CV (n=243) | Causa NoCV (n=74) | Causa CV (n=117) | Causa NoCV (n=56) | Causa CV (n=473) | Causa NoCV (n=235) | |
| Edad (años) | 82,5 (76,9-86,3) | 82,7 (77,7-86,8) | 80,2 (74,2-85,2) | 81,3 (73,9-84,6) | 81,8 (77,8-85,2) | 83,1 (77,1-88,0) | 83,6 (78,2-86,9) | 82,8 (78,0-87,2) |
| Mujeres (%) | 52 | 46 | 33 | 34 | 46 | 39 | 62 | 52* |
| Etiología de la insuficiencia cardíaca (%): | ||||||||
| Hipertensiva | 34 | 38 | 16 | 15 | 28 | 24 | 44 | 48 |
| Isquémica | 32 | 25* | 51 | 53 | 44 | 37 | 19 | 13* |
| Valvular | 24 | 22 | 15 | 19 | 20 | 26 | 29 | 23 |
| NYHA III-IV (%) | 53 | 39* | 61 | 36* | 52 | 41 | 49 | 40* |
| Días de seguimiento | 163 (59-318) | 231 (96-370)* | 136 (47-276) | 161 (71-304)* | 181 (64-349) | 186 (90-367) | 175 (64-344) | 250 (121-430)* |
| IC previa (%) | 78 | 72* | 78 | 77 | 84 | 63* | 76 | 73 |
| NT-proBNP (pg/mL) | 5.198 (2.297-10.562) | 3.995 (1.687-9.201)* | 8.885 (3.935-12.875) | 5.730 (3.961-11.690)* | 5.875 (2.257-12.183) | 6.017 (1.935-9.450) | 3.944 (1.714-8.473) | 2.949 (1.370-7.601) |
| Filtrado glomerular (mL/min/1,73 m2) | 47 (33-64) | 51 (37-70)* | 49 (34-65) | 51 (39-69)* | 45 (32-62) | 49 (35-65) | 48 (33-64) | 51 (37-71)* |
| Comorbilidades %: | ||||||||
| Diabetes | 52 | 50 | 58 | 50 | 57 | 57 | 48 | 49 |
| Hipertensión | 88 | 85 | 86 | 81 | 86 | 91 | 90 | 85* |
| Dislipemia | 54 | 48 | 61 | 49 | 58 | 52 | 49 | 47 |
| Fibrilación auricular crónica | 67 | 65 | 56 | 50 | 66 | 61 | 73 | 71 |
| EPOC | 26 | 33* | 28 | 35 | 23 | 29 | 26 | 34* |
| Enfermedad vascular periférica | 18 | 16 | 23 | 16 | 21 | 25 | 15 | 14 |
| Enfermedad cerebrovascular | 16 | 16 | 13 | 22 | 21 | 14 | 16 | 14 |
| Anemia | 66 | 62 | 61 | 64 | 68 | 70 | 67 | 60 |
| Insuficiencia renal crónica | 57 | 48* | 63 | 53 | 57 | 55 | 53 | 46 |
| Tratamiento farmacológico %: | ||||||||
| IECA/ARA-II | 66 | 61 | 63 | 62 | 70 | 70 | 67 | 59* |
| Antagonista aldosterona | 36 | 33 | 49 | 53 | 36 | 32 | 30 | 27 |
| Betabloqueantes | 55 | 51 | 67 | 69 | 56 | 54 | 49 | 45 |
| Digoxina | 25 | 18* | 21 | 16 | 24 | 18 | 28 | 18* |
| Antiagregantes | 37 | 38 | 45 | 53 | 47 | 50 | 57 | 53 |
Los datos están expresados en mediana (rango intercuartil) o en frecuencia (porcentaje).
ARA-II: antagonistas de la angiotensina II; CV: cardiovascular; EPOC: enfermedad pulmonar obstructiva crónica; IECA: inhibidor de la enzima convertidora de la angiotensina; FEI: fracción de eyección intermedia; FEP: fracción de eyección preservada; FER: fracción de eyección reducida; NoCV: no cardiovascular; NT-proBNP: NT-propéptido natriurético B; NYHA: New York Heart Association.
En el grupo de FER y FEI, los pacientes eran muy similares, solo hubo diferencias en los que morían por causa CV con FER, que presentaban mayor porcentaje de clase NYHA III-IV, NT-proBNP más elevado y menor FGe. Los pacientes con FEP fallecidos por causa CV eran sobre todo mujeres, con hipertensión y en tratamiento con un inhibidor de la enzima convertidora de angiotensina o un antagonista del receptor de angiotensina II o con digoxina, y los fallecidos por causa NoCV tenían más frecuentemente enfermedad pulmonar obstructiva crónica.
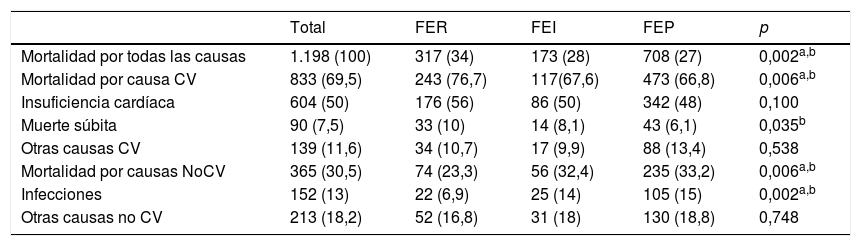
Causas de muerte.En la tabla 3 se muestran las causas de mortalidad en los diferentes grupos según FE. El 69,5% falleció por causas CV, sobre todo por IC (50%), seguida de muerte súbita (7,5%). La causa más frecuente de mortalidad en los 3grupos de FE fue la CV, aunque el porcentaje fue significativamente superior en los pacientes con FER (77,6%; p=0,006). La frecuencia de las distintas causas CV difería según el grupo de FE. La más frecuente fue la propia IC (>50%), con un porcentaje discretamente superior en FER (p=0,100). La muerte súbita fue menos frecuente en FEP y FEI que en FER (6,1% y 8,1% vs. 10,0%; p=0,035). Las causas NoCV eran significativamente más frecuentes en FEP y FEI que en FER (33,2% y 32,4% vs. 23,3% en FER; p=0,006), con una tasa superior de muertes por infecciones que en FER (14% y 15% vs. 7%, respectivamente; p=0,002).
Causas de mortalidad en el seguimiento (397 días) según el grupo de fracción de eyección
| Total | FER | FEI | FEP | p | |
|---|---|---|---|---|---|
| Mortalidad por todas las causas | 1.198 (100) | 317 (34) | 173 (28) | 708 (27) | 0,002a,b |
| Mortalidad por causa CV | 833 (69,5) | 243 (76,7) | 117(67,6) | 473 (66,8) | 0,006a,b |
| Insuficiencia cardíaca | 604 (50) | 176 (56) | 86 (50) | 342 (48) | 0,100 |
| Muerte súbita | 90 (7,5) | 33 (10) | 14 (8,1) | 43 (6,1) | 0,035b |
| Otras causas CV | 139 (11,6) | 34 (10,7) | 17 (9,9) | 88 (13,4) | 0,538 |
| Mortalidad por causas NoCV | 365 (30,5) | 74 (23,3) | 56 (32,4) | 235 (33,2) | 0,006a,b |
| Infecciones | 152 (13) | 22 (6,9) | 25 (14) | 105 (15) | 0,002a,b |
| Otras causas no CV | 213 (18,2) | 52 (16,8) | 31 (18) | 130 (18,8) | 0,748 |
Los datos están expresados en frecuencias (porcentaje).
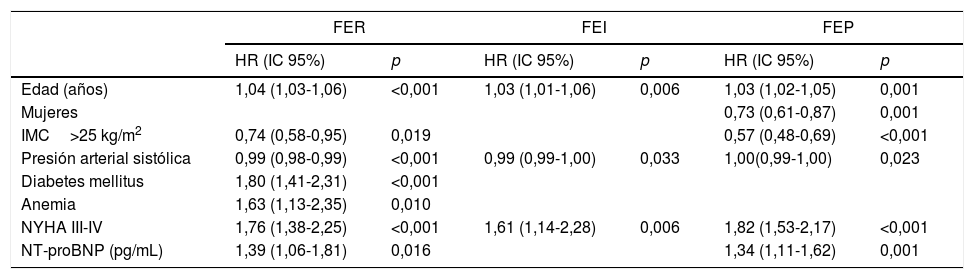
En el análisis univariante de los factores predictores de mortalidad al año se incluyeron las variables edad, sexo mujer, índice de masa corporal, frecuencia cardíaca, presión arterial sistólica, diabetes mellitus, fibrilación auricular, infarto de miocardio previo, anemia, FGe <60ml/min/1,73 m2, NYHA III-IV y NT-proBNP (datos no mostrados). Los predictores de mortalidad al año tras el análisis multivariante se muestran en la tabla 4. Los predictores independientes en FER y FEP fueron edad, índice de masa corporal bajo, presión arterial sistólica, clase NYHA III-IV y NT-proBNP. Además, la diabetes y la anemia estaban también asociadas a un aumento de mortalidad en FER y a ser mujer en FEP. Solo la edad, presión arterial sistólica y NYHA III-IV se asociaron a un aumento de mortalidad en FEI.
Análisis multivariable de mortalidad (regresión de Cox) según el grupo de fracción de eyección
| FER | FEI | FEP | ||||
|---|---|---|---|---|---|---|
| HR (IC 95%) | p | HR (IC 95%) | p | HR (IC 95%) | p | |
| Edad (años) | 1,04 (1,03-1,06) | <0,001 | 1,03 (1,01-1,06) | 0,006 | 1,03 (1,02-1,05) | 0,001 |
| Mujeres | 0,73 (0,61-0,87) | 0,001 | ||||
| IMC>25 kg/m2 | 0,74 (0,58-0,95) | 0,019 | 0,57 (0,48-0,69) | <0,001 | ||
| Presión arterial sistólica | 0,99 (0,98-0,99) | <0,001 | 0,99 (0,99-1,00) | 0,033 | 1,00(0,99-1,00) | 0,023 |
| Diabetes mellitus | 1,80 (1,41-2,31) | <0,001 | ||||
| Anemia | 1,63 (1,13-2,35) | 0,010 | ||||
| NYHA III-IV | 1,76 (1,38-2,25) | <0,001 | 1,61 (1,14-2,28) | 0,006 | 1,82 (1,53-2,17) | <0,001 |
| NT-proBNP (pg/mL) | 1,39 (1,06-1,81) | 0,016 | 1,34 (1,11-1,62) | 0,001 | ||
FEI: fracción de eyección intermedia; FEP: fracción de eyección preservada; FER: fracción de eyección reducida; HR: hazard ratio; IC: intervalo de confianza: IMC: índice de masa corporal; NT-proBNP: NT-propéptido natriurético B; NYHA: New York Heart Association.
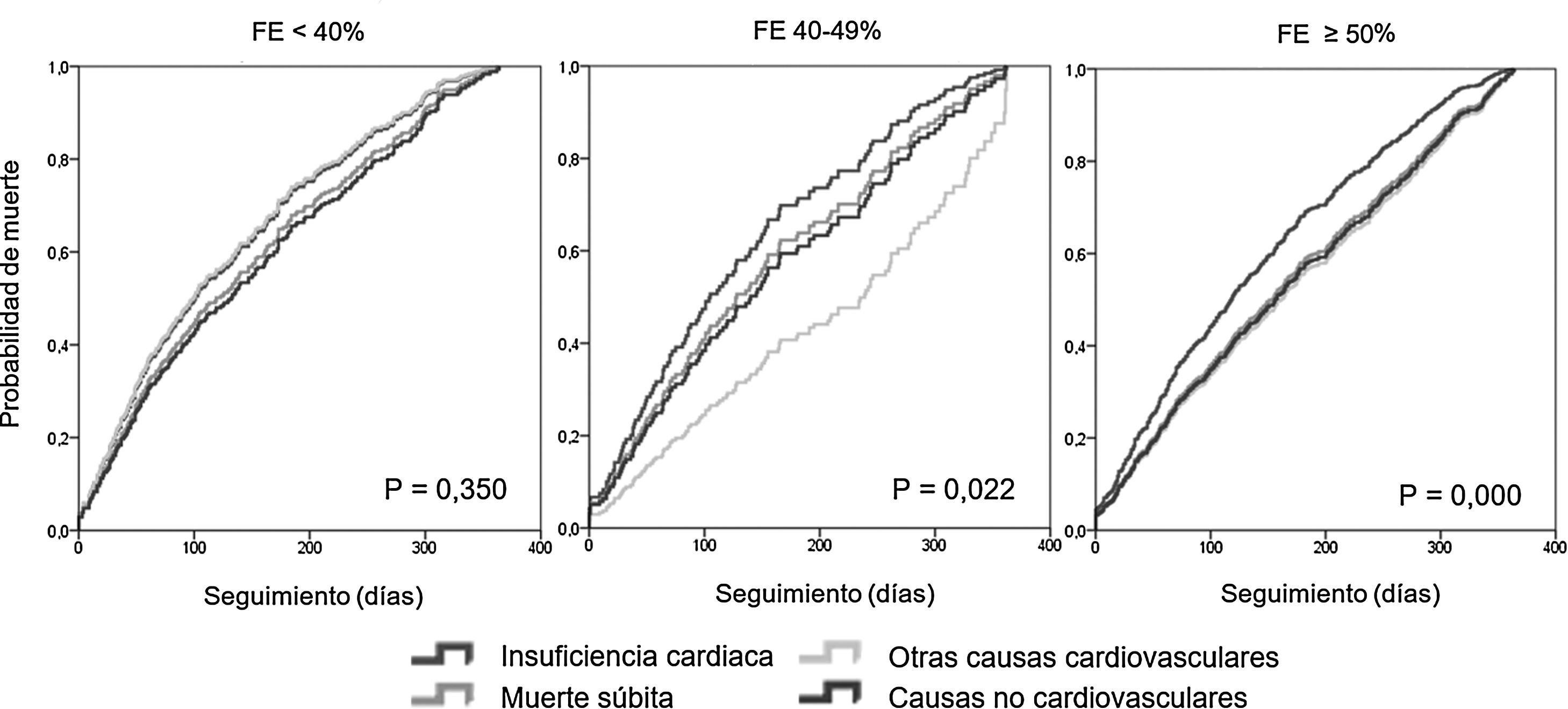
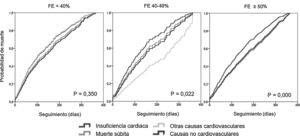
En la figura 1 se muestran las curvas, ajustadas por edad y sexo, de mortalidad por causas en los primeros 365 días en los grupos según FE. Los pacientes con FER fallecen antes. En los grupos con FEI y FEP, los que fallecían por IC lo hacían significativamente antes que por las otras causas. En el primer mes falleció en los 3grupos un porcentaje muy similar de pacientes por IC (16-19%), y antes de los 120 días habían fallecido por IC el 50% en los 3grupos. Los fallecidos por otras causas llegaban al 50% más tarde, dependiendo del grupo de FE y de la causa de muerte; antes en el grupo FER (sobre todo por otras causas CV y MS) seguido de FEI y FEP.
DiscusiónEn nuestra cohorte de pacientes con IC, de edad avanzada y con comorbilidades, la muerte CV fue la más frecuente, con independencia de la FE. Dentro de las causas CV destacó la IC, particularmente frecuente en el primer mes tras el ingreso. Además, las muertes por causas NoCV (sobre todo, por infecciones) fueron más comunes en pacientes con FEP y FEI, y con una presentación más tardía.
Tanto las características clínicas de los pacientes que fallecieron en nuestra cohorte (mayor edad, comorbilidades y peor clase funcional) como la tasa de mortalidad al año son similares a las de otros estudios2,3,5,21,22. La etiología isquémica de la IC fue un factor que contribuyó a la mortalidad CV tanto de manera global como por grupos de FE. Al igual que en el I-PRESERVE, se vio una mayor frecuencia en etiología isquémica en los fallecidos por muerte CV con FEP7. Esto podría explicarse porque la mayoría de las muertes CV en los pacientes con FEP son por IC (por bajo gasto cardíaco o aumento de las presiones de llenado diastólico) y muerte súbita (en general, por arritmias debidas a fibrosis miocárdica o a isquemia subendocárdica secundaria al incremento de las presiones diastólicas del ventrículo izquierdo) que son más frecuentes en los pacientes isquémicos que en los de IC de etiología hipertensiva, con mayor frecuencia de muerte NoCV.
La mortalidad fue significativamente más frecuente en los pacientes con FER (33,5%) que en los de FEI (28,2%) y FEP (27,4%). Los datos publicados en pacientes con FEI son más escasos, pero nuestros resultados fueron similares a los del estudio de Pascual Figal et al.15, también con población española, o al de Coles et al.21.
La causa principal de mortalidad fue, de forma global y en los 3grupos, la CV, sobre todo por IC, seguida de la muerte súbita. La mortalidad CV fue más elevada en FER y, en especial, la muerte súbita, que es más frecuente en los pacientes con IC de etiología isquémica y en FER reducida. La muerte CV y también la muerte súbita son más frecuentes en ensayos controlados aleatorizados (70%) con respecto a estudios epidemiológicos (50-60%)16,23, ya que estos últimos suelen incluir a pacientes con más comorbilidades y de mayor edad y, por tanto, con más muertes NoCV. La menor frecuencia de muerte súbita en nuestro estudio se puede deber también a que en las últimas 2décadas ha disminuido por la mejora de los tratamientos farmacológicos y la implantación de dispositivos24,25. Los resultados más parecidos a los nuestros fueron los publicados por Pascual Figal et al.15, quienes también analizaron los 3grupos de FE.
Las muertes por causas NoCV, en especial las infecciones, son más frecuentes en los pacientes con FEP y FEI, con más comorbilidades y edad avanzada. En el I-PRESERVE las muertes NoCV en FEP eran incluso del doble que en FER (30 vs. 15%)7. No obstante, en nuestro estudio, la frecuencia de las comorbilidades fue muy alta en todos los pacientes, con independencia del grupo de FE al que pertenecieran (datos no mostrados), como corresponde a pacientes de medicina interna y con una edad media muy elevada. En otros estudios, como TIME-HF e I-PRESERVE, también es elevado el número de comorbilidades, en FER y, sobre todo, en FEP y conforme aumenta la edad de los pacientes5,7.
Las muertes NoCV más frecuentes fueron por infecciones. Se ha visto que las enfermedades respiratorias (infecciosas o no) son una de las causas más frecuentes de muerte NoCV en los pacientes con IC26 y, es más, las infecciones que provocan la muerte en IC son en su gran mayoría respiratorias27. En nuestro estudio los pacientes con IC y enfermedad pulmonar obstructiva crónica fallecían con más frecuencia y de causas NoCV, sobre todo en FEP, probablemente debido a la mayor susceptibilidad a presentar infecciones. Sin embargo, en otros estudios las neoplasias fueron las causantes del mayor porcentaje de muertes NoCV, quizás porque el seguimiento fue mayor, por el aumento de la incidencia de neoplasias de los pacientes con IC y por la cardiotoxicidad de los tratamientos3,6,7,16,24.
Además, la mortalidad NoCV también es necesario considerarla en FER. La mortalidad por causas NoCV en FER no fue tan elevada como en el estudio de Moliner et al.24, pero es probable que vaya aumentando por la mayor esperanza de vida y la disminución de las muertes CV.
Los factores predictores de mortalidad en nuestra cohorte varían según los grupos de FE, aunque algunos como edad, presión arterial sistólica y NYHA III-IV son comunes a todos. Comorbilidades como diabetes y anemia fueron solo predictoras independientes de mortalidad en FER. En estudios previos, la edad, sexo masculino, diabetes, enfermedad pulmonar obstructiva crónica, enfermedad coronaria previa y creatinina estaban asociados a un incremento de la mortalidad total11,28.
En cuanto a la evolución de la mortalidad por las distintas causas, los datos publicados son escasos. En el registro ATTEND, se establecieron 3períodos de seguimiento (0-180 días, 181-360 días y>360 días) y se vio que la mortalidad CV era más alta que la NoCV en todos los períodos, aunque las muertes CV iban descendiendo y las NoCV aumentando conforme transcurría el tiempo22. En nuestra cohorte los pacientes fallecían antes que en otros estudios, sobre todo en FER. Además de tener edad avanzada y muchas comorbilidades, todos nuestros pacientes se habían seleccionado durante ingresos hospitalarios, lo que podría explicar este dato. En TIME-CHF los pacientes fallecidos tenían con mayor frecuencia hospitalizaciones en los 60 días previos5. En REDINSCOR II se observó una tendencia a una mayor mortalidad en FEI en el primer mes y no se observaron diferencias a los 6 y 12 meses en los 3 grupos, pero no se analizó la distribución de las causas de muerte a lo largo del seguimiento13. En nuestra cohorte, de forma global, la mortalidad más precoz fue por IC en los 3 grupos, con diferencias significativas en FEI y FEP, con el resto de las causas. Debido al alto y precoz porcentaje de muertes por IC en los primeros meses tras el alta es fundamental, como recomiendan las guías de práctica clínica, realizar un seguimiento estrecho de los pacientes, a ser posible en unidades de IC, para reducir los reingresos y muertes CV. En los siguientes meses van aumentando de forma progresiva las muertes NoCV, como en el registro ATTEND, por lo que tampoco se debe olvidar desde el principio el manejo de las comorbilidades asociadas.
Respecto a las limitaciones del estudio, en primer lugar, no se incluyó a los pacientes que fallecieron en el ingreso índice. En segundo lugar, existió la dificultad en la recogida de la causa del fallecimiento de los pacientes fallecidos fuera de un centro sanitario. Esta información fue aportada por los familiares o cuidadores y algunas causas podrían resultar difíciles de catalogar. Además, la muestra de pacientes procede en exclusiva de servicios de medicina interna y, aunque no se han recogido los datos de fragilidad, esto podría aumentar la comorbilidad, la edad y, probablemente, las muertes NoCV. Sin embargo, el número de comorbilidades fue muy elevado en todos los grupos y se obtuvo un porcentaje de muertes NoCV que era incluso inferior al de otros estudios. Además, los pacientes se incluyeron en una hospitalización por IC, lo que puede aumentar el riesgo de eventos adversos (mortalidad y reingresos). En nuestra cohorte tampoco está incluida la proporción de pacientes con dispositivos implantados. Por último, no se han hecho mediciones seriadas de FE, por lo que no se pueden determinar los cambios dinámicos en ésta, en particular recuperando la FE. En concreto, no se determinó si los pacientes con FEP y FEI eran previamente FER, ni viceversa.
ConclusionesLas causas de muerte en pacientes con IC fueron diferentes dependiendo del tipo de FE. Los pacientes con FEI y FEP, por su elevada comorbilidad y mayor frecuencia de muerte NoCV, son los que más se beneficiarían de un manejo integral por parte de medicina interna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los investigadores que forman parte del Registro RICA. También nos gustaría agradecer al Centro Coordinador del Registro RICA, S&H Medical Science Service, por su labor de monitorización, apoyo logístico y administrativo, y al profesor Salvador Ortiz, de la Universidad Autónoma de Madrid y asesor estadístico de S&H Medical Science Service, por los análisis estadísticos de los datos presentados en este manuscrito.
Álvarez Rocha P., Aramburu-Bodas Ó., Arias Jiménez J.L., Carrascosa S., Cepeda J.M., García Campos A., González Franco A., Guisado Espartero M.E., Guzmán García M., León Acuña A., López Castellanos G., Lorente Furió O., Manzano L., Montero-Pérez-Barquero M., Ormaechea G., Quesada Simón M.A., Ruiz Ortega R., Salamanca Bautista M.P., Silvera G. y Trullàs J.C.