La criptococosis es una infección micótica oportunista con predilección por el sistema nervioso central. Sus manifestaciones oculares habitualmente derivan de una meningitis. Presentamos el caso de una paciente con diagnóstico de síndrome de inmunodeficiencia adquirida y meningitis por criptococo asociado a papilitis por criptococo y retinitis por citomegalovirus.
Cryptococcosis is an opportunist fungal infection with central nervous system predilection. Ocular manifestations are usually derived from meningitis. We present a case of a patient diagnosed with AIDS and cryptococcal meningitis associated with cryptococcal papillitis and cytomegalovirus retinitis.
La criptococosis es una infección oportunista producida por una levadura encapsulada, que se adquiere en forma inhalada y afecta más comúnmente a pacientes con alteración de la inmunidad celular1. De forma frecuente, produce compromiso pulmonar, y tiene predilección por el sistema nervioso central (SNC)2. Actualmente, su incidencia se encuentra en aumento, lo cual está en relación directa con el diagnóstico de síndrome de inmunodeficiencia adquirida (sida), y ahora representa una de las infecciones por hongos más importantes que amenazan la vida de estos pacientes3. Las manifestaciones oculares son de origen diverso y pueden ser consecuencia de la meningitis o también por una infección secundaria del globo ocular4–6.
La toxoplasmosis cerebral y la meningitis por criptococo son las causas más comunes de lesiones neuro-oftalmoló-gicas asociadas al sida si la terapia con antirretrovirales altamente activos no está disponible7. Las infecciones oportunistas del segmento posterior son en su mayoría debidas a un compromiso diseminado en pacientes con sida, y se manifiestan con más frecuencia como retinitis necrotizante o coroiditis focal o multifocal. Como enfoque general, los pacientes con conteos más bajos de CD4 y retinitis sin inflamación intraocular presentan en su mayoría infección por citomegalovirus (CMV) o necrosis reti-niana externa progresiva; asimismo, pacientes con retinitis asociada a inflamación intraocular y conteos más altos de CD4 se asocian a necrosis retiniana aguda, toxoplasmosis, sífilis o estadios tardíos de criptococosis8.
La retinitis por CMV se presenta más comúnmente en pacientes con conteos de CD4 por debajo a 50cel/mm3. Tiene 3 presentaciones: la más habitual es una necrosis hemorrágica confluente con bordes delimitables en la retina posterior y que progresa por contigüidad; una presentación menos frecuente es la indolente, donde hay una lesión granular en la retina periférica con hemorragias escasas y otra es la angeítis de rama.
Se describe el caso de una paciente de 25 años con antecedente de sida, dermatitis por varicela y meningitis por criptococo que presenta papilitis por criptococo asociada a retinitis por CMV.
Descripción del casoMujer de 25 años, con antecedente de sida diagnosticado durante hospitalización previa por criptococosis diseminada con compromiso del SNC, médula ósea y hemoculti-vos positivos, por lo cual recibió anfotericina B (AMB) por 14 días, siendo dada de alta con fluconazol (FLU) 400mg/ día y trimetropin/sulfametoxazol 160/800mg/día.
Dos meses más tarde, la paciente consulta a nuestra institución por erupción cutánea y dolor abdominal. La valoración inicial muestra esplenomegalia, pancitopenia, lesiones vesiculares y costrosas diseminadas en piel y edema de los nervios ópticos. Ante la sospecha de recaída de criptococosis por el antecedente previo, se inició AMB 0,8mg/kg/día por 2 semanas y luego, FLU 400mg/día, y se solicitó antígeno (capsular por látex) para criptococo que persiste positivo 1:32 diluciones. Por las lesiones en piel, se solicita biopsia, y más tarde son reportadas como varicela, por lo que se inicia aciclovir (se deja con FLU como profiláctico). Dada la presencia de edema de los nervios ópticos, se solicita evaluación por oftalmología.
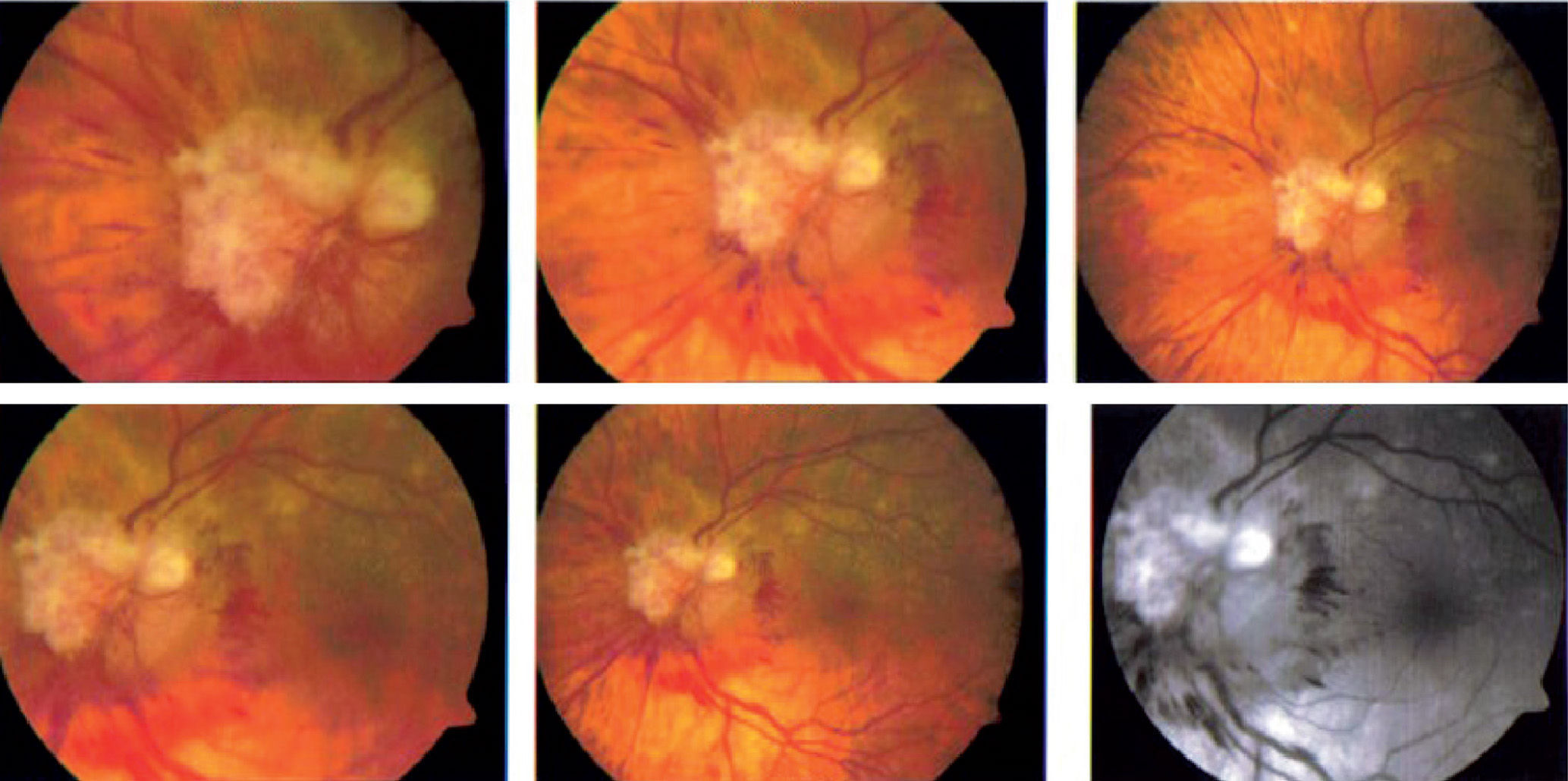
En la valoración oftalmológica inicial, se encontró una agudeza visual corregida de 20/50 en ambos ojos, edema de parpados del ojo izquierdo (OI) sin eritema, limitación para la abducción de ambos ojos y dolor para los movimientos oculares. Al fondo de ojo del ojo derecho, presentó edema del nervio y retina sin hallazgos. En OI, se evidenciaron hemorragias intrarretinianas pe ri papila res, nervio edematizado con lesiones blancas, puntiformes y perladas; hacia la periferia superior, presentaba lesiones planas blanquecinas, algunas confluentes, otras aisladas y puntiformes, sin bordes activos y sin borde de avanzada (fig. 1).
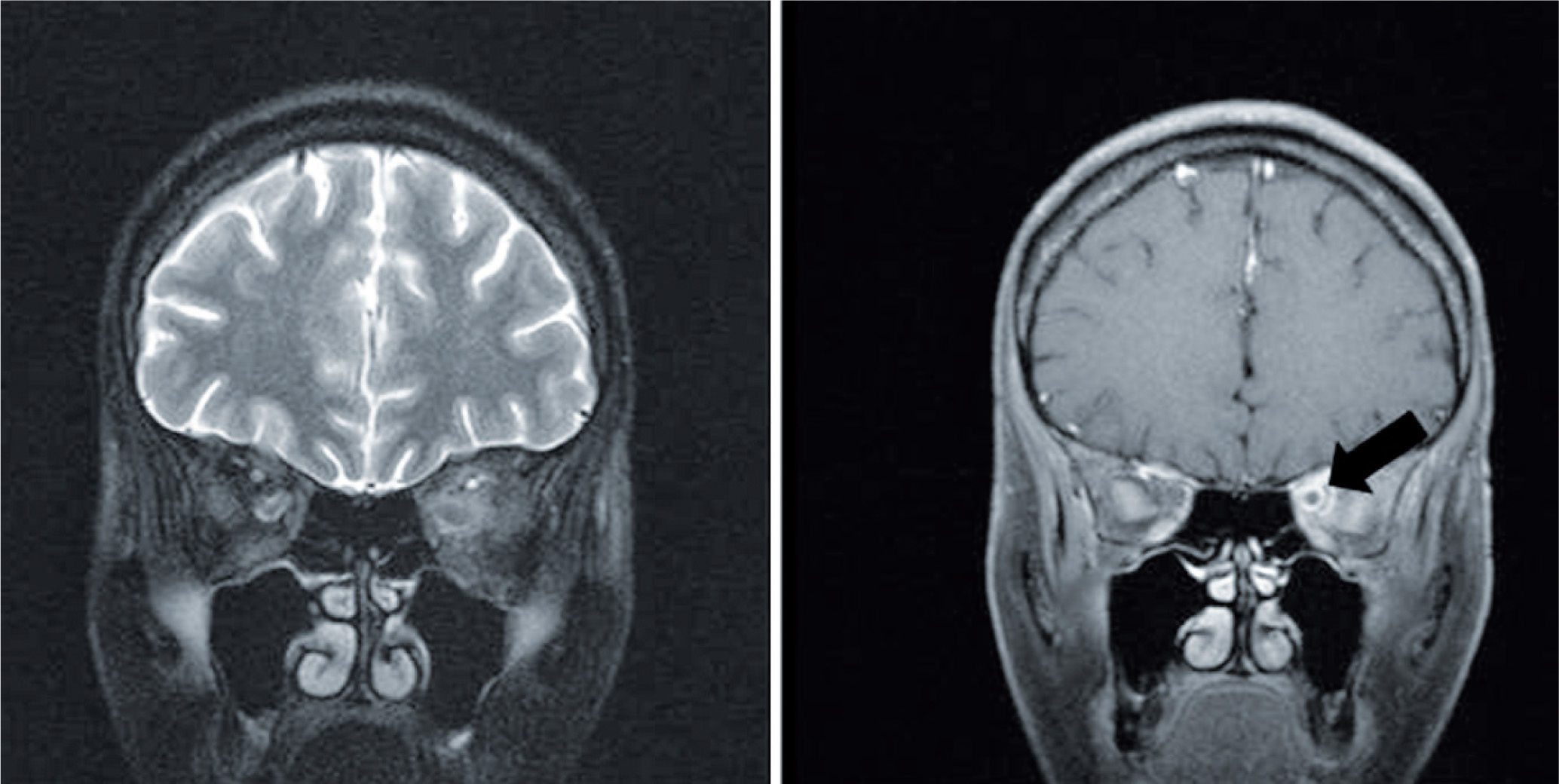
Ante estos hallazgos, se establecen como diagnósticos una retinitis activa por CMV (si bien no existían bordes activos ni de avanzada, la presencia de múltiples lesiones satélite sugería su actividad con presentación clínica clásica por lo que no se consideró pedir carga viral o prieba de reacción en cadena de la polimerasa) y papilitis por criptococo con compromiso orbitario en el OI, por lo cual se modifica la terapia cambiando el aciclovir que venía recibiendo por ganciclovir; además, se solicitó resonancia magnética nuclear de órbita del OI para caracterizar mejor el edema del parpado, la oftalmoparesia dolorosa y las lesiones del nervio no explicadas por CMV. Dicha resonancia magnética nuclear reporta engrosamiento difuso de la porción intraorbitaria e intraocular del nervio óptico, con edema de la grasa del espacio intraconal adyacente, y además, con contraste se aprecia captación de dicha estructura neural, así como de la grasa que lo rodea (fig. 2), lo que apoya el diagnóstico hecho clínicamente de papilitis con lesiones perladas que sugieren altamente criptococo; no se realizó punción lumbar nueva, sin embargo, no presentó signos de meningitis en el contexto del antígeno sérico positivo. Durante esta etapa ya se encontraba en la fase de inducción con AMB, por lo que no se modificó la terapia.
En la evaluación de control 8 días más tarde, se evidencia en el OI desaparición del edema palpebral, y en ojo derecho, se observa el edema del nervio óptico sin cambios y la aparición de 2 lesiones puntiformes no vistas antes en la retina y sin cambios en la periferia; en el OI, se observa menor edema del nervio y lesiones blancas peripapilares, además de lesiones atróficas redondeadas y pequeñas por toda la retina no vistas antes, con aumento de las hemorragias peripapilares (progresión de CMV). Al completar la fase de inducción, y por la mejoría clínica de las lesiones aun sin signos de meningitis, se continúa la fase de consolidación con FLU y se inician antirretrovirales (no había recibido antes): lamivudina, abacavir, lopinavir/ ritonavir.
Durante la hospitalización, la paciente presenta múltiples complicaciones: leucopenia, distonías por metoclo-pramida, episodios de hipotensión por insuficiencia suprarrenal, además de hipocalemia severa que obliga al paso de un catéter central para la reposición. La paciente desarrolla un neumotórax iatrogénico tras el procedimiento, por lo que requiere una toracostomía, posteriormente sepsis y, finalmente, fallece por falla respiratoria.
DiscusiónLos casos confirmados de criptococosis ocular son raros y la incidencia real es desconocida pues muchos de los diagnósticos definitivos se logran tras evaluaciones post mórtem o tras enucleación4. En nuestro caso, el diagnóstico presuntivo de criptococosis ocular se realizó basado en el antecedente confirmado de compromiso del SNC por criptococo sumado a la evidencia clínica del compromiso ocular.
Esta paciente evidencia compromiso en nervio y se presume que se desarrolla por extensión desde el SNC, dada la evidencia de compromiso neurológico, orbitario (oftalmoparesia dolorosa y edema palpebral) y la neuritis señalada. Este caso tiene la particularidad de presentarse con retinitis por CMV concomitantemente, y dicha asociación es inusual con reportes < 5%9.
Las manifestaciones oculares de la criptococosis son de origen diverso y pueden ser consecuencia de meningitis (papiledema, oftalmoplejía o atrofia óptica) como también por infección secundaria del globo ocular (coroiditis, retinitis, endoftalmitis)4,5,10. En el examen clínico, hasta un 40% de los pacientes presentan compromiso ocular. La infección secundaria del globo ocular se desarrolla por 2 rutas. Por contigüidad o extensión desde las meninges o del nervio óptico, o por siembra hematógena hacia la coroides y/o retina4,11,12.
En la criptococosis, cuando se compromete el segmento posterior los hallazgos pueden ir desde una reacción inflamatoria leve o nula hasta necrosis con cambios granulo-matosos; estos hallazgos incluyen edema de papila, hemorragias retinianas, infarto de las capas de fibras nerviosas, atrofia óptica, cicatrices o masas coriorretinales y lesiones brillantes retinianas o prerretinianas. El desprendimiento de retina también se ha descrito4. Aunque con frecuencia la criptococosis ocular ocurre de forma conjunta con una meningitis, los síntomas neuroftalmológicos pueden ser la manifestación clínica inicial de una forma diseminada de la enfermedad3,6. Aunque el síndrome de reconstitución inmunológica es una posibilidad ante una exacerbación de una infección oportunista, en este caso es menos probable, ya que no coincidió con la mejoría de la infección en el contexto de aumento en el conteo de CD4 y reducción de la carga viral (aún no se inicia la terapia antirretroviral por su condición clínica). La clínica tampoco sugiere esta presentación, ya que no se encontró vitreítis ni hemorragias densas peripapilares descritas en pacientes con síndromes de reconstitución inmunológica por criptococo13.
Actualmente, la AMB parenteral, sola o en asociación con 5 flucitosina ha mostrado resultados exitosos, aunque un 33% de los pacientes presenta mala respuesta a la terapia3,10. El tratamiento se divide en 3 fases: inicial (AMB + 5 flucitosina por 2 semanas), luego si el líquido cefalorraquídeo es esterilizado, entonces se continúa con la fase de consolidación (FLU por 8-10 semanas) y, finalmente, una fase prolongada de mantenimiento (FLU) que se podría suspender, luego de un año y conteos de linfocitos T CD4 > 100 cel/mm3 con conteos virales bajos o nulos, luego de la institución exitosa de la terapia con antirretrovirales altamente activos1,2. En Colombia, el acceso a la flucitosina es limitado, por lo que se debe considerar la AMB sola o en conjunto con FLU que han demostrado ser efectivas en otros estudios2. En general, la criptococosis ofrece un mal pronóstico, y la mayoría de pacientes con compromiso ocular presentan secuelas visuales irreversibles, y la mortalidad alcanza el 22%, cuando se asocia a meningitis3.
La paciente presentó lesiones en piel que fueron luego diagnosticadas como varicela. Aunque los herpes virus producen una retinopatía herpética necrotizante rápidamente progresiva, las lesiones no eran compatibles con esta presentación. Los 2 patrones clínicos más comunes de la retinopatía herpética necrotizante son la necrosis retiniana aguda (retinitis que compromete todas las capas, vitreítis, hemorragias, vasculitis) y la necrosis retiniana externa progresiva (retinitis de las capas externas, vitreítis mínima o ausente, sin hemorragias o vasculitis).
Aunque la terapia la terapia con antirretrovirales altamente activos ha disminuido los casos de infecciones oportunistas en los pacientes con sida, es posible encontrar infecciones poco comunes como la criptococosis con presentaciones atípicas o en asociación a otras como la retinitis por CMV.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.