La colitis ulcerosa (CU) es una enfermedad crónica caracterizada por periodos de actividad inflamatoria y remisión, que se extiende en grado variable de recto a colon proximal. Actualmente, la curación mucosa es considerada un objetivo a largo plazo en el manejo de la enfermedad inflamatoria intestinal, siendo la colonoscopia y sigmoidoscopia las herramientas recomendadas para su evaluación.
ObjetivoEvaluar la efectividad de estos procedimientos para determinar la presencia de actividad inflamatoria intestinal en el seguimiento de los pacientes con CU.
MétodosEstudio retrospectivo observacional que analizó las colonoscopias de seguimiento realizadas en pacientes con CU entre enero de 2021 y julio de 2023 por gastroenterólogos del Programa de Enfermedad Inflamatoria Intestinal de la Clínica Universidad de los Andes. Se comparó la actividad endoscópica e histológica en la región rectosigmoidea respecto a todo el colon. Se determinó la sensibilidad y especificidad mediante pruebas de concordancia y correlación.
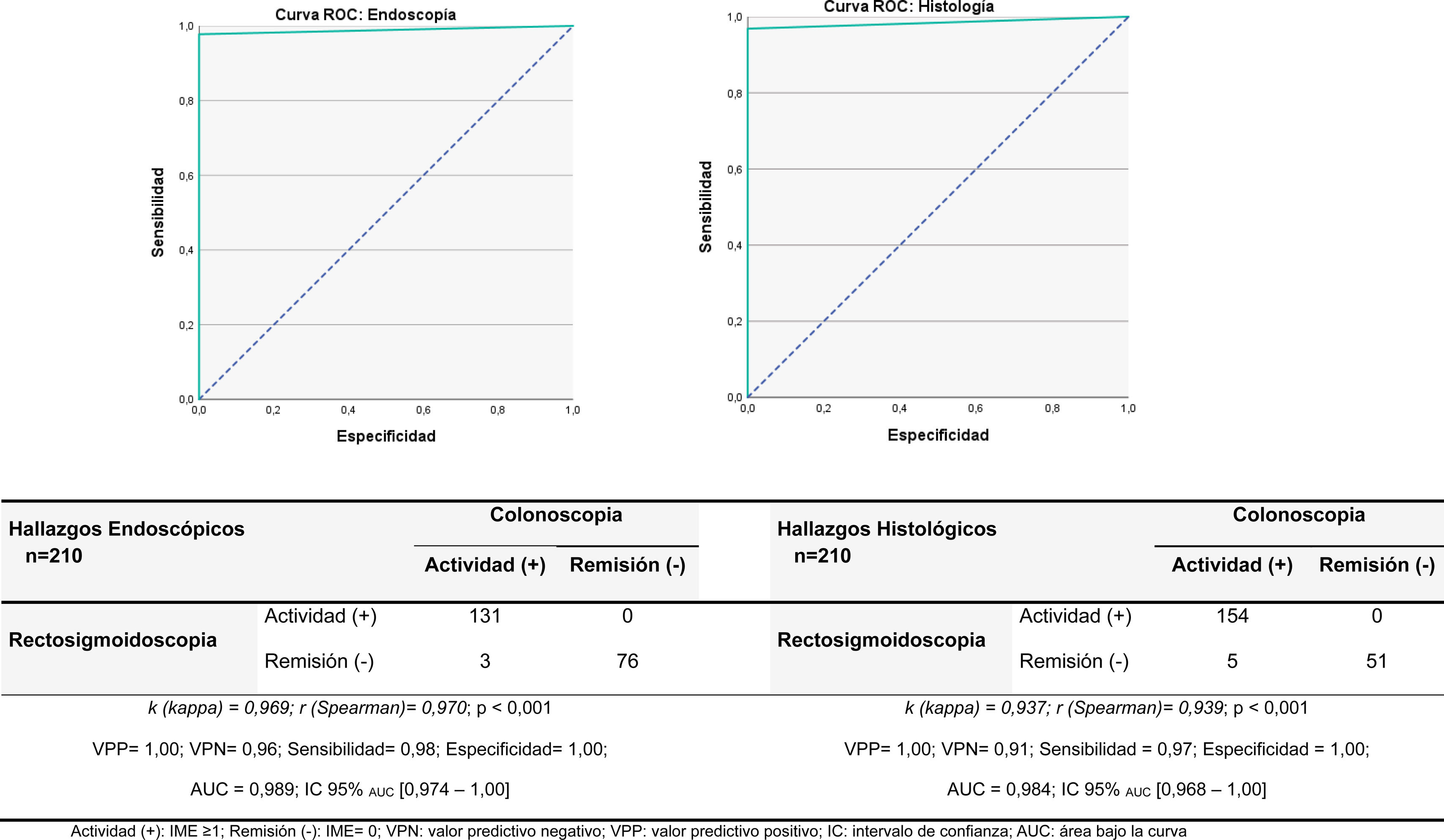
ResultadosUna muy buena concordancia y correlación se observó con respecto a los hallazgos endoscópicos, con un índice kappa de 0,97 y un coeficiente de Spearman de 0,97. El valor predictivo positivo (VPP) de la sigmoidoscopia para la actividad endoscópica fue de 1 y el valor predictivo negativo (VPN) fue de 0,96. En relación con la actividad histológica, la concordancia presentó un índice kappa de 0,94 y un coeficiente de Spearman de 0,94, con un VPP de la sigmoidoscopia para la actividad histológica de 1 y un VPN de 0,91.
ConclusiónEsta cohorte sugiere que la sigmoidoscopia es una opción costo-efectiva para evaluar la curación de la mucosa en pacientes con CU en remisión sintomática y de biomarcador. Sin embargo, la colonoscopia completa debe ser considerada en casos de discrepancias con el cuadro clínico o en el cribado del cáncer colorrectal.
Ulcerative colitis (UC) is a chronic disease characterized by periods of inflammatory activity and remission, which vary from the rectum to the proximal colon. Currently, mucosal healing is a long-term goal in the management of inflammatory bowel disease, with colonoscopy and sigmoidoscopy being the recommended tools for evaluation.
ObjectiveTo assess the effectiveness of both examinations in determining the presence of inflammatory activity in the follow-up of patients with UC.
MethodsRetrospective observational study analyzing colonoscopies performed as part of the follow-up of UC patients between January 2021 and July 2023 by gastroenterologists from the Inflammatory Bowel Disease Program at the Clínica Universidad de los Andes. The study compared endoscopic and histological activity observed in the rectosigmoid region with that found in the rest of the colon. Sensitivity and specificity were determined using concordance and correlations tests.
ResultsA very good concordance and correlation were observed regarding endoscopic findings, with a Kappa index of 0.97 and a Spearman coefficient of 0.97. The Positive Predictive Value (PPV) of sigmoidoscopy for endoscopic activity was 1, and the Negative Predictive Value (NPV) was 0.96. In relation to histological activity, the concordance had a Kappa index of 0.93 and a Spearman coefficient of 0.93, with a PPV of sigmoidoscopy for histological activity being 1 and an NPV of 0.91.
ConclusionThis cohort suggests that sigmoidoscopy is a cost-effective option for evaluating mucosal healing in UC patients in symptomatic and biomarker remission. However, complete colonoscopy should be considered in cases of discrepancies with the clinical picture or in colorectal cancer surveillance.
La colitis ulcerosa (CU) es una enfermedad crónica inmunomediada que forma parte del espectro de las enfermedades inflamatorias intestinales (EII). Su afectación varía en grado desde recto a colon proximal1, con periodos alternantes de activación y remisión de la actividad inflamatoria. Hasta finales de la década de los 90, el objetivo terapéutico principal para la EII, incluyendo la CU, consistía en alcanzar la remisión sintomática mediante un control adecuado de los síntomas. Sin embargo, el desarrollo y la aprobación de nuevas estrategias terapéuticas, como las terapias biológicas con diferentes mecanismos de acción y las nuevas moléculas pequeñas, han marcado un cambio en los objetivos del tratamiento, pasando de un enfoque centrado en el control de los síntomas a buscar la remisión de biomarcadores como la calprotectina fecal (CF), y la curación endoscópica. Este cambio en los objetivos terapéuticos contribuye a reducir la carga inflamatoria a largo plazo, el desarrollo de daño intestinal permanente y disminuir la discapacidad en los pacientes con EII2–4, lo que recalca la importancia de la colonoscopia en la monitorización del manejo de la CU.
La colonoscopia completa, que incluya la evaluación del íleon terminal, es fundamental para el diagnóstico, la determinación de la extensión y la evaluación de la gravedad de la actividad en la CU1,5. Recientemente, el Consenso de Objetivos Terapéuticos en la Enfermedad Inflamatoria Intestinal (STRIDE-II), ha destacado que la curación endoscópica del recto y el colon es un objetivo a largo plazo, requiriendo una evaluación endoscópica, que puede realizarse mediante sigmoidoscopia o colonoscopia3. Estudios han sugerido que la sigmoidoscopia podría ser suficiente en este contexto, dado que la mayor actividad inflamatoria se encuentra en el colon distal6–8. Sin embargo, otros autores no han podido confirmar estos resultados, ya que algunos pacientes con CU pueden presentar mayor actividad inflamatoria en el colon ascendente, lo que hace que la colonoscopia completa sea la herramienta más apropiada para evaluar la actividad inflamatoria en estos casos9,10.
Dado el escaso respaldo de evidencia y la falta de consenso con respecto al método endoscópico más apropiado para evaluar el objetivo de remisión endoscópica en pacientes con CU, el objetivo principal de este estudio fue determinar la efectividad de la sigmoidoscopia en comparación con la colonoscopia completa para evaluar la presencia de actividad inflamatoria intestinal en el seguimiento de pacientes con CU. Como objetivo secundario se evaluó la correlación entre la inflamación endoscópica e histológica observada en cada segmento colónico (colon ascendente, transverso, descendente y rectosigmoides) mediante la técnica endoscópica.
MétodosSe llevó a cabo un estudio retrospectivo observacional que analizó las colonoscopias de seguimiento realizadas a pacientes con CU entre enero de 2021 y julio de 2023 por gastroenterólogos pertenecientes al Programa de Enfermedad Inflamatoria Intestinal de la Clínica Universidad de los Andes.
Se incluyeron todas las colonoscopias con ileoscopia realizadas como seguimiento en pacientes con CU mayores de 15 años. El diagnóstico de CU se basó en el cuadro clínico, hallazgos endoscópicos, histológicos y de imágenes11. Se excluyeron las colonoscopias realizadas en pacientes con CU que tenían antecedentes de colangitis esclerosante, historia de cirugía colorrectal, infección por citomegalovirus, infección por Clostridioides difficile u otro entero patógeno al momento de realizar la colonoscopia o que estaban siendo sometidos a cribado de cáncer colorrectal.
Para evaluar la actividad de la enfermedad, se definió la remisión sintomática como un índice Mayo parcial (IMp) <2, con ninguna de las variables (frecuencia de las deposiciones sobre lo normal, presencia de sangre en las deposiciones, o evaluación médica) >12,3. La remisión del biomarcador se definió como una CF <250μg/g, la cual se evaluó durante los 30 días previos a la colonoscopia. La remisión endoscópica fue definida como un índice de Mayo endoscópico (IME) 0 y el índice de gravedad endoscópico de colitis ulcerosa (UCEIS) menor de 12,3. Se consideró el mayor compromiso endoscópico como el puntaje más alto para cada segmento en el área rectosigmoidea mediante sigmoidoscopia y, a su vez, para la colonoscopia, se definió como el puntaje más alto en todo el colon y región rectosigmoidea.
Los hallazgos histológicos se caracterizaron como remisión histológica (Geboes <2), compromiso crónico (presencia de cambios arquitecturales y disminución de las células calciformes), compromiso agudo (presencia de criptitis y abscesos crípticos) y compromiso mixto (agudo y crónico)12. La evaluación histológica se realizó mediante 4 biopsias tomadas del área que presentaba el mayor compromiso endoscópico en cada una de las áreas y aleatorizada cuando la mucosa se encontraba en remisión endoscópica (IME=0).
Este estudio fue aprobado por el Comité de Ética de la Universidad de los Andes (número: CEC2023017) y cumple con las guías éticas de la Declaración de Helsinki de 1975. Todos los pacientes incluidos firmaron el consentimiento informado antes de ingresar a este estudio.
Análisis estadísticoLas variables se describieron mediante frecuencias (porcentajes relativos y absolutos) y medidas de tendencia central (medianas y rangos), de acuerdo con la distribución no-normal de datos establecidos por la prueba de Kolmogorov-Smirnov. Los resultados de la actividad inflamatoria y los hallazgos endoscópicos fueron dicotomizados para establecer la sensibilidad y especificidad de las técnicas diagnósticas (siendo la colonoscopia el estándar de oro), a través del valor predictivo positivo (VPP), el valor predictivo negativo (VPN), y la proporción de concordancia observada (Cohen's kappa) y el coeficiente de correlación de Spearman. Las pruebas alfa de Krippendorff y de chi-cuadrado x2 fueron utilizadas para el análisis de relatividad de las variables ordinales y categóricas, correspondientes a las categorías del índice de Mayo (0 a 3) y los resultados histológicos (remisión, compromiso inflamatorio agudo, crónico o mixto [agudo y crónico]). Todos los valores de p<0,05 se consideraron estadísticamente significativos. El análisis estadístico fue realizado usando el software SPPS® versión 29.
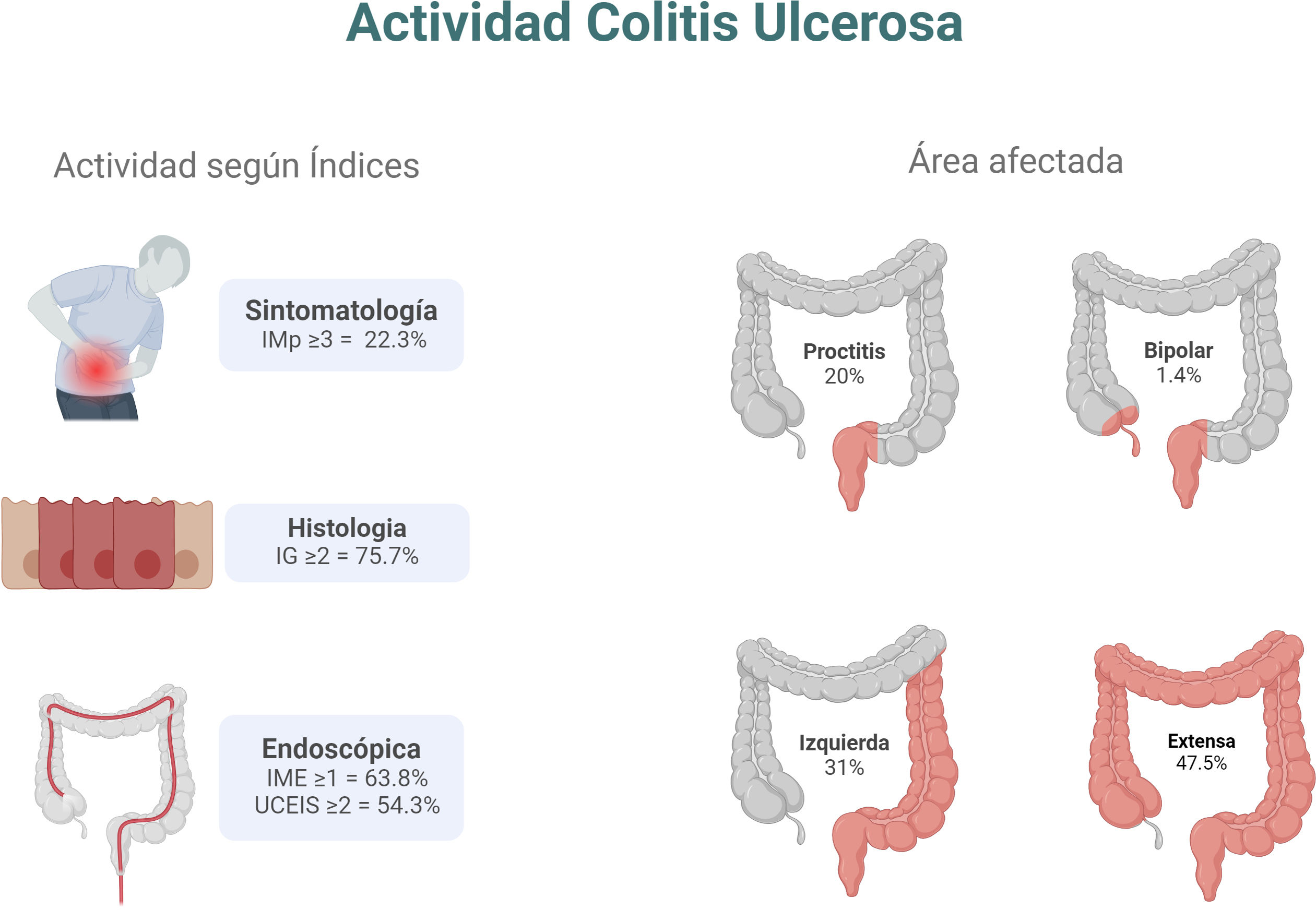
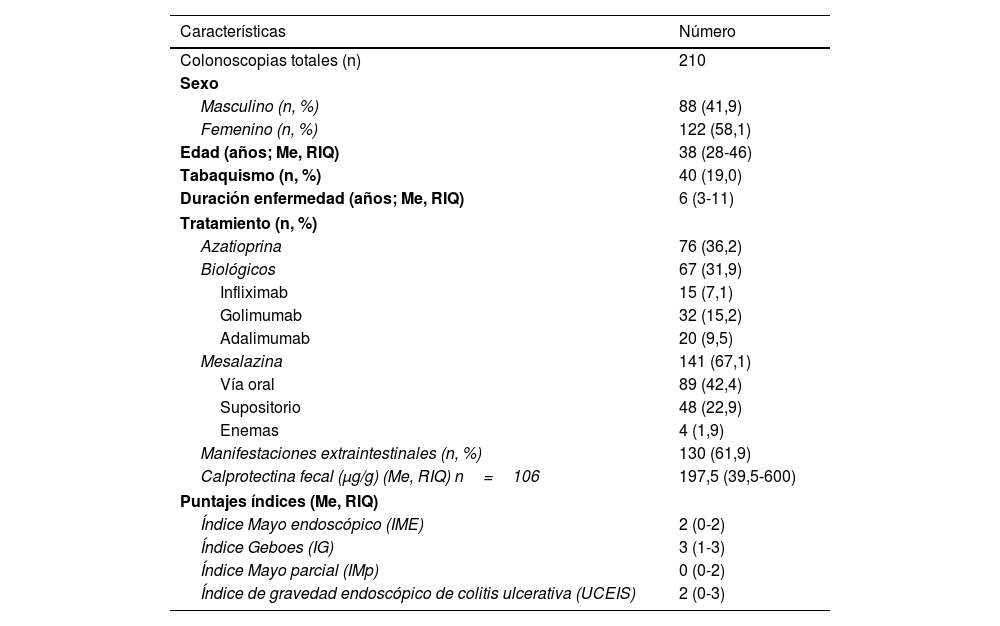
ResultadosCaracterización de la muestraSe analizaron un total de 228 colonoscopias de seguimiento realizadas en 187 pacientes con CU. De todos los procedimientos, 18 (7,9%) presentaron hallazgos endoscópicos que permitieron cambiar el diagnóstico a enfermedad de Crohn. Entre las 210 colonoscopias en las que se mantuvo el diagnóstico de CU, la edad media de estos pacientes al momento del procedimiento fue de 38 años (rango entre 15-72); el 58,1% eran mujeres y el 19% eran fumadores. Los tratamientos utilizados para la CU al momento del procedimiento fueron mesalazina (67,1%), tiopurínicos (azatioprina, mercaptopurina: 36,2%) y terapia biológica (31,9%). No se registraron complicaciones relacionadas con la colonoscopia (tabla 1). En cuanto a la extensión de la enfermedad, se observó mayor prevalencia de colitis extensa (47,5%) y colitis izquierda (31%). La evaluación sintomática pudo obtenerse en el 98% de los pacientes al momento de realizar la colonoscopia, de los cuales el 77,7% se encontraba en remisión sintomática. A diferencia de los hallazgos clínicos, endoscópicamente, el 36,2% de los procedimientos mostró la presencia de remisión endoscópica con un IME 0 (fig. 1).
Características basales de los 187 pacientes con colitis ulcerosa al momento de realizar las colonoscopias
| Características | Número |
|---|---|
| Colonoscopias totales (n) | 210 |
| Sexo | |
| Masculino (n, %) | 88 (41,9) |
| Femenino (n, %) | 122 (58,1) |
| Edad (años; Me, RIQ) | 38 (28-46) |
| Tabaquismo (n, %) | 40 (19,0) |
| Duración enfermedad (años; Me, RIQ) | 6 (3-11) |
| Tratamiento (n, %) | |
| Azatioprina | 76 (36,2) |
| Biológicos | 67 (31,9) |
| Infliximab | 15 (7,1) |
| Golimumab | 32 (15,2) |
| Adalimumab | 20 (9,5) |
| Mesalazina | 141 (67,1) |
| Vía oral | 89 (42,4) |
| Supositorio | 48 (22,9) |
| Enemas | 4 (1,9) |
| Manifestaciones extraintestinales (n, %) | 130 (61,9) |
| Calprotectina fecal (μg/g) (Me, RIQ) n=106 | 197,5 (39,5-600) |
| Puntajes índices (Me, RIQ) | |
| Índice Mayo endoscópico (IME) | 2 (0-2) |
| Índice Geboes (IG) | 3 (1-3) |
| Índice Mayo parcial (IMp) | 0 (0-2) |
| Índice de gravedad endoscópico de colitis ulcerativa (UCEIS) | 2 (0-3) |
n: frecuencia absoluta; %: frecuencia relativa porcentual; Me: mediana; RIQ: rango intercuartil.
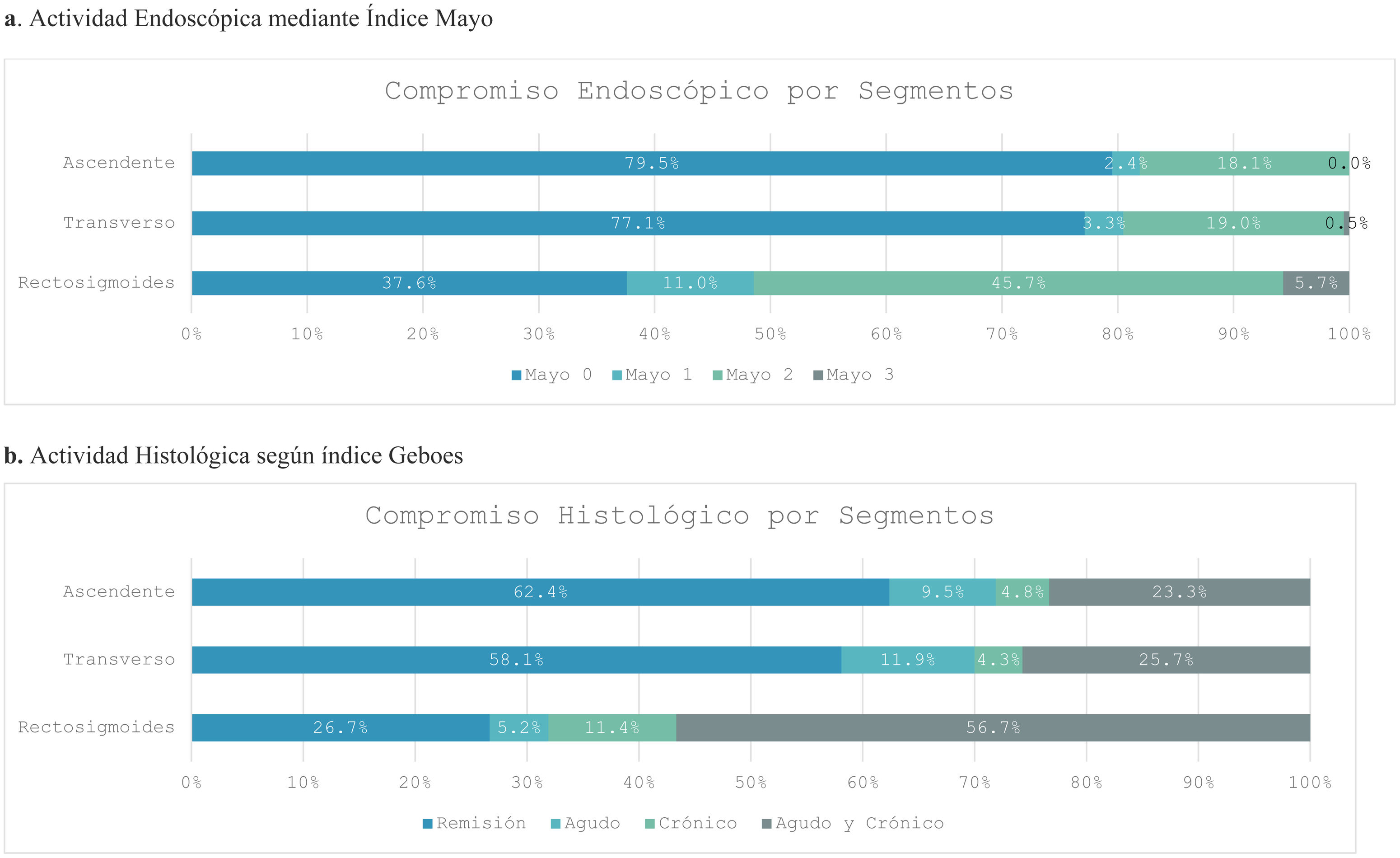
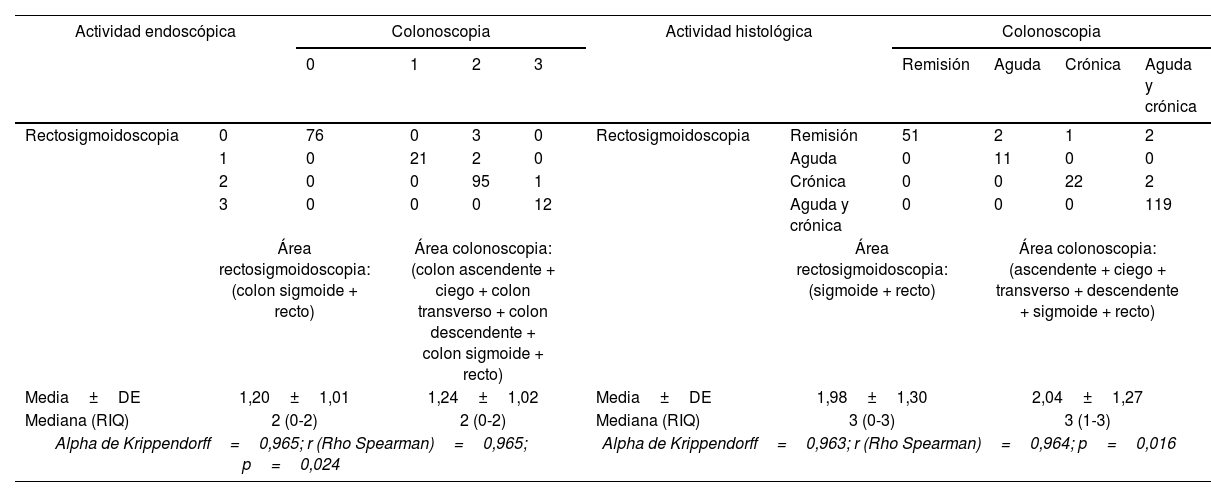
El IME 2 fue la actividad endoscópica observada con mayor frecuencia en la colonoscopia total y en el segmento rectosigmoideo, con frecuencias del 47,6% y 45,7%, respectivamente. En cuanto a los segmentos, el área rectosigmoidea mostró la mayor gravedad de la actividad inflamatoria en 12 procedimientos (IME 3; 5,7%), mientras que el colon ascendente presentó la mayor frecuencia de remisión endoscópica (IME 0; 79,5%). La distribución de la actividad endoscópica según el segmento evaluado se muestra en la figura 2a. El estado activo de la CU, confirmado mediante sigmoidoscopia y colonoscopia, fue consistente en 131 procedimientos, mientras que se observó la presencia de remisión endoscópica en 76 procedimientos. De manera similar, se observaron altas tasas de concordancia entre las técnicas endoscópicas con respecto a la gravedad de los hallazgos [α (Krippendorff's)=0,965, r (Spearman): 0,965, p=0,024] (ver tabla 2).
Análisis de concordancia entre colonoscopia y rectosigmoidoscopia: actividad endoscópica e histológica
| Actividad endoscópica | Colonoscopia | Actividad histológica | Colonoscopia | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | Remisión | Aguda | Crónica | Aguda y crónica | ||||
| Rectosigmoidoscopia | 0 | 76 | 0 | 3 | 0 | Rectosigmoidoscopia | Remisión | 51 | 2 | 1 | 2 |
| 1 | 0 | 21 | 2 | 0 | Aguda | 0 | 11 | 0 | 0 | ||
| 2 | 0 | 0 | 95 | 1 | Crónica | 0 | 0 | 22 | 2 | ||
| 3 | 0 | 0 | 0 | 12 | Aguda y crónica | 0 | 0 | 0 | 119 | ||
| Área rectosigmoidoscopia: (colon sigmoide + recto) | Área colonoscopia: (colon ascendente + ciego + colon transverso + colon descendente + colon sigmoide + recto) | Área rectosigmoidoscopia: (sigmoide + recto) | Área colonoscopia: (ascendente + ciego + transverso + descendente + sigmoide + recto) | ||||||||
| Media±DE | 1,20±1,01 | 1,24±1,02 | Media±DE | 1,98±1,30 | 2,04±1,27 | ||||||
| Mediana (RIQ) | 2 (0-2) | 2 (0-2) | Mediana (RIQ) | 3 (0-3) | 3 (1-3) | ||||||
| Alpha de Krippendorff=0,965; r (Rho Spearman)=0,965; p=0,024 | Alpha de Krippendorff=0,963; r (Rho Spearman)=0,964; p=0,016 | ||||||||||
DE: desviación estándar; RIQ=rango intercuartil.
La rectosigmoidoscopia se definió como la puntuación más alta para cada segmento en el área rectosigmoidea y la colonoscopia se definió como la puntuación más alta en todo el colon mediante IME (endoscopia) e IG (histológica).
De los 206 procedimientos con medición de la actividad sintomática, 160 colonoscopias mostraron remisión sintomática, de las cuales solo el 36,9% presentó remisión endoscópica (IME 0). Al considerar las colonoscopias en las que se observó un IME 0, todos los pacientes estaban en remisión sintomática. El análisis de la relación entre los hallazgos reveló diferencias significativas entre estos grupos (p<0,001), con una baja correlación entre IMp y el IME 0 (r=0,386; IC 95%: 0,263-0,496) y un coeficiente kappa de 0,271. También hubo una baja correlación entre el IMp y el IME 0 y 1 (r=0,459; IC 95%: 0,344-0,561) con un coeficiente kappa de 0,37. En cuanto al estado de remisión mediante el índice UCEIS, se observaron diferencias significativas respecto al IME 0 (p<0,001). Sin embargo, ambos índices mostraron una fuerte correlación (r=0,801; IC 95%: 0,746-0,845), lo que indica que no hay causalidad.
Hallazgos histológicosLa presencia de actividad histológica según el índice de Geboes (índice Geboes>2) fue observada en el 75,7% de los procedimientos en los que se diagnosticó CU. Por otro lado, entre los procedimientos que mostraron remisión endoscópica, solamente el 57,9% se encontraba en remisión histológica. Estimando la prevalencia por segmentos, el área rectosigmoidea fue la más afectada, con 154 procedimientos con actividad inflamatoria (73,3%), mientras que menos del 50% mostró actividad histológica en el colon transverso y ascendente (41,9% y 37,6%, respectivamente). La distribución de la actividad histológica según segmento se muestra en la figura 2b. En cuanto a la gravedad de los hallazgos histológicos (tabla 2), se observó compromiso mixto (agudo y crónico) en la mayoría de los procedimientos (123/210), mientras que la afectación aguda fue menos frecuente (13/210). Las técnicas endoscópicas mostraron concordancia en 152 procedimientos en cuanto a actividad histológica y 51 en cuanto a remisión histológica. La consistencia de las puntuaciones de Geboes entre sigmoidoscopia y colonoscopia fue muy buena en cuanto a la actividad histológica encontrada en ambas técnicas [α (Krippendorff's)=0,963, r (Spearman): 0, 964, p=0,016].
Al evaluar la correlación entre el IME y el índice Geboes, se observó una correlación moderadamente positiva entre los hallazgos de actividad endoscópica e histológica tanto en la evaluación del área rectosigmoidea (r=0,678) como en la evaluación colonoscópica (r=0,657). De igual manera, se observó una correlación positiva con respecto a la remisión mediante UCEIS (r=0,528; IC 95%: 0,423-0,619).
BiomarcadorLos niveles de CF se registraron en 106 procedimientos, con valores entre 2 y 3.000μg/g (Me=197μg/g), de los cuales, el 52% presentó valores <250μg/g (tabla 1). En los procedimientos donde la CF era >250μg/g (n=51), se observó actividad inflamatoria endoscópica e histológica en el 92,1% y el 96% de los casos, respectivamente. En cuanto a los hallazgos endoscópicos en procedimientos con niveles de CF>250μg/g), solo el 4,7% presentó un IME 0 en el área rectosigmoidea, mientras que todos presentaron actividad inflamatoria endoscópica en colon ascendente y/o transverso.
Efectividad de las técnicas diagnósticas sobre la actividad inflamatoria colónicaLa rectosigmoidoscopia mostró una sensibilidad del 98% y una especificidad del 100%, junto con una excelente concordancia y correlación para los hallazgos endoscópicos (k=0,969; r=0,970) en comparación con la colonoscopia. Asimismo, para los hallazgos histológicos, presentó una alta sensibilidad (97%) y especificidad (100%), así como una muy buena concordancia y correlación (k=0,937; r=0,939) respecto a la colonoscopia completa (fig. 3).
DiscusiónDe acuerdo con las guías actuales, la sigmoidoscopia podría ser suficiente para evaluar la actividad y gravedad de la inflamación en el seguimiento de pacientes con CU3. En nuestro estudio, se confirma una alta concordancia de IME y UCEIS entre la colonoscopia y la sigmoidoscopia, sugiriendo que este último procedimiento endoscópico podría ser adecuado en la evaluación de la actividad inflamatoria en pacientes con CU.
Al tomar una decisión sobre qué técnica utilizar, se deben considerar los beneficios de la sigmoidoscopia respecto de la colonoscopia total. En primer lugar, la sigmoidoscopia es un procedimiento más seguro. Aunque no se informaron eventos adversos en esta cohorte durante la colonoscopia, la literatura ha demostrado que en individuos sanos que se someten a este procedimiento como pesquisa de cáncer colorrectal, pueden ocurrir tasas de complicaciones graves como sangrado o perforación en hasta el 3% del total de colonoscopias en comparación con el 0,2 al 0,3% en las sigmoidoscopias13. En pacientes con CU, debido a la presencia de actividad inflamatoria, las tasas de complicaciones pueden ser mayores (aunque no significativas), alcanzando el 1,17% versus el 0,96% en la población general14. Otra ventaja de la sigmoidoscopia es su menor costo y el hecho de que lleva menos tiempo en realizarla en comparación con la colonoscopia total. Sin duda, estas ventajas podrían mejorar la adherencia al seguimiento del tratamiento en función de los objetivos a alcanzar2,3, un indicador que presenta bajas tasas de ejecución en estudios publicados recientemente15,16.
La literatura ha mostrado resultados contradictorios sobre la utilidad de la sigmoidoscopia en el seguimiento de pacientes con CU6–10, lo que complica las decisiones clínicas sobre si realizar una colonoscopia completa o una sigmoidoscopia para evaluar la actividad inflamatoria en pacientes con CU que se encuentran en tratamiento. Un estudio multicéntrico que incluyó 500 colonoscopias en 333 pacientes con CU mostró una alta concordancia entre sigmoidoscopia y colonoscopia con un índice de kappa de 0,89 y de Spearman de 0,9, con un valor de p<0,018. Otros estudios han descrito que la discordancia de la actividad endoscópica e histológica cuando comparamos la sigmoidoscopia versus colonoscopia es muy baja, siendo del 3,7% y 5%, respectivamente, lo que confirma el papel de la sigmoidoscopia en el seguimiento de pacientes con CU6. Sin embargo, Kato et al., en un estudio que incluyó colonoscopias de 545 pacientes con CU, observaron que el 27% tenía mayor actividad inflamatoria en el colon ascendente, limitando la utilidad de la sigmoidoscopia9. No obstante, esta conclusión debe tomarse con cautela dada la inclusión de pacientes con el primer brote de actividad inflamatoria donde una evaluación de todo el colon e íleon es fundamental para un diagnóstico correcto de la EII, su extensión y gravedad.
Los resultados de este estudio evidencian la diferencia al evaluar el compromiso endoscópico e histológico por segmentos del colon. Al analizar la actividad inflamatoria endoscópica mediante el IME y el UCEIS, se observó que el área rectosigmoidea fue el segmento más afectado y el que tuvo la mayor gravedad inflamatoria, con un 5,7% de los procedimientos clasificados como IME 3, hallazgos consistentes con lo reportado por otros autores6,7. Por otra parte, a diferencia de lo mostrado por Park et al.8, nuestro estudio muestra que la concordancia entre la sigmoidoscopia y colonoscopia se mantuvo alta en pacientes con antecedentes de colitis extensa antes de realizar el procedimiento endoscópico.
La terapia oral, subcutánea e intravenosa podría inducir en algunos pacientes con CU solo una remisión endoscópica segmentaria con la persistencia de áreas de actividad inflamatoria en parche17. En nuestro estudio el uso de mesalazina vía oral, tiopurínicos y terapia biológica anti-TNF no afectó la concordancia endoscópica entre colonoscopia y sigmoidoscopia. Por otra parte, dado que la mesalazina en supositorio es un tratamiento tópico, podría afectar la visualización de la actividad inflamatoria al momento de realizar una sigmoidoscopia. Sin embargo, en nuestro estudio, la terapia tópica no afectó la alta concordancia endoscópica entre colonoscopia y sigmoidoscopia. Una explicación a estos resultados es que en este estudio se agrupó el colon en tres segmentos (colon ascendente, transverso y rectosigmoides), de tal manera que el área evaluada en la sigmoidoscopia incluyó recto, sigmoides y parte del colon descendente. Solo el 3,7% de los procedimientos mostraron inflamación en el colon ascendente y/o transverso (IME 2 y 3) sin observar actividad inflamatoria en el área rectosigmoidea (IME 0).
Es fundamental considerar el escenario clínico al determinar el procedimiento endoscópico más adecuado para evaluar la presencia de actividad inflamatoria en pacientes con CU. Aproximadamente, del 25 al 30% de los pacientes con proctitis o colitis izquierda muestran una extensión de su enfermedad durante el seguimiento18,19. Se recomienda realizar una colonoscopia completa en pacientes con antecedentes de proctitis o CU izquierda si el cuadro clínico (por ejemplo, presencia de diarrea, sangre violácea en las deposiciones) sugiere una extensión de la enfermedad o si los hallazgos en la sigmoidoscopia no concuerdan con el nivel de CF. Si bien en nuestro estudio no se incluyó pacientes con CU y colangitis esclerosante primaria, estudios han demostrado que estos pacientes pueden presentar una distribución inusual, donde la mucosa rectal puede estar preservada20,21 y el compromiso inflamatorio puede ser más prominente en el colon ascendente22. Por otra parte, el número de colonoscopias completas inicialmente incluidas en el estudio se redujo en 18 procedimientos, lo que representa un cambio de diagnóstico del 7,9% a enfermedad de Crohn, una proporción similar a la descrita en la literatura, donde se reporta un cambio de diagnóstico de hasta un 10% en pacientes inicialmente diagnosticados con CU durante un seguimiento de 1 a 5 años23. Es importante destacar que, de los 18 procedimientos excluidos, 6 mostraron niveles elevados de CF (≥250μg/g) dentro del mes de realizar la colonoscopia. Estos resultados confirman la necesidad e importancia de realizar una colonoscopia completa cuando los hallazgos en la sigmoidoscopia no concuerdan con el cuadro clínico o los niveles de CF. Finalmente, una colonoscopia completa, idealmente en remisión sintomática y de biomarcador, debe ser el procedimiento de regla a realizar como cribado de cáncer colorrectal en pacientes con EII (CU y enfermedad de Crohn)24.
Dentro de las fortalezas del estudio encontramos, en primer lugar, el alto porcentaje de registro de la actividad sintomática medida a través del IMp (98%) al momento de realizar la colonoscopia. Esto permite una comparación entre lo reportado por los pacientes y los resultados endoscópicos medidos por el IME y el UCEIS, reflejando posibles variables adicionales que podrían influir en la percepción de los pacientes, como son la presencia de otros síntomas inherentes a la enfermedad como el dolor y/o el malestar abdominal o la urgencia fecal. Por ejemplo, en el 39% de los procedimientos en que existía remisión sintomática, aún se detectaba actividad inflamatoria endoscópica, confirmando la discrepancia entre los resultados reportados por el paciente (PRO) y la actividad inflamatoria25,26, así como la necesidad de utilizar mediciones objetivas como son los biomarcadores (CF) y los procedimientos endoscópicos. En segundo lugar, se evaluaron dos índices endoscópicos sugeridos para el manejo de pacientes con CU (IME y UCEIS)2,3. Estos resultados mostraron que el UCEIS podría predecir de manera más confiable la remisión endoscópica que el IME. Esto coincide con los reportes previos que sugieren que UCEIS podría ser un mejor predictor de riesgo de recaída de la actividad inflamatoria y de la necesidad de colectomía en comparación con el IME27,28. Por último, cabe destacar la experiencia de los autores. Dentro de la cohorte estudiada, se realizaron mediciones y seguimientos a un mismo paciente, el cual fue evaluado por cualquiera de los gastroenterólogos del Programa de Enfermedad Inflamatoria Intestinal de la Clínica Universidad de los Andes, reflejando la concordancia intraevaluador y la estandarización de los procesos tanto en las evaluaciones clínicas como endoscópicas. Estudios han demostrado una correlación adecuada, aunque no perfecta, entre diferentes endoscopistas cuando se utilizan el IME o UCEIS en pacientes con CU29, destacando una mejor correlación para este último índice30.
Sin embargo, es importante considerar las limitaciones de este estudio, como el diseño retrospectivo y unicéntrico, lo que puede limitar su representatividad para la población general. Segundo, el registro de CF no se realizó en todos los procedimientos, y no se consideraron variables que puedan interferir en la evaluación sintomática, aspectos relevantes para investigaciones futuras. Finalmente, las colonoscopias no fueron evaluadas por un lector central, sino realizadas por diferentes operadores, por lo que no se puede descartar el sesgo de observador. Sin embargo, como se ha mencionado anteriormente, todos los gastroenterólogos que realizaron los procedimientos son integrantes del Programa de Enfermedad Inflamatoria Intestinal y utilizan los mismos criterios en sus informes, lo que reduce la variabilidad interobservador.
En conclusión, en pacientes con CU en remisión sintomática y de biomarcadores (CF), la sigmoidoscopia podría ser una opción costo-efectiva para evaluar la curación mucosa (remisión endoscópica e histológica) en comparación con la colonoscopia total. Sin embargo, en casos donde los hallazgos encontrados en la sigmoidoscopia no son concordantes con el cuadro clínico o los biomarcadores, o en situaciones como pacientes con CU y colangitis esclerosante primaria o en el cribado del cáncer colorrectal, se debería optar por una colonoscopia completa, idealmente con ileoscopia. Estudios multicéntricos con un mayor número de pacientes ayudarán a validar estas recomendaciones y a entender mejor la utilidad de cada procedimiento en diversos contextos clínicos.
FinanciaciónEste estudio fue realizado sin fondos.
Conflicto de interesesLos autores declaran no tener conflictos de intereses en la realización de este artículo.
Karin Herrera agradece al Programa de Excelencia «Nutrición y Ciencias de los Alimentos» de la Universidad de Granada.