La dispepsia funcional (DF) es un trastorno del eje intestino-cerebro caracterizado por síntomas de saciedad precoz, plenitud posprandial y epigastralgia, cuyo diagnóstico es clínico a través de los criterios Roma IV. Se diferencian 2 subtipos: síndrome de malestar posprandial y síndrome del dolor epigástrico. Es un trastorno frecuente en pediatría, con una prevalencia entre el 5% y el 10% de la población adolescente1, difícil de diagnosticar y tratar por la escasez de guías y pautas claras de actuación en pediatría, ya que aunque existen guías internacionales acerca del manejo de la dispepsia en adultos2, no son extrapolables a población pediátrica, existiendo guías orientadas al dolor abdominal funcional pediátrico, no dirigidas específicamente a la DF3. Esto supone un elevado coste de atención sanitaria, además del impacto sobre la calidad de vida de los pacientes.
Con la finalidad de conocer la práctica clínica habitual en nuestro medio, entre enero y marzo de 2023 se realizó un estudio transversal, descriptivo, mediante encuesta online a los 406 miembros de la Sociedad Española de Gastroenterología, Hepatología y Nutrición Pediátrica, obteniéndose un total de 85 respuestas (tasa de respuesta de 20%). La encuesta constaba de 13 preguntas acerca del diagnóstico y tratamiento de la DF en pediatría.
Un 21% de los profesionales (n=18) siempre clasificaba el subtipo de DF al diagnóstico, por un 47% (n=40) que lo hacía solo en ocasiones y un 31% (n=27) que no lo hacía nunca. Del mismo modo, un 55% (n=47) trata de forma distinta los diferentes tipos de dispepsia, por el 44% (n=38) que no lo hace.
En cuanto al proceso diagnóstico un 78% (n=58) considera la realización de endoscopia digestiva superior como primera elección en caso de realizar alguna prueba complementaria. El 68% (n=52) solicita endoscopia solo en aquellos pacientes en los que fracasa el tratamiento inicial, un 28% (n=24) nunca la realiza si no hay otros datos de alarma y solo un 3,5% (n=3) realiza endoscopia a todos los pacientes antes del diagnóstico de DF. El 43% de los profesionales (n=37) estimaba que menos del 25% de sus pacientes tenía realizada una endoscopia, mientras que el 22% (n=19) estimaba que se había realizado a más del 50% de sus pacientes.
El 64% (n=55) de la muestra se plantea realizar en algún momento un despistaje de Helicobacter pylori, por un 35% (n=30) que no lo realiza en ausencia de datos de alarma (no se preguntó la forma de hacer este despistaje). En caso de objetivarse H. pylori el 9% de los profesionales (n=8) realiza tratamiento erradicador en todos los casos, independientemente de los hallazgos endoscópicos.
El 48% (n=40) no realiza pH-metría a los pacientes con DF subtipo ardor epigástrico y el 38% (n=32) tampoco considera necesaria la realización de un estudio de vaciamiento gástrico. El resto solo plantea realizar estas pruebas en caso de fracaso del tratamiento inicial.
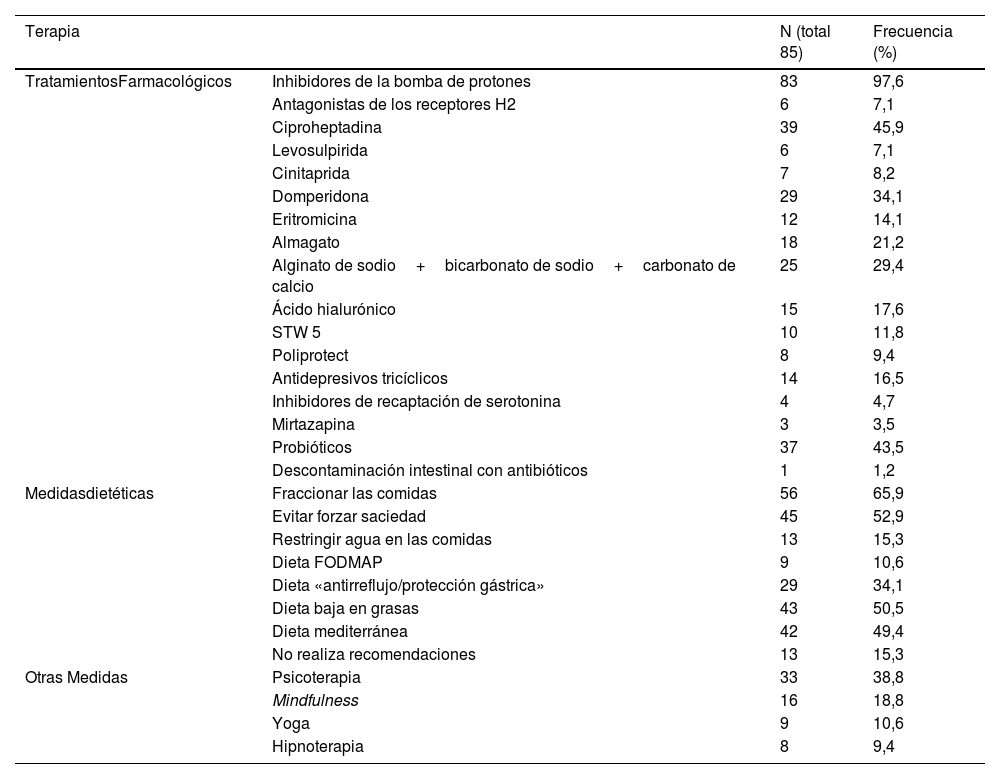
Los fármacos más utilizados por los profesionales son: los inhibidores de la bomba de protones por el 97% (n=83), la ciproheptadina por el 45% (n=39) y los probióticos por el 43% (n=37). El resto de las intervenciones terapéuticas utilizadas se reflejan en la tabla 1.
Terapias más frecuentemente utilizadas en la dispepsia funcional
| Terapia | N (total 85) | Frecuencia (%) | |
|---|---|---|---|
| TratamientosFarmacológicos | Inhibidores de la bomba de protones | 83 | 97,6 |
| Antagonistas de los receptores H2 | 6 | 7,1 | |
| Ciproheptadina | 39 | 45,9 | |
| Levosulpirida | 6 | 7,1 | |
| Cinitaprida | 7 | 8,2 | |
| Domperidona | 29 | 34,1 | |
| Eritromicina | 12 | 14,1 | |
| Almagato | 18 | 21,2 | |
| Alginato de sodio+bicarbonato de sodio+carbonato de calcio | 25 | 29,4 | |
| Ácido hialurónico | 15 | 17,6 | |
| STW 5 | 10 | 11,8 | |
| Poliprotect | 8 | 9,4 | |
| Antidepresivos tricíclicos | 14 | 16,5 | |
| Inhibidores de recaptación de serotonina | 4 | 4,7 | |
| Mirtazapina | 3 | 3,5 | |
| Probióticos | 37 | 43,5 | |
| Descontaminación intestinal con antibióticos | 1 | 1,2 | |
| Medidasdietéticas | Fraccionar las comidas | 56 | 65,9 |
| Evitar forzar saciedad | 45 | 52,9 | |
| Restringir agua en las comidas | 13 | 15,3 | |
| Dieta FODMAP | 9 | 10,6 | |
| Dieta «antirreflujo/protección gástrica» | 29 | 34,1 | |
| Dieta baja en grasas | 43 | 50,5 | |
| Dieta mediterránea | 42 | 49,4 | |
| No realiza recomendaciones | 13 | 15,3 | |
| Otras Medidas | Psicoterapia | 33 | 38,8 |
| Mindfulness | 16 | 18,8 | |
| Yoga | 9 | 10,6 | |
| Hipnoterapia | 8 | 9,4 | |
En el 97% de los casos la enfermedad es valorada por el gastroenterólogo, apoyándose hasta en un 54% (n=46) en psicología/psiquiatría, siendo la implicación de otras especialidades anecdótica (rehabilitación, nutricionista o trabajo social: 2,4%).
Hasta un 38% (n=33) entrega material gráfico explicativo sobre la enfermedad a los pacientes, por un 61% que no lo hace nunca (n=52).
El diagnóstico de DF se basa inicialmente en criterios clínicos1, en ausencia de datos de alarma, a pesar de lo cual se realizan un gran número de pruebas a estos pacientes, particularmente endoscopias. Asimismo, probablemente se esté sobretratando el H. pylori en contra de las guías actuales, que no recomiendan la estrategia test and treat en pediatría4. Se ha observado también poca homogeneidad en el tratamiento médico y opciones dietéticas, probablemente por la escasa evidencia de tratamientos realmente eficaces5.
A pesar de la baja tasa de respuestas y no haberlas estratificado por nivel de complejidad del centro de trabajo, se objetiva una gran heterogeneidad en el manejo de la DF. Sería interesante la elaboración de recomendaciones de práctica clínica que permitan unificar el manejo de nuestros pacientes.
FinanciaciónEste estudio no ha recibido financiación.
Pablo Ferrer González. Hospital de la Fe, Valencia.
Carmen Jovani Casano. Hospital General de Castellón.
Eva Martínez-Ojinaga Nodal. Hospital Universitario de La Paz, Madrid.
Etna Masip Simó. Hospital Universitario La Fe, Valencia.
Manuel Molina Arias. Hospital Universitario de La Paz, Madrid.
Melinda Moriczi. Hospital Torrecárdenas, Almería.
Sergio Pinillos Pisón. Grupo Quirónsalud Territorial de Barcelona.