El ictus es una emergencia médica y también en ocasiones quirúrgica. Es imprescindible conseguir que tanto la población como los sanitarios reconozcamos que estamos ante una emergencia y le demos la misma importancia que a un infarto agudo de miocardio (IAM) o a un traumatismo. La mayoría de los pacientes no reciben un tratamiento adecuado debido a que llegan demasiado tarde al hospital.
Los hospitales capacitados para atender ictus deberían contar con un equipo experto en ictus y disponer de la posibilidad de realizar tomografías axiales computarizadas (TAC) las 24 h del día. Lo ideal sería que contasen con una unidad de ictus1.
Ante la sospecha de encontrarnos ante un paciente con un ictus es prioritario su traslado lo antes posible al centro hospitalario de referencia, dado que existe un estrecho margen de actuación desde el momento de instauración del ictus hasta el momento en que se puede realizar la trombólisis (3 h), obviamente si es isquémico. La excepción la forman aquellos pacientes con demencia incapacitante previa, enfermedad terminal o deseo expreso de no querer ingresar en el hospital2.
Tratamiento extrahospitalario del paciente con sospecha de ictus2,3
Inicialmente se procede a realizar una breve historia clínica preguntando al paciente o al acompañante la hora de comienzo y los síntomas que presenta, así como los antecedentes de otros episodios similares, traumatismos craneales recientes, factores de riesgo cardiovascular, cardiopatías, medicación concomitante, consumo de drogas, anticonceptivos o terapia hormonal sustitutiva.
A continuación, o simultáneamente, se procede a realizar el examen inicial del paciente, que es similar al que se realiza ante cualquier emergencia médica, comenzando por la permeabilidad de la vía aérea, la función respiratoria y el aparato circulatorio. Se deben determinar la presión arterial, la frecuencia cardíaca y la saturación de oxígeno en sangre mediante pulsioximetría. Después, se procede a realizar una exploración neurológica básica.
Simultáneamente, se debe obtener una vía venosa y medir la temperatura corporal, por la posibilidad de que haya hipertermia acompañante. También es aconsejable realizar una determinación de glucemia capilar, con el fin de descartar una hipoglucemia o detectar una hiperglucemia excesiva.
Es conveniente la realización de un electrocardiograma, debido a la alta frecuencia de enfermedades cardíacas en los pacientes con ictus, como pueden ser una fibrilación auricular o un IAM concomitante, que pueden haber originado el émbolo, y en el caso del IAM además contraindicaría la trombólisis. En los casos en que existen alteraciones electrocardiográficas es conveniente monitorizar al paciente. El traslado al hospital debe realizarse con el paciente en reposo absoluto, en decúbito y con la cabecera elevada a 45°. Una vez que el paciente llega al hospital es imprescindible completar el estudio diagnóstico de manera inmediata (tabla 1).
Tratamiento de complicaciones agudas2,3
Hemorragia cerebral
En caso de que sospeche la presencia de hemorragia cerebral o cerebelosa debe derivarse al paciente a un centro que posea unidad de neurocirugía para valorar la necesidad de evacuación quirúrgica4. Los pacientes con hemorragia subaracnoidea deben ser tratados por el neurocirujano, y valorar la necesidad de tratamiento endovascular o quirúrgico e instaurar tratamiento con nimodipino oral: 240 mg al día o intravenoso, 1-2 mg/h, para la prevención de vasospasmo5.
Insuficiencia respiratoria
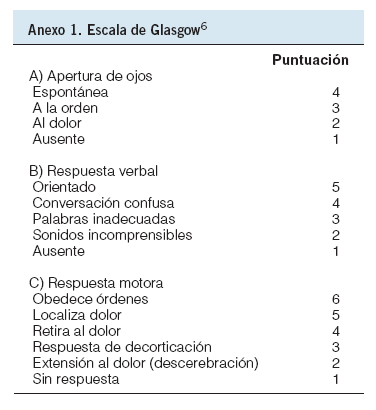
En el caso de que el paciente esté inconsciente (escala de Glasgow ¾ 8; anexo 1)6 es conveniente intubarlo. En caso de que exista hipoxemia (Sat O2 < 92%) debe de administrarse oxígeno (2 a 4 l por minuto en gafas nasales o 35-50% con mascarilla)7.
Arritmias
En caso de que existan debe monitorizarse al paciente, y su tratamiento es el habitual utilizando fármacos antiarrítmicos, cardioversión o marcapasos si fuera necesario.
Alteraciones de la presión arterial
Es frecuente que la presión arterial aumente tras el ictus; sin embargo, solamente debe tratarse en casos de elevación extremada, mayor de 220 mmHg de sistólica (PAS) o de 120 mmHg de diastólica (PAD). Hay ciertas excepciones a esta norma, como son los casos en que, además, el paciente presenta un infarto agudo de miocardio, insuficiencia cardíaca, hemorragia cerebral o subaracnoidea, o aquellos subsidiarios de trombólisis. En estos casos, no se deben sobrepasar las cifras de 180/110 mmHg8.
El tratamiento de elección es 6,25-12,5 mg de captopril por vía oral, 5-20 mg de labetalol intravenoso en bolo cada 20 min, 10-50 mg de urapidil intravenoso en bolo, 1 mg de enalapril intravenoso o, por último, infusión de 0,25-0,50 µg/kg/min de nitroprusiato sódico intravenoso. Está contraindicado el uso de nifedipino, debido a que produce descensos bruscos de la presión arterial.
Unas cifras de presión arterial normales o bajas son inhabituales y pueden ser consecuencia de un ictus de gran tamaño, insuficiencia o isquemia cardíaca, tromboembolia pulmonar o sepsis. En caso necesario, pueden tratarse mediante infusión de suero salino. Si existe insuficiencia cardíaca también pueden utilizarse inotrópicos: 0,1-2 mg/h de adrenalina y/o 5-50 mg/h de dobutamina2,3.
Alteraciones de la glucemia
Los valores elevados de glucemia son perjudiciales en los pacientes con ictus9. Por ello, cifras de glucemia superiores a 200 mg/dl (11,1 mmol/l) deben tratarse con 4-8 unidades de insulina rápida subcutánea10. A menos que exista hipoglucemia no deben administrarse sueros glucosados a los pacientes con ictus.
Temperatura corporal
Es frecuente la existencia de fiebre en los pacientes con ictus, y ésta es perjudicial dado que incrementa el tamaño de la zona infartada. Por tanto, debe de tratarse con antipiréticos y/o medidas físicas cuando la temperatura corporal sea > 37,5 °C11. Los fármacos de elección son 500 mg de paracetamol o 500 mg de metamizol por vía oral o intravenosa (no usar aspirina).
Tratamiento trombolítico
El tratamiento trombolítico con activador recombinante del plasminógeno tisular (rtPA) a dosis de 0,9 mg/kg (máximo 90 mg), dentro de las primeras 3 h desde el comienzo de un ictus isquémico, mejora significativamente sus consecuencias (número de pacientes que es necesario tratar [NNT] de 7)12. El tratamiento trombolítico debe administrarse una vez que el diagnóstico se ha confirmado mediante la realización de una TAC cerebral y bajo la supervisión de un médico experto en el tratamiento de esta terapia. La principal complicación es la producción de una hemorragia cerebral, lo que se produce en un 6,4% de los tratados. En la tabla 2 se muestran las características de los pacientes con ictus isquémico candidatos a ser tratados mediante trombólisis, aspecto éste de gran importancia para el médico de familia por cuanto su conocimiento puede influir en la rapidez de derivación hospitalaria.
Otros tratamientos
Ácido acetilsalicílico (AAS)
Es conveniente su administración dentro de las primeras 24 h de un ictus isquémico, a la dosis de 160-320 mg/día13,14. En caso de realizarse tratamiento trombolítico, la administración del AAS debe retrasarse hasta 24 h después de la trombólisis.
Anticoagulación
No se recomienda el uso sistemático de este tratamiento tras un ictus, salvo casos concretos, como existencia de cardiopatía embolígena o disección arterial13,14.
Neuroprotectores
En la actualidad, no existe ningún tratamiento neuroprotector que haya demostrado beneficios tras un ictus, por lo que no están recomendados3.
Antiepilépticos
Después de un ictus pueden aparecer crisis epilépticas parciales o generales, en cuyo caso se recomienda la administración del tratamiento habitual; sin embargo, no existe ninguna evidencia de que el tratamiento profiláctico con anticomiciales sea beneficioso3.
Recomendaciones (al final de cada recomendación se indica si debe realizarse en atención primaria o en el hospital)
-- Los pacientes con un ictus deben ser tratados en unidades de ictus (A). Hospital.
-- Ante un paciente con sospecha de ictus agudo, éste debe ser trasladado inmediatamente al hospital (A). Atención primaria.
-- Los pacientes con sospecha de tener una hemorragia parenquimatosa o subaracnoidea deberían enviarse a un centro con servicio de neurocirugía y radiología intervensionista (A). Atención primaria.
-- Debe administrarse O2 cuando la saturación de O2 sea < 92% (C). Atención primaria y hospital.
-- No es recomendable la reducción sistemática de la presión arterial a menos que los valores sean extremadamente elevados > 220/120 mmHg (C). Atención primaria y hospital.
-- Debe de tratarse la hiperglucemia > 200 mg/dl (11,1 mmol/l) administrando insulina (C). Atención primaria y hospital.
-- El tratamiento trombolítico con rtPA se recomienda a los pacientes con ictus isquémico dentro de las primeras 3 h desde el comienzo (A). Hospital.
-- Se recomienda el tratamiento con AAS (160-320 mg/día) a los pacientes con ictus isquémico dentro de la primeras 24 h. Excepto a los pacientes tratados mediante trombólisis en que se debe administrar 24 h después del tratamiento (A). Hospital.
Tratamiento de los accidentes isquémicos transitorios
Los accidentes isquémicos transitorios (AIT) se reconocen desde hace varios años como precursores de nuevos ictus a corto y largo plazo. En estudios recientes se ha medido el riesgo de recidiva y se encuentra en torno al 5% a los 2 días, el 11% a los 7 días, el 17% al cabo de un mes y el 20% al cabo de 3 meses15-18. Sin embargo, sigue siendo una entidad infraestudiada e infratratada. Las actuales guías clínicas18-20 recomiendan la evaluación de los pacientes tras sufrir un AIT al cabo de 7 a 14 días, demasiado tarde, teniendo en cuenta los datos anteriores, ya que a los 7 días ya se han producido más del 50% de los nuevos episodios. Por tanto, es imprescindible una inmediata valoración de los pacientes que han sufrido un AIT de manera similar a la que se realiza tras sufrir un ictus, para iniciar un tratamiento preventivo de manera urgente (se puede considerar un cierto paralelismo con los cuadros de angina inestable).
Sobre todo, es importante para los pacientes que pueden recibir un tratamiento específico, como aquellos que tienen una fibrilación auricular que deben ser anticoagulados21,22 y aquellos con una estenosis carotídea > 70% (también en casos seleccionados con estenosis entre el 50 y el 69%), quienes se beneficiarán de una endarterectomía carotídea23.
Aunque no existe consenso sobre las pruebas complementarias recomendadas, parece que sería conveniente realizar, como estudio básico, una analítica (hemograma, bioquímica y pruebas de coagulación), una radiografía de tórax, un electrocardiograma (ECG) y una TAC craneal (solamente en el AIT retiniano puede ser cuestionable su necesidad). Como estudios complementarios se pueden incluir el ecocardiograma (si hay fibrilación auricular o se sospecha otra cardiopatía embolígena), el Doppler o la angiografía carotídea, en caso de que se sospeche embolia de origen cardíaco, entre otros24.
En los pacientes en que no exista cardiopatía embolígena ni estenosis carotídea debería instaurarse tratamiento temprano con 75-150 mg/día de AAS, al igual que en el resto de los pacientes que han sufrido un ictus isquémico25. Además, deben ponerse en marcha todas las recomendaciones de prevención secundaria tras sufrir un ictus, que consisten en un control intensivo de los factores de riesgo cardiovascular.
Recomendaciones (al final de cada recomendación se indica si debe realizarse en atención primaria o en el hospital)
-- Tener un AIT es un factor de riesgo de presentar otro ictus en los días siguientes (A).
-- Es necesario realizar una valoración y un estudio urgentes de los pacientes que han sufrido un AIT (C). Atención primaria y hospital.
-- Los pacientes con sospecha de sufrir un AIT deben ser derivados de manera urgente al hospital (A). Atención primaria.
-- Se debe anticoagular de manera inmediata a los pacientes que tengan fibrilación auricular u otra cardiopatía embolígena (A). Hospital.
-- Los pacientes con una estenosis carotídea
> 70% deben tratarse mediante una endarterectomía (A). Hospital.
-- Los restantes casos deben recibir 75-150 mg/día de aspirina (A). Atención primaria y hospital.