- •
El manejo integral de la diabetes tipo 2 en pacientes de edad avanzada o frágiles requiere una evaluación completa de su condición física, funcional y mental, así como de sus comorbilidades.
- •
Es fundamental personalizar el tratamiento teniendo en cuenta las características individuales de cada paciente y su esperanza de vida.
- •
Algunos grupos terapéuticos han demostrado beneficios significativos en el manejo de comorbilidades frecuentes como enfermedades cardiovasculares y renales en esta población.
- •
Los objetivos principales del tratamiento de la diabetes en el paciente mayor debe ser preservar la calidad de vida, mantener la capacidad funcional y evitar las hipoglucemias.
- •
Los avances en la monitorización continua de glucosa ofrecen nuevas oportunidades para mejorar el manejo de la diabetes y reducir complicaciones en personas de edad avanzada.
- •
La simplificación del tratamiento antidiabético puede estar indicada en pacientes mayores con un estado de salud complejo, para reducir la carga del cuidador y evitar efectos adversos de la medicación.
- •
Es necesario realizar evaluaciones periódicas y ajustes individualizados en el tratamiento de la diabetes tipo 2 en pacientes de edad avanzada o frágiles, buscando un equilibrio entre beneficios terapéuticos y riesgos potenciales.
El manejo de la diabetes mellitus tipo 2 (DM2) en personas de edad avanzada y frágiles representa un desafío clínico y epidemiológico de gran magnitud1–5. La interacción entre factores genéticos, estilos de vida y el proceso de envejecimiento contribuyen a la variabilidad en su fisiopatología subyacente, así como en las manifestaciones de la enfermedad y su progresión1,6.
La prevalencia de la DM2 en personas de edad avanzada está en aumento, tanto a nivel europeo como en España3,7. Aunque los ensayos clínicos en esta población son limitados, es fundamental estar al tanto de los nuevos avances terapéuticos y tecnológicos que han surgido en los últimos años para guiar las decisiones terapéuticas y mejorar los resultados de salud6. Por tanto, resulta prioritario actualizar las pautas de manejo en atención primaria para optimizar el tratamiento de la DM2 en personas de edad avanzada y frágiles, teniendo en cuenta sus características clínicas y necesidades específicas.
Marco terapéuticoDefinición de la población dianaEn este artículo, utilizaremos las definiciones establecidas en los documentos de consenso de 2018 y 2022 sobre el tratamiento de la DM2 en personas de edad avanzada o frágiles2,8 considerando así aquellas que cumplan una de las siguientes condiciones:
- •
Edad mayor de 75 años.
- •
Fragilidad según los criterios de la escala FRAIL (tres o más criterios)9.
- •
Esperanza de vida inferior a 5 años.
La fisiopatología de la DM2 en personas de edad avanzada se caracteriza por una relación compleja y bidireccional entre el envejecimiento y la enfermedad. El envejecimiento contribuye al desarrollo de la DM2 mediante la aparición de múltiples factores, como la sarcopenia, la disfunción muscular esquelética, la fragilidad, la adiposidad central, la malnutrición, la inactividad física, la disfunción neuromuscular, la disregulación y/o deficiencia hormonal, y la disfunción de las células beta del páncreas. Se produce tanto una disminución en la secreción de insulina por un proceso de senescencia de las células beta pancreáticas como un incremento de la resistencia a la insulina relacionado con un exceso de adiposidad visceral y la sarcopenia, condiciones que pueden empeorar debido a un estilo de vida sedentario1,4–6,10.
Síndromes geriátricos y desafíos terapéuticosTratar a pacientes de edad avanzada o frágiles con DM2 supone un desafío clínico6. Estos pacientes presentan una gran heterogeneidad clínica, cognitiva y funcional, por lo que es imprescindible realizar una valoración integral y plantear unos objetivos terapéuticos individualizados y adaptados a sus necesidades11,12. Además, enfrentan un mayor riesgo de complicaciones graves, como muerte prematura, deterioro cognitivo, depresión, caídas y fracturas, así como múltiples comorbilidades1,6,11,12.
La elección del régimen terapéutico requiere una evaluación exhaustiva de factores como el estado funcional, la fragilidad y las comorbilidades de cada paciente12. Además, es crucial considerar el equilibrio entre los beneficios y los posibles riesgos de los tratamientos, así como establecer metas glucémicas individualizadas para minimizar el riesgo de hipoglucemia1,4,12.
Para superar estos desafíos, se necesita una estrecha colaboración entre equipos multidisciplinarios y una participación activa de los pacientes y sus cuidadores4. El objetivo último debe ser mejorar la calidad de vida y prevenir las complicaciones asociadas a la DM2 así como evitar los efectos adversos de la medicación antidiabética, muy especialmente las hipoglucemias13.
Los síndromes geriátricos son un factor importante para considerar, ya que determinan, en muchas ocasiones, la respuesta al tratamiento y los resultados de salud en estos pacientes12.
FragilidadEsta condición, caracterizada por pérdida de masa corporal, debilidad muscular y agotamiento, se presenta con mayor frecuencia en individuos con DM2 y se asocia a un mayor riesgo de complicaciones, hospitalización y deterioro funcional5. La detección temprana de la fragilidad es crucial, ya que se trata de un proceso dinámico que puede mejorar con un programa individualizado nutricional y de actividad física2,4,5.
SarcopeniaLa sarcopenia implica la pérdida de fuerza y masa muscular relacionada con el envejecimiento. La DM2 acelera la sarcopenia al interrumpir la acción normal de la insulina en el músculo, afectando la síntesis de proteínas y aumentando el catabolismo proteico10,14. Como resultado, los pacientes con sarcopenia tienen un mayor riesgo de experimentar caídas, hipoglucemia, discapacidad, hospitalización y mortalidad1. Además, el deterioro energético muscular causado por un control glucémico deficiente, estrés oxidativo y complicaciones diabéticas como la neuropatía, contribuye aún más a la sarcopenia, empeorando la fragilidad y dificultando el manejo terapéutico efectivo de la diabetes4,10,14.
Multimorbilidad y polifarmaciaLa presencia de dos o más enfermedades crónicas es común en las personas de edad avanzada o frágiles que sufren DM2. Se estima que el 40% de los pacientes en este grupo tienen ≥ 4 comorbilidades y que estas pueden presentarse en patrones que complican el manejo óptimo de la DM2 y demandan enfoques personalizados y adaptados a cada paciente1,15. La presencia de multimorbilidad puede resultar en diferentes prioridades de tratamiento percibidas entre el clínico y el paciente lo que complejiza la autogestión de la DM2, aumenta el riesgo de complicaciones y reduce la calidad de vida11.
La multimorbilidad está generalmente asociada con la polifarmacia, lo que aumenta el riesgo de interacciones medicamentosas, de efectos secundarios indeseados y problemas de adherencia terapéutica2. La complejidad y la necesidad de conciliación entre los diferentes medicamentos pueden dificultar el seguimiento de un régimen terapéutico adecuado y contribuir a la aparición de complicaciones o resultados subóptimos en el control glucémico2,11.
Evaluación previa al tratamientoLas recomendaciones para la evaluación previa al tratamiento en personas de edad avanzada con DM2 destacan la importancia de una valoración integral que abarque aspectos funcionales, médicos, psicológicos y sociales11,16. El objetivo principal de esta evaluación es adaptar el enfoque terapéutico y mejorar los resultados de salud en esta población.
Es fundamental realizar una detección de síndromes geriátricos, a los cuales hemos hecho mención previamente. Se recomienda especialmente la detección temprana del deterioro cognitivo, utilizando herramientas de evaluación simples como el Examen Mini-Mental (MMSE) y la Evaluación Cognitiva de Montreal11,16. Además, es esencial realizar una evaluación individualizada de las complicaciones de la DM2 que puedan causar deterioro funcional. En casos de manejo complejo, se sugiere considerar la derivación a especialistas en atención a la diabetes11,16.
Abordaje general del tratamientoEn el tratamiento de la DM2 en personas de edad avanzada o frágiles, se establecen cuatro premisas generales2:
- 1.
Se debe individualizar el tratamiento y los objetivos terapéuticos, considerando las comorbilidades, el estado funcional y cognitivo, la expectativa de vida, los trastornos afectivos y el apoyo social, sin discriminación por edad. Estas características se evaluarán de manera periódica y se ajustarán en función de los cambios en el tratamiento.
- 2.
Es fundamental tener en cuenta los deseos, expectativas y capacidades del paciente y/o cuidador, fomentando la toma de decisiones compartida y discutiendo las opciones terapéuticas disponibles.
- 3.
Los principales objetivos del tratamiento son preservar la capacidad funcional y mejorar la calidad de vida, considerando cuidadosamente el equilibrio entre los beneficios y los riesgos.
- 4.
El plan terapéutico debe tener en cuenta la evolución de la diabetes, las contraindicaciones, los efectos secundarios y las posibles interacciones entre los fármacos antidiabéticos.
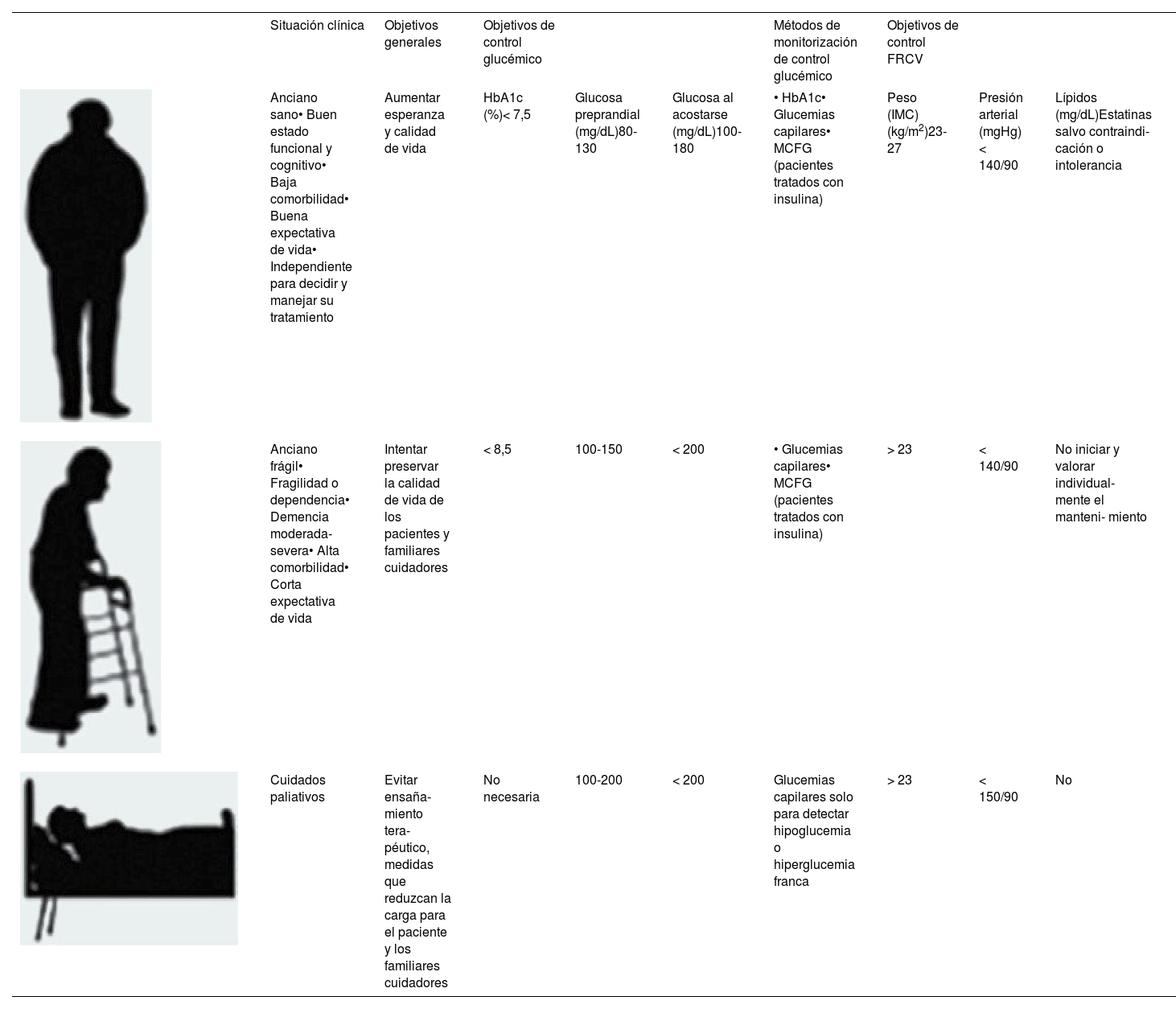
El manejo del tratamiento antidiabético en personas con DM2 está condicionado por la carga y el riesgo de hipoglucemia, lo cual determina el rango glucémico aceptable. En aquellos individuos con buen estado funcional y cognitivo, baja carga de comorbilidad y buena expectativa de vida, los objetivos glucémicos son similares a los de los adultos jóvenes con diabetes (HbA1c: < 7-7,5%). Es importante realizar evaluaciones periódicas de la capacidad del paciente para seguir de manera segura el plan de tratamiento1,2. En personas frágiles, se recomienda establecer objetivos menos estrictos, como una HbA1c < 8,5%, con el fin de evitar hipoglucemias e hiperglucemias sintomáticas1,2. Es fundamental adaptar la terapia en situaciones de cuidados paliativos, priorizando la preservación de la calidad de vida y la dignidad, reduciendo la carga y los efectos del tratamiento11. Para ello, se busca simplificar la terapia y minimizar los controles de glucemia capilar1,17. En la tabla 1 se resumen los objetivos individualizados de control según edad y situación funcional.
Objetivos individualizados de control según edad y situación funcional
| Situación clínica | Objetivos generales | Objetivos de control glucémico | Métodos de monitorización de control glucémico | Objetivos de control FRCV | |||||
|---|---|---|---|---|---|---|---|---|---|
| Anciano sano• Buen estado funcional y cognitivo• Baja comorbilidad• Buena expectativa de vida• Independiente para decidir y manejar su tratamiento | Aumentar esperanza y calidad de vida | HbA1c (%)< 7,5 | Glucosa preprandial (mg/dL)80-130 | Glucosa al acostarse (mg/dL)100-180 | • HbA1c• Glucemias capilares• MCFG (pacientes tratados con insulina) | Peso (IMC) (kg/m2)23-27 | Presión arterial (mgHg)< 140/90 | Lípidos (mg/dL)Estatinas salvo contraindi- cación o intolerancia | |
| Anciano frágil• Fragilidad o dependencia• Demencia moderada-severa• Alta comorbilidad• Corta expectativa de vida | Intentar preservar la calidad de vida de los pacientes y familiares cuidadores | < 8,5 | 100-150 | < 200 | • Glucemias capilares• MCFG (pacientes tratados con insulina) | > 23 | < 140/90 | No iniciar y valorar individual- mente el manteni- miento | |
| Cuidados paliativos | Evitar ensaña- miento tera- péutico, medidas que reduzcan la carga para el paciente y los familiares cuidadores | No necesaria | 100-200 | < 200 | Glucemias capilares solo para detectar hipoglucemia o hiperglucemia franca | > 23 | < 150/90 | No |
FRCV: factores de riesgo cardiovascular; IMC: índice de masa corporal; MCFG: monitorización continua/Flash de la glucosa.
Las recomendaciones generales para el manejo de la DM2 en este grupo incluyen ajustes en el estilo de vida como primera línea de tratamiento, lo que implica modificaciones dietéticas, de actividad física y pérdida moderada de peso como enfoque principal2,6,8,11,16. Estos cambios pueden mejorar la calidad de vida, la movilidad física y el control de los factores de riesgo cardiometabólico14.
DietaLas recomendaciones dietéticas para adultos mayores con DM2 incluyen la restricción de grasas saturadas, azúcares simples y sal, así como el control de las porciones y la ingesta calórica en función de los objetivos de peso11,16. Es crucial evitar la adopción de dietas muy restrictivas y la pérdida de peso rápida, ya que estas prácticas pueden agravar la sarcopenia y la desnutrición5. Además, se promueve la diversificación de los patrones alimentarios, entre ellos, la dieta DASH18 y mediterránea. Asimismo, se hace hincapié en la importancia de incorporar grasas saludables, como los ácidos grasos omega-3, y sustituir las bebidas azucaradas por alternativas más saludables. Es recomendable evaluar el estado nutricional de manera sistemática y asegurar un adecuado aporte en proteínas y de vitamina D11,16.
EjercicioEl ejercicio moderado, incluso en personas de edad avanzada o frágiles con movilidad reducida y comorbilidades, conlleva múltiples beneficios para los pacientes con DM2, como la mejora de la masa muscular y la fuerza, el control de la glucemia y el bienestar mental11,16,19. Las recomendaciones subrayan la importancia de reducir el comportamiento sedentario y llevar a cabo actividades físicas regulares, tales como ejercicios aeróbicos, entrenamiento de flexibilidad y equilibrio, y ejercicios de resistencia y carga2,8.
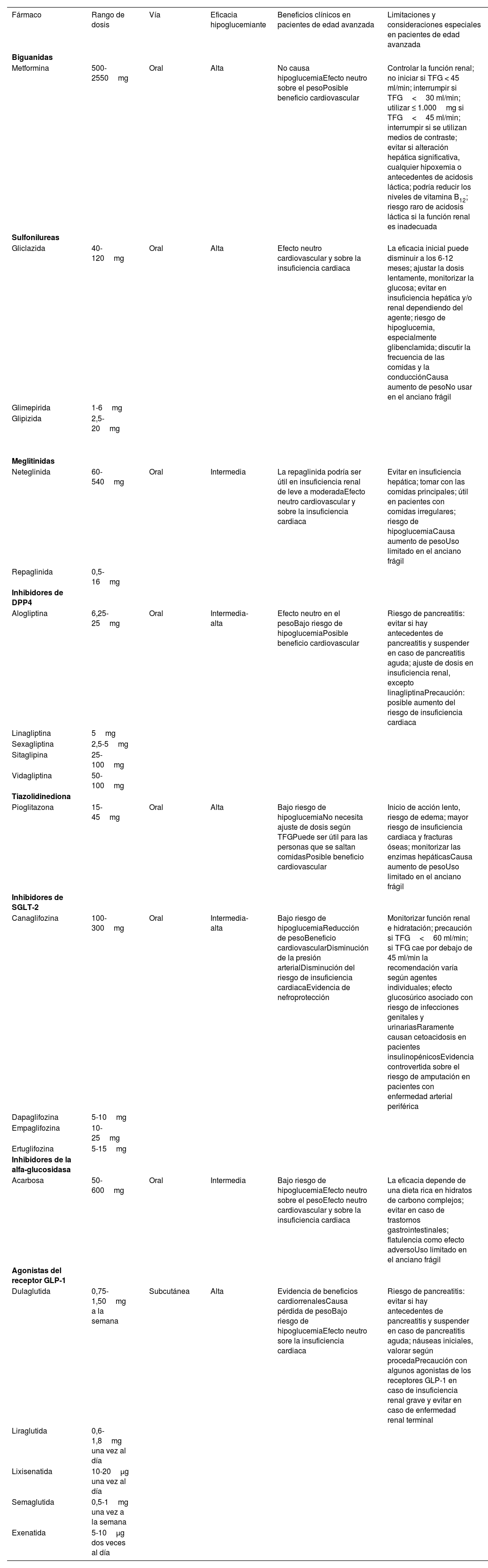
Tratamiento farmacológicoEn la tabla 2 se resumen las principales características de los antidiabéticos no insulínicos para el tratamiento de los pacientes de edad avanzada o frágiles con DM2.
Características de los antidiabéticos no insulínicos para el tratamiento de los pacientes de edad avanzada o frágil con DM2 (continuación)
| Fármaco | Rango de dosis | Vía | Eficacia hipoglucemiante | Beneficios clínicos en pacientes de edad avanzada | Limitaciones y consideraciones especiales en pacientes de edad avanzada |
|---|---|---|---|---|---|
| Biguanidas | |||||
| Metformina | 500-2550mg | Oral | Alta | No causa hipoglucemiaEfecto neutro sobre el pesoPosible beneficio cardiovascular | Controlar la función renal; no iniciar si TFG < 45 ml/min; interrumpir si TFG<30 ml/min; utilizar ≤ 1.000mg si TFG<45 ml/min; interrumpir si se utilizan medios de contraste; evitar si alteración hepática significativa, cualquier hipoxemia o antecedentes de acidosis láctica; podría reducir los niveles de vitamina B12; riesgo raro de acidosis láctica si la función renal es inadecuada |
| Sulfonilureas | |||||
| Gliclazida | 40-120mg | Oral | Alta | Efecto neutro cardiovascular y sobre la insuficiencia cardiaca | La eficacia inicial puede disminuir a los 6-12 meses; ajustar la dosis lentamente, monitorizar la glucosa; evitar en insuficiencia hepática y/o renal dependiendo del agente; riesgo de hipoglucemia, especialmente glibenclamida; discutir la frecuencia de las comidas y la conducciónCausa aumento de pesoNo usar en el anciano frágil |
| Glimepirida | 1-6mg | ||||
| Glipizida | 2,5-20mg | ||||
| Meglitinidas | |||||
| Neteglinida | 60-540mg | Oral | Intermedia | La repaglinida podría ser útil en insuficiencia renal de leve a moderadaEfecto neutro cardiovascular y sobre la insuficiencia cardiaca | Evitar en insuficiencia hepática; tomar con las comidas principales; útil en pacientes con comidas irregulares; riesgo de hipoglucemiaCausa aumento de pesoUso limitado en el anciano frágil |
| Repaglinida | 0,5-16mg | ||||
| Inhibidores de DPP4 | |||||
| Alogliptina | 6,25-25mg | Oral | Intermedia-alta | Efecto neutro en el pesoBajo riesgo de hipoglucemiaPosible beneficio cardiovascular | Riesgo de pancreatitis: evitar si hay antecedentes de pancreatitis y suspender en caso de pancreatitis aguda; ajuste de dosis en insuficiencia renal, excepto linagliptinaPrecaución: posible aumento del riesgo de insuficiencia cardiaca |
| Linagliptina | 5mg | ||||
| Sexagliptina | 2,5-5mg | ||||
| Sitaglipina | 25-100mg | ||||
| Vidagliptina | 50-100mg | ||||
| Tiazolidinediona | |||||
| Pioglitazona | 15-45mg | Oral | Alta | Bajo riesgo de hipoglucemiaNo necesita ajuste de dosis según TFGPuede ser útil para las personas que se saltan comidasPosible beneficio cardiovascular | Inicio de acción lento, riesgo de edema; mayor riesgo de insuficiencia cardiaca y fracturas óseas; monitorizar las enzimas hepáticasCausa aumento de pesoUso limitado en el anciano frágil |
| Inhibidores de SGLT-2 | |||||
| Canaglifozina | 100-300mg | Oral | Intermedia-alta | Bajo riesgo de hipoglucemiaReducción de pesoBeneficio cardiovascularDisminución de la presión arterialDisminución del riesgo de insuficiencia cardiacaEvidencia de nefroprotección | Monitorizar función renal e hidratación; precaución si TFG<60 ml/min; si TFG cae por debajo de 45 ml/min la recomendación varía según agentes individuales; efecto glucosúrico asociado con riesgo de infecciones genitales y urinariasRaramente causan cetoacidosis en pacientes insulinopénicosEvidencia controvertida sobre el riesgo de amputación en pacientes con enfermedad arterial periférica |
| Dapaglifozina | 5-10mg | ||||
| Empaglifozina | 10-25mg | ||||
| Ertuglifozina | 5-15mg | ||||
| Inhibidores de la alfa-glucosidasa | |||||
| Acarbosa | 50-600mg | Oral | Intermedia | Bajo riesgo de hipoglucemiaEfecto neutro sobre el pesoEfecto neutro cardiovascular y sobre la insuficiencia cardiaca | La eficacia depende de una dieta rica en hidratos de carbono complejos; evitar en caso de trastornos gastrointestinales; flatulencia como efecto adversoUso limitado en el anciano frágil |
| Agonistas del receptor GLP-1 | |||||
| Dulaglutida | 0,75-1,50mg a la semana | Subcutánea | Alta | Evidencia de beneficios cardiorrenalesCausa pérdida de pesoBajo riesgo de hipoglucemiaEfecto neutro sore la insuficiencia cardiaca | Riesgo de pancreatitis: evitar si hay antecedentes de pancreatitis y suspender en caso de pancreatitis aguda; náuseas iniciales, valorar según procedaPrecaución con algunos agonistas de los receptores GLP-1 en caso de insuficiencia renal grave y evitar en caso de enfermedad renal terminal |
| Liraglutida | 0,6-1,8mg una vez al día | ||||
| Lixisenatida | 10-20μg una vez al día | ||||
| Semaglutida | 0,5-1mg una vez a la semana | ||||
| Exenatida | 5-10μg dos veces al día |
Es un fármaco comúnmente utilizado en el tratamiento de la DM2, presenta contraindicaciones en pacientes con insuficiencia renal avanzada y se debe usar con precaución en aquellos con función hepática deteriorada o insuficiencia cardiaca descompensada17. Puede suspenderse temporalmente en situaciones como procedimientos médicos, hospitalizaciones o enfermedades agudas que afecten la función renal o hepática para evitar el riesgo de acidosis láctica. Los efectos adversos incluyen disminución del apetito y problemas gastrointestinales, que pueden requerir ajustes en la dosis o el uso de formulaciones de liberación prolongada11. Aunque la metformina tiene un bajo riesgo de hipoglucemia y puede ser beneficiosa en pacientes con enfermedad cardiovascular o insuficiencia cardiaca estable, es importante controlar la función renal y vigilar los posibles efectos adversos, incluyendo el déficit de vitamina B12, especialmente en personas de edad avanzada o frágiles2.
SulfonilureasLas sulfonilureas y otros secretagogos de la insulina, aunque pueden disminuir las complicaciones microvasculares asociadas a la DM2, deben utilizarse con precaución debido a su asociación con hipoglucemia y aumento de peso11. Se recomienda preferir sulfonilureas con una duración de acción más corta, como gliclazida o glimepirida, para reducir el riesgo de hipoglucemia2. Estudios recientes no han demostrado beneficios cardiovasculares significativos en pacientes de alto riesgo o con enfermedad cardiovascular establecida2. Por lo tanto, se recomienda tener precaución al utilizar sulfonilureas en pacientes frágiles o de edad avanzada11.
Meglitinidas (glinidas)Son una opción terapéutica con un menor riesgo de hipoglucemias, especialmente en pacientes de edad avanzada o frágiles con patrones irregulares de alimentación2. La repaglinida puede ser utilizada en personas con insuficiencia renal moderada o avanzada2. Sin embargo, se debe tener precaución al combinarla con gemfibrozilo u otros medicamentos inhibidores del citocromo P450, ya que está contraindicado y, en caso necesario, se debe reducir la dosis y monitorizar la glucemia de manera adecuada2.
Inhibidores de la alfa-glucosidasaPueden ser potencialmente útiles en poblaciones de edad avanzada, ya que no producen efectos sistémicos ni hipoglucemia11,16. Sin embargo, su impacto en el control de glucosa es moderado, principalmente al disminuir la glucemia después de las comidas al reducir la absorción de carbohidratos, con un efecto leve en los niveles de glucemia en ayunas. Estos medicamentos deben tomarse tres veces al día. Además, se asocian con efectos secundarios gastrointestinales frecuentes, como flatulencia, diarrea y molestias abdominales, lo cual limita la adherencia al tratamiento a largo plazo2. Estos medicamentos también pueden afectar los niveles de digoxina y acenocumarol, y están contraindicados en casos de cirrosis e insuficiencia renal avanzada2. Es por ello que en la actualidad estos fármacos son poco utilizados en los pacientes de edad avanzada.
Inhibidores de la dipeptidil peptidasa 4 (DPP-4)Son una opción eficaz y segura para el tratamiento a largo plazo de la DM2 en personas de edad avanzada o frágiles2. Estos medicamentos presentan efectos adversos mínimos, como un bajo riesgo de hipoglucemia, y no se ha encontrado que aumenten el riesgo cardiovascular2,11,16. Los inhibidores de la DPP-4, como vildagliptina, sitagliptina, saxagliptina, linagliptina y alogliptina, han demostrado su eficacia en la reducción del porcentaje de HbA1c (entre 0,5 a 1) como tratamiento primario o secundario, así como su seguridad en personas de edad avanzada2,20. Estos medicamentos no causan hipoglucemia ni ganancia de peso, su tolerancia digestiva es buena y no presentan interacciones significativas con otros medicamentos4. Se ha encontrado que los inhibidores de la DPP-4 pueden administrarse en cualquier grado de insuficiencia renal (requieren ajuste de dosis, salvo linagliptina) y son seguros en términos cardiovasculares, aunque se ha observado un mayor riesgo de insuficiencia cardiaca con el uso de saxagliptina en pacientes con antecedentes de esta condición2,11,16. En resumen, los inhibidores de la DPP-4 son una opción terapéutica segura y eficaz para el manejo de la DM en pacientes de edad avanzada, con seguridad cardiovascular y efectos adversos mínimos.
TiazolidinedionasAunque estos fármacos tienen un bajo riesgo de hipoglucemia su perfil de efectos adversos limita su uso en pacientes de edad avanzada, especialmente en aquellos con insuficiencia cardiaca, riesgo de caídas o fracturas, osteoporosis y/o edema macular11. La pioglitazona, en particular, tiene efectos beneficiosos en la mejora del perfil lipídico, la prevención de eventos cardiovasculares y en la esteatosis hepática2. No obstante, su uso en pacientes de edad avanzada o frágiles se ve limitado debido a los efectos adversos frecuentes, como el aumento de peso, retención de líquidos, anemia dilucional, mayor riesgo de insuficiencia cardiaca y fracturas y posible riesgo de cáncer vesical2,4.
Agonistas del receptor del péptido similar al glucagón 1 (arGLP-1)Son agentes terapéuticos que han demostrado beneficios en el control glucémico, reducción de la presión arterial y pérdida de peso en pacientes con DM211. Estos fármacos también han mostrado beneficios cardiovasculares y nefroprotectores, así como un potencial efecto neuroprotector en estudios preclínicos2. Sin embargo, los efectos adversos gastrointestinales, como náuseas, vómitos y diarrea, pueden limitar su uso en personas de edad avanzada11.
Estudios específicos en personas de edad avanzada han demostrado la eficacia y seguridad de los arGLP-1, como semaglutida y liraglutida, en el control glucémico y la reducción de peso corporal2. Estos medicamentos pueden administrarse con precaución en personas de edad avanzada, evitando su uso en aquellos con fragilidad y bajo peso1,11,16. Aunque pueden presentar problemas de tolerabilidad digestiva y un coste elevado, su uso seguro en insuficiencia renal y la posibilidad de administración subcutánea semanal o por vía oral en dosis única diaria los convierten en opciones interesantes para esta población, especialmente cuando la pérdida o mantenimiento de peso es un objetivo prioritario. No obstante, dado sus beneficios cardiorrenales, la pérdida ponderal no debería ser el único criterio para considerar la continuación o suspensión del tratamiento con arGLP-1.
Inhibidores del cotransportador de sodio-glucosa tipo 2 (iSGLT-2)Son fármacos utilizados en el tratamiento de la DM2 que han demostrado beneficios cardiovasculares y nefroprotectores en pacientes con enfermedad cardiovascular aterosclerótica establecida y enfermedad renal crónica21. Estos fármacos se administran por vía oral y presentan un bajo riesgo de hipoglucemia cuando se utilizan solos o en combinación con metformina. Sin embargo, es importante tener en cuenta que pueden estar asociados con efectos adversos como cetoacidosis diabética normoglucémica (infrecuente), disminución del volumen, infecciones del tracto urinario y empeoramiento de la incontinencia urinaria, especialmente en pacientes de edad avanzada21.
Aunque algunos estudios han encontrado un mayor riesgo de fracturas y amputaciones, especialmente con el uso de canagliflozina, estos fármacos siguen siendo opciones valiosas para el control glucémico y la prevención de complicaciones cardiovasculares y renales2.
Además, se ha observado una mayor eficacia en la reducción de hospitalizaciones por insuficiencia cardiaca en personas mayores de 65 años en comparación con los iDPP-42. Esto resalta la importancia de considerar los iSGLT-2 como una opción terapéutica prometedora en el manejo de la DM2 en personas de edad avanzada, aunque se requiere una evaluación individualizada de los riesgos y beneficios en cada caso2,11,16. En resumen, los iSGLT-2 representan una herramienta terapéutica efectiva y segura para el tratamiento de la DM2 en personas de edad avanzada, pero es esencial tener en cuenta las posibles complicaciones y adaptar el tratamiento de manera individualizada para cada paciente.
InsulinaEs recomendable personalizar la terapia con insulina a través de una titulación progresiva, considerando que los niveles de HbA1c no son predictores confiables del riesgo de hipoglucemia2,8. Además, el plan terapéutico debe tener en cuenta las habilidades motoras y cognitivas del paciente o cuidador. Se sugiere mantener el tratamiento con metformina para reducir la dosis de insulina requerida1,6,17.
En pacientes vulnerables, se debe evitar la combinación de insulina basal con secretagogos orales debido al riesgo de hipoglucemias, considerando opciones más seguras11,16. Los análogos de insulina basal (glargina, detemir, degludec) son preferibles en personas de edad avanzada o frágiles debido a su menor riesgo de hipoglucemia en comparación con la insulina humana NPH. El uso de insulina rápida debe ser prudente por asociarse a un mayor riesgo de hipoglucemia, siendo de elección el uso de análogos (aspart, lispro, glulisina) por su mayor seguridad2,8. Las pautas con insulinas premezcladas no suelen recomendarse, estando reservadas para pacientes con horarios regulares de ingesta y actividad física2,8.
Es esencial evaluar periódicamente la capacidad de los pacientes o cuidadores para administrar el tratamiento y monitorizar la glucemia de manera regular1.
Terapias combinadasEn casos donde se requiera la combinación de fármacos antidiabéticos, es recomendable utilizar agentes con diferentes mecanismos de acción, considerando factores como las preferencias del paciente y la presencia de comorbilidades1,15,17.
En situaciones de enfermedad cardiovascular o renal, se sugiere añadir a la terapia agentes de los grupos terapéuticos arGLP-1 o iSGLT-221. La combinación de insulina basal con antidiabéticos orales, excepto sulfonilureas y meglitinidas, resulta efectiva al reducir la dosis de insulina y el riesgo de hipoglucemia. Los iDPP-4 son una opción atractiva debido a su bajo riesgo de hipoglucemia y su experiencia en personas de edad avanzada o frágiles2,8. Sin embargo, la combinación de insulina basal y arGLP-1 debe considerar el costo, la tolerabilidad y la limitada experiencia en personas de edad avanzada o frágiles. Algunos estudios demuestran que la combinación de arGLP-1 e iSGLT-2 resulta en mejoras significativas en el control glucémico, la pérdida de peso y la presión arterial en personas de edad avanza- da con DM21.
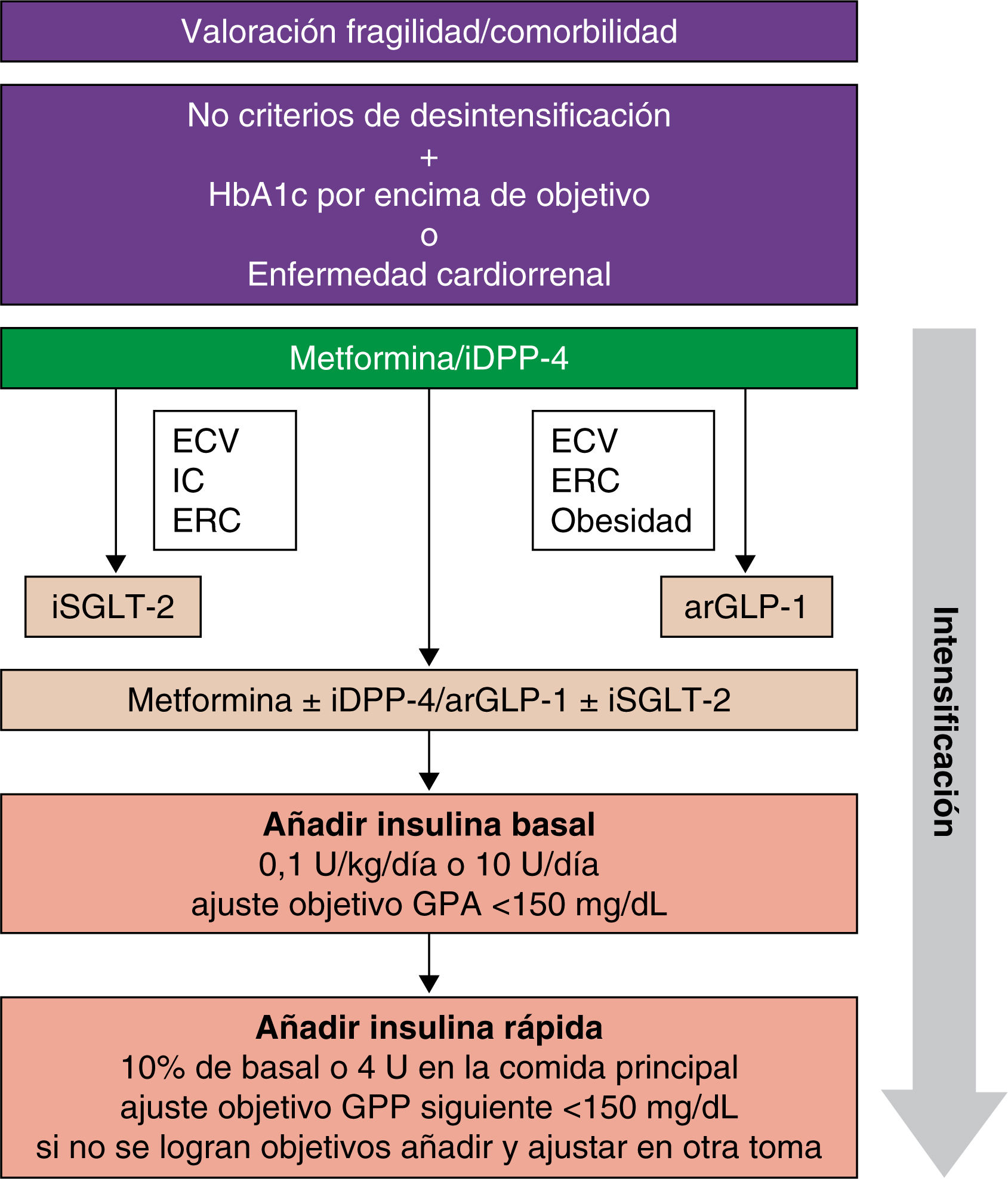
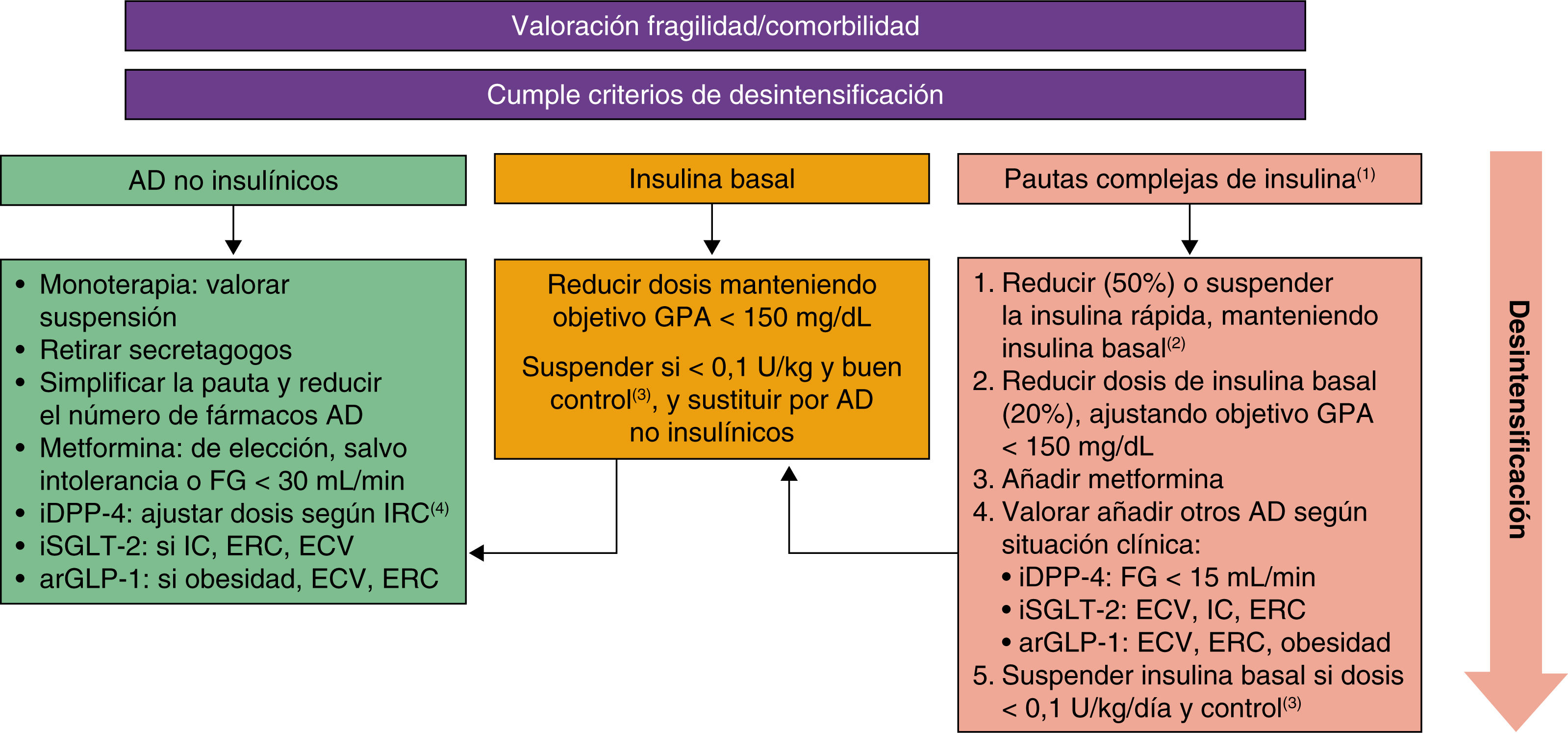
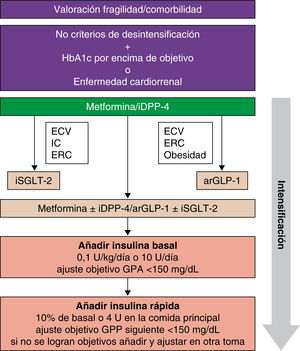
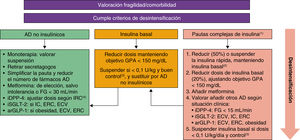
Estrategias de intensificación y desintensificaciónLa simplificación de los regímenes de medicación complejos en pacientes de edad avanzada con DM2 está ampliamente recomendada para evitar el sobretratamiento cuando la relación riesgo-beneficio del tratamiento antidiabético es desfavorable2,11,16. Esto implica reducir los objetivos de tratamiento y simplificar los regímenes de tratamiento para disminuir el riesgo de hipoglucemia, la polifarmacia y la carga terapéutica. Estrategias como reducir la frecuencia de administración y controles de glucosa, así como evitar cálculos complicados, pueden ser utilizadas. Las indicaciones para la reducción y simplificación del tratamiento varían según las características y estado de salud de cada paciente (tabla 3)1,11,16. En cuanto a los algoritmos de intensificación y desintensificación (figs. 1 y 2), se recomienda iniciar el tratamiento con dosis bajas y aumentar progresivamente, monitorizando para prevenir la hipoglucemia2.
Criterios de desintensificación de la terapia antidiabética en personas de edad avanzada con diabetes tipo 2
| 1. Edad avanzada (≥ 85 años) |
| 2. Síndromes geriátricos:• Fragilidad o dependencia• Demencia moderada o avanzada• Otros: delirio, caídas, malnutrición, depresión• Individuos institucionalizados |
| 3. Expectativa de vida reducida o cuidados paliativos |
| 4. Comorbilidad grave, que puede incluir artritis, cáncer, depresión, enfisema, caídas, hipertensión o incontinencia |
| 5. Antecedentes de hipoglucemia (a descartar en pacientes con discordancia entre HbA1c y controles de glucemia capilar y/o marcada variabilidad glucémica) |
| 6. Control glucémico excesivo:• HbA1c <7% en tratamiento con ≥ 3 fármacos• HbA1c por debajo del objetivo individualizado |
| 7. Tratamientos con alto riesgo de hipoglucemia (secretagogos, insulina) o intensificación terapéutica reciente por procesos concomitantes (por ejemplo, tratamientos temporales con corticoides por diversas causas) que no hayan completado aún la fase de desintensificación una vez superada o concluida la causa que motivó la intensificación temporal |
Estrategia para el inicio e intensificación del tratamiento hipoglucemiante y la terapia con pautas complejas de insulina. arGLP-1: agonistas del receptor de la GLP-1; ECV: enfermedad cardiovascular; ERC: enfermedad renal crónica; GPA: glucemia plasmática en ayunas; GPP: glucemia plasmática preprandial; IC: insuficiencia cardíaca; iDPP-4: inhibidores de la DPP-4; iSGLT-2: inhibidores de la SGLT-2.
Estrategia para la desintensificación del tratamiento hipoglucemiante y la terapia con pautas complejas de insulina.
AD: antidiabéticos; arGLP-1: agonistas del receptor de la GLP-1; ECV: enfermedad cardiovascular; ERC: enfermedad renal crónica; FG: filtrado glomerular; GPA: glucemia plasmática en ayunas; GPP: glucemia plasmática preprandial; IC: insuficiencia cardíaca; iDPP-4: inhibidores de la DPP-4; iSGLT-2: inhibidores de la SGLT-2.
(1) Pautas complejas de insulina: basal-bolos, basal-plus, premezclas.
(2) Simplificación de premezclas: administrar el 70% de la dosis diaria como insulina basal. Simplificación de pauta basal-bolos: inicialmente, reducir el 50% de los bolos y reducir progresivamente si GPP < 180-200mg/dL.
(3) Control HbA1c o glucemias capilares en objetivo (normalmente 100-200).
Además, se ha observado que nuevos fármacos como los arGLP-1 y los iSGLT-2 han mostrado beneficios cardiovasculares en un corto período de tiempo, independientes del control glucémico1,11. Estos grupos farmacológicos pueden ser considerados como opciones preferentes en pacientes con una esperanza de vida más limitada, dando lugar a un cambio de paradigma2. En el caso de la insulina, se sugiere iniciar con dosis bajas y ajustar gradualmente, prestando atención a situaciones específicas como fragilidad, bajo peso o insuficiencia renal2.
Aplicación de tecnologías y telemedicina en el manejo terapéuticoLa telemedicina tiene el potencial de beneficiar el manejo de la DM2 en general, pero la evidencia en personas de edad avanzada o frágiles es limitada2,4. Los avances tecnológicos más significativos para el control de la DM2 incluyen dispositivos de administración de insulina, como plumas inteligentes y bombas de insulina, y sistemas de monitorización continua/flash de glucosa (MCFG)22,23. Estos avances permiten establecer contactos directos y múltiples con los pacientes, mejorando el seguimiento del tratamiento23. Las plumas inteligentes registran la dosis y el momento de administración, y la información puede compartirse con cuidadores y profesionales sanitarios. Sin embargo, se requieren más estudios para evaluar su aplicación en la población de edad avanzada. El uso de bombas de insulina en personas mayores con DM2 tiene limitaciones y evidencia escasa4,6. En cambio, la MCFG ha demostrado beneficios en la reducción de la HbA1c y de los episodios de hipoglucemia en los pacientes de edad avanzada22. La integración de la MCFG con sistemas de información digital en red representa una perspectiva valiosa para mejorar el manejo de la DM2 en esta población, sus cuidadores y los profesionales de la salud1,2.
ConclusionesEl enfoque integral del manejo de la DM2 en personas de edad avanzada o frágiles es esencial para los médicos de atención primaria. Se deben realizar evaluaciones periódicas exhaustivas que consideren el estado físico, funcional y mental del paciente, así como sus comorbilidades. Es fundamental personalizar el tratamiento, teniendo en cuenta factores individuales como las comorbilidades, la fragilidad, la esperanza de vida y la carga de medicamentos. Al tomar decisiones terapéuticas, es necesario equilibrar cuidadosamente los beneficios potenciales de los tratamientos antidiabéticos con los posibles riesgos. Además, es importante estar al tanto de la creciente evidencia que respalda el uso prioritario de ciertos grupos terapéuticos para abordar comorbilidades frecuentes, como enfermedades cardiovasculares y renales en esta población. Asimismo, los avances en sistemas de monitorización continua de glucosa ofrecen nuevas oportunidades para mejorar el manejo de la diabetes y reducir complicaciones en personas de edad avanzada. Los profesionales de atención primaria desempeñan un papel fundamental en proporcionar un enfoque integral y personalizado para el manejo efectivo de la DM2 en esta población vulnerable.
MR, MP-V, AL-S fueron apoyados por el programa “Río Hortega” (CM22/00155, CM22/00225 y CM21/00110, respectivamente) del Instituto de Salud Carlos III. HH-N (PREDOC00826) recibió el apoyo de la Consejería de Transformación Económica, Industria, Conocimiento y Universidades de la Junta de Andalucía.