Los pacientes post COVID-19 presentan un síndrome multisistémico que incluye la pérdida de la independencia funcional, el deterioro de la calidad de vida, la ansiedad, la depresión y los bajos niveles de actividad física (AF).
ObjetivoDescribir el nivel y las barreras para la AF, independencia funcional y calidad de vida en pacientes post COVID-19.
Materiales y métodosEstudio observacional de corte transversal analítico en pacientes post COVID-19 en Cali, Colombia. Se obtuvo aval del comité de ética, los participantes ingresaron al estudio por conveniencia a las 8 semanas del alta hospitalaria firmando el consentimiento informado. Se aplicó una encuesta sociodemográfica, Cuestionario Internacional para la Actividad Física, IPAQ, versión corta conformando grupos sedentario o poco activo y moderado. Adicionalmente se administró el cuestionario de barreras para la AF BBAQ-21, cuestionario de calidad de vida EuroQol-5D, cuestionario Hospital Anxiety and Depression Scale y la escala del estado funcional post COVID-19, PFCS.
ResultadosSe vincularon 109 pacientes, siendo varones el 50,5%, edad promedio 53,2±17,1 con mayor prevalencia de comorbilidades como hipertensión arterial (51,5%). El grupo de AF sedentario o poco activo presentó una mayor presencia de barreras para la AF en el dominio influencia social en el grupo sedentario/poco activo valor de p<0,005 y peor desempeño en la calidad de vida. El modelo de regresión logística multivariado presenta los factores relacionados con el nivel de AF moderado ajustado por edad y género la hipertensión arterial OR=0,288 (0,104-0,795) y el hipotiroidismo OR=0,035 (0,003-0,344).
ConclusiónLos pacientes post COVID-19 presentan niveles bajos y barreras para la AF con presencia de factores de riesgo/comorbilidades y disminución de la calidad de vida.
Post-COVID-19 patients present a multisystem syndrome that includes loss of functional independence, impaired quality of life, anxiety, depression, and low levels of physical activity (PA).
ObjectiveTo describe level and barriers to physical activity, functional independence and quality of life in post COVID-19 patients.
Materials and methodsObservational cross-sectional analytical study in post COVID-19 patients in Cali, Colombia. Endorsement was obtained from the ethics committee, and participants entered the study for their own convenience 8 weeks after hospital discharge. all the participants signed the informed consent. A sociodemographic survey, the International Physical Activity Questionnaire, IPAQ, short version, was applied, forming sedentary/little active and moderate groups. Additionally, the barriers to PA questionnaire, BBAQ-21, EuroQol-5D quality of life questionnaire, EQ-5D. Hospital Anxiety and Depression Scale, HADS, questionnaire, post-COVID-19 functional status scale, PFCS, were administered.
ResultsA total of 109 patients were involved, mostly men 55 (50.5%), average age 53.2±17.1 with comorbidities of hypertension (51.5%), hypothyroidism (21.2%), cardiovascular disease (27.3%) and respiratory (24.2%), the group was divided by level of moderate PA with 33 and sedentary / not very active 76 of which is evidenced in moderate physical activity; with worse performance in the domains of mobility, personal care, daily activities, pain/discomfort, state of health in quality of life and greater presence of barriers to PA in the domain of social influence in the sedentary/inactive group p-value<.005. The multivariate logistic regression model presents the factors related to the level of moderate physical activity adjusted for age and gender: obtaining as a protective factor arterial hypertension OR=0.288 (0.104-0.795) and hypothyroidism OR=0.035 (0,003-0,344).
ConclusionPost COVID-19 patients present low levels and barriers to PA with presence of risk factors/comorbidities and decreased quality of life.
La enfermedad infecciosa del coronavirus COVID-19 es altamente contagiosa. Desde que se notificó el primer caso a principios de diciembre del año 2019, la epidemia se dispersó por toda China y otros países, debido a ello el comité de emergencia de la Organización Mundial de la Salud la declaró una «emergencia pública de interés internacional»1. La pandemia del COVID-19 presentó desafíos físicos y económicos de gran impacto. Muchos sufrieron de incertidumbre, miedo a la infección, angustia moral y dolor, ocasionando deterioro del estado de salud de la población en general a largo plazo2.
Hasta julio del año 2023 se reportaron 691 millones de casos confirmados y 6.899.448 muertes en más de 200 países3. En Colombia se reportaron 6.369.916 casos confirmados, de los cuales 402.351 eran de Cali4. Esta infección tiene la capacidad para causar enfermedades graves en una proporción considerable de pacientes infectados. Aproximadamente el 20% de los pacientes hospitalizados con COVID-19 desarrollan complicaciones graves, como insuficiencia respiratoria, síndrome de dificultad respiratoria aguda, shock, delirio y disfunción multiorgánica5.
En este contexto, estudios observacionales han reportado que en sobrevivientes se presenta una mayor ocurrencia de discapacidades como dependencia para las actividades de la vida diaria, disfunción cognitiva, ansiedad, depresión y trastorno de estrés postraumático, así como una menor calidad de vida6,7.
Se ha descrito que cuando los síntomas persisten más allá de 3 o 12 semanas, las condiciones patológicas resultantes se han definido como COVID de larga duración o COVID postagudo, respectivamente. Ambas condiciones se caracterizan por un síndrome multisistémico que requiere una intervención multidisciplinaria integrada capaz de tratar tanto los síntomas físicos residuales como las molestias sociales y los trastornos mentales consiguientes8. En la actualidad más del 30% de los pacientes hospitalizados con COVID-19 pueden presentar deterioro cognitivo, compromiso en la capacidad funcional, calidad de vida, depresión, ansiedad y un nivel bajo de actividad física (AF) que persisten durante meses después del alta hospitalaria9,10.
Teniendo en cuenta la magnitud y el impacto que genera esta enfermedad a la salud de los pacientes recuperados por COVID-19, resulta necesario realizar investigaciones que permitan identificar dichas condiciones en nuestro contexto regional y local, por lo que resulta de suma importancia realizar una medición del nivel de AF y sus barreras, independencia funcional, ansiedad/depresión y calidad de vida relacionada con la salud (CVRS) en aquellos pacientes que son dados de alta hospitalaria y que seguramente no continúan en un seguimiento por parte de la entidad prestadora de servicios de salud.
Por lo tanto, el presente estudio se planteó cómo objetivo describir el nivel y las barreras para la AF, independencia funcional y calidad de vida en los pacientes post COVID-19. Específicamente se caracterizó los pacientes sociodemograficamente y clínicamente se determinó los límites de funcionalidad y se identificó la ansiedad, la depresión, la CVRS y las barreras para la AF.
Material y métodosEstudio observacional de corte transversal analítico realizado mediante un muestreo no probabilístico por conveniencia propia, entre agosto del año 2022 a marzo del año 2023 en los pacientes diagnosticados con COVID-19 que fueron dados de alta hospitalaria en una clínica de Cali, Colombia (Escuela Nacional del Deporte). Se tuvo la aprobación por el comité de ética institucional Acta (#126,01,05,02), adoptando los lineamientos de la Resolución 008430 del Ministerio de Salud y Protección Social de Colombia y la Declaración de Helsinki. Además, todos los participantes firmaron el consentimiento informado, por lo que se aseguró el anonimato del participante eliminando nombres y números de identificación asignándoles un código por parte de un digitador externo, adicionalmente se utilizó la lista de comprobación STROBE.
Se tuvieron en cuenta los siguientes criterios de inclusión: pacientes diagnosticados con COVID-19 confirmado por medio de Polymerase Chain Reaction por primera vez que requirieran hospitalización y que fueran mayores de edad. Los criterios de exclusión fueron: alteración cognitiva o mentales que les dificultara comprender y responder los cuestionarios.
Estos criterios se tuvieron en cuenta para los pacientes dados de alta de la clínica, fueron contactados 8 semanas después del alta hospitalaria por llamada telefónica e invitados a participar en el estudio por conveniencia propia. A quienes aceptaron se programó una cita en la clínica para explicar en qué consistía la investigación, posteriormente firmaban el consentimiento informado aceptando participar voluntariamente del estudio y un fisioterapeuta procedió a aplicar los cuestionarios.
InstrumentosSe utilizó un cuestionario sociodemográfico y clínico administrado a los pacientes post COVID-19 que incluía las variables: edad, género, estado civil, nivel educativo, residencia, estrato socioeconómico, régimen de salud, factores de riesgo, síntomas, comorbilidades, hospitalización por COVID-19, internación en unidad de cuidados intensivos por COVID-19, uso de oxígeno, uso de ventilación mecánica invasiva, peso, talla, índice de masa corporal (IMC), hospitalización previa por COVID-19, disnea en las actividades de la vida diaria con la escala modified Medical Research Counsil (mMRC).
Adicionalmente se administraron los cuestionarios Physical Activity Questionaire (IPAQ) versión corta, el cual cuenta con aceptable confiabilidad y validez en población adulta11. Este cuestionario consta de 7 preguntas sobre la práctica de AF intensa, moderada y baja sedentario o poco activo, que se clasifican en 3 categorías: categoría 1 sedentario o poco activo: sin actividad reportada o no incluido en niveles moderado o alto, categoría 2 moderado: 3 o más días de actividad intensa de al menos 20min por día o 5 o más días de actividad moderada o caminar al menos 30min o 5 o más días de cualquier combinación de caminata moderada o intensa llegando a 600MET/min/semana, categoría 3 alto: actividad intensa 3 días acumulando 1.500MET/min/semana, 7 o más días de cualquier combinación de caminata, moderada, intensa acumulando 3.000MET/min/semana. Los niveles de intensidad MET utilizados para la puntuación final fueron: 8MET para vigorosa, 4MET para moderada y 3,3MET para caminar11.
Posteriormente se realizó el cuestionario BBAQ-21, el cual consta de 21 preguntas que indagan sobre 7 barreras para ser activo: falta de tiempo, influencia social, falta de energía, falta de voluntad, miedo a lastimarse, falta de habilidades y falta de recursos, para lo cual cada pregunta se puntúa de 0 a 3, y se considera que una categoría es una barrera cuando obtiene una calificación ≥5 puntos12.
La ansiedad y la depresión se evaluó con el cuestionario Hospital Anxiety and Depression Scale (HADS), el cual comprende 14 ítems en las subescalas de ansiedad y depresión, con 7 preguntas para cada una, la puntuación es de 0 a 3, donde 0 sugiere ausencia del síntoma y 3 alta frecuencia del síntoma13. La CVRS se evaluó con el cuestionario EQ-5D se divide en 5 dimensiones: movilidad, cuidado personal, actividades cotidianas, dolor/malestar y ansiedad/depresión. Estas dimensiones se presentan siempre en el mismo orden e incluyen cada una de ellas 3 niveles de gravedad: sin problemas, que se codifica con un 1; algunos/moderados, que se codifican con 2, y muchos problemas que se codifica con un 3. El individuo debe de marcar el nivel de problemas, dentro de cada dimensión que mejor describa su estado de salud en el día se realiza el cuestionario14.
La fatiga se evaluó con la escala Fatigue Assessment Scale (FAS) la cual consta de 10 preguntas en la que se pueden escoger hasta 5 categorías de opciones entre: nunca, algunas veces, regularmente, a menudo y siempre. Finalmente se realizó la escala del estado funcional en pacientes post COVID-19 (PCFS) la cual consta de 5 puntuaciones posible clasificadas en: sin limitaciones funcionales, limitaciones funcionales mínimas, limitaciones funcionales ligeras, limitaciones funcionales moderadas y limitaciones funcionales severas15.
ProcedimientoUna vez los pacientes con COVID-19 fueron dados de alta hospitalaria de una clínica de Cali fueron contactados a las 8 semanas y se invitaron a ser parte del estudio. Quienes aceptaron se les concretó una reunión de manera presencial en la clínica donde se explicaba el propósito del estudio recalcando que al finalizar este se presentara un informe con los resultados pertinentes, los participantes que entendían y aceptaban la investigación se procedía a firmar el consentimiento informado; posteriormente se administra los cuestionarios por parte de un fisioterapeuta, se iniciaba con el cuestionario sociodemográfico y clínico seguido del IPAQ, BBAQ-21, HADS, EQ-5D, FAS y finalmente PFCS, la aplicación de estos tuvo una duración estimada de 40min.
Análisis estadísticoPara el procesamiento de la información se creó una base de datos en Excel® 2010 por un digitador externo y posteriormente fue exportada para su análisis en SPSS® v26.
Los resultados se analizaron de manera descriptiva, ya que esto permitió presentar las características principales de los pacientes, en cuanto a las variables cuantitativas se aplicó el estadístico Kolmogorov-Smirnov por lo que se presentaron en medias y desviación estándar. Posteriormente los grupos fueros divididos en sedentario o poco activo y activo moderado según la clasificación del IPAQ y se procedió a realizar la comparación de las variables entre los grupos utilizando la prueba Chi-cuadrado para las variables cualitativas y la prueba t para muestras independientes en las cuantitativas teniendo en cuenta una significación del 95%. Para aquellas variables que presentaron una relación estadística con un valor de p<0,05 fueron vinculadas en un modelo de regresión logística multivariado donde se determinaron las razones de oportunidades (OR) con su respectivo intervalo de confianza del 95% (IC 95%); al final los OR crudos fueron ajustados mediante las variables edad y género. Para este proceso se evaluó la presencia de colinealidad entre las variables y se vinculó al final como modelo el más parsimonioso.
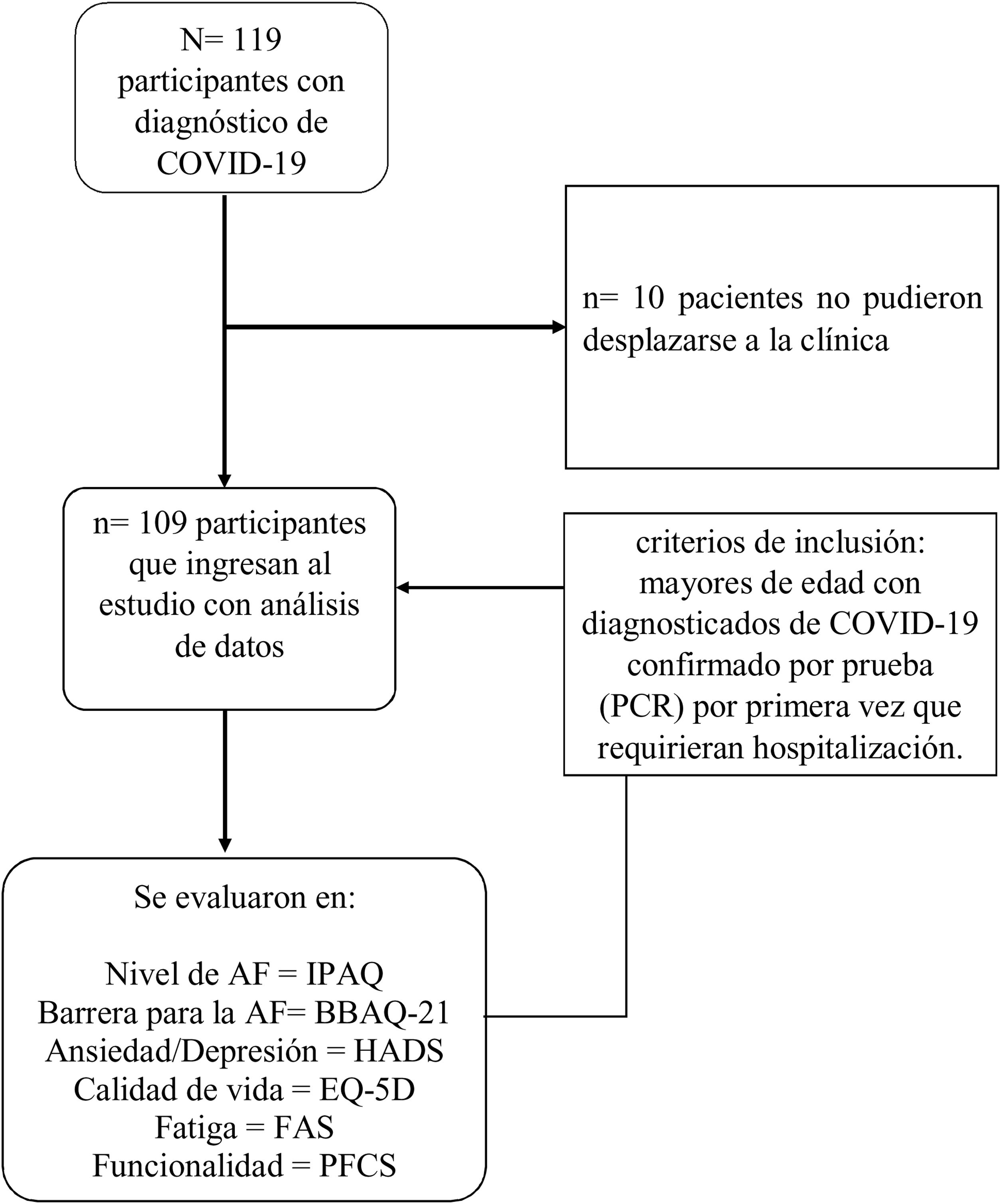
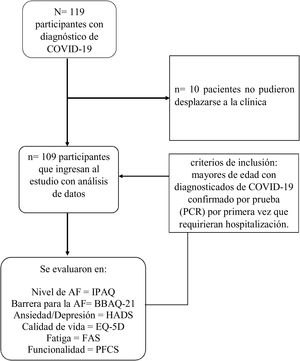
ResultadosDurante el periodo de estudio ingresaron 119 participantes se excluyeron 10 del análisis debido a que presentaban dificultades en el desplazamiento hasta la clínica, por lo tanto, para el análisis final se contó con 109 pacientes, de los cuales se dividieron por el nivel de AF: sedentario o poco activo 76 (69,7%) y activo moderado 33 (30,3%) (fig. 1).
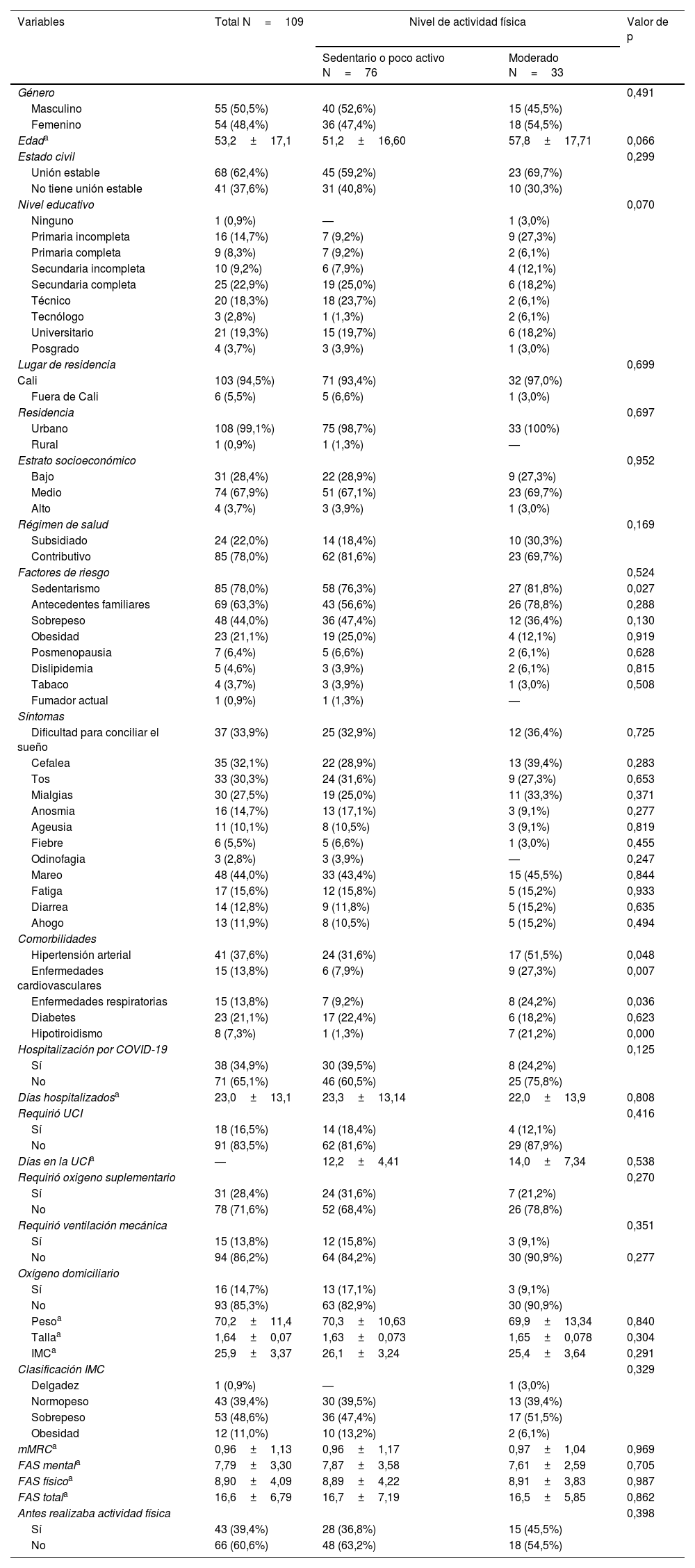
En las características sociodemográficas 55 pacientes (50,5%) eran del género masculino con edad promedio 53,2±17 años; el grupo de pacientes activos/moderados presentaron mayor prevalencia de hipertensión arterial fue superior que en los pacientes sedentarios o poco activos (51,5 vs. 31,6%; valor de p=0,048), al igual que las enfermedades cardiovasculares (27,3 vs. 7,9%; valor de p=0,007), enfermedades respiratorias (24,2 vs. 9,2%; valor de p=0,036) y el hipotiroidismo (21,2 vs. 1,3%; valor de p=0,000) (tabla 1).
Características sociodemográficas y clínicas de los pacientes post COVID-19
| Variables | Total N=109 | Nivel de actividad física | Valor de p | |
|---|---|---|---|---|
| Sedentario o poco activo N=76 | Moderado N=33 | |||
| Género | 0,491 | |||
| Masculino | 55 (50,5%) | 40 (52,6%) | 15 (45,5%) | |
| Femenino | 54 (48,4%) | 36 (47,4%) | 18 (54,5%) | |
| Edada | 53,2±17,1 | 51,2±16,60 | 57,8±17,71 | 0,066 |
| Estado civil | 0,299 | |||
| Unión estable | 68 (62,4%) | 45 (59,2%) | 23 (69,7%) | |
| No tiene unión estable | 41 (37,6%) | 31 (40,8%) | 10 (30,3%) | |
| Nivel educativo | 0,070 | |||
| Ninguno | 1 (0,9%) | — | 1 (3,0%) | |
| Primaria incompleta | 16 (14,7%) | 7 (9,2%) | 9 (27,3%) | |
| Primaria completa | 9 (8,3%) | 7 (9,2%) | 2 (6,1%) | |
| Secundaria incompleta | 10 (9,2%) | 6 (7,9%) | 4 (12,1%) | |
| Secundaria completa | 25 (22,9%) | 19 (25,0%) | 6 (18,2%) | |
| Técnico | 20 (18,3%) | 18 (23,7%) | 2 (6,1%) | |
| Tecnólogo | 3 (2,8%) | 1 (1,3%) | 2 (6,1%) | |
| Universitario | 21 (19,3%) | 15 (19,7%) | 6 (18,2%) | |
| Posgrado | 4 (3,7%) | 3 (3,9%) | 1 (3,0%) | |
| Lugar de residencia | 0,699 | |||
| Cali | 103 (94,5%) | 71 (93,4%) | 32 (97,0%) | |
| Fuera de Cali | 6 (5,5%) | 5 (6,6%) | 1 (3,0%) | |
| Residencia | 0,697 | |||
| Urbano | 108 (99,1%) | 75 (98,7%) | 33 (100%) | |
| Rural | 1 (0,9%) | 1 (1,3%) | — | |
| Estrato socioeconómico | 0,952 | |||
| Bajo | 31 (28,4%) | 22 (28,9%) | 9 (27,3%) | |
| Medio | 74 (67,9%) | 51 (67,1%) | 23 (69,7%) | |
| Alto | 4 (3,7%) | 3 (3,9%) | 1 (3,0%) | |
| Régimen de salud | 0,169 | |||
| Subsidiado | 24 (22,0%) | 14 (18,4%) | 10 (30,3%) | |
| Contributivo | 85 (78,0%) | 62 (81,6%) | 23 (69,7%) | |
| Factores de riesgo | 0,524 | |||
| Sedentarismo | 85 (78,0%) | 58 (76,3%) | 27 (81,8%) | 0,027 |
| Antecedentes familiares | 69 (63,3%) | 43 (56,6%) | 26 (78,8%) | 0,288 |
| Sobrepeso | 48 (44,0%) | 36 (47,4%) | 12 (36,4%) | 0,130 |
| Obesidad | 23 (21,1%) | 19 (25,0%) | 4 (12,1%) | 0,919 |
| Posmenopausia | 7 (6,4%) | 5 (6,6%) | 2 (6,1%) | 0,628 |
| Dislipidemia | 5 (4,6%) | 3 (3,9%) | 2 (6,1%) | 0,815 |
| Tabaco | 4 (3,7%) | 3 (3,9%) | 1 (3,0%) | 0,508 |
| Fumador actual | 1 (0,9%) | 1 (1,3%) | — | |
| Síntomas | ||||
| Dificultad para conciliar el sueño | 37 (33,9%) | 25 (32,9%) | 12 (36,4%) | 0,725 |
| Cefalea | 35 (32,1%) | 22 (28,9%) | 13 (39,4%) | 0,283 |
| Tos | 33 (30,3%) | 24 (31,6%) | 9 (27,3%) | 0,653 |
| Mialgias | 30 (27,5%) | 19 (25,0%) | 11 (33,3%) | 0,371 |
| Anosmia | 16 (14,7%) | 13 (17,1%) | 3 (9,1%) | 0,277 |
| Ageusia | 11 (10,1%) | 8 (10,5%) | 3 (9,1%) | 0,819 |
| Fiebre | 6 (5,5%) | 5 (6,6%) | 1 (3,0%) | 0,455 |
| Odinofagia | 3 (2,8%) | 3 (3,9%) | — | 0,247 |
| Mareo | 48 (44,0%) | 33 (43,4%) | 15 (45,5%) | 0,844 |
| Fatiga | 17 (15,6%) | 12 (15,8%) | 5 (15,2%) | 0,933 |
| Diarrea | 14 (12,8%) | 9 (11,8%) | 5 (15,2%) | 0,635 |
| Ahogo | 13 (11,9%) | 8 (10,5%) | 5 (15,2%) | 0,494 |
| Comorbilidades | ||||
| Hipertensión arterial | 41 (37,6%) | 24 (31,6%) | 17 (51,5%) | 0,048 |
| Enfermedades cardiovasculares | 15 (13,8%) | 6 (7,9%) | 9 (27,3%) | 0,007 |
| Enfermedades respiratorias | 15 (13,8%) | 7 (9,2%) | 8 (24,2%) | 0,036 |
| Diabetes | 23 (21,1%) | 17 (22,4%) | 6 (18,2%) | 0,623 |
| Hipotiroidismo | 8 (7,3%) | 1 (1,3%) | 7 (21,2%) | 0,000 |
| Hospitalización por COVID-19 | 0,125 | |||
| Sí | 38 (34,9%) | 30 (39,5%) | 8 (24,2%) | |
| No | 71 (65,1%) | 46 (60,5%) | 25 (75,8%) | |
| Días hospitalizadosa | 23,0±13,1 | 23,3±13,14 | 22,0±13,9 | 0,808 |
| Requirió UCI | 0,416 | |||
| Sí | 18 (16,5%) | 14 (18,4%) | 4 (12,1%) | |
| No | 91 (83,5%) | 62 (81,6%) | 29 (87,9%) | |
| Días en la UCIa | — | 12,2±4,41 | 14,0±7,34 | 0,538 |
| Requirió oxigeno suplementario | 0,270 | |||
| Sí | 31 (28,4%) | 24 (31,6%) | 7 (21,2%) | |
| No | 78 (71,6%) | 52 (68,4%) | 26 (78,8%) | |
| Requirió ventilación mecánica | 0,351 | |||
| Sí | 15 (13,8%) | 12 (15,8%) | 3 (9,1%) | |
| No | 94 (86,2%) | 64 (84,2%) | 30 (90,9%) | 0,277 |
| Oxígeno domiciliario | ||||
| Sí | 16 (14,7%) | 13 (17,1%) | 3 (9,1%) | |
| No | 93 (85,3%) | 63 (82,9%) | 30 (90,9%) | |
| Pesoa | 70,2±11,4 | 70,3±10,63 | 69,9±13,34 | 0,840 |
| Tallaa | 1,64±0,07 | 1,63±0,073 | 1,65±0,078 | 0,304 |
| IMCa | 25,9±3,37 | 26,1±3,24 | 25,4±3,64 | 0,291 |
| Clasificación IMC | 0,329 | |||
| Delgadez | 1 (0,9%) | — | 1 (3,0%) | |
| Normopeso | 43 (39,4%) | 30 (39,5%) | 13 (39,4%) | |
| Sobrepeso | 53 (48,6%) | 36 (47,4%) | 17 (51,5%) | |
| Obesidad | 12 (11,0%) | 10 (13,2%) | 2 (6,1%) | |
| mMRCa | 0,96±1,13 | 0,96±1,17 | 0,97±1,04 | 0,969 |
| FAS mentala | 7,79±3,30 | 7,87±3,58 | 7,61±2,59 | 0,705 |
| FAS físicoa | 8,90±4,09 | 8,89±4,22 | 8,91±3,83 | 0,987 |
| FAS totala | 16,6±6,79 | 16,7±7,19 | 16,5±5,85 | 0,862 |
| Antes realizaba actividad física | 0,398 | |||
| Sí | 43 (39,4%) | 28 (36,8%) | 15 (45,5%) | |
| No | 66 (60,6%) | 48 (63,2%) | 18 (54,5%) | |
FAS: Fatigue Assessment Scale; IMC: índice de masa corporal; mMRC: modified Medical Research Council; UCI: unidad de cuidados intensivos.
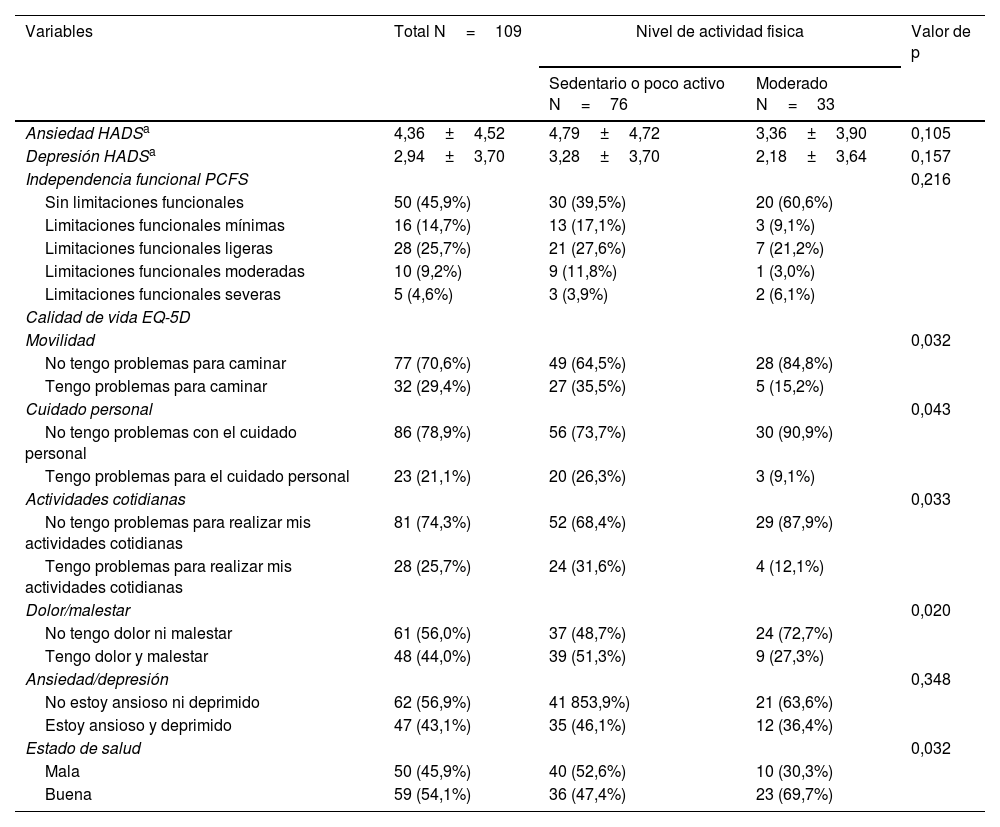
En la calidad de vida se evidencia que el grupo sedentario o poco activo en comparación con moderado, presentaba disminución del desempeño en los dominios movilidad (35,5 vs. 15,2%; valor de p=0,032), cuidado personal (26,3 vs. 9,1%; valor de p=0,043), actividades cotidianas (31,6 vs. 12,1%; valor de p=0,033), dolor/malestar (51,3 vs. 27,3; valor de p=0,020) y mal estado de salud (52,6 vs. 30,3%; valor de p=0,032); las variables de ansiedad, depresión e independencia funcional no presentaron diferencias estadísticamente significativas entre los grupos (tabla 2).
Independencia funcional, ansiedad, depresión y calidad de vida
| Variables | Total N=109 | Nivel de actividad fisica | Valor de p | |
|---|---|---|---|---|
| Sedentario o poco activo N=76 | Moderado N=33 | |||
| Ansiedad HADSa | 4,36±4,52 | 4,79±4,72 | 3,36±3,90 | 0,105 |
| Depresión HADSa | 2,94±3,70 | 3,28±3,70 | 2,18±3,64 | 0,157 |
| Independencia funcional PCFS | 0,216 | |||
| Sin limitaciones funcionales | 50 (45,9%) | 30 (39,5%) | 20 (60,6%) | |
| Limitaciones funcionales mínimas | 16 (14,7%) | 13 (17,1%) | 3 (9,1%) | |
| Limitaciones funcionales ligeras | 28 (25,7%) | 21 (27,6%) | 7 (21,2%) | |
| Limitaciones funcionales moderadas | 10 (9,2%) | 9 (11,8%) | 1 (3,0%) | |
| Limitaciones funcionales severas | 5 (4,6%) | 3 (3,9%) | 2 (6,1%) | |
| Calidad de vida EQ-5D | ||||
| Movilidad | 0,032 | |||
| No tengo problemas para caminar | 77 (70,6%) | 49 (64,5%) | 28 (84,8%) | |
| Tengo problemas para caminar | 32 (29,4%) | 27 (35,5%) | 5 (15,2%) | |
| Cuidado personal | 0,043 | |||
| No tengo problemas con el cuidado personal | 86 (78,9%) | 56 (73,7%) | 30 (90,9%) | |
| Tengo problemas para el cuidado personal | 23 (21,1%) | 20 (26,3%) | 3 (9,1%) | |
| Actividades cotidianas | 0,033 | |||
| No tengo problemas para realizar mis actividades cotidianas | 81 (74,3%) | 52 (68,4%) | 29 (87,9%) | |
| Tengo problemas para realizar mis actividades cotidianas | 28 (25,7%) | 24 (31,6%) | 4 (12,1%) | |
| Dolor/malestar | 0,020 | |||
| No tengo dolor ni malestar | 61 (56,0%) | 37 (48,7%) | 24 (72,7%) | |
| Tengo dolor y malestar | 48 (44,0%) | 39 (51,3%) | 9 (27,3%) | |
| Ansiedad/depresión | 0,348 | |||
| No estoy ansioso ni deprimido | 62 (56,9%) | 41 853,9%) | 21 (63,6%) | |
| Estoy ansioso y deprimido | 47 (43,1%) | 35 (46,1%) | 12 (36,4%) | |
| Estado de salud | 0,032 | |||
| Mala | 50 (45,9%) | 40 (52,6%) | 10 (30,3%) | |
| Buena | 59 (54,1%) | 36 (47,4%) | 23 (69,7%) | |
HADS: Hospital Anxiety and Depression Scale; PCFS: estado funcional en pacientes post COVID-19.
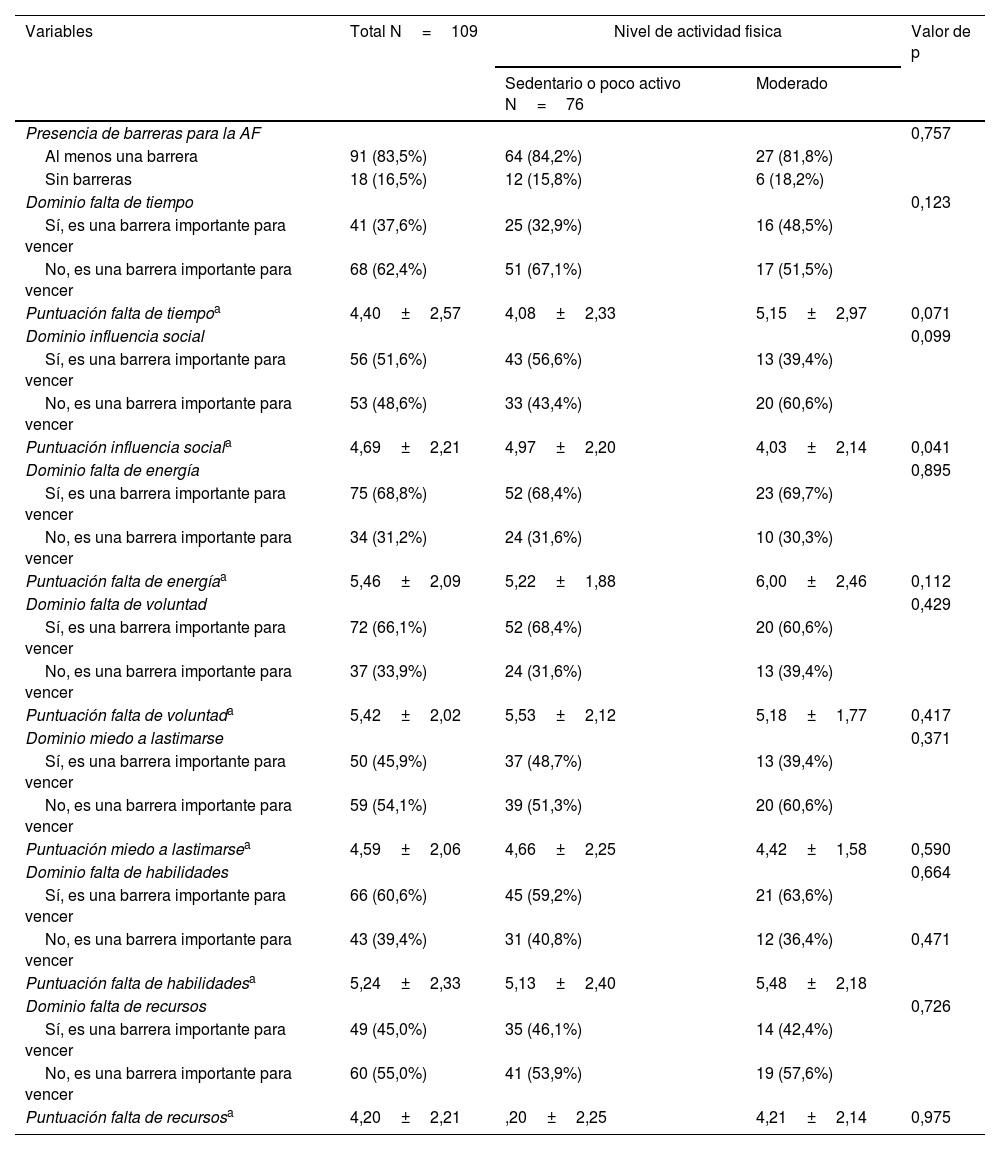
En los 7 dominios de barreras para la AF se evidencia que 91 pacientes perciben al menos una barrera lo que corresponde al 83,5% de la población. El dominio falta de energía representa la principal barrera para la AF (68,8%) para ambos grupos; sin embargo, la barrera influencia social presentó una mayor puntuación de 4,97±2,20 en el grupo sedentario o poco activo comparado con el grupo de activo moderado 4,03±2,14; valor de p=0,041 (tabla 3).
Barreras a la actividad fisica
| Variables | Total N=109 | Nivel de actividad fisica | Valor de p | |
|---|---|---|---|---|
| Sedentario o poco activo N=76 | Moderado | |||
| Presencia de barreras para la AF | 0,757 | |||
| Al menos una barrera | 91 (83,5%) | 64 (84,2%) | 27 (81,8%) | |
| Sin barreras | 18 (16,5%) | 12 (15,8%) | 6 (18,2%) | |
| Dominio falta de tiempo | 0,123 | |||
| Sí, es una barrera importante para vencer | 41 (37,6%) | 25 (32,9%) | 16 (48,5%) | |
| No, es una barrera importante para vencer | 68 (62,4%) | 51 (67,1%) | 17 (51,5%) | |
| Puntuación falta de tiempoa | 4,40±2,57 | 4,08±2,33 | 5,15±2,97 | 0,071 |
| Dominio influencia social | 0,099 | |||
| Sí, es una barrera importante para vencer | 56 (51,6%) | 43 (56,6%) | 13 (39,4%) | |
| No, es una barrera importante para vencer | 53 (48,6%) | 33 (43,4%) | 20 (60,6%) | |
| Puntuación influencia sociala | 4,69±2,21 | 4,97±2,20 | 4,03±2,14 | 0,041 |
| Dominio falta de energía | 0,895 | |||
| Sí, es una barrera importante para vencer | 75 (68,8%) | 52 (68,4%) | 23 (69,7%) | |
| No, es una barrera importante para vencer | 34 (31,2%) | 24 (31,6%) | 10 (30,3%) | |
| Puntuación falta de energíaa | 5,46±2,09 | 5,22±1,88 | 6,00±2,46 | 0,112 |
| Dominio falta de voluntad | 0,429 | |||
| Sí, es una barrera importante para vencer | 72 (66,1%) | 52 (68,4%) | 20 (60,6%) | |
| No, es una barrera importante para vencer | 37 (33,9%) | 24 (31,6%) | 13 (39,4%) | |
| Puntuación falta de voluntada | 5,42±2,02 | 5,53±2,12 | 5,18±1,77 | 0,417 |
| Dominio miedo a lastimarse | 0,371 | |||
| Sí, es una barrera importante para vencer | 50 (45,9%) | 37 (48,7%) | 13 (39,4%) | |
| No, es una barrera importante para vencer | 59 (54,1%) | 39 (51,3%) | 20 (60,6%) | |
| Puntuación miedo a lastimarsea | 4,59±2,06 | 4,66±2,25 | 4,42±1,58 | 0,590 |
| Dominio falta de habilidades | 0,664 | |||
| Sí, es una barrera importante para vencer | 66 (60,6%) | 45 (59,2%) | 21 (63,6%) | |
| No, es una barrera importante para vencer | 43 (39,4%) | 31 (40,8%) | 12 (36,4%) | 0,471 |
| Puntuación falta de habilidadesa | 5,24±2,33 | 5,13±2,40 | 5,48±2,18 | |
| Dominio falta de recursos | 0,726 | |||
| Sí, es una barrera importante para vencer | 49 (45,0%) | 35 (46,1%) | 14 (42,4%) | |
| No, es una barrera importante para vencer | 60 (55,0%) | 41 (53,9%) | 19 (57,6%) | |
| Puntuación falta de recursosa | 4,20±2,21 | ,20±2,25 | 4,21±2,14 | 0,975 |
AF: actividad física.
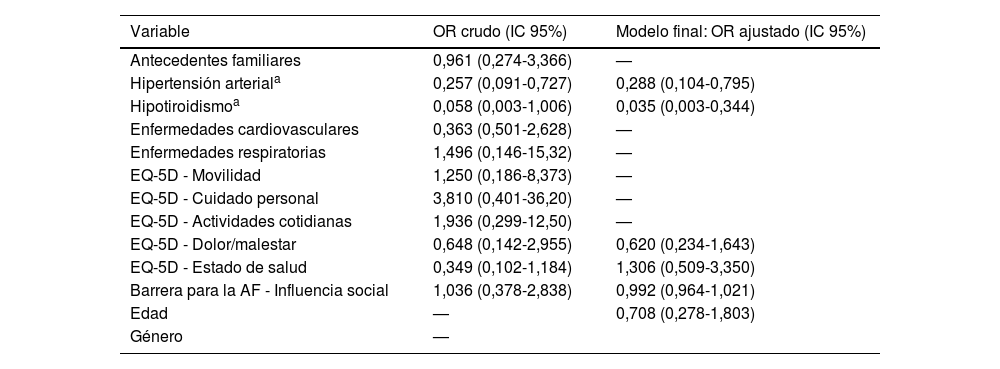
El modelo de regresión logística multivariado presenta los factores relacionados con el nivel de AF moderado identificando valores estadísticamente significativos en las variables: hipertensión arterial con un OR; 0,257 (0,091-0,727), ajustados por edad y género 0,288 (0,104-0,795) y el hipotiroidismo OR: 0,058 (0,003-1,006), ajustados por edad y género 0,035 (0,003-0,344), obteniendo como factor protector para un mayor nivel de AF (tabla 4).
Factores asociados a la practica física en pacientes post COVID-19
| Variable | OR crudo (IC 95%) | Modelo final: OR ajustado (IC 95%) |
|---|---|---|
| Antecedentes familiares | 0,961 (0,274-3,366) | — |
| Hipertensión arteriala | 0,257 (0,091-0,727) | 0,288 (0,104-0,795) |
| Hipotiroidismoa | 0,058 (0,003-1,006) | 0,035 (0,003-0,344) |
| Enfermedades cardiovasculares | 0,363 (0,501-2,628) | — |
| Enfermedades respiratorias | 1,496 (0,146-15,32) | — |
| EQ-5D - Movilidad | 1,250 (0,186-8,373) | — |
| EQ-5D - Cuidado personal | 3,810 (0,401-36,20) | — |
| EQ-5D - Actividades cotidianas | 1,936 (0,299-12,50) | — |
| EQ-5D - Dolor/malestar | 0,648 (0,142-2,955) | 0,620 (0,234-1,643) |
| EQ-5D - Estado de salud | 0,349 (0,102-1,184) | 1,306 (0,509-3,350) |
| Barrera para la AF - Influencia social | 1,036 (0,378-2,838) | 0,992 (0,964-1,021) |
| Edad | — | 0,708 (0,278-1,803) |
| Género | — |
AF: actividad física; IC 95%: intervalo de confianza del 95%; OR: odds ratio.
Este estudio tuvo como objetivo describir el nivel y barreras para la AF, independencia funcional y calidad de vida en los pacientes post COVID-19 en la ciudad de Cali, Colombia. Se identificaron las características clínicas, sociodemográficas, niveles de ansiedad, funcionalidad y barreras para la AF en los pacientes con post COVID 19, estos resultados se correlacionan con los encontrados en diferentes investigaciones16,17 donde los síntomas físicos, mentales y sociales, persisten después de una infección por COVID-19, afectando en gran medida su calidad de vida y la realización de las actividades de la vida diaria.
Con relación a las características sociodemográficas de los pacientes en las variables género, estrato y sistema de salud son semejantes a los resultados encontrados en los estudios realizados en diferentes países, donde arrojan porcentajes similares en su distribución18, esto sugiere que independientemente de la situación epidemiológica actual las características sociodemográficas tienen un comportamiento de manera global relacionado con el contagio y el desarrollo de la enfermedad por COVID-1919.
Asimismo, el predominio de la edad en los pacientes con post COVID-19 fue de 53 años, muy similar a lo reportado por otros estudios6,20,21, donde han descrito que el perfil sociodemográfico de los pacientes que se recuperan de la infección por COVID-19, presentan unión estable, nivel educativo de secundaria, residentes en las grandes ciudades en el ámbito urbano, y de estratos bajo/medio, situación que al compararla con nuestra población es bastante similar teniendo en cuenta que los estudios mencionados anteriormente también son realizados en Latinoamérica y por ende la situación contextual se representa de manera similar.
En cuanto a las variables clínicas nuestros hallazgos reflejaron que el grupo de AF sedentario o poco activo presenta más factores de riesgo como sedentarismo, sobrepeso, obesidad, dificultad para conciliar el sueño y cefalea en comparación con el grupo de AF moderado donde presentaban sobrepeso y dificultad para conciliar el sueño, lo que supone que el grupo sedentario presenta mayor sintomatología. Estos resultados se relacionan con lo reportado en la literatura, donde las personas con síndrome post COVID-19 que presentaban una menor aptitud física y función cardiopulmonar, se asociaba con una mayor gravedad de los síntomas22.
Sumado a ello se observa que presentan obesidad, que es un factor de riesgo para la morbilidad y la mortalidad prematura, estudios evidencian que los pacientes con sobrepeso tenían 1,84 veces más probabilidades de desarrollar complicaciones por COVID-19, mientras que los obesos tenían 3,40 veces más probabilidades23. Otro estudio revela que incluso un IMC elevado se asoció fuertemente con un mayor riesgo de muerte, con más de 4 veces el riesgo en comparación con niveles menores de IMC. Siendo un factor prevalente en nuestra población estudiada y de gran importancia como punto de partida para iniciar AF y disminuir factores de riesgo24.
Asimismo, las comorbilidades7,25 juegan un papel determinante en los resultados clínicos con relación al empeoramiento de su condición actual, siendo una variable estadísticamente significativa para ambos grupos. Investigaciones demuestran que la presencia de cualquier enfermedad comórbida, aumentan el riesgo de manifestaciones y gravedad de síntomas posteriores a la COVID-1925, siendo las comorbilidades el principal predictor de persistencia en los síntomas en los pacientes con post COVID-1923,25. Es por esta razón que los pacientes con comorbilidades como hipertensión arterial, enfermedades cardiovasculares, enfermedades respiratorias e hipotiroidismo tendrán mayor riesgo de persistencia de síntomas después de su presentación.
Principalmente, la hipertensión que es un factor de riesgo para desarrollar complicaciones posteriores, como la persistencia de síntomas en el post COVID 19, estudios demuestran que la hipertensión arterial (49%) y las enfermedades cardiovasculares (21%) fueron las comorbilidades más frecuentes, más que el cáncer (8%) y que la enfermedad pulmonar obstructiva crónica (4%) en 1.591 pacientes publicados por Batiha et al. en el año 202226. Justificándolo a partir del daño y la disfunción miocárdica que se genera por la enfermedad. De hecho, la elevación de la troponina y las anormalidades electrocardiográficas son hallazgos frecuentemente encontrados en diferentes investigaciones25,26. Otros estudios evidencian que los pacientes hipertensos o con otras afecciones cardiovasculares que requieren tratamiento con los inhibidores de la enzima convertidora de angiotensina, aumenta la cantidad de receptores potenciales para generar complicaciones después de su presentación. Sin embargo, no hay evidencia sólida que sugiera la necesidad de modificar el uso de los inhibidores de la enzima convertidora en angiotensina26 a su vez se refiere que para el control de la enfermedad se presentan controles educativos enseñando como minimizar y controlar sus síntomas22.
Sumado a esto, una de las comorbilidades significativas fue el hipotiroidismo que puede deberse a alteraciones inflamatorias e inmunológicas a largo plazo y a una lesión viral directa, donde a estimulación de la inmunidad mediada por células predisponen el desarrollo de disfunción tiroidea mediada por el sistema autoinmune. Estudios revelan un aumento de la hormona estimulante de la tiroides en el 4,6 y el 9,3% de los pacientes recuperados de COVID-19. Sin embargo, el conocimiento de los trastornos tiroideos después de la infección por COVID-19 son escasos26.
En cuanto a las variables estudiadas como la FAS y la mMRC a pesar de que no demuestren datos estadísticamente significativos se observa una persistencia en los síntomas en ambos grupos. Los impactos físicos y psicológicos del post COVID-19 están interrelacionados, para algunos pacientes, la incapacidad física prolongada e inesperada tiene implicaciones emocionales, incluida la disminución de la autoestima, la frustración y la culpa por no poder cumplir con las responsabilidades cotidianas, otros participantes creen que el estrés es un desencadenante específico de los síntomas físicos27, múltiples signos, síntomas, estado general del paciente genera un compromiso a nivel físico y mental.
Con relación a la aplicación de la PCFS se destaca que más de la mitad de los pacientes presentan limitaciones funcionales de algún tipo siendo mayor en el grupo moderado, los resultados arrojan que el grupo AF sedentario presentaba mayores puntuaciones en el cuestionario con presencia de limitaciones ligeras, lo que sugiere mayor presencia de ansiedad y depresión comparado con el grupo de AF moderada. Investigaciones revelan el fuerte compromiso de la salud mental en los pacientes post COVID-1920, alrededor del 50% de los pacientes infectados presentan secuelas mentales, ocupando el primer lugar, la ansiedad, lo cual afecta de manera holística a las personas interfiriendo con sus actividades diarias, la depresión predice un mayor deterioro de la calidad de vida20. En la misma línea, una revisión sistemática demuestra que el síntoma de salud mental informado con mayor frecuencia fue la ansiedad, con prevalencias que oscilan entre el 6,5 y el 63%28, confirmando lo encontrado en los hallazgos de nuestro estudio.
Una de las consecuencias directas de la persistencia de los síntomas después de la presencia de COVID-19, es la indudable repercusión en la calidad de vida, ya que se interfieren las actividades laborales, de ocio y la vida diaria. El grupo de sedentario, tuvo peores puntuaciones en movilidad, cuidado personal, desempeño de actividades cotidianas, dolor y estado de salud, siendo variables estadísticamente significativas. El dominio dolor fue el que se encontró mayormente alterado, contrastando con lo encontrado en nuestros resultados debido a que este grupo de pacientes presenta mayor sintomatología. En ese orden, en un estudio sobre CVRS, el dolor/malestar estuvo presente en el 41,8% de los participantes y es que la CVRS se ha visto disminuida en el contexto de la pandemia por la COVID-19, asimismo, se afectó en gran medida el dominio de movilidad y actividades cotidianas, donde investigaciones informan que la movilidad y las actividades habituales se redujeron entre el 15 al 54% de las personas después de la infección por coronavirus28,29, particularmente para el cuidado habitual y las actividades diarias30, estas consecuencias pueden estar determinadas por la inactividad física causa de su enfermedad y condición de salud previa, generando función física reducida.
Referente a las barreras para la AF se evidenció que se presentaba al menos una barrera en más del 80% de los participantes, principalmente en el grupo de AF sedentario, el dominio falta de energía y en el grupo de AF moderado en el dominio influencia social. Cabe resaltar que la capacidad de ejercicio de un individuo está influenciada por la AF y los hábitos de entrenamiento previos a la presentación de su enfermedad, estos factores condicionan su nivel posterior a su recuperación19,22. En un estudio cualitativo se encontró que la experiencia de síntomas prolongados dificulta a los pacientes reanudar o mantener la AF principalmente por la sensación de fatiga, al igual que en el estudio de Tofiq et al. en el año 2023 donde participantes también describieron permanecer fatigados 12 meses después de COVID-1929. Otras barreras están direccionadas a la falta de tiempo, falta de voluntad y la influencia social son reportadas en nuestro estudio, pero no están muy bien documentadas en pacientes con post COVID-19, por lo tanto, se sugiere realizar mayor investigación en el tema.
Hasta donde es conocido, la evidencia actual presenta pocos datos sobre las consecuencias a mediano y largo plazo para la salud mental, compromisos funcionales, barreras para la AF y la calidad de vida relacionada con la salud después del alta hospitalaria en pacientes que hayan presentado COVID-1912. Sin embargo, en el análisis de regresión se asocia el compromiso de los pacientes con el nivel de AF, y se resalta que los pacientes con comorbilidades asociadas presentan mayores niveles de AF22,27, puesto que, estos pacientes generan un comportamiento de autocuidado para tener un control de su enfermedad, identificando la AF como una estrategia para el mantenimiento y la mejora de su salud.
Finalmente, la variedad de síntomas, la gravedad, la frecuencia y la duración asociados con síndrome post COVID-1916,25 presenta desafíos significativos para la publicación de recomendaciones precisas para la AF. Las recomendaciones deben adaptarse al estado clínico de las personas y, en algunos casos, requerirán la evaluación médica de un especialista1. Un enfoque de estratificación e identificación de riesgos y barreras puede ayudar a maximizar la seguridad y mitigar los riesgos16,25.
Las principales limitaciones de este estudio se enmarcan en que cuestionarios de AF pueden sobre o subestimar los resultados; sin embargo, son una herramienta fácil y sencilla de administrar en poblaciones que son difíciles de acceder a entornos diferentes al hospitalario, a su vez, el uso de podómetros y acelerómetros podrían brindar información complementaria a la realización de AF de los pacientes, a su vez, es importante tener en cuenta que el cuestionario BBAQ-21 tiene validación al español en personas sin comorbilidades por el cual se motiva a realizar más estudios que demuestren mayor evidencia en poblaciones con enfermedades crónicas no transmisibles. Por otra parte, aceptamos que en este estudio no es posible establecer validez externa del estudio. Como fortalezas, consideramos que la aplicación de diferentes instrumentos permite detallar mejor la condición general de los pacientes post COVID-19, lo que claramente permite identificar alternativas de intervención costo efectivas a mediano y largo plazo.
Se recomienda realizar futuras investigaciones acerca del tema de AF en específico.
ConclusiónSe puede concluir que los pacientes post COVID-19 presentan niveles bajos (sedentarios o poco activos) de AF, el grupo de pacientes con post COVID-19 y nivel de AF moderada presenta una mayor prevalencia de comorbilidades como hipertensión arterial, hipotiroidismo y enfermedades cardiorrespiratorias. El grupo de pacientes post COVID-19 sedentario/poco activo presenta disminución del desempeño en la calidad de vida y mayor percepción a las barreras de AF.
FinanciaciónEste proyecto obtuvo financiación por convocatoria interna 003/2022 IUEND.
Conflicto de interesesNinguno de los autores manifiesta conflicto de intereses en el presente estudio.
A los pacientes que voluntariamente participaron del estudio.