Revisión
Los antiinflamatorios tópicos son fármacos que actúan de forma local. Se clasifican en dos grupos principales cuya estructura, mecanismo de acción e indicaciones
son diferentes: los antiinflamatorios no esteroideos y los corticoides. En este artículo se revisan las características e indicaciones de ambos grupos.
Los antiinflamatorios no esteroideos (AINE = están indicados en el tratamiento de manifestaciones que cursan con dolor e inflamación, y de incapacidad funcional asociadas a alteraciones musculoesqueléticas tales como tendinitis, tendosinovitis, esguince, luxación, artritis, distensiones, lumbalgias, tortícolis, etc. Los corticoides utilizados por vía tópica son eficaces en el control de dermatosis inflamatorias agudas, así como en el empeoramiento de dermatosis crónicas, aunque no siempre curan la enfermedad subyacente.
Antiinflamatorios no esteroideos
Los AINE son un grupo de fármacos estructuralmente muy diversos, que se caracterizan por producir un efecto antiinflamatorio, analgésico y antipirético a través de la inhibición de la ciclooxigenasa, la primera enzima implicada en la síntesis de prostaglandinas a partir del ácido araquidónico.
Los AINE figuran entre los fármacos más prescritos y en algunos estudios se recoge que suponen el 5% del total de prescripciones. Concretamente, los pacientes de más de 60 años son los receptores del 50% de todos los AINE. Aunque su utilización suele ser por vía oral, también es frecuente su empleo por vía tópica.
Los AINE son un recurso terapéutico habitual en el tratamiento de las lesiones de tejidos blandos, que incluyen afecciones de músculos, tendones, ligamentos y lesiones de pequeños vasos. Su empleo en estas situaciones pretende reducir el dolor y la inflamación, así como acortar el período de recuperación, ya que mejoran la limitación a la movilización activa de la zona afectada. Un segundo campo de utilización frecuente son los procesos degenerativos crónicos --osteoartrosis/artrosis-- y, en definitiva, dolores osteoarticulares, en muchos casos no muy bien definidos y de difuso diagnóstico.
El tratamiento ideal para los procesos osteoarticulares lo constituiría un fármaco que penetrase en el área dañada, aliviara el dolor, no alcanzara concentraciones plasmáticas apreciables y no originara efectos adversos locales ni sistémicos. La vía tópica representa una buena alternativa, porque permite aplicar el fármaco directamente en el área afectada, evitando la toxicidad gastrointestinal.
Eficacia y seguridad
No vamos a eludir aquí la controversia existente sobre la eficacia o ausencia de eficacia de estos medicamentos, pero lo cierto es que las formulaciones de AINE tópicos son muy utilizadas, tal vez en parte porque el hecho de practicar un masaje en el área afectada puede resultar física y psicológicamente beneficioso. Se ha comprobado que por vía tópica estos fármacos alcanzan concentraciones suficientes en la piel y tejidos subyacentes, pero la concentración articular es baja y su efecto parece depender más de su absorción sistémica que de la penetración local. Los AINE por vía tópica alcanzan unas concentraciones plasmáticas que representan el 5-10% de las alcanzadas por vía oral o intramuscular, por lo que difícilmente se obtendrían concentraciones terapéuticas en la zona afectada mediante su difusión por el líquido extracelular y la vía linfática, ya que la mayor parte del fármaco alcanza la circulación sistémica a través de los capilares subcutáneos.
Los AINE tópicos son razonablemente efectivos y más seguros que los AINE orales a dosis convencionales. Los efectos adversos más comúnmente observados son de tipo irritativo cutáneo, que ceden al retirar la terapia. Sin embargo, pueden producir algunos efectos adversos sistémicos, y así se han observado casos de dispepsia, broncospasmo, asma e insuficiencia renal. El riesgo de hemorragia gastrointestinal asociado a su uso es bajo.
Antiinflamatorios esteroideos: corticoides
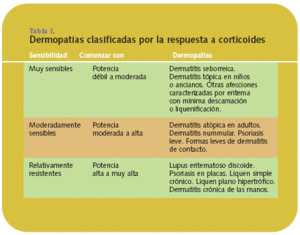
Los corticoides tópicos son los fármacos más utilizados en dermatología (tabla I). Se utilizan en las enfermedades inflamatorias desde los años 50. Ello es debido a que poseen una serie de ventajas, con pocos efectos secundarios. Entre las ventajas cabe destacar: a) su amplio espectro de acción, ya que son útiles en múltiples dermatosis caracterizadas por hiperproliferación y fenómenos inflamatorios, como son los eccemas y la psoriasis; b) su rapidez de acción; c) su fácil aplicación; d) el hecho de ser indoloros e inodoros (lo que los hace fácilmente aceptables por el paciente); e) su escaso potencial alergénico, y f) su estabilidad en el vehículo.
Estructura
Poseen una estructura esquelética común, el núcleo ciclopentanoperhidrofenantreno, con 17 átomos de carbono dispuestos en 4 anillos. Determinadas modificaciones aumentan la potencia: dobles enlaces en C1-C2, halogenización en C6,C9, adición de grupos hidroxilo o cadenas carbonatadas como acetónidos, valeratos y propionatos. Las modificaciones de esta estructura primaria posibilitan la producción de compuestos de variada potencia y toxicidad.
Su mecanismo de acción es intracelular: una vez dentro del citoplasma, hay unos receptores intracitoplasmáticos específicos, en los que estos fármacos son transportados al núcleo, donde se unen a la región del «ADN elemento de respuesta al corticoide», lo que inhibe o estimula la trascripción genética adyacente y regula el proceso inflamatorio.
La utilidad de un corticoide se basa en su efecto antiinflamatorio, inmunodepresor y antimitótico.
Potencia
Para lograr la utilidad tópica, se deben alcanzar concentraciones adecuadas en la epidermis sin llegar a obtener un nivel sérico alto. Tras su aplicación, generan un reservorio cutáneo, por lo que teóricamente no es necesario aplicarlos más de una vez al día o incluso cada dos.
La potencia antiinflamatoria de un corticoide tópico se mide por su capacidad de producir vasoconstricción cutánea y sirve para realizar una escala proporcional a su potencia relativa (test de Stoughton). Así, su efectividad está en relación con la potencia, al igual que sus efectos secundarios. La potencia de los preparados tópicos de corticoides depende fundamentalmente de 4 factores:
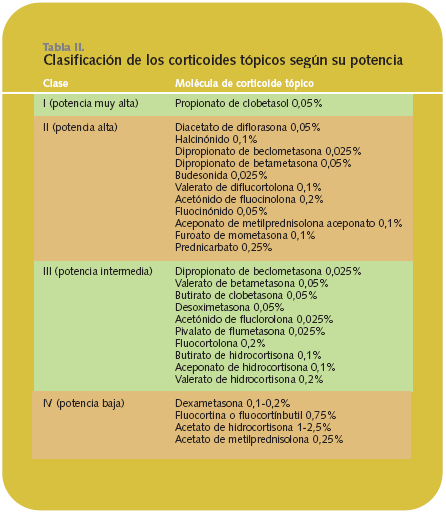
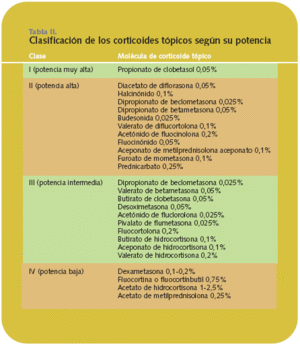
Características de la molécula. En general, los derivados fluorados (betametasona, fluocinolona, etc.) son más potentes que los no fluorados.
Concentración del principio activo.
Vehículo. Cuanto más graso sea el excipiente, mayor es la cesión del principio activo a la piel. A igualdad de principio activo y concentración, la actividad es decreciente en este orden: ungüento > pomada > gel > crema > loción.
Lugar anatómico de aplicación. Hay zonas de la piel que absorben bien los corticosteroides (escroto, axilas, párpados, cuero cabelludo). En otras, la absorción es bastante menor (espalda, antebrazos, rodilla, palma de la mano).
Se clasifican en 4 grupos: potencia baja, potencia media, potencia alta y potencia muy alta (tabla II). El riesgo de efectos secundarios depende de la potencia del corticoide, del área de su aplicación, de la duración del tratamiento y de si se utiliza o no vendaje oclusivo.
Efectos secundarios
Los efectos secundarios producidos por estos fármacos pueden ser locales o sistémicos. Entre los locales, los más frecuentes son: disminución del grosor de la epidermis desde los 15 días de tratamiento, inhibición de los melanocitos con aparición de blanqueamiento que puede ser crónico, atrofia dérmica al actuar en fibroblastos y fibras elásticas con producción de estrías irreversibles, púrpura, hipertricosis, acné y dermatitis rosaceiformes, eccemas de contacto, fragilidad cutánea que se manifiesta por la formación de hematomas con microtraumatismos, retraso de la cicatrización de las heridas y glaucoma o cataratas cuando se aplican cerca del ojo.
El efecto secundario más frecuente, derivado de su uso incorrecto, es la posibilidad de enmascaramiento de dermatosis preexistentes, generalmente infecciones, dando lugar a la denominada tinea incognita o a una escabiosis (sarna) larvada. Aunque son raros, también es posible observar efectos sistémicos por absorción percutánea, como la supresión del eje hipotálamo-hipofisario, la reducción del crecimiento por cierre epifisario temprano y el síndrome de Cushing yatrogénico con diabetes e hipertensión.
Elección del fármaco. En la elección de un preparado, y al objeto de minimizar los efectos secundarios, hay que tener siempre presente que la absorción será mayor cuando la epidermis sea muy fina (áreas como escroto, axilas y párpados y también niños y ancianos), y en aquellas zonas donde la piel esté muy vascularizada (cara y cuero cabelludo). Interesa elegir, en lo posible, el fármaco de menor potencia que proporcione una respuesta adecuada, teniendo en cuenta la gravedad de la enfermedad y su localización. En afecciones extensas en zonas de absorción, o en niños, es conveniente comenzar con un corticoide de potencia débil o intermedia. Los corticoides de mayor potencia deben reservarse a enfermedades graves o refractarias a preparados más débiles y a regiones dérmicas de escasa permeabilidad. El riesgo de efectos secundarios (atrofia dérmica, estrías, hipertricosis) es mayor. En general, se pueden utilizar los potentes los primeros días, para luego continuar con corticoides más suaves, incluso a días alternos y combinado con otras terapias, pero siempre por un período limitado.
Elección del vehículo. Criterios parecidos deben aplicarse en la elección del vehículo. Los geles y lociones a base de alcohol son útiles en cuero cabelludo o regiones pilosas. Las lociones tienden a resecar la piel y producir sensación de picazón. Las espumas y emulsiones acuosas son de fácil aplicación en zonas extensas. Las pomadas o ungüentos tienden a engrasar la piel, pero tienen buena biodisponibilidad y producen escasa irritación. Son útiles en lesiones secas y descamativas, palmas y plantas. Las cremas son útiles en cualquier localización, salvo en regiones pilosas. Tienen una potencia similar a los ungüentos.
Hay corticoides que se asocian con urea o ácido salicílico por su efecto queratolítico y para aumentar la penetración del corticoide. En caso de no conseguir el efecto deseado, puede recurrirse a vendajes oclusivos, que aumentan la absorción hasta 100 veces.
Como regla general, no hay que esperar efectos sistémicos si la dosis semanal de un corticoide potente no supera los 30 gramos en adultos o 10 gramos en niños pequeños. Con los preparados débiles o moderados raramente se ven efectos adversos.
Contraindicaciones
El uso de corticoides tiene también una serie de contraindicaciones como son las infecciones bacterianas, fúngicas y virales de la piel, por su capacidad inmunodepresora. Se deben utilizar con precaución en pacientes con diabetes, hepatopatía, glaucoma y lactantes.
Se deben evitar las combinaciones con antibióticos y antimicóticos, porque pueden aumentar los efectos secundarios y retrasar el diagnóstico y tratamiento oportunos.
Otro punto a considerar son los fenómenos de taquifilaxia y rebote. El primero consiste en la pérdida progresiva del efecto de un determinado corticoide cuando se usa un tiempo prolongado por saturación de los receptores celulares, lo que obliga a pasar a uno de mayor potencia para conseguir el mismo efecto. Para evitarlo se recomienda no sobrepasar las cuatro semanas de tratamiento ininterrumpido y, en caso de enfermedades crónicas, hacer un tratamiento intermitente intercalando períodos de descanso o alternarlos con otros fármacos. El segundo consiste en el rebrote intenso de la dermatosis tratada a los pocos días de suspender la aplicación del fármaco, motivo por el que debemos ser cautos al prescribirlos en determinadas dermatosis crónicas, como la psoriasis o la rosácea. En ésta, aunque aparentemente parece producirse una mejoría inicial tras su aplicación, posteriormente se produce un rebote y empeora. Todo ello conduce a que el paciente desarrolle fácilmente una «adicción a los corticoides tópicos» y no se atreva a suspenderlos. Este fenómeno puede minimizarse retirando paulatinamente el corticoide, pasando a una aplicación a días alternos y/o sustituyéndolo progresivamente por uno de menor potencia.
Precauciones
Las precauciones a la hora de administrar corticoides por vía tópica consisten en:
Evitar el uso prolongado en niños. Si se administra un corticoide tópico para tratar la dermatitis del pañal en un niño, se debe evitar el uso de pañales de plástico o muy ajustados, ya que pueden aumentar la absorción del medicamento.
Los vendajes oclusivos aumentan la penetración en lesiones queratinizadas (sólo se deben usar vendajes oclusivos por la noche y durante no más de 2 días; hay que evitar el uso sobre lesiones exudativas.
Si se padece una inflamación de la piel complicada con una infección de hongos o bacterias es necesario un tratamiento complementario específico para tratar la infección.
Los corticoides tópicos son los fármacos más utilizados en todo el mundo para el tratamiento ambulatorio de la psoriasis, sobre todo en zonas donde otros pueden irritar (pliegues, cara). Están especialmente indicados en el tratamiento de psoriasis estable en placas. Al tener un efecto rápido, con apenas efecto irritativo, su utilización, aunque necesaria, puede resultar abusiva. En la psoriasis, por el carácter crónico de la enfermedad, se deben evitar los corticoides con mayor capacidad de provocar efectos secundarios (fluorados, halogenados). Para la mayoría de las personas con eccema de leve a moderado el tratamiento con un esteroide suave (crema o ungüento de hidrocortisona 1%) durante una o dos semanas es suficiente para tratar un brote.
El clobetasol es una sustancia contraindicada en el deporte de competición y puede dar positivo en un control de dopaje.
Antiinflamatorios en oftalmología
Los corticoides oculares tópicos se utilizan para tratar diversas situaciones alérgicas y/o inflamatorias que afectan a los ojos, frecuentemente sin que hayan sido prescritos por un oftalmólogo, y sin que el paciente conozca los riesgos que comporta su uso.
Corticoides como la prednisolona son útiles en el tratamiento de enfermedades inflamatorias de las estructuras oculares: uveítis aguda, conjuntivitis alérgica, coroiditis, blefaritis y neuritis óptica. También se administran para reducir la inflamación ocular postoperatoria. Antes de administrar un corticoide oftálmico, hay que descartar la posibilidad de una infección bacteriana, vírica o fúngica. El tratamiento debe ser a la dosis mínima efectiva durante el mínimo tiempo posible. Si es inevitable el tratamiento prolongado (más de 6 semanas), la retirada de un corticoide oftálmico debe ser gradual para evitar la recaída. Algunos riesgos son el desarrollo de glaucoma de ángulo abierto (glaucoma simple crónico) y cataratas, y el agravamiento de una simple lesión epitelial por herpes simple a una úlcera corneal extensa y subsiguiente cicatriz corneal permanente, con posible alteración de la visión e incluso pérdida del ojo, si se utilizan de forma inadecuada.
Los AINE son una alternativa eficaz al tratamiento de la inflamación ocular con corticoides. A menudo, los AINE se asocian a otros fármacos en tratamientos tópicos oftálmicos, como antibióticos y corticoides, en el tratamiento postoperatorio de cataratas o en procesos infecciosos en los que coexiste inflamación. El uso combinado de AINE con corticoides debe realizarse con precaución, ya que puede producir erosiones corneales.
El futuro en el tratamiento de enfermedades inflamatorias oculares que no responden a tratamiento tópico ni sistémico se podría dirigir hacia el diseño de sistemas biodegradables de liberación controlada de AINE con relativa especificidad anti COX-2, que complementen la acción antiinflamatoria con la acción antiangiogénica beneficiosa en afecciones que cursan con neovascularización. Estos sistemas permitirían la administración intraocular disminuyendo el número de dosis en tratamientos prolongados y reduciendo los efectos adversos de estos fármacos.
Bibliografía general
CGCOF. Catálogo de Especialidades Farmacéuticas 2005. Madrid: Publicaciones del Consejo General de COF; 2005.
Cruz M, Vila J, Saá CM, Moreno A, Fernández J. Efectividad terapéutica de los AINE tópicos. Medicina General. 2001;35:536-8.
Del Rosso J, Friedlander SF. Corticosteroids: options in the era of steroid-sparing therapy. J Am Acad Dermatol. 2005;53(Suppl 1):S50-8.
Gotzsche PC. Musculoskeletal disorders. Non-steroidal anti-inflammatory drugs. Clin Evid. 2004;12:1702-10.
Isaksson M, Bruze M. Corticosteroids. Dermatitis. 2005;16(1):3-5.