En este tema hablaremos de las cefaleas, un importante problema de salud pública con una alta prevalencia en los periodos de capacidad productiva y creativa de las personas, además de una de las principales razones, en cuanto a frecuencia, para acudir a la farmacia. Si bien para algunos las cefaleas son síntomas episódicos, para otros son la manifestación de una enfermedad crónica e invalidante. Explicaremos los principales tipos de cefalea (las migrañas con o sin aura, las cefaleas de tensión y las cefaleas en racimo), su tratamiento farmacológico y preventivo, y cuál es el papel que desempeña el farmacéutico.
La cefalea es una sensación subjetiva que consiste en percibir dolor en la cabeza. Si bien para algunas personas es un síntoma episódico, para otras es una manifestación de una enfermedad crónica e invalidante. La padece entre el 20 y el 30% de la población adulta; la mayoría experimentará una cefalea en algún momento de su vida, pero una crisis de migraña es una experiencia completamente diferente y a veces excepcional.
Estudios epidemiológicos han documentado su elevada prevalencia y los altos impactos socioeconómicos y personales. La OMS, en el proyecto Global Burden of Disease Encuesta 2010, la clasifica como el 3.er trastorno más frecuente, y la 19.a, entre 20, de las enfermedades que más discapacidad producen en el mundo.
Es un importante problema de salud pública con una prevalencia alta en los periodos de capacidad productiva y creativa del individuo. Además es una de las principales razones, en cuanto a frecuencia, para acudir a una farmacia y adquirir analgésicos que requieren receta o no, y es una de las patologías en las que la opinión directa del farmacéutico es muy solicitada por el paciente, que muchas veces decide no acudir a otros profesionales de la salud.
Por ello los farmacéuticos deben estar familiarizados con los signos de alarma, que sugieren una cefalea secundaria, y con los tipos de dolor más frecuentes, además de sus tratamientos, para ayudar a los usuarios que padecen este trastorno.
La cefalea es un trastorno muy prevalente, para cuyo tratamiento se dispone de medicamentos que no precisan receta, hecho que origina en la farmacia numerosas consultas en las que los farmacéuticos pueden desempeñar un importante papel
Tipos de cefalea
Según la Sociedad Internacional de Cefaleas, se pueden distinguir hasta 14 tipos de cefaleas (International Classification of Headache Disorders, 3.a ed.) que se clasifican en 3 grupos.
Los 2 grupos principales son las cefaleas primarias y las secundarias, y estas últimas representan menos del 5% de los casos. De todos los tipos de cefalea, las más relevantes por su prevalencia son las migrañas con o sin aura (35%), las cefaleas de tensión (17,5%) y las cefaleas en racimo.
Migraña
La migraña es un trastorno episódico, altamente invalidante, caracterizado por la aparición de ataques recurrentes de cefalea, variables en intensidad, duración y frecuencia. Durante las crisis aparece dolor de carácter pulsátil, de distribución generalmente hemicraneal, y con frecuencia, acompañado de palidez facial, síntomas neurológicos (fotofobia, fonofobia), gastrointestinales (inapetencia, náuseas y vómitos) e incluso dolor desencadenado con la simple presión en determinadas zonas de localización craneofacial.
Algunos pacientes, además, experimentan fases premonitorias, que se producen horas o días antes de que se instaure el dolor de cabeza y una fase de resolución del dolor. Estos síntomas incluyen hipo e hiperactividad, cansancio, depresión, dificultad de concentración, antojo por ciertos alimentos, bostezo repetitivo, fatiga y rigidez en cuello y/o dolor.
Existen dos subtipos principales de migraña: migraña sin aura (MSA) y migraña con aura (MCA).
A menudo las cefaleas, y especialmente las migrañas, son procesos crónicos que llegan a afectar mucho la calidad de vida y pueden asociarse a estados depresivos. En esos casos es importante ayudar al paciente a mantener una actitud positiva, haciéndole ver que su problema puede mejorar manteniendo una postura activa
Migraña sin aura
Es la más frecuente y afecta al 16% de las mujeres frente a un 8% de hombres. En la mujer suele comenzar con las primeras reglas, y en el varón durante la niñez, por lo que se considera una enfermedad de personas jóvenes. Entre los 35 y 45 años, 1 de cada 4 mujeres tiene migraña. Tiende a remitir con los años, excepto si el paciente padece migraña crónica (más de 15 días al mes, sin abuso de medicación) o una cefalea por abuso de medicación.
Migraña con aura
Se caracteriza por la existencia de síntomas neurológicos focales transitorios que se presentan antes del dolor, aunque también pueden hacerlo a la vez o después de que este se haya iniciado. Duran entre 5 min y 1 h (la duración suele ser menor si hay un solo síntoma aislado y más prolongada si se combinan síntomas diferentes). Si la duración de los síntomas es menor de 5 min o mayor de 60, estos rara vez se deben a un aura y deben excluirse otras causas como un accidente isquémico transitorio (AIT) o una crisis epiléptica.
Los síntomas más frecuentes son los visuales (95%): visión borrosa, puntos brillantes y centelleantes, pérdida de visión en parte del campo visual; seguidos de los sensitivos (40%), que se caracterizan por una mezcla de cosquilleo y de entumecimiento que va desde un lado de la cara o desde la mano hasta abarcar todo un lado del cuerpo. A veces se producen incluso parálisis o pérdida de fuerza en medio cuerpo.
El aura se presenta en un 20% de los pacientes que padecen migrañas y estos pueden padecer ataques con y sin ella. Ocasionalmente puede aparecer de forma aislada, sin cefalea posterior y, si esto ocurre, se debe realizar un diagnóstico diferencial que descarte un AIT, especialmente cuando los síntomas empiezan por encima de los 40 años, si predominan los síntomas negativos (hemianopsia, escotoma, entumecimiento) o si son de inicio agudo y muy breves o muy prolongados.
Cuando sigue al aura, la cefalea suele ser con frecuencia (90% de los casos) contralateral o bilateral. No es raro que el dolor en la MCA sea menos intenso y duradero que en la MSA.
Factores precipitantes de la migraña
El cerebro del migrañoso es especialmente sensible a ciertos estímulos y si estos se reconocen y, si es posible, se evitan, el paciente tendrá menos probabilidad de sufrir una crisis.
• Nivel de estrógenos. Explica que la frecuencia de crisis sea 3 veces mayor en mujeres que en hombres, así como que esta se incremente cuando las niñas alcanzan la pubertad (30%) y sea muy alta en la premenopausia (65%). También ocasiona que la migraña se agrave con la menstruación (migraña menstrual), el uso de anticonceptivos orales y los tratamientos con estrógenos.
• Estrés. Hasta el 80% de los ataques de migraña se deben a este factor. Es muy común que el ataque de migraña se presente, no en el momento de máxima tensión, sino cuando se produce la relajación después de una situación estresante
• Sueño. Es poco frecuente que la migraña interrumpa el sueño. Es más habitual que el migrañoso despierte con dolor que por dolor. La alteración del ritmo de sueño, habitual en el fin de semana, es uno de los elementos que justifican que la migraña adquiera con frecuencia un perfil de presentación llamado «cefalea del fin de semana».
• Dieta. El consumo de ciertos alimentos puede favorecer las crisis de migraña. Aunque existe una gran variabilidad interindividual, algunos de ellos son causas más comunes de este trastorno: quesos curados, chocolate, embutidos, frutos secos y los alimentos muy especiados o que contienen determinados aditivos como el glutamato. El consumo de alcohol influye claramente en el desencadenamiento de crisis migrañosas. También el ayuno prolongado favorece las crisis, especialmente en los niños.
• Actividad física. El ejercicio intenso o incluso moderado pueden ocasionar o agravar las crisis. En estos casos es especialmente importante realizar un buen diagnóstico.
• Tabaco. También es un factor que contribuye a agravar las migrañas.
Cefalea tensional
Se manifiesta con dolor que suele ser bilateral, sordo, opresivo y de intensidad moderada. Se suele describir como un peso, una sensación de tirantez, un casco puesto encima de la cabeza o una banda que aprieta, con sensación dolorosa al tocarse el pelo.
Generalmente es de intensidad leve y en circunstancias normales no se acompaña de náuseas o vómitos ni de hipersensibilidad a la luz o a los ruidos, por lo que casi nunca afecta a las actividades cotidianas. Su duración es variable, ya que puede oscilar entre unos minutos y unos días (a diferencia de otros tipos de dolor de cabeza, como las migrañas).
Por eso, a pesar de que es el tipo de dolor de cabeza más habitual, no suele ser motivo de consulta al médico, excepto en aquellos casos en que se hace muy frecuente o se cronifica hasta hacerse diario o casi diario.
Más de la mitad de los pacientes migrañosos presentan, además, cefaleas de tensión, y hay datos que sugieren una estrecha relación entre ambas.
Cefalea en racimos
La cefalea en racimos (CR) o de Horton es una cefalea primaria tipo cluster (agrupada en cúmulos o racimos). Es un tipo relativamente raro de cefalea que se presenta en forma de ataques y cuya severidad le ha dado el nombre de «dolor de cabeza suicida». Se considera que es uno de los dolores más intensos que puede sufrir el ser humano sin perder la consciencia.
La enfermedad suele aparecer entre los 20 y los 60 años, con un promedio de edad de comienzo alrededor de los 37 años, y existe claro predominio en el sexo masculino.
En la fase aguda, se puede confundir con otros tipos de cefalea (neuralgia del trigémino y cefaleas punzantes idiopáticas) que generalmente se acompañan de parestesias, sinusitis o patologías dentales, por lo que los pacientes no reciben el tratamiento adecuado, o lo reciben demasiado tarde.
Los brotes se caracterizan por ataques de dolor, orbitario y periorbitario, de gran intensidad, constantes, punzantes y uniformes, de aparición paroxística (inicio y final rápidos). Las crisis duran de 15 a 90 min, repitiéndose a una hora fija con una frecuencia de 1 a 3 ataques diarios (máximo de 8 al día), durante un período de semanas o meses (1 a 3 meses), seguido de un intervalo de tiempo (desde unos 6 meses a varios años) libre de síntomas, para recaer con posterioridad. Son frecuentes los ataques nocturnos (50-75% de los ataques) en los primeros 90 min de sueño.
En el 90% de los casos, se presenta de manera unilateral sin sobrepasar la línea media, y reaparece una y otra vez en el mismo lado. Va acompañada de fenómenos ipsolaterales de disfunción autonómica, como ojo enrojecido, lagrimeo, ptosis palpebral, miosis, edema de párpado, rinorrea, obstrucción nasal o hiperhidrosis de un solo lado del rostro (descarga colinérgica excesiva).
No existe aura y el dolor alcanza el clímax en unos pocos minutos (el 30% de los casos de cefalea de Horton no muestra síntomas autonómicos).
Tratamiento de la cefalea
Aunque existe una serie de medidas higienicodietéticas que se describen en el apartado reservado al papel del farmacéutico, el principal tratamiento de las cefaleas es farmacológico.
En general pueden emplearse fármacos «no específicos», como paracetamol o AINE, aunque en el caso de la migraña y la CR existen también tratamientos específicos como:
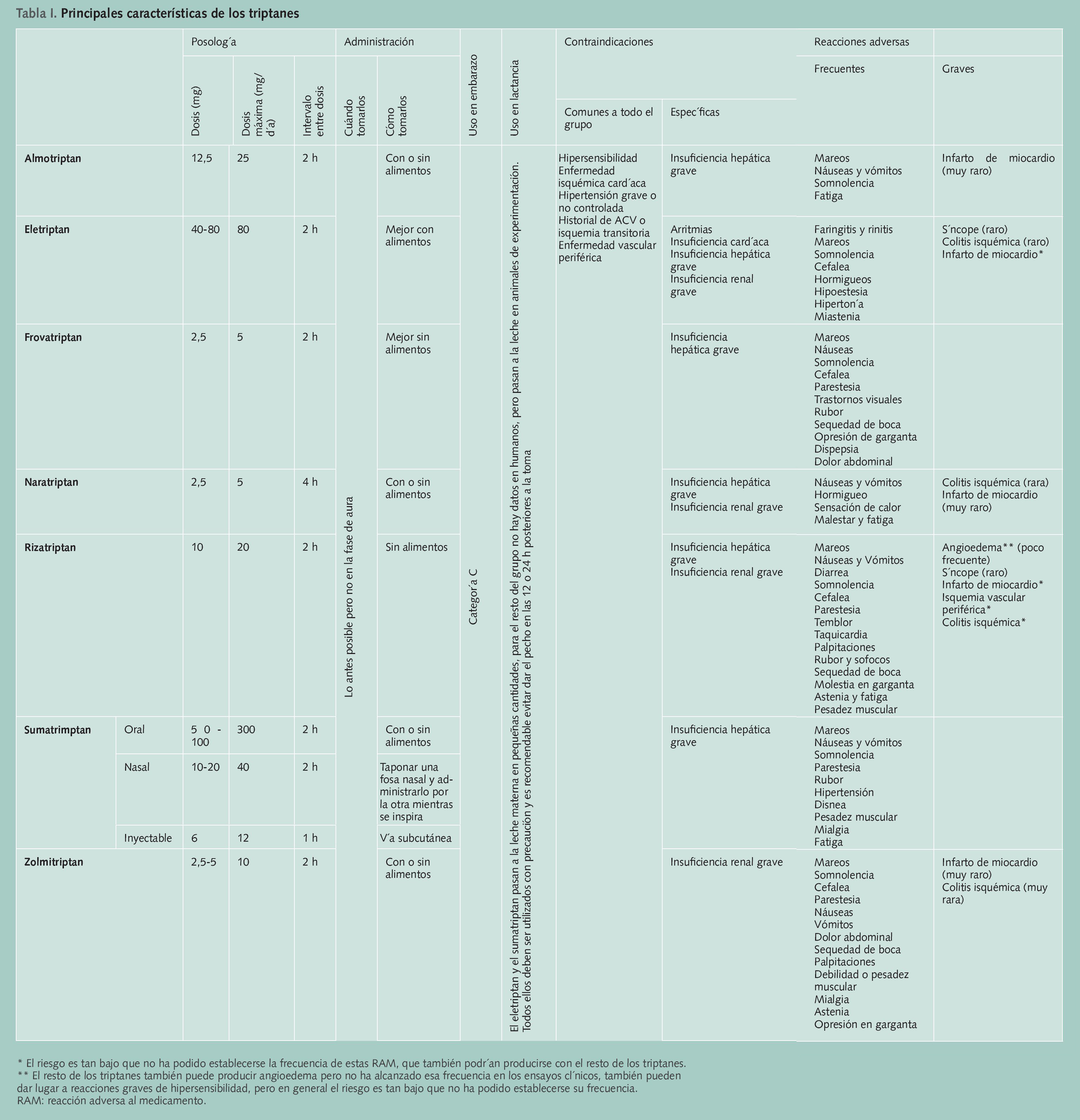
• Triptanes: recomendados en pacientes con crisis de migraña moderadas o graves y en crisis leves que no responden a otros fármacos.
• Ergóticos: actualmente no son tratamiento de elección porque presentan un perfil de seguridad menos favorable que los triptanes.
Además pueden emplearse medicamentos coadyuvantes como los antieméticos.
En la tabla 1 se resumen las principales características de los triptanes.
Aunque la variabilidad interindividual hace difícil dar consejos estandarizados para ayudar a sobrellevar una cefalea cuando se produce un ataque, existen unas recomendaciones que pueden ser de utilidad: acostarse y relajarse todo lo posible; permanecer a oscuras en un ambiente silencioso, fresco y bien ventilado, y colocar una bolsa de hielo en la zona afectada
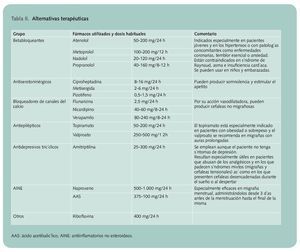
Tratamiento preventivoSi los ataques de migraña son muy frecuentes (más de 3 al mes), incapacitantes o muy prolongados y/o no hay una buena respuesta al tratamiento, el médico puede prescribir un tratamiento preventivo.
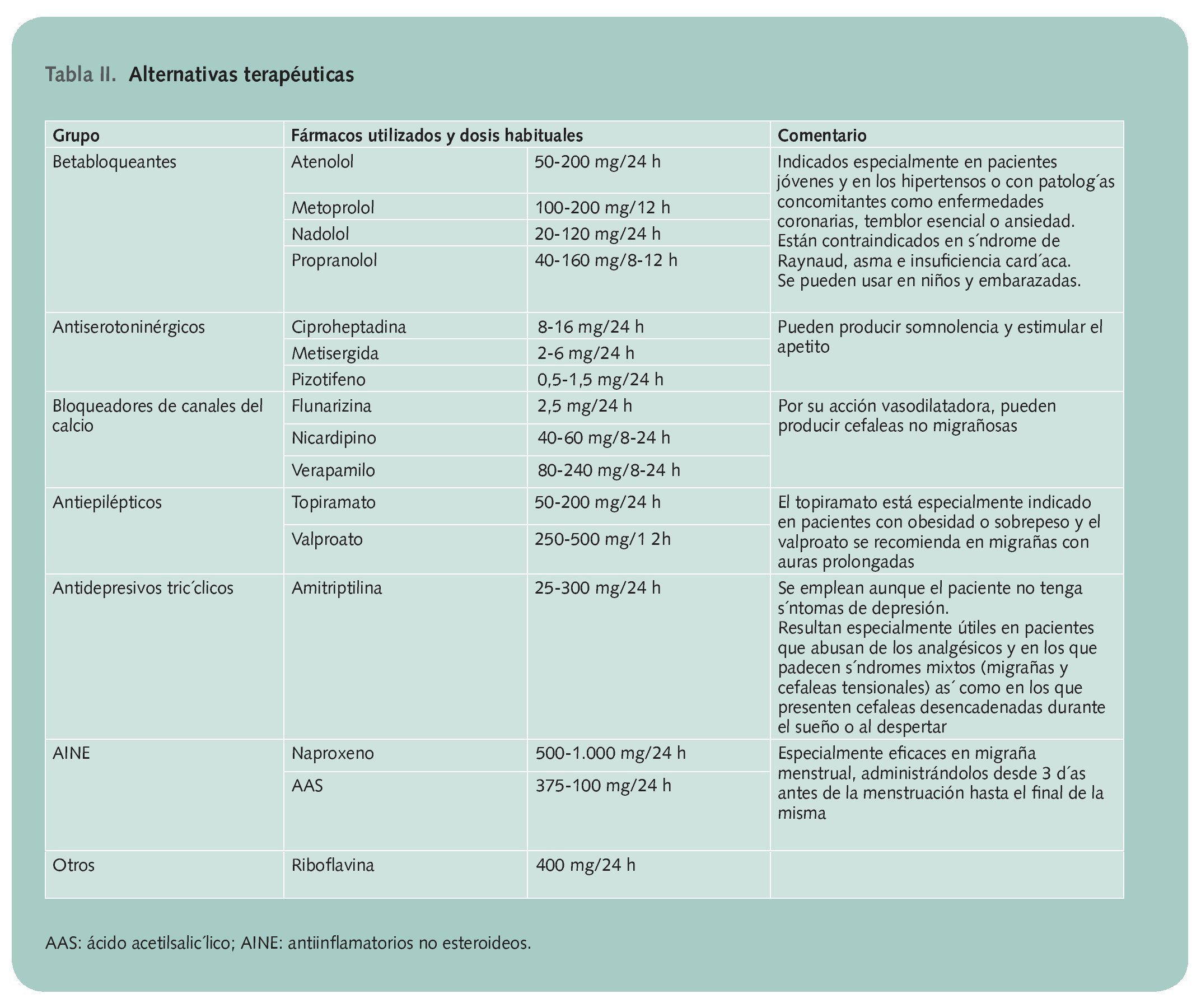
El objetivo de esta terapia es reducir la frecuencia de los ataques al menos en un 50%, para ello se pueden utilizar diferentes alternativas terapéuticas que se citan en la tabla 2.
Se recomienda emplearlos en monoterapia, ya que no hay evidencia de que el uso de más de un fármaco consiga una mayor reducción de la frecuencia de las migrañas. Aunque existen algunas diferencias en los porcentajes de eficacia de los distintos grupos de medicamentos utilizados, la selección del tratamiento debe ser individualizada en función de las características del paciente y del perfil de seguridad de cada fármaco.
Deben introducirse a dosis bajas, que se irán incrementando hasta que se produzca una mejoría clínica, se alcance la dosis máxima recomendada o aparezcan reacciones adversas. El tratamiento debe mantenerse durante al menos 6-8 meses y se debe eliminar paulatinamente para evitar recidivas. Durante este tiempo es importante llevar un registro de los dolores de cabeza para poder evaluar con objetividad los resultados.
No se recomienda realizar este tratamiento en mujeres embarazadas ni en las que estén planeando un embarazo.
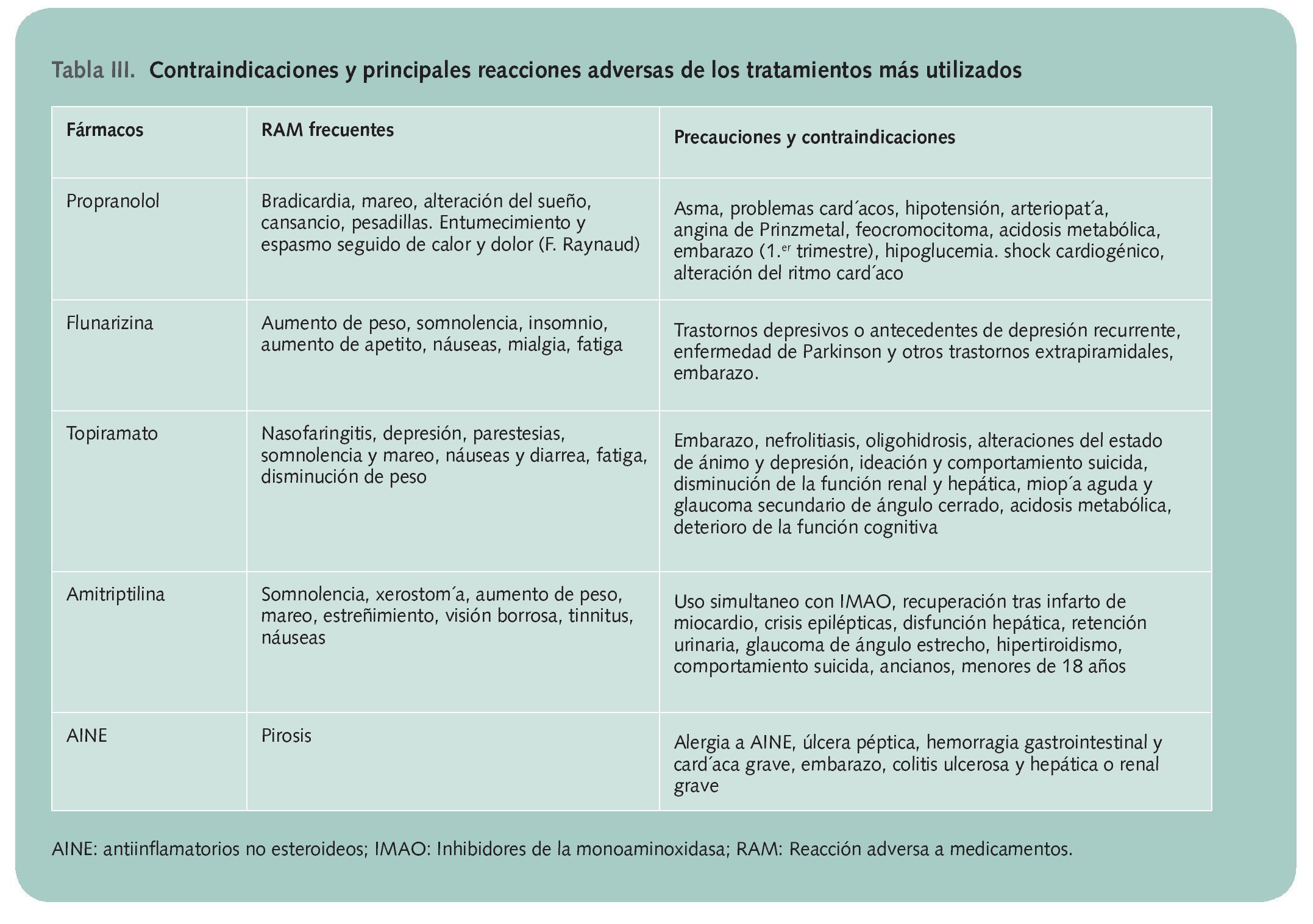
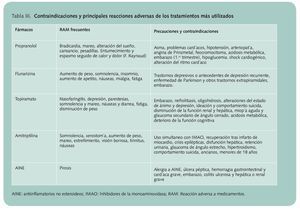
Los tratamientos más utilizados son los recogidos en la tabla 3, en la que se citan sus contraindicaciones y principales reacciones adversas.
También la toxina botulínica puede emplearse como profilaxis de migraña inyectándola en varias áreas musculares específicas de cabeza y cuello.
El papel del farmacéutico
La cefalea es un trastorno muy prevalente, para cuyo tratamiento se dispone de medicamentos que no precisan receta, por lo que origina numerosas consultas en la farmacia. Por este motivo los farmacéuticos pueden desempeñar un importante papel en varios niveles de actuación:
• Detectar los casos en los que existen señales de alarma que pueden hacer sospechar que se trata de una cefalea secundaria y derivarlos con rapidez al médico o incluso a un servicio de urgencias.
• Aconsejar sobre las medidas higienicodietéticas que pueden ayudar a prevenir la aparición de los distintos tipos de cefalea y/o mitigar su intensidad.
• Recomendar los medicamentos sin receta más adecuados para cada caso, asesorando sobre su correcta utilización.
• Dispensar correctamente los medicamentos prescritos para la prevención y/o el tratamiento de las cefaleas, descartando la posible presencia de PRM e informando sobre la forma de usarlos.
• Detectar los posibles casos de abuso, sobredosificación, combinaciones no adecuadas de medicamentos y otros PRM, así como RNM que puedan surgir a lo largo del tratamiento, ya que en un buen número de casos se trata de un trastorno crónico por el que el paciente acude con cierta frecuencia a la farmacia.
En la actualidad existen tratamientos para abordar de forma efectiva la migraña, pero se debe evitar la automedicación. Es importante remitir al paciente al médico para que realice un adecuado diagnóstico y establezca un tratamiento apropiado
Detectar señales de alarma
Deben derivarse a un servicio de Urgencias las siguientes cefaleas:
• Debidas a traumatismos en la cabeza.
• Muy intensas, de aparición brusca y/o estrictamente unilaterales, especialmente si son de inicio reciente sin antecedentes de cefalea.
• Desencadenadas por la maniobra de Valsalva o en relación con esfuerzo.
• Acompañadas de rigidez en la nuca, vómitos súbitos o importantes y/o visión borrosa.
• Asociadas a alteraciones del habla y/o pérdida de sensibilidad y/o de movilidad de la cara y/o las extremidades, o bien a otros signos de disfunciones neurológicas no explicables por un aura migrañosa.
Aunque pueda recomendarse la utilización de un analgésico, también deberían remitirse al médico aquellas cefaleas que:
• Se acompañen de congestión, mucosidad nasal espesa y purulenta y pesadez en las órbitas oculares.
• Cursen con fiebre, dolor corporal y otros síntomas gripales.
• Presenten síntomas compatibles con cefaleas tensionales pero se repiten con frecuencia.
• Se presenten con aura en personas mayores de 40 años y/o el aura sea de inicio agudo o de duración breve (< 5 min) o prolongada (> 60 min).
• Aparezcan después de realizar actividades que exigen concentración visual (como leer, ver la televisión o utilizar el ordenador).
• Aparezcan con la bipedestación o sedestación y mejoren con el decúbito.
• Presenten unas características muy diferentes a las que suelen tener los dolores de cabeza que ha tenido antes ese paciente.
• Aparezcan por la noche, con tal intensidad que hacen que el paciente se despierte.
Además, deben remitirse al médico todas las cefaleas que no respondan al tratamiento con analgésicos y las que tengan aura y/u otras características que permitan identificarlas como migrañas y no hayan sido aún diagnosticadas.
Facilitar consejos higienicodietéticos
Aunque cada persona reacciona de una forma distinta a los estímulos del entorno, existen una serie de recomendaciones sobre el estilo de vida que pueden resultar útiles para prevenir las cefaleas en quienes las padecen habitualmente:
• Procurar evitar las situaciones estresantes.
• Realizar con regularidad ejercicio físico suave o moderado, pero evitar el intenso.
• Llevar una adecuada higiene del sueño, sin dormir muchas horas al día ni demasiado pocas, procurando hacerlo en un ambiente relajado, a oscuras o con una iluminación tenue.
• Aprender a utilizar técnicas de relajación.
• Evitar los olores fuertes y los humos, especialmente el de tabaco, así como los ruidos y la iluminación excesiva o cuya intensidad cambie rápidamente.
• Reducir el consumo de aquellos alimentos que cada paciente relaciona con la aparición de crisis de migraña. Entre ellos es probable que estén:
- Los que contienen tiramina (quesos curados, vino tinto, embutidos, carnes y pescados curados) y en general cualquier producto fermentado o adobado.
- Los que contienen glutamato o nitratos.
- Los productos lácteos.
- El chocolate.
- Frutas como los plátanos, cítricos o aguacates.
- Las cebollas.
- Los frutos secos como las nueces.
• Tener en cuenta que la cafeína suele mejorar las migrañas. Por ejemplo, si una persona consume habitualmente café u otras bebidas con esta sustancia y deja de hacerlo bruscamente, es probable que sufra un ataque de migraña.
A menudo las cefaleas, y especialmente las migrañas, son procesos crónicos que llegan a afectar mucho la calidad de vida y pueden asociarse a estados depresivos. En esos casos es importante ayudar al paciente a mantener una actitud positiva, haciéndole ver que su problema puede mejorar manteniendo una postura activa. Pueden ser útiles acciones como llevar un diario de las crisis para intentar establecer si existe un patrón temporal o se asocian a alguna situación fisiológica o estímulo ambiental. También puede resultar de utilidad anotar los alimentos, bebidas, medicamentos u otras sustancias que haya consumido cada vez que sufra una crisis. De esta forma será más fácil identificar los factores que se relacionan con la aparición de la migraña, ya que estos son diferentes para cada paciente.
Por otra parte y aunque la variabilidad interindividual hace difícil dar consejos estandarizados para ayudar a sobrellevar una cefalea cuando se produce un ataque, existen unas recomendaciones que pueden ser de utilidad:
• Acostarse y relajarse todo lo posible.
• Permanecer a oscuras en un ambiente silencioso, fresco y bien ventilado.
• Colocar una bolsa de hielo en la zona afectada.
Es especialmente importante advertir sobre los riesgos de las sobredosificaciones, informando claramente que doblando las dosis no se dobla la eficacia analgésica pero sí aumenta el riesgo de efectos adversos
Recomendar un tratamiento farmacológico sin receta
Para el tratamiento de la cefalea se pueden recomendar AINE como el ibuprofeno o la aspirina, o analgésicos como el paracetamol. Pueden ser útiles en cualquier tipo de cefalea y, en ausencia de contraindicaciones, no existen razones objetivas para seleccionar uno u otro, por lo que se recomienda elegir el más adecuado para cada paciente en función de sus experiencias previas con ellos. Teniendo en cuenta las características de estos trastornos es especialmente importante advertir sobre los riesgos de las sobredosificaciones, informando claramente que doblando las dosis no se dobla la eficacia analgésica pero sí aumenta el riesgo de efectos adversos.
Como sucede con cualquier otro medicamento, antes de dispensarlos es importante descartar las posibles contra-indicaciones o interacciones con otros fármacos que se pueda estar tomando.
Dispensar adecuadamente los medicamentos que hayan sido prescritos
Para los ataques de migraña, además de los analgésicos, el médico puede prescribir triptanes o, más raramente, derivados ergóticos, para los que es importante disponer en la farmacia de un algoritmo de dispensación. A la hora de dispensarlos, además de asegurarse de que el paciente ha comprendido bien la dosis y la pauta de administración, es importante advertirle que nunca debe asociar los ergotamínicos y los triptanes.
También debe disponerse de algoritmos para dispensar los tratamientos preventivos (betabloqueantes, calcioantagonistas, antidepresivos...) de los que la lógica limitación de espacio nos impide poner ejemplos.
En todos los casos, es importante que el paciente comprenda por qué le han prescrito ese tratamiento y qué puede esperar de él, ya que la falta de información puede conllevar desde casos en que tome el tratamiento preventivo solo cuando sufre un ataque a otros de toxicidad por errores de dosificación.
Se debe prestar especial atención al posible uso de Inhibidores Selectivos de la Recaptación de Serotonina (ISRS), ya que al asociarse a triptanes o ergotamínicos existe el riesgo de desarrollar un síndrome serotoninérgico que puede ser muy grave
Realizar un seguimiento de los tratamientos
Los triptanes son medicamentos mucho más seguros que los ergotamínicos, pero se debe tener en cuenta que, como muchos otros fármacos, pueden producir trastornos digestivos (diarrea, sequedad de boca, vómitos), nerviosos (somnolencia, parestesias), vasculares (rubor, sofocos) y alteraciones de la visión. Varios de estos síntomas pueden atribuirse tanto al medicamento como al propio trastorno migrañoso, por lo que la actuación del farmacéutico irá más orientada a determinar en qué momento se producen y si suponen una alteración importante de la calidad de vida, para determinar en qué casos es recomendable la remisión al médico o en cuáles basta con tranquilizar al paciente y/o recomendarle algún remedio para esas molestias.
Se debe prestar especial atención a la posible aparición de dolores musculares y valorar su intensidad y evolución, ya que se han descrito casos de miastenia.
Si el paciente refiere astenia o fatiga, también podríamos pensar en una posible reacción adversa, pero en esos casos no suele ser necesario interrumpir el tratamiento y bastaría con facilitar algunos consejos higienicodietéticos para paliarlas.
Otras reacciones como las modificaciones del ritmo cardíaco o la sensación de opresión en el pecho o la garganta, pueden alarmar mucho a los pacientes pero no suelen revestir gravedad.
Trastornos más graves como las reacciones de hipersensibilidad o colitis isquémica son muy raros, pero es importante prestar atención por si aparecieran signos como el edema facial, reacciones exantemáticas o crisis hipertensivas.
Dado que pueden ocasionar diarreas y poliuria y en algunos casos incluso deshidratación, deben emplearse con especial precaución en casos de ola de calor, especialmente en personas mayores o que tomen otros medicamentos que puedan aumentar ese riesgo (diuréticos, neurolépticos...).
Aunque el paciente no esté tomando ningún otro fármaco cuando empieza a utilizar antimigrañosos, al tratarse de un trastorno crónico es muy probable que en algún momento tome otros medicamentos. En este sentido, se debe prestar especial atención al posible uso de Inhibidores Selectivos de la Recaptación de Serotonina (ISRS), ya que al asociarse a triptanes o ergotamínicos existe el riesgo de desarrollar un síndrome serotoninérgico que puede ser muy grave. En caso de que un paciente tome ISRS y triptanes, se debe prestar especial atención a la aparición de alteraciones mentales como la agitación, neuromusculares como los temblores, o de hiperactividad del sistema nervioso autónomo (SNA) como la taquicardia, la sudoración o la diarrea.
Finalmente, debemos recordar que la migraña y otras cefaleas son trastornos que se asocian con frecuencia al uso excesivo de analgésicos. Por ello es muy importante recordar al paciente que no debe abusar de estos fármacos, ya que además del incremento de riesgo de reacciones adversas pueden producir a la larga un agravamiento del trastorno que padece, que será además mucho más difícil de tratar. Por otra parte, podemos informarle de que en la actualidad existen tratamientos para abordar de forma efectiva la migraña, pero que debe evitar automedicarse. Es importante remitirle al médico para que realice un adecuado diagnóstico y establezca un tratamiento apropiado.
Bibliografía general
Cefalea (Dolor de cabeza. Panorama Actual del Medicamento. 2010;34(331):199-204.
DRUGDEX® System (versión electrónica). Truven Health Analytics, Greenwood Village, Colorado, USA. Disponible en: http://www.micromedex-solutions.com/ [consultado 12/17/2013].
Fichas técnicas de los medicamentos utilizados en el tratamiento de la migraña. Disponibles en: http://www.aemps.gob.es/cima/fichasTecnicas. do?metodo=detalleForm
García G. Fármacos profilácticos de la migraña. Actualidad en Farmacología y Terapéutica. 2008; 6 (1): 17-20. Disponible en: http://www.madrid. org/cs/Satellite?blobcol=urldata&blobheader=appli cation%2Fpdf&blobheadername1=Content-dispo sition&blobheadername2=cadena&blobheaderval ue1=filename%3Dvol.14+n%C2%BA+4+pdf_julago2008.pdf&blobheadervalue2=language%3Des %26site%3DHospitalLaPrincesa&blobkey=id&bl obtable=MungoBlobs&blobwhere=12204390262 80&ssbinary=true
Guía clínica para síntomas menores neurológicos. The Pharmaceutical Letter. 2009;11(6):48-56.
Migraña y cefalea tipo tensión. Disponible en: http://www.farmaconsejos.com/patologias/cefaleas/ migrana-y-cefalea-tipo-tension/
Núñez J, Arco del J. Migraña. Farmacia Profesional. 2007;21:50-5.
Ramírez SF, Urrea E. Guía de diagnóstico y tratamiento de la cefalea. Disponible en: http://www. acnweb.org/guia/g1c08i.pdf
Rojo E. Cefalea tensional y migraña. Aula de la Farmacia. 2012;8(88):73-80.