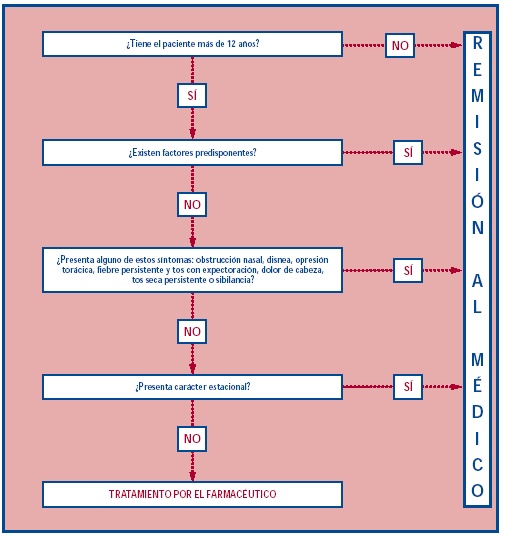
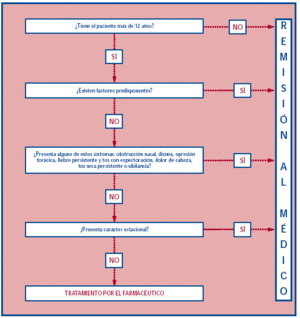
Se presenta a continuación un protocolo de Atención Farmacéutica dedicado al abordaje terapéutico de la rinitis alérgica. En estas dos páginas de apertura se recoge el algoritmo para la toma de decisiones con las derivaciones correspondientes, que permitirán al farmacéutico determinar la atención que puede prestar a un paciente que refiera este problema. Se incluye, además, un índice de contenidos para guiar al lector sobre el desarrollo del trabajo.
DEFINICIÓN
La rinitis es una inflamación de la mucosa nasal de cualquier etiología que cursa clínicamente con obstrucción nasal y congestión de las áreas adyacentes. Es frecuente que aparezca afectación ocular y de los senos paranasales. La inflamación suele provocar prurito nasal y estornudos, anosmia y diversos grados de afectación del estado general, con o sin fiebre. Estos síntomas son la respuesta fisiológica normal a la irritación, por lo que para ser considerados patológicos deben aparecer de media al menos a una hora al día la mayoría de los días.
La rinitis alérgica consiste en una reacción de hipersensibilidad inmediata o tipo I (que son las mediadas por reacción con anticuerpos específicos IgE) en la mucosa nasal, acompañada por una respuesta inflamatoria retardada que es desencadenada por la inhalación de alérgenos.
DIAGNÓSTICO DIFERENCIAL
Las rinitis pueden tener causas muy diversas, así que únicamente se hablará de rinitis alérgica en aquellos casos en los que es posible hallar uno o más alérgenos como agentes causantes de los síntomas descritos.
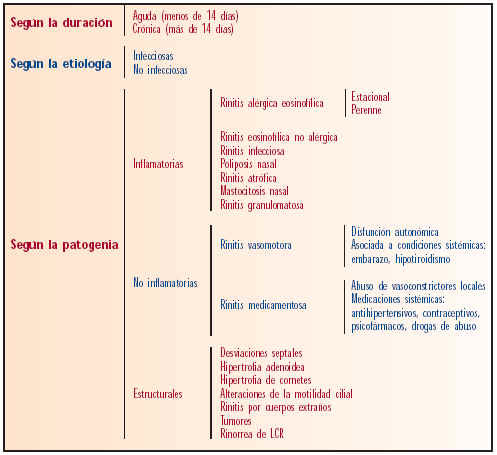
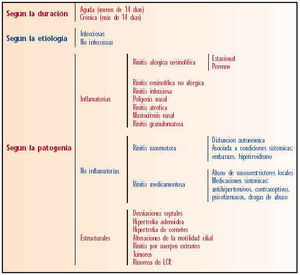
En la bibliografía que existe clasificaciones, sin que ninguna se haya aceptado de forma universal. La razón es que al tener que agrupar enfermedades de etiogenias y patogenias diversas frecuentemente unos grupos se solapan con otros y toda clasificación resulta cuestionable.
Las rinitis se pueden clasificar según su duración, de acuerdo a su etiología o según su patogenia (ver tabla I).
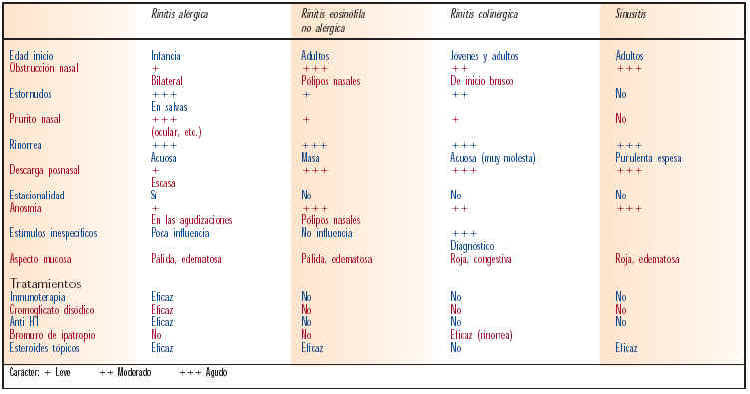
Aunque el tema de este protocolo son las rinitis alérgicas estacionales, en la tabla II se describen algunas diferencias entre otros los distintos tipos de rinitis y la sinusitis, con las que siempre se debe establecer diagnóstico diferencial y que, en muchos casos, son susceptibles de tratamiento sintomático similar al que se describe para la rinitis alérgica estacional. Es el médico el que debe llevar a cabo el diagnóstico diferencial. No obstante, dado el elevado número de consultas que se realizan en la farmacia sobre esta enfermedad es importante que el farmacéutico disponga de un protocolo que le ayude a distinguir entre los casos que pueden ser tratados en la farmacia y aquéllos que deben ser remitidos al médico.
Rinitis alérgica
La rinitis alérgica se caracteriza porque produce estornudos en salvas, obstrucción y prurito nasal con hidrorrea, que puede alternar con secreción mucosa transparente. La obstrucción es generalmente alternante y si es fija unilateral se debe descartar que la causa del problema sea anatómica. En general, se acompaña de enrojecimiento ocular, prurito y lagrimeo, con edema palpebral. Puede aparecer prurito ótico y del velo del paladar y frecuentemente cefalea, astenia, fatigabilidad, irritabilidad e insomnio. Hasta un 20% de los pacientes desarrolla síntomas de asma que coinciden con su rinoconjuntivitis.
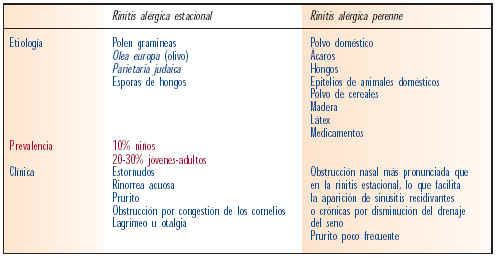
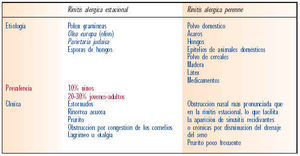
La rinitis alérgica puede parecer a cualquier edad, aunque es más frecuente en niños y adultos jóvenes. Es raro que la enfermedad se cure espontáneamente, aunque frecuentemente los síntomas disminuyen con la edad. La rinitis alérgica se divide en estacional y perenne. En la tabla III se muestran las diferencias entre rinitis estacional y rinitis perenne.
Rinitis estacional
La rinitis estacional se conoce también como polinosis. Constituye el 75% de los casos de rinitis alérgicas. Los pacientes que la experimentan presentan síntomas cada año coincidiendo con la polinización de las plantas a las que están sensibilizados, lo que suele suceder en los meses de primavera (la mayoría de los pacientes se sensibilizan al polen de gramíneas y de olivo). De forma creciente van apareciendo pacientes con síntomas de rinitis en los meses de invierno y a principios de la primavera por pólenes de árboles. Dependiendo de las áreas geográficas, es frecuente la sensibilización a malezas, especialmente parietaria con síntomas tardíos. En cualquier caso, los síntomas son más intensos si la exposición al aire libre ha sido prolongada y se ha practicado ejercicio, especialmente si es a las horas de mayor polinización (entre las 5 y 10 h y entre las 19 y 22 h). Además, los síntomas se incrementan los días soleados y de viento y mejoran en los días húmedos y lluviosos.
Rinitis perenne
En este tipo de rinitis los síntomas no tienen estacionalidad, aunque no tienen por qué ser continuos. La obstrucción crónica de la mucosa nasal facilita la aparición de sinusitis crónicas o recidivantes, por obstrucción del drenaje de los senos, y es común la disminución del olfato y del gusto.
En general, los síntomas son por sensibilización a ácaros que se forman en el polvo doméstico. La proliferación de estos ácaros depende del grado de humedad y temperatura ambiente. Los ácaros abundan no sólo en ambiente doméstico sino también en zonas de almacenamiento de grano y otros materiales. En estos casos se trata de alérgenos profesionales.
Las esporas de hongos son con menos frecuencia causa de sensibilización, pero se han de considerar sobre todo en cuadros que se agravan en verano y a comienzos del otoño. Pueden producir asma acompañante con gran frecuencia. Los hongos más significativos son Alternaria y Cladosporium.
Una de las causas habituales de rinoconjuntivitis son las escamas dérmicas, especialmente las de perros y gatos, pero también de hamster y otros roedores. Son muy sensibilizantes y la exposición se produce durante largas horas.
Tampoco hay que olvidar los alérgenos profesionales como pueden ser las harinas, las enzimas, la madera, el látex e incluso algunas medicaciones.
TRATAMIENTO DE RINITIS ALÉRGICA EN FARMACIA COMUNITARIA
Dado que la rinitis alérgica es un proceso que exige un diagnóstico, el farmacéutico debe remitir al médico todos los casos sospechosos de tratarse de rinitis. Por este motivo, este protocolo va orientado a identificar estos casos y también a seleccionar aquéllos en los que, a pesar de tratarse de rinitis, el farmacéutico podría recomendar un tratamiento en tanto el paciente acude al médico. En ningún caso pretende ser un conjunto de normas de actuación que deban ser imperativamente aplicadas en la farmacia, sino que pretende proporcionar una base flexible sobre la cual el profesional sanitario pueda adaptar, en función de las características del paciente, de la oficina de farmacia y del propio profesional de la salud, su forma de actuación.
Es conveniente que el protocolo sea consensuado con el resto de los miembros del equipo sanitario de la zona de salud en la que se integra la oficina de farmacia. Obviamente, necesitará ser actualizado en un futuro, por lo que se recomienda diseñar un registro en función de cada farmacia para su aplicación.
Recursos necesarios
Los recuros necesarios para llevar a cabo el protoloco son:
Una farmacia bien organizada que disponga de todos los posibles tratamientos para la rinitis y de un ambiente favorable para la comunicación farmacéutico-paciente.
Un farmacéutico bien formado capaz de realizar una correcta identificación de los síntomas, una valoración del trastorno y capaz de reconocer las causas de remisión al médico.
Un sistema de registro adecuado a las características de cada farmacia.
Datos que se necesita conocer
Los datos necesarios para aplicar el protocolo comprenden una entrevista en la que deben recabarse los datos precisos para decidir la remisión al médico o la posibilidad de recomendar un tratamiento. Las siguientes preguntas pueden ayudar al farmacéutico a identificar una rinitis alérgica estacional y decidir si es, por tanto, necesario remitir el paciente al médico:
¿Quién es el paciente?
¿Tiene antecendentes familiares?
¿Existe un diagnóstico previo de rinitis?
¿Qué síntomas presenta: obstrucción nasal, disnea, opresión torácica, dolor de oído, dolor de cabeza, secreción ocular purulenta, fiebre, tos con expectoración, tos seca persistente, sibilancia?
¿Cómo se presentaron los síntomas y cuál es su progresión, duración e intensidad?
¿Los síntomas presentan carácter estacional o son diarios?
¿Utiliza vasoconstrictores nasales de forma habitual o medicamentos que puedan producir rinitis: antihipertensivos (prazosina, guanetidina, etc.), metildopa, reserpina, anticonceptivos?
¿Existe algún factor predisponente: alérgenos irritantes (pinturas, productos químicos, productos de limpieza, cloro), condiciones climáticas, polen?
Para seleccionar el tratamiento adecuado es necesario conocer las siguientes cuestiones:
En caso de ser mujer, ¿está embarazada o es madre lactante?
¿Ha utilizado algún medicamento vasoconstrictor? ¿Durante cuánto tiempo?
¿Está tomando algún medicamento?
¿Presenta algún tipo de alergia?
¿Es diabético, hipertenso, cardiópata, asmático, padece hipertiroidismo o glaucoma?
¿Consume algún tipo de droga o medicamento tóxico?
Una vez el farmacéutico conoce el caso del paciente, puede aplicar el algoritmo de decisión que aparece en las páginas de apertura de este artículo.
PLAN TERAPÉUTICO
En el momento en el que una persona acude a la farmacia solicitando consejo o tratamiento para un posible caso de rinitis, el primer paso que debe dar el farmacéutico es discernir si realmente se trata de un caso de rinitis, para decidir entre la remisión al médico o la recomendación de un tratamiento.
No obstante, en la mayoría de los casos el farmacéutico puede recomendar al paciente un tratamiento sintomático que le ayude a mitigar los molestos síntomas con que cursa la enfermedad.
El concepto de tratamiento no se refiere únicamente a un tratamiento farmacológico sino también a otras medidas higiénico-sociales encaminadas a mejorar los síntomas. No obstante, nunca se debe iniciar el tratamiento farmacológico sin advertir al paciente de la importancia de evitar el alérgeno que causa sus molestias una vez que haya sido identificado.
Tratamiento no farmacológico
Medidas preventivas sencillas y pequeñas modificaciones en los hábitos de vida son muy positivas para conseguir mejorar los síntomas. Algunas recomendaciones que el farmacéutico debe transmitir al paciente son las siguientes:
Mantener las ventanas cerradas por la noche.
Utilizar aire acondicionado con filtro.
Disminuir las actividades al aire libre entre las 5 y las 10 h (porque a esta hora es cuando se produce la mayor emisión de pólenes) y de 19 a 22 h (período de descenso del polen desde lo alto de la atmósfera al enfriarse).
Mantener cerradas las ventanillas cuando se viaja en coche y poner filtros al aire acondicionado en el automóvil.
Permanecer el mayor tiempo posible dentro de casa durante los días de mayor concentración de pólenes. Durante el período álgido de polinización evitar salir, sobre todo los días de viento.
Procurar tomar las vacaciones durante el período álgido de polinización y eligir una zona libre de pólenes (por ejemplo la playa).
Evitar los productos irritantes (pinturas, agentes químicos, cloro) y el humo del tabaco de su entorno.
Realizar ejercicio físico, puesto que favorece la vasoconstricción.
Realizar una dieta equilibrada y una ingesta de líquidos adecuada.
Evitar los cambios bruscos de temperatura.
Mantener el ambiente húmedo.
Realizar lavados nasales por lo menos tres veces al día.
Solución salina estéril
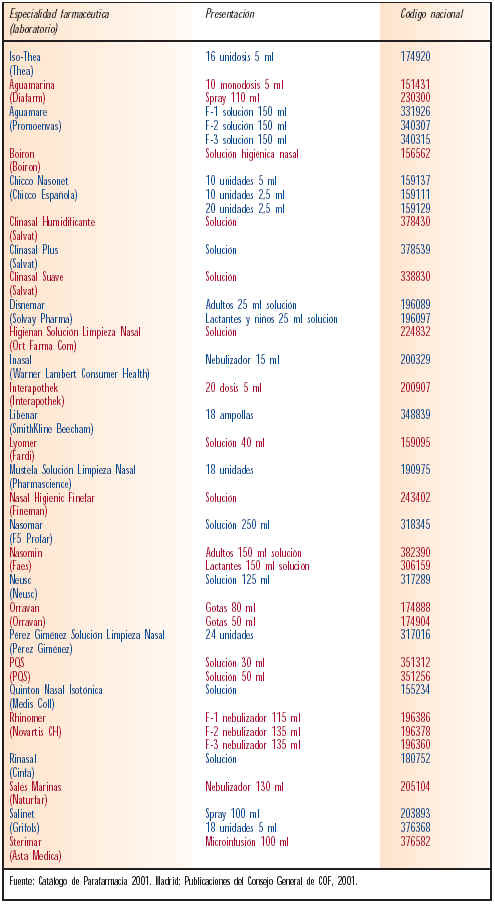
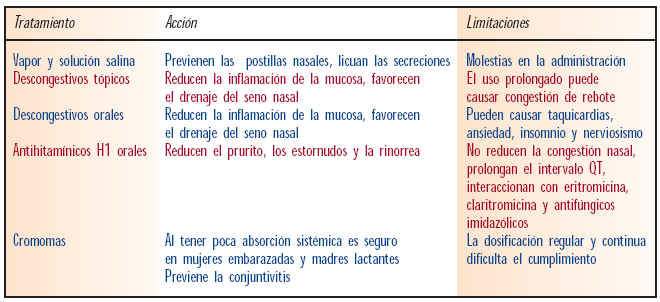
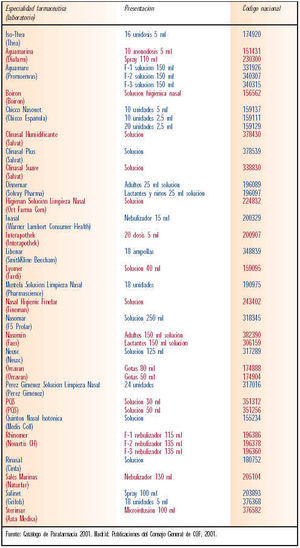
Es el primer tratamiento para la congestión nasal; consiste en el lavado activo y dinámico de las fosas nasales mediante una solución fisiológica y estéril de agua de mar, muy rica en oligoelementos y sales minerales, que ayuda a eliminar las secreciones y a descongestionar las mucosas. Sería el tratamiento de elección en niños pequeños por su facilidad de uso y aplicación, ya que se puede aplicar tantas veces como sea necesario; además no altera las mucosas ni produce efectos adversos importantes. La tabla IV muestra las soluciones salinas comercializadas en el mercado farmacéutico actualmente.
Tiras nasales
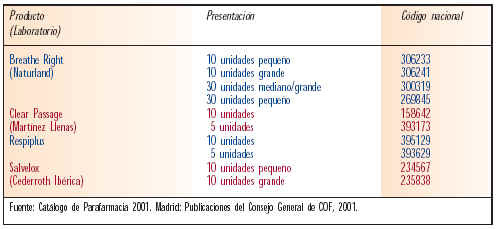
Las tiras nasales son unos dilatadores nasales que se colocan sobre el puente de la nariz, y producen, de forma natural una suave apertura de las fosas nasales. Así se puede contribuir a reducir la resistencia al paso del aire y, por lo tanto, la congestión nasal.
Su ventaja es que pueden usarse de forma prolongada, ya que no crean dependencia ni habituación, y en toda clase de pacientes (excepto en niños menores de 5 años por el tamaño de la tira) y junto con otros remedios pueden suponer una ayuda para la respiración. La tabla V muestran las tiras nasales comercializadas en el mercado.
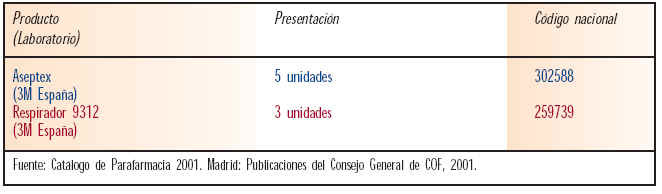
Mascarillas
Las mascarilla son dispositivos que limitan el contacto del paciente con el alérgeno (tabla VI).
Tratamiento farmacológico
Para el tratamiento farmacológico de rinitis alérgicas se dispone actualmente de una amplia gama de principios activos que poseen acciones distintas y abordan la enfermedad desde diferentes puntos. Los productos más utilizados son: descongestivos, antihistamínicos y cromonas.
Descongestivos nasales tópicos
Estos fármacos estimulan los receptores alfaadrenérgicos del músculo liso vascular, lo que provoca vasoconstricción de los vasos de la mucosa nasal. Su aplicación es eficaz para reducir a corto plazo la congestión pero carecen de efecto sobre los estornudos, la rinorrea y el picor nasal u ocular. Tampoco tienen ningún efecto sobre los procesos inflamatorios subyacentes de la rinitis, por lo que se pueden utilizar como tratamiento sintomático de ataque en pacientes con obstrucción nasal grave, sin que ello excluya la implantación de un tratamiento etiológico a largo plazo.
El uso regular de descongestivos tópicos durante más de dos o tres días puede llevar a la pérdida de efectividad y producir síntomas de rebote debido a la vasodilatación. Además pueden exacerbar la rinitis crónica si se utilizan durante períodos de tiempo largos, debido a que deforman la mucosa nasal. Por este motivo, para tratamientos prolongados es preferible utilizar descongestivos orales.
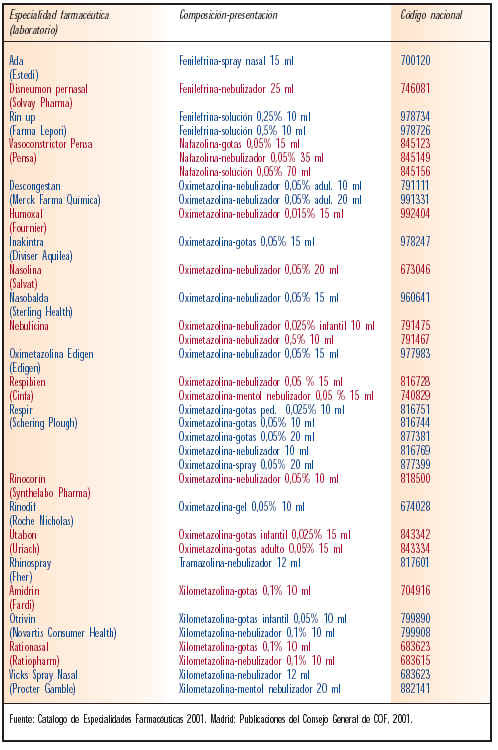
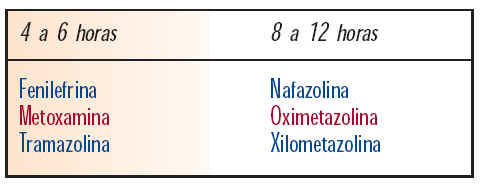
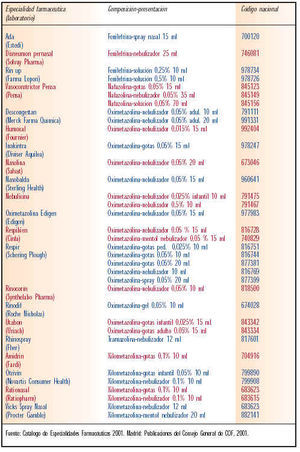
Los descongestivos tópicos están contraindicados en niños menores de dos años y en individuos tratados con IMAO. Los más utilizados son: efedrina, fenilefrina, nafazolina, oximetazolina y xilometazolina (tabla VII). Las características y la posología de estos principios son las siguientes:
Efedrina. Produce una rápida descongestión si se aplica tópicamente a una concentración del 0,5% al 1%. El efecto máximo se consigue tras de una hora de su administración. No es recomendable en menores de 6 años.
Fenilefrina. Se aplican de dos a tres gotas cada 4 horas, que equivalen a una solución al 0,25-0,5%.
Nafazolina. Se administra en gotas o nebulizador al 0,05 % cada 6 horas.
Oximetazolina y xilometazolina. Su efecto puede durar de 8 a 12 horas, por lo que sólo se administran dos veces al día. Aún así también pueden producir congestión de rebote o rinitis medicamentosa.
La actividad de los adrenérgicos tópicos es muy parecida. Las diferencias de potencia se suelen compensar con ajustes en la concentración de las soluciones, y la única diferencia digna de tener en cuenta es la duración de la acción (tabla VIII).
Descongestivos orales
Su principal ventaja es la duración mayor de su acción si se los compara con los tópicos, pero producen menor vasoconstricción. No producen irritación local, ni congestión de rebote o rinitis medicamentosa.
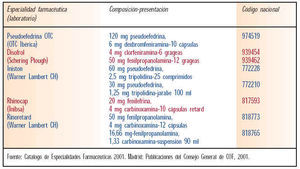
Su mayor inconveniente es que producen un incremento de la presión sanguínea, por lo que se deben usar bajo control médico sobre todo en pacientes hipertensos, diabéticos, con hipertiroidismo o trastornos cardíacos isquémicos. Los efectos adversos tales como sedación, somnolencia, mareo, ansiedad, tensión y retención urinaria también limitan su uso. En la tabla IX se muestra una relación de los descongestivos orales en el mercado.
Antihistamínicos
Los antihistamínicos bloquean competitivamente los receptores H1 de la histamina, pero no tienen acción sobre los receptores de histamina situados fundamentalmente sobre la pared estomacal, que estimulan la secreción ácida (receptores H2).
Son eficaces para reducir el prurito y los estornudos (síntomas de la fase inmediata de la reacción alérgica), pero no para la congestión nasal o los síntomas de respuesta tardía. Por este motivo se usan también combinados con descongestivos nasales. Existen especialidades farmacéuticas formadas por asociaciones de los dos. Pueden administrarse por vía oral o tópica.
La acción terapéutica de todos los medicamentos del grupo es prácticamente la misma. Las posibles diferencias de potencia antihistamínica se compensan ajustando la dosis. Los antihistamínicos tienen dos efectos secundarios dignos de mención: acción anticolinérgica y capacidad para producir somnolencia.
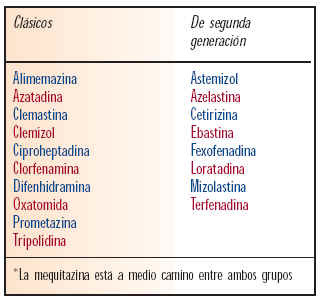
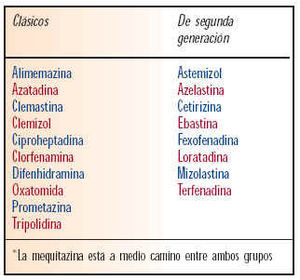
Normalmente los antihistamínicos se dividen según la familia química a la que pertenecen. Los grupos químicos presentan diferencias de intensidad y de frecuencia de efectos secundarios.
Las diferencias de susceptibilidad individual a los efectos adversos de los antihistamínicos son tan importantes o más que las diferencias entre medicamentos. Por tanto, la regla de selección del tratamiento hasta ahora ha sido cambiar a otro antihistamínico si el primero resulta molesto para el paciente.
La principal utilidad de la tabla X es poder seleccionar esa medicación alternativa de un grupo químico diferente (práctica recomendada por algunos autores, aunque no tiene importancia trascendental).
Se han desarrollado antihistamínicos que carecen de acción anticolinérgica y no atraviesan la barrera hematoencefálica y, por tanto, no producen somnolencia. Estos antihistamínicos no sedantes son conocidos como de segunda generación: astemizol, azelastina, cetirizina, ebastina, fexofenadina, loratadina, mizolastina y terfenadina.
Otro medicamento, mequitazina, está a medio camino entre los antihistamínicos clásicos y los no sedantes. Carece de acción anticolinérgica y sedante a la dosis de 5 mg por toma, pero puede tenerlos a dosis más altas. Cetirizina, que se incluye entre los nuevos antihistamínicos, puede tener acción sedante a dosis altas.
La eficacia de los nuevos antihistamínicos debe considerarse semejante a la de los clásicos a falta de estudios comparativos detallados. Las diferencias entre ellos son de tipo farmacocinético y en la práctica no son tan importantes.
Casi todos se administran en una sola toma diaria y la acción dura unas 12-24 horas. Cetirizina, loratadina y terfenadina tienen un comienzo de acción rápido (tiempo aproximado de una hora) y son más utiles en casos agudos que astemizol, ebastina o azelastina (tiempo máximo de más de tres horas).
Mizolastina es un análogo de azelastina. La fexofenadina no es más que un metabolito activo de la terfenadina. Como antihistamínico es uno de los «mal llamados» no sedantes (de hecho todos pueden llegar a producir un cierto grado de somnolencia, al menos en algunos pacientes). Su interés radica en ofrecer una alternativa específica a la terfenadina, pero no parece aportar nada nuevo sobre el potencial terapéutico del amplio abanico disponible de fármacos en el grupo.
En cuanto a astemizol tiene una semivida de 9 días (para el resto está entre 7 y 17 horas) y esto hace que el efecto máximo se consiga tras de varios días de tratamiento y que tarde varios días en desparecer tras suspender la administración. La mayoría de los autores piensan que esta propiedad es más un inconveniente que una ventaja.
Aunque los antihistamínicos no sedantes evitan muchos problemas asociados a los tradicionales, conviene no olvidar que la sedación producida por éstos es a veces terapéuticamente beneficiosa (tablas XI y XII).
Alteraciones cardíacas de los antihistamínicos
La sobredosis con astemizol o terfenadina alarga el intervalo QTc y puede producir Torsade des Pointes y otros cuadros arrítmicos, a veces graves. Otros antihistamínicos no sedantes no parecen presentar este efecto.
Deben utilizarse con precaución en pacientes con trastornos del ritmo cardíaco o sometidos a tratamiento con fármacos que puedan provocar acumulación del antihistamínico por interferencia con la eliminación por la vía del citocromo P450 (eritromicina, claritromicina, antifúngicos imidazólicos).
Cromomas
El principal exponente de este grupo es el cromoglicato disódico, que actúa impidiendo la desgranulación de mastocitos sensibilizados e inhibiendo la liberación de histamina y otros mediadores de la reacción inflamatoria. Su efecto parece ser más potente cuando la administración del fármaco precede a la exposición al alérgeno, por lo que su utilización está recomendada en la prevención de las rinitis alérgicas de todo tipo.
Cuando es aplicado por vía tópica, el cromoglicato sódico tiene una acción sistémica pobre, prácticamente no se metaboliza y se elimina rápidamente, lo que hace que sea considerado como un medicamento seguro para su administración a mujeres en estado de gestación o en período de lactancia. El principal problema que presentan los preparados que incluyen estos principios activos es su pauta posológica, puesto que es preciso mantener una dosificación regular y continuada (4-6 aplicaciones diarias) para conseguir una protección eficaz y sostenida en pacientes con rinitis (tabla XIII).
SELECCIÓN DEL TRATAMIENTO
Si un paciente que acude a la farmacia en busca de consejo relata los síntomas característicos de una rinitis estacional leve es razonable aconsejarle inicialmente alguno de los tratamientos sintomáticos descritos para que le ayuden a mitigar momentáneamente los síntomas de la enfermedad. Todos los fármacos son más eficaces si se pueden anticipar al comienzo de los síntomas o si se administran cuando el cuadro clínico está comenzando.
Para la seleccionar el tratamiento más adecuado para cada tipo de paciente son fundamentales los datos que el farmacéutico recabará en la entrevista inicial. Un dato muy importante es la edad, ya que los descongestivos no pueden utilizarse en niños menores de dos años y tampoco pueden utilizarse en este tipo de pacientes soluciones oleosas en las que se haya dispersado el principio activo, ya que el aceite puede llegar hasta los alveolos y provocar síndrome de pulmón de shock. En los niños se recomienda el uso de soluciones salinas estériles.
En mujeres embarazadas y madres lactantes tampoco deben utilizarse los descongestivos, pero sí las soluciones salinas y las cromomas. En pacientes con hipertensión, diabetes, hipertiroidismo, angina de pecho o glaucoma el farmacéutico sólo debe recomendar el uso de soluciones salinas.
A todos los pacientes se les debe aconsejar seguir las recomendaciones generales; si es preciso, el farmacéutico se las dará por escrito (ver apartado tratamiento no farmacológico). Cuando los síntomas sean leves y se presenten desde hace poco tiempo estará indicada la utilización de antihistamínicos H1 (tópicos u orales) y si es necesario asociado a un descongestivo oral, ya que los antihistamínicos son efectivos para aliviar los estornudos y el picor nasal pero no para la obstrucción.
Cuando no hay respuesta al tratamiento anterior o los síntomas son moderados o graves se puede recomendar cromoglicato. En la tabla XIV se recogen las principales ventajas e inconvenientes de los diferentes tratamientos.
BIBLIOGRAFÍA
Isaba L. Rinitis: Concepto. Información Farmacoterapéutica Vasca 1992;5:20-2.
Panadero FJ. Rinitis y sinusitis. Panorama Actual del Medicamento 1996;20:148-76.
Aranzana F. Descongestivos nasales. Offarm 1998;17:55-9.
Garrote A, Bonet R. Rinitis alérgica. Offarm 1998(4);47-56.
Resfriado común y gripe. Panorama Actual del Medicamento 2000;24(231).
Rodríguez Mosquera M. Rinitis alérgica. Información terapéutica del Sistema Nacional de Salud 2000; 24(1):1-8.
Catálogo de Especialidades Farmacéuticas. Madrid: Consejo General de Colegios Oficiales de Farmacéuticos, 2001.
Catálogo de Parafarmacia. Madrid: Consejo General de Colegios Oficiales de Farmacéuticos, 2001.