Revisión
La otitis externa es causa frecuente de consultas en la oficina de farmacia. Su síntoma más característico es la otalgia. El papel del farmacéutico ante esta afección se centra en difundir las medidas higiénicas y preventivas oportunas y en derivar al médico todos los casos en los que se sospeche la presencia de infección.
El oído es un órgano complejo que forma parte de las vías aéreas superiores, comunicándose con la faringe a través de las trompas de Eustaquio. Es uno de los órganos de los sentidos y, además, colabora en el mantenimiento del equilibrio corporal.
Bases anatomopatológicas
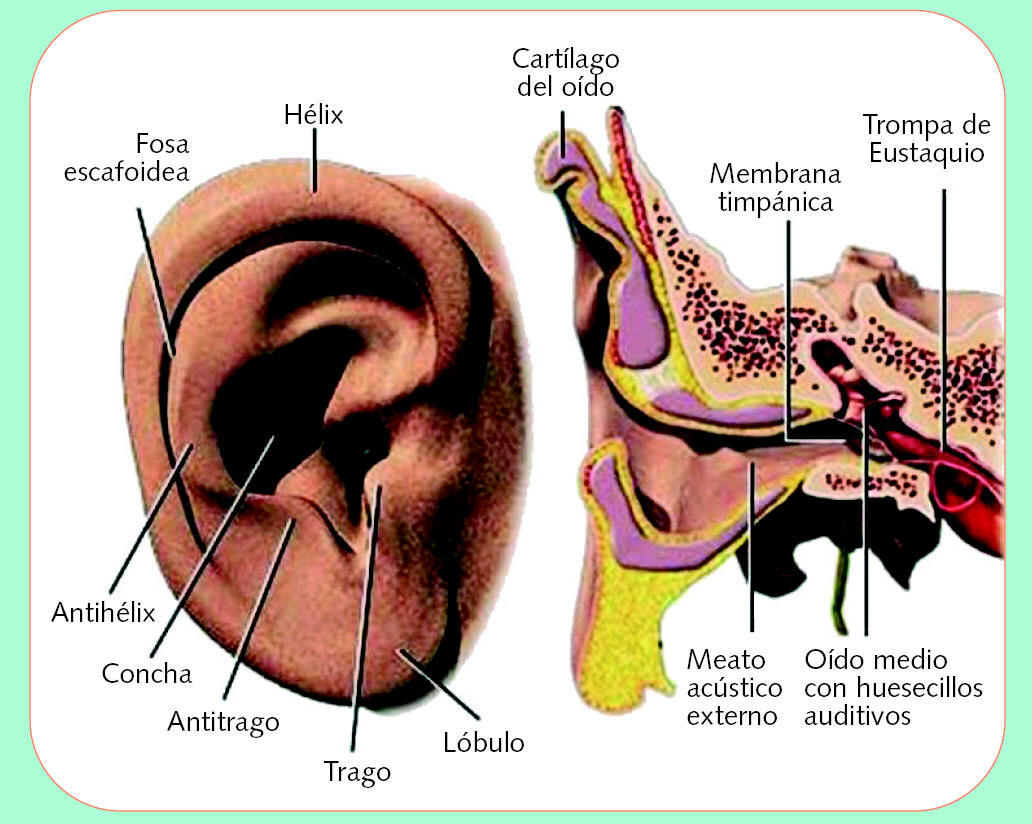
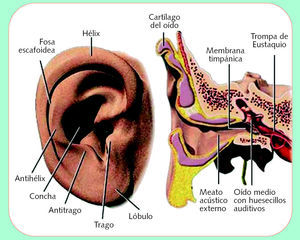
El conducto auditivo externo, el tímpano y el oído medio, así como la cóclea o caracol del oído interno, configuran el origen del sentido del oído (fig. 1). En la cóclea se origina el nervio auditivo o acústico, que es el que transporta los sonidos en forma de impulsos nerviosos hacia el cerebro. También en el oído interno, en los canales semicirculares, se origina el nervio del equilibrio, en estrecha relación con el nervio acústico, que colabora en el mantenimiento del equilibrio del cuerpo.
Fig. 1. Anatomía del oído
Profundizando en la anatomía del oído externo, éste está formado por el pabellón auricular y el conducto auditivo externo. Su misión es recoger las ondas sonoras y transmitirlas hasta el oído medio.
El pabellón auricular está constituido por tejido cartilaginoso elástico, cubierto por una delgada capa de epitelio.
El conducto auditivo externo está formado por una parte cartilaginosa y otra ósea; la primera es continuación de la cartilaginosa del pabellón y es algo más larga que la porción ósea, formada ésta por el hueso timpanal y la porción escamosa del hueso temporal. En este conducto hay pelos, junto con numerosas glándulas ceruminosas y sebáceas que forman el cerumen que lubrica y actúa de barrera protectora.
El cerumen es un fluido acuoso, mezcla de polipéptidos, lípidos, ácidos grasos, aminoácidos y electrolitos. Las secreciones excesivas de las glándulas antes mencionadas pueden formar tapones pardos, que finalmente obstruyen por completo el conducto auditivo (fig. 2).
Fig. 2. Tapón de cerumen oclusivo en el conducto auditivo externo
En el conducto auditivo normal hay gérmenes saprofíticos en equilibrio biológico. En épocas de calor y mayor humedad, los cambios en la condición de la piel de este conducto pueden hacer que el equilibrio se rompa, favoreciendo el crecimiento de un tipo de gérmenes patógenos, generadores de infección. Hay mecanismos de defensa cutánea de protección frente a estas posibles infecciones: la integridad del epitelio, un pH ácido, las secreciones --principalmente de cerumen-- que protegen por dos mecanismos, ya que los lípidos impiden la penetración de los gérmenes, y por otro lado, poseen un auténtico poder antimicrobiano.
En el marco de las afecciones o problemas de salud que puede asociarse al conducto auditivo también cabe mencionar la presencia de cuerpos extraños o insectos, que son bastante molestos, sobre todo, los segundos mientras siguen vivos. Se pueden matar llenando el conducto con aceite mineral, lo que proporciona un alivio inmediato y facilita su extracción con pinzas.
Otitis externa
La otitis externa es la inflamación de las porciones más externas del aparato auditivo, esto es, principalmente, el conducto auditivo externo y, por extensión, a las diferentes zonas del pabellón auricular.
Las infecciones del conducto auditivo pueden ser localizadas en puntos determinados (forúnculos) o difusas (otitis externa difusa), y pueden extenderse al pabellón auricular (pericondritis) o a la capa externa epidérmica del tímpano (miringitis). En la tabla I aparece su clasificación por forma clínica y agente etiológico.
Otitis externa localizada
La otitis externa localizada es la infección del folículo piloso, generalmente por estafilococos, y en la mayoría de los casos secundaria a microtraumatismos del conducto: rascado, uso de bastoncillos de algodón, etc. Representa el 2-3% de todas las otitis diagnosticadas.
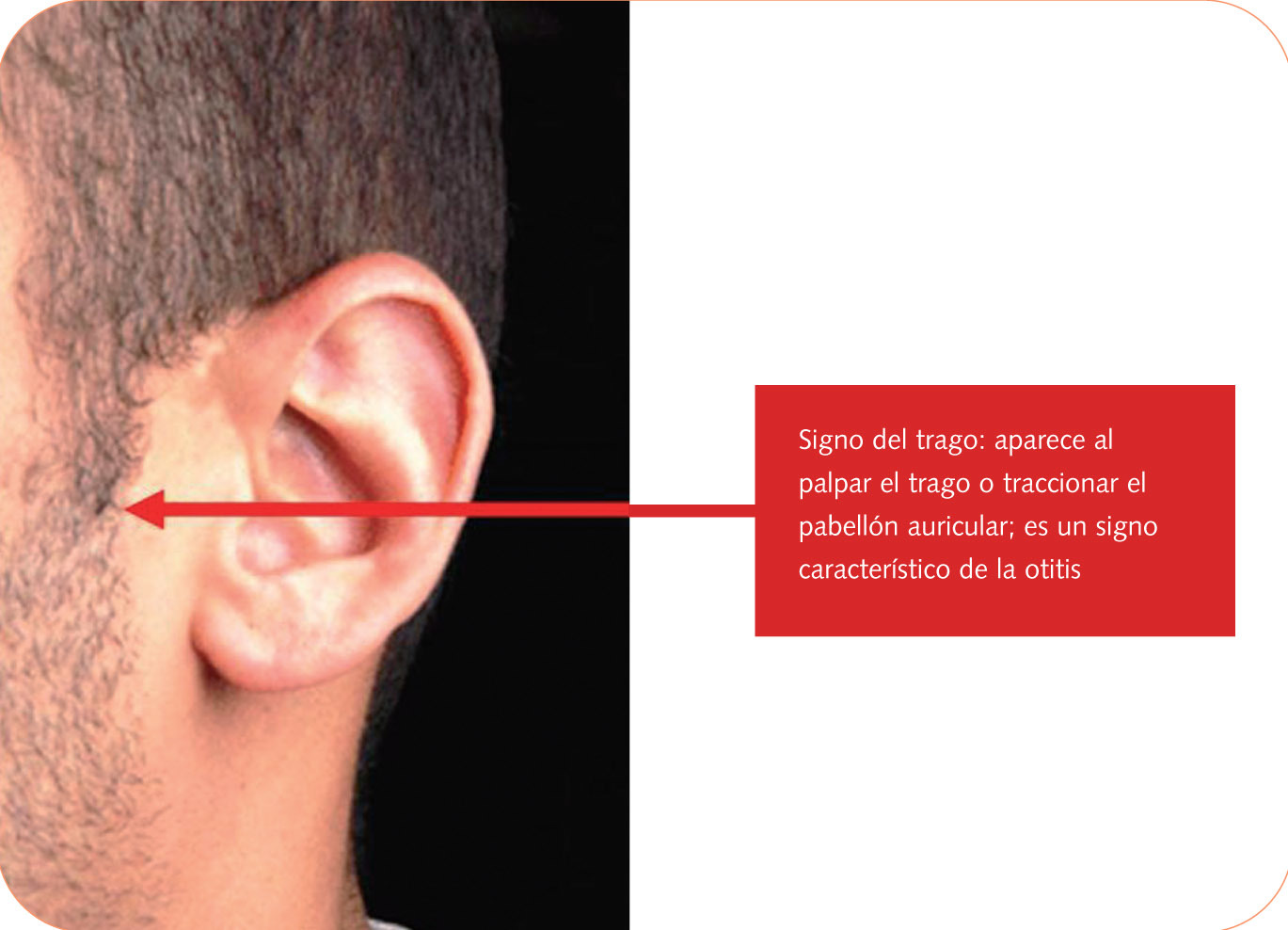
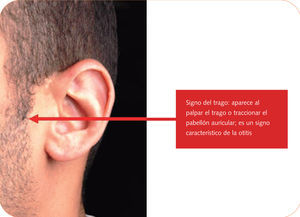
La clínica consiste en dolor intenso que aumenta con la movilización del pabellón auricular, con la masticación y con la presión del trago (fig. 3). Puede aparecer hipoacusia si hay obstrucción del conducto.
Fig. 3. Signo del trago
A la exploración, se aprecia una tumoración de aspecto inflamatorio que suele asentar, preferentemente, en la cara anteroinferior del conducto auditivo externo y en la que a veces se aprecia contenido purulento en su interior que fluctúa a la palpación. Es frecuente la aparición de adenopatías pre y retroauriculares.
El tratamiento de elección es cloxacilina 500 mg/6 h durante 10 días (niños: 50-100 mg/kg/6 h durante 10 días). Como alternativa puede usarse amoxicilina-clavulánico 500-125 mg/8 h durante 10 días (niños: 20-40 mg/kg/8 h durante 10 días).
En caso de alergia a los betalactámicos, se utilizará eritromicina 500 mg/6 h durante 10 días.
Si es preciso, se añadirán analgésicos locales y generales. La aplicación de calor local puede ser beneficiosa. Puede ser necesario el desbridamiento quirúrgico con anestesia local, que deberá ser realizado por el especialista en otorrinolaringología.
Otitis externa difusa
Como primera medida de tratamiento de la otitis externa difusa deben evitarse aquellos factores que ayudan a perpetuar el cuadro: uso de bastoncillos, baños repetidos sin tapones y limpieza del conducto auditivo
Es un proceso infeccioso que afecta a toda la piel del conducto auditivo externo y que puede extenderse al pabellón auricular. Aunque puede aparecer de forma idiopática, suele haber factores predisponentes: erosiones por el rascado o la limpieza con bastoncillos de algodón, baño en piscinas o playas, sobreinfección de la piel del conducto auditivo externo tras una otitis media, etc. Está producida generalmente por Pseudomonas aeruginosa.
Suele comenzar con un prurito intenso y otalgia acusada que se incrementa con la masticación, el bostezo, la movilización del pabellón auricular y la presión del trago (fig. 3). Suele aparecer también sensación de taponamiento o hipoacusia leve debido a tumefacción del conducto. Posteriormente aparece otorrea, a menudo maloliente y verdosa, por la presencia de Pseudomonas, y la otalgia disminuye progresivamente.
Como primera medida de tratamiento deben evitarse aquellos factores que ayudan a perpetuar el cuadro: uso de bastoncillos, baños repetidos sin tapones y limpieza del conducto auditivo.
En los estadios iniciales sin signos de gravedad y en personas inmunocompetentes sin patología de base, tan sólo es preciso instaurar un tratamiento tópico con unas gotas de la asociación neomicina más polimixina más corticoides, con una pauta de 2 gotas cada 6 u 8 h durante un período comprendido entre 7 y 10 días. El corticoide ayuda a disminuir el edema y la posible eccematización. Como alternativa puede usarse una asociación de gentamicina y corticoide (3 gotas/6-8 h/7-10 días) o ciprofloxacino (5 gotas/6-8 h/7-10 días); éste tiene la ventaja de no ser ototóxico, por lo que se puede utilizar en caso de perforación timpánica.
Al comienzo del cuadro puede haber un edema importante que dificultará la entrada de las gotas tópicas, y además, su administración puede exacerbar el dolor al aumentar la presión en el interior del conducto; es aconsejable en estos casos la utilización de una gasa con borde impregnado en un antiinflamatorio o una solución antiséptica (solución de alcohol al 70%, ácido acético al 2% o solución de Burow) durante un período comprendido entre 2-4 días, más antiinflamatorios no esteroideos y analgésicos por vía oral. La aplicación de calor seco puede ayudar también a sobrellevar el intenso dolor. Es de vital importancia recalcar al paciente la necesidad de no mojarse los pabellones auriculares ni los conductos auditivos externos mientras dure el tratamiento, siendo muy útil para ello la recomendación de ocluir los conductos durante el aseo personal con un algodón humedecido en vaselina estéril o aceite de oliva.
Si apareciesen signos de extensión del proceso, al tratamiento anterior habría que añadir antibióticos por vía sistémica. En caso de pacientes sin patología de base, se puede administrar amoxicilina-clavulánico a las dosis habituales durante 7 días, o bien, cefalosporinas de segunda generación.
Otitis externa maligna
También conocida como otitis necrosante, es una infección grave y potencialmente mortal que afecta a pacientes diabéticos o inmunodeprimidos, generalmente de edad avanzada. Está causada por Pseudomonas aeruginosa en el 95% de los casos y, ante la simple sospecha del proceso, se deberá derivar al hospital.
Son factores predisponentes los que se citan a continuación:
Diabetes (especialmente en períodos de hiperglucemia o acidosis).
Edad avanzada.
Radioterapia sobre el hueso temporal.
Otitis medida crónica supurativa.
Inmunodepresión.
Tras una otorrea persistente que no ha mejorado con los tratamientos habituales, la infección se generaliza afectando al pabellón auricular y a las partes blandas adyacentes, la parótida y la articulación temporomandibular. La otalgia es intensa; en la progresión de la enfermedad se afectan pares craneales por osteomielitis de la base del cráneo y puede ocurrir tromboflebitis del seno lateral o afectación meníngea.
Dada la gravedad del cuadro, el tratamiento debe instaurarse de forma precoz y con carácter intensivo, con ingreso hospitalario y antibioterapia antipseudomónica durante un período de 6-8 semanas.
Otomicosis
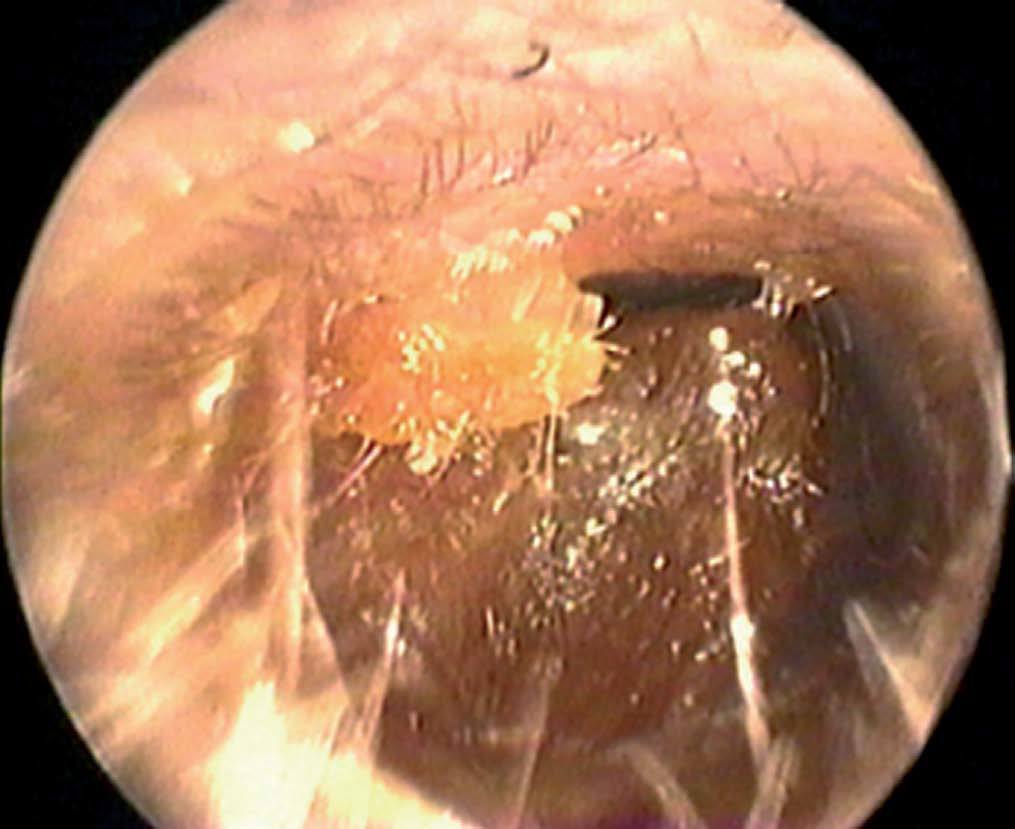
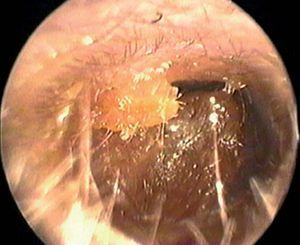
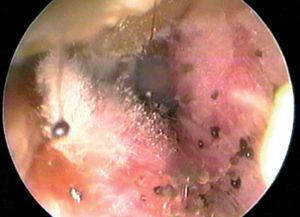
Es una enfermedad frecuente (fig. 4), que representa el 6-8% de todas las otitis externas. Puede desarrollarse como una infección primaria o sobreinfectar una otitis bacteriana. Los hongos causantes de otomicosis por orden de frecuencia son Aspergillus niger y Cándida albicans.
Fig. 4. Otomicosis
Los factores predisponentes pueden dividirse en:
Locales: infecciones crónicas bacterianas del oído, cuerpos extraños, abuso de gotas óticas con antibióticos y antisépticos locales que disminuyen el pH del conducto, favoreciendo así el crecimiento de hongos.
Generales: el calor, la humedad y la inmunodepresión.
Desde la perspectiva clínica, la otomicosis puede ser asintomática, aunque en general se caracteriza por prurito leve o intenso, acompañado de otalgia moderada y sensación de taponamiento ótico. Si aparece otorrea, es escasa y no fétida.
La otomicosis crónica presenta una sintomatología muy similar a la aguda, pero de larga evolución, con períodos de remisión y exacerbación. Acaba produciendio una otorrea seropurulenta e hipoacusia de transmisión, debida a obstrucción del conducto por masas fúngicas.
Antes de iniciar el tratamiento debe descartarse la sobreinfección bacteriana, ya que en estos casos se debe tratar dicha infección y después iniciar el tratamiento antifúngico.
El fármaco de primera elección es el clotrimazol al 1%: una aplicación cada 12 h durante 15 días. Como alternativa, puede usarse la nistatina (6 gotas/12 h durante 15 días), que es activa frente a Candida albicans, pero no frente a Aspergillus niger. Se aconseja acidificar el conducto con alcohol de 70o boricado a saturación.
En la mayor parte de los casos, el tratamiento tópico es suficiente, y si no hay respuesta se utilizarán antifúngicos vía sistémica como miconazol o ketoconazol.
Otitis externas víricas
Se incluyen aquí 3 cuadros clínicos: uno más frecuente, como la miringitis bullosa, y otros dos más raros, como la otitis externa por herpes simple tipo 1 y la causada por el herpes varicela-zoster.
Miringitis bullosa. Es un cuadro que aparece en el invierno, asociado al catarro común. Sus agentes etiológicos más frecuentes son los virus de la coriza común.
El motivo de consulta es una otalgia muy intensa que habitualmente produce otorrea serosanguinolenta, tras la cual, a veces, desaparece el dolor. A la otoscopia se aprecian una o más flictenas de contenido serohemático que afectan a la capa epitelial del tímpano, y que son las causantes del dolor.
El tratamiento incluye gotas antibióticas y corticoideas tópicas durante un período comprendido entre 5 y 7 días para evitar la sobreinfección de las flictenas, así como antibióticos y antiinflamatorios por vía oral para tratamiento del catarro y de la otitis media aguda.
Otitis externa por virus del herpes simple tipo 1. La otitis externa por virus del herpes simple tipo 1 es un cuadro excepcional en sujetos inmunocompetentes, asociándose su aparición a diferentes estadios del sida o enfermedades hematológicas. Cursa con otalgia y prurito variables, apreciándose en el conducto auditivo externo las típicas vesículas que evolucionan hacia costras, que posteriormente desaparecen sin afectación neurológica. El tratamiento, si la inmunodepresión es moderada, puede hacerse tópicamente con cremas de aciclovir. En casos de enfermedad más grave se puede utilizar aciclovir o famciclovir vía oral o parenteral.
Otitis externa secundaria a la afectación por el virus herpes varicela-zoster. La otitis externa secundaria a la afectación por el virus Herpes varicela-zoster se produce por reactivación del virus acantonado en el ganglio geniculado situado en el primer codo del octavo par craneal. Su forma más grave es el llamado síndrome de Ramsay-Hunt, en el que aparece hipoacusia súbita neurosensorial unilateral, con grados variables de vértigo y parálisis facial unilateral, todo ello asociado a exploración clínica compatible con infección por el virus de la varicela-zoster. Se desconocen las causas que desencadenan la reactivación del virus.
Clínicamente cursa con discreta otalgia, predominando el prurito y la quemazón. Aparecen vesículas en el territorio del nervio facial que pueden diseminarse por todo el pabellón, regiones periauriculares y parte alta del cuello.
El tratamiento depende de si existe o no afectación neurológica. Si tan solo hay manifestaciones cutáneas, se usará aciclovir en crema tópica.
Entre los factores predisponentes a la otomicosis se incluyen el calor, la humedad y la inmunodepresión
Complicaciones de las otitis externas en general
Se describen brevemente los cuadros que pueden aparecer como complicación de la otitis externa, que deben ser objeto de consulta urgente con el especialista ORL para su tratamiento médico o quirúrgico.
Las complicaciones de la otitis externa se derivarán de la extensión del proceso infeccioso a tejidos circundantes. Así, es más frecuente observarlas en las de causa bacteriana, siendo excepcionales las complicaciones en las de causa micótica o vírica, salvo en individuos inmunodeprimidos.
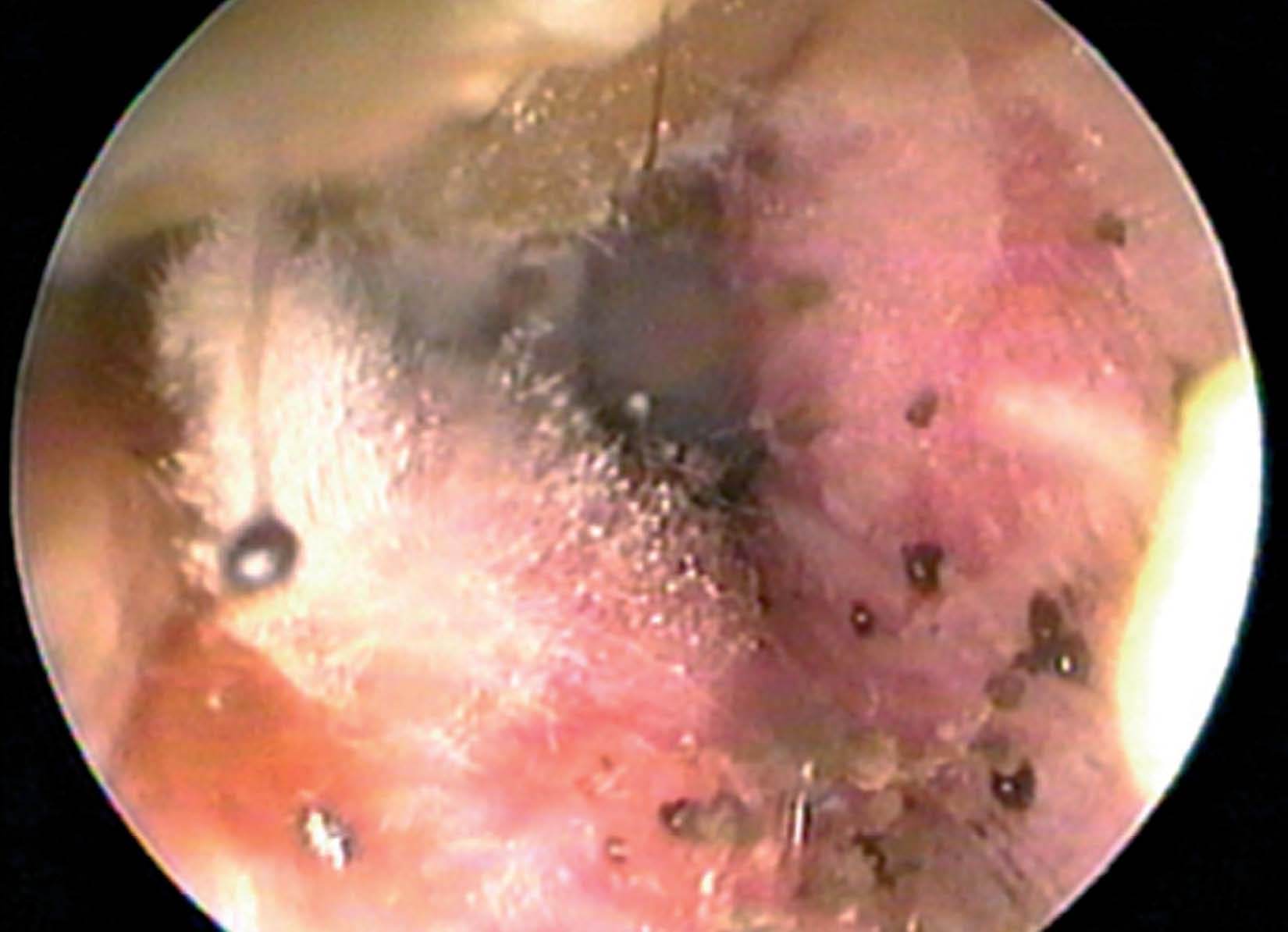
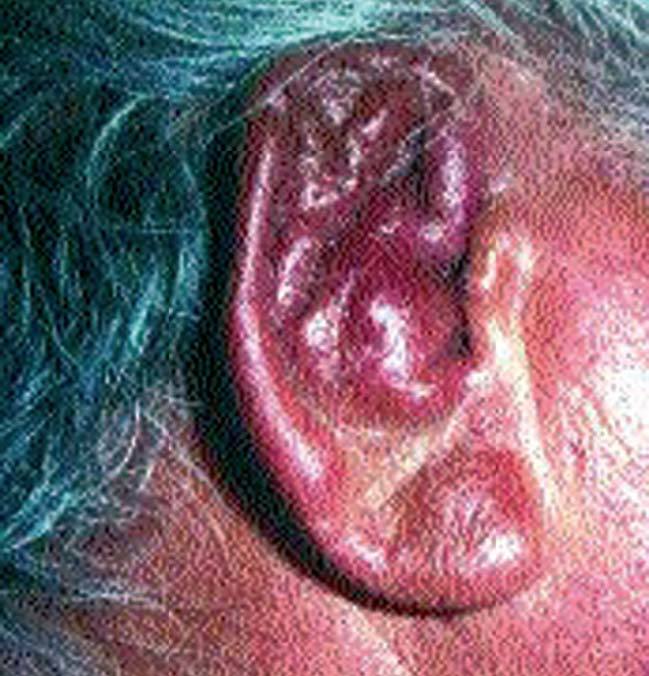
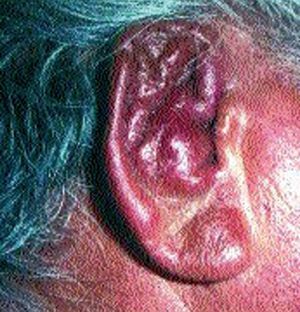
La primera complicación es la pericondritis, que supone la diseminación del proceso infeccioso-inflamatorio a los tejidos del pabellón auricular. Puede presentar distintos grados: desde un discreto edema y enrojecimiento hasta la abcesificación y necrosis del tejido subcutáneo y cartilaginoso. La secuela más temida, resultado de las formas de afectación más graves, es la llamada «oreja en coliflor» (fig. 5), con pérdida de la conformación y de los relieves del pabellón, que cae hacia delante sin forma.
Fig. 5. Oreja en coliflor
La otra complicación, más grave y que suele ser causa de ingreso urgente, es la mastoiditis aguda o diseminación de la infección al tejido óseo mastoideo.
Limpieza e higiene auricular
La cera es una mezcla de sustancias producidas por las glándulas ceruminosas del conducto auditivo, que tiene como misión defenderlo frente a agentes externos (polvo, insectos, etc.). La naturaleza ha previsto que los extractos epidérmicos del oído se muevan hacia el exterior desde la mitad de la membrana del tímpano. A lo largo de este recorrido se mezclan con grasas especiales producidas por las glándulas y entonces dejan el oído recubierto de cera. Si este «sistema de autolimpieza» deja de funcionar, puede formarse un tapón de cera que, si no se retira, puede causar molestias, irritaciones y hasta cerrar el conducto auditivo, así como una bajada de audición, prurito, pitos, zumbidos y hasta alteraciones momentáneas del equilibrio.
Según indican diferentes estudios, un gran número de personas tratan de eliminar el denominado «tapón de cera» con una limpieza excesiva, utilizando métodos agresivos, como pueden ser los bastoncillos. Estos métodos pueden resultar peligrosos porque a menudo la cera se empuja hacia el interior del conducto auricular, cerrándolo definitivamente y arriesgando la lesión de la sensibilísima membrana timpánica, abriendo de esta manera el camino a gérmenes hacia el oído medio, que pueden causar también graves infecciones.
Seguidamente se citan las principales recomendaciones que permitirán mantener la higiene y la salud del oído:
* No utilizar en el interior del oído ningún tipo de objeto que no haya sido fabricado especialmente con este propósito. Especialmente evitar introducir llaves, puntas de lápiz y pasadores para el pelo.
* No usar ni siquiera bastoncillos de algodón para la limpieza interior.
* Limpiar los oídos habitualmente con productos dermofarmacéuticos específicamente diseñados para tal fin.
* Lavar el oído cada 15 días con agua oxigenada rebajada, con objeto de evitar que la cera se solidifique y puedan formarse tapones.
* No limpiar el oído más allá de donde llega el dedo, que coincide con el lugar donde están las glándulas sebáceas encargadas de fabricar la cera.
* No permanecer mucho tiempo en lugares donde el aire tenga una concentración elevada de polvo.
* Evitar la humedad en el oído colocándose tapones antes de bañarse o poniéndose un gorro al ducharse.
* Si se nota comezón en los oídos o se sospecha una infección, consultar al médico.
* Evitar el uso de medicamentos ototóxicos como gentamicina, kanamicina y amikacina, entre otros.
* Evitar la exposición cercana a fuentes de ruido intenso como cohetes, bocinas, etc.
* Asimismo, evitar golpes y juegos bruscos que puedan afectar a los oídos.
Bibliografía general
Anónimo. Infecciones respiratorias de vías altas. El medico interactivo (serie en Internet). 2002: (aprox. 5.p.), (consultado el 3 de noviembre de 2006). Disponible en: http://www.medynet.com/elmedico/aula2002/tema6/infecciones4.htm
Buforn A, Aguilera C, Jiménez V, Fernández E, Torres B, Delgado MC. Otitis externa. Manual de Urgencias y Emergencias. (Consultado el 3 de noviembre de 2006). Disponible en: http://wwww.medynet.com/usuarios/jraguilar/Manual%20de%20urgencias%20y%20Emergencias/otalgia.pdf
Gimenez Serrano S. Afecciones comunes del oído. Farmacia Profesional. 2005; 7:40-5.
Pérez Alcázar M. Otitis. Tratamiento de la infección. Farmacia Profesional. 2002; 5: 44-8.
Piera M. La otitis del bañista. Prevención y tratamiento. Farmacia Profesional. 2003;5:51-3.
Sabater F. Otitis externas. En: Abelló P, Traserra J (eds.). Otorrinolaringología. Barcelona: Ediciones Doyma; 1992. p.133-7.
Sierra C, Cobeta I. Infecciones de las vías respiratorias altas. Medicine. 2001;55:2927-39.
Bibliografía de consulta a texto completo en www.doymafarma.com
* Casellas S, Sabater F. Otitis externa («otitis de las piscinas»). Jano. 2004;67:46-52.
* López M, Plaza G, Sanabria J. Paciente con otitis aguda. FMC. Form Med Contin Aten Prim. 2002;09:14-7.
* Martín E, Pereira A, Lainez S, Rodríguez M. Protocolo diagnóstico y tratamiento empírico de la otitis.
* Medicine. 2006;09:3497-501.