Poder o debilidad
La receta electrónica es una cuestión de moda en el ámbito sanitario. Parece que hay muchas esperanzas depositadas en ella, sobre todo por parte de la Administración, que la considera la panacea para controlar, de una vez por todas, el gasto público en medicamentos. Sobre sus riesgos y ventajas, así como sobre el valor de la información farmacéutica para los gestores sanitarios, los pacientes y los profesionales de la salud, escribe el autor de este artículo.
Con motivo de los estudios que se están llevando a cabo sobre la receta electrónica y los avances en el tratamiento de la información, han surgido, sobre el papel, varios diseños de este documento que tratan de obtener un control exhaustivo del gasto público en medicamentos a través de las nuevas tecnologías. Se hacen propuestas faraónicas, se diseñan bases de datos y se apuesta por tecnologías poco probadas; pero, en el fondo, hay escasos gestores que sepan a dónde conduce esa mejora de la información y cuáles son los objetivos a los que deben dirigir las cuantiosas inversiones que va a suponer. En el panorama aparecen «tontos tecnológicos» que se vanaglorian de saber cosas que todo el mundo sabe y, a la vez, se descuida la información técnicamente sensible, capaz de descubrir el fraude, la mala práctica o la epidemiología. Antes de adoptar soluciones --en algunos casos muy costosas-- que interesan principalmente a quienes las comercializan, convendría reflexionar seriamente sobre el producto final y los beneficios que podrán obtener las autoridades y los propios farmacéuticos.
DESARROLLO DE LA INFORMACIÓN FARMACÉUTICA
Probablemente el concepto de información farmacéutica nació en algunas mentes privilegiadas antes incluso de que hubiera ordenadores capaces de compilar resultados. La historia, aunque reciente, merece ser recordada, sobre todo por quienes piensan que acaban de descubrir las grandes posibilidades de explotación de la información que procede de las recetas, cuando esta historia comienza en 1975 en el Instituto Nacional de Previsión, que era por entonces la única entidad gestora de la Seguridad Social, y de la que dependía todo: las pensiones, el desempleo, la asistencia sanitaria y las prestaciones farmacéuticas. En aquel entonces sólo había algunos grandes ordenadores con una memoria central tan pequeña que ahora nos parece difícil que pudieran funcionar1. En la industria farmacéutica nacía a la vez, o incluso antes, una corporación, la IMS (International Marketing Services), que recogía información de las compras de las farmacias y obtenía unos resultados muy similares en una muestra estadísticamente significativa. El desarrollo de la información farmacéutica en España en el terreno de la Administración ha sido enorme, hasta el punto de situarnos a la cabeza de cualquier país desarrollado, ya que no hay ningún otro que procese todas las recetas del sistema público y obtenga cruces de información vitales para la gestión y para la adopción de medidas de vigilancia y control. En la década de los ochenta el Insalud desarrolló un proceso informático muy complejo que proporcionaba cientos de informes relacionando los datos de la especialidad farmacéutica --laboratorio, grupo terapéutico, principio activo-- con el médico prescriptor y la farmacia. Estos informes supusieron una importante depuración del fraude existente, en su versión más burda, que había adquirido proporciones alarmantes2.
A partir de 1981 se implanta un código nacional unívoco para identificar cada formato y se desarrollan dos grandes bancos de datos que funcionan on-line pero con datos obtenidos en diferido. En aquellos años se consigue, aunque por poco tiempo, conocer la estructura del consumo de los hospitales, pero el distanciamiento de la Seguridad Social y las primeras transferencias sanitarias comienzan a degradar los procesos centralizados que se tratan de revitalizar en la década de los noventa sin éxito. Es también en esa década cuando empiezan a producirse importantes desarrollos en las comunidades autónomas, pero va perdiendo operatividad la información sobre el consumo global, hasta el punto de que en este momento ha dejado de existir, a excepción de los datos de consumo y los principales indicadores.
Lo relatado hasta aquí puede dejar el poso de que algo no funciona bien, y así es; hay una excelente información que proporciona el proceso de facturación llevado a cabo por los colegios de farmacéuticos; hay incluso muy elaborados sistemas de información en bastantes comunidades autónomas, pero se ha perdido la visión de conjunto, y todo indica que ya no va a recuperarse. Junto a esto hay que decir que la información en manos privadas es cada vez mejor y maneja datos a los que no tienen acceso las Administraciones Públicas, ya que han aparecido empresas que utilizan «paraísos de información» para sus bases de datos y turbios sistemas para conseguir la información básica que interesa a la industria.
DATOS SENSIBLES
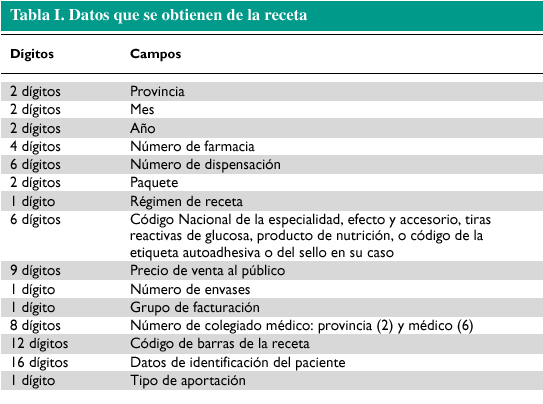
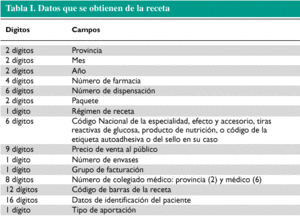
Los datos que contiene la receta son muchos (tabla I) pero no todos tienen el carácter de datos sensibles desde un punto de vista práctico o por su protección legal. Los datos más importantes son los que identifican al médico; al medicamento --que es tanto como identificar al laboratorio, al grupo terapéutico y al principio activo--; a la farmacia y al paciente, en su calidad de trabajador activo o pensionista. De todos estos datos los únicos que interesan a la industria son los del médico y los del medicamento. En mucha menor medida podría estar interesada en la farmacia y, casi con toda seguridad, podría pasarse sin el dato del paciente, que además es el que tiene una mayor protección desde el punto de vista de la Ley Orgánica de Protección de Datos (LOPD). Por su parte, las Administraciones Públicas muestran un interés grande por conocer el dato del paciente y sus relaciones con el médico, pero desatienden algo tan importante como el diagnóstico y se muestran mucho más ineficaces que en otros tiempos a la hora de profundizar en la relación médico-laboratorio.
La información privada, que está mucho mejor dirigida, conoce las relaciones médico-medicamento, los diagnósticos, el tipo de médico que prescribe cada medicamento e incluso las prescripciones que acompañan a cada medicamento. Así, las fuerzas están descompensadas: mientras los funcionarios se recrean diciendo que los niños menores de 5 años consumen mucho ibuprofeno o paracetamol, o las mujeres de más de 60 muchos estrógenos o antiinflamatorios, los laboratorios saben qué medico todavía no receta su medicamento, o cuántos envases de su especialidad ha prescrito un médico concreto haciéndose acreedor de sus favores.
Los diseños de explotación de la información que hacen las comunidades autónomas pretenden poder actuar en tiempo real frente a casos de exceso de prescripción o pensionistas que obtengan medicamentos para toda la familia, pero chocan con la dura realidad de una epidemiología que desconocen o de una sociología que se impone por encima de premios o amenazas.
LA OBSESIÓN POR EL DATO DEL PACIENTE
Ha llegado a ser tan grande el interés de las Administraciones Sanitarias por conocer el dato del paciente que incluso se ha modificado la Ley Orgánica de Protección de Datos3 a fin de que no sea necesario pedir el consentimiento para obtener estos datos en el sistema público. Es cierto que la receta electrónica necesita asignar el medicamento a un paciente y también es cierto que bastantes comunidades autónomas sueñan con poder facturar a otras el gasto de los pacientes desplazados, pero mientras remueven las mismas bases de la democracia y resucitan al «gran hermano», están siendo saqueadas impunemente por el sofisticado sistema de información al servicio del marketing farmacéutico. El dato del paciente, en sí mismo, no es necesario, o al menos no es preciso que navegue por el sistema, ya que podría encriptarse y permanecer únicamente allí donde éste reciba la asistencia médica. Además, ahora que todos los ciudadanos tienen derecho a la asistencia, es menos útil que en otras épocas en las que ésta se prestaba a una parte de la población. Aun así, por aquel entonces se consideró poco útil e incluso impúdico que alguien pudiera relacionar la medicación prescrita con una persona concreta.
EL DIAGNÓSTICO OLVIDADO
Si a un gestor de otra actividad diferente de la salud se le dijera que casi 600 millones de recetas se pagan sin exigir un diagnóstico que las justifique, se llevaría las manos a la cabeza. Los sistemas que se están diseñando y que, a buen seguro, serán los más avanzados del mundo, tienen el problema de que mantienen lo principal --el diagnóstico-- en la más completa impunidad. Los médicos diagnostican, claro que diagnostican, pero prescriben y prescriben cuando los diagnósticos han evolucionado, aparecen en el paciente otras enfermedades y no se revisan los diagnósticos anteriores. El paciente pide los medicamentos y se le prescriben --en algunos casos esto lo hacen las enfermeras-- y el resultado final es que millones de recetas no responden a un diagnóstico comprobado. Al médico se le presiona con incentivos positivos o negativos; se le paga poco; las consultas están masificadas y el tiempo de atención al paciente es mínimo. Así no es posible que diagnostique, que además lo haga bien y que prescriba de acuerdo con un buen diagnóstico. Además, si se llevara a cabo el diagnóstico, como medida previa imprescindible el médico debería someter su prescripción a un protocolo de tratamiento, en el que la discrecionalidad estaría muy reducida. Para un diagnóstico preciso, hay una terapia comprobada y avalada hasta por estudios de la Organización Mundial de la Salud. La racionalidad llevaría inevitablemente a la prescripción de una medicación básica --esencial-- que es la que mejor cura y la que registra una mejor relación coste/beneficio, así como al alejamiento de algunas estrategias de marketing que sólo defienden lo nuevo y más caro, aunque su superioridad respecto a productos preexistentes no esté comprobada.
Es sorprendente observar, en los informes que realizan las empresas privadas, para qué se utilizan algunos medicamentos y cómo evolucionan los diagnósticos en función del interés del mercado. Enfermedades conocidas desde hace más de un siglo no se diagnostican hasta que aparece un medicamento prometedor. Otras incluso se dejan de diagnosticar porque no están de moda. Lo mismo puede observarse en las prescripciones para una misma enfermedad, en las que resulta sorprendente la cantidad de medicamentos que llegan a usarse, algunos de ellos sin fundamento alguno. Así pues, el diagnóstico que debería ser la base de la racionalidad en la terapéutica se deja en la más profunda opacidad, mientras aumenta la burocracia y la recogida de datos mucho menos sensibles.
Es sorprendente observar para qué se utilizan algunos medicamentos y cómo evolucionan los diagnósticos en función del interés del mercado
RECETA ELECTRÓNICA
La receta electrónica se ha convertido en uno de los grandes mitos de nuestro tiempo y tiene soliviantadas a las autoridades, porque piensan que puede ser el medio definitivo de control del gasto público en medicamentos, pero las dificultades a las que hay que enfrentarse son enormes. Para conseguir que cumpla su función, hay que contar con unos diseños de información homogéneos para los datos y unos sistemas que muestren algún tipo de compatibilidad. La realidad es que continuamente están apareciendo problemas de seguridad y nuevas posibilidades de fraude que no podemos siquiera imaginar. Además, la receta electrónica requiere como paso previo una tarjeta sanitaria individual que identifique unívocamente a cada persona y que recoja sus derechos respecto a una entidad gestora de asistencia sanitaria. Esta tarjeta tiene que ser leída en cada acto, es decir, en la visita al médico y a la farmacia, lo que se traduce en la existencia de lectores y un avanzado sistema que capture la prescripción en tiempo real inhabilitando otras dispensaciones, pero no está resuelta la constancia de la entrega física del medicamento, por lo que debe permanecer el cupón-precinto, que es la única garantía de que el medicamento ha sido anulado para otras dispensaciones en el sistema público y que el farmacéutico deberá entregar para cobrar. Es decir, desde el punto de vista de la farmacia, aumenta extraordinariamente la burocracia; desde el punto de vista del paciente, no supone ninguna mejora en la asistencia, y desde el punto de vista de la Administración, lo único que se consigue es saber en tiempo real quiénes son los médicos que se desvían o los que valoran más los incentivos de la industria que los que les proporciona el sistema público. La impunidad en el diagnóstico permanece y la racionalidad del tratamiento sólo se supone. Sin embargo, la receta electrónica parece haberse convertido en una cuestión de Estado: se ha aprobado un presupuesto millonario para que el Ministerio de Ciencia y Tecnología elabore un estudio al respecto y en los Conciertos con las distintas administraciones sanitarias se programan inversiones millonarias en tecnología, buena parte de las cuales se harán a costa de la economía individual del farmacéutico, que no llegará a comprender el porqué de todo esto si, a fin de cuentas, sigue teniendo que facturar papeles y entregar los cupones como siempre.
NUEVOS PROBLEMAS Y NUEVAS SOLUCIONES
La complejidad de lo que se avecina es tan grande que muchos no saben de lo que pueden llegar a ser víctimas. Así, las Administraciones Sanitarias diseñan sistemas que convertirían al farmacéutico en funcionario virtual, es decir, sin sueldo ni derechos, por la sencilla vía de transformar su actividad en mero terminal de los ordenadores de la comunidad autónoma correspondiente. Se han planteado solu- ciones más o menos elaboradas para que esto no ocurra, pero algunas son tan burdas que no garantizan nada. La única estrategia del farmacéutico consiste en no escuchar cantos de sirena y prepararse para la defensa de su actividad privada, aunque de interés público. Los escasos diseños en los que se asegura la libertad a través de una red inviolable y una comunicación única --a través del Colegio-- con la Administración acarrean cuantiosas inversiones que, si bien serán difíciles de entender para el farmacéutico, constituirán la única garantía de independencia. La receta electrónica a través de Internet, aunque se mueva en lo que se denomina «zonas oscuras», no garantiza la independencia y podría volverse en contra de todos. El peligro se llama concertación individual y la única forma de evitarla es disponer de una red segura como la de los bancos, una salida única hacia la Administración en el Colegio y unas tijeras --esto es broma-- para cortar el cable ante la menor señal de peligro. Sin embargo, los diseños seguros no valen únicamente para defenderse de la Administración y pueden tener múltiples aplicaciones para conseguir mejoras en la obtención de información, en las compras y en otras cosas que hoy por hoy aún no podemos siquiera concebir, como, por ejemplo, gestionar sin favoritismos la atención a centros sociosanitarios o hacer frente competitivamente a las farmacias de 24 horas, cuyo servicio puede ser superado solamente si se dispensa a domicilio y con todas las garantías a través de las farmacias de guardia de cada día.
Desde un punto de vista político, la farmacia puede hacerse más fuerte frente a las tendencias liberalizadoras, y la unidad, tan reclamada hasta ahora por los que siempre están dispuestos a perder algo, tendría un nuevo significado: consistiría en resistir y no perder.
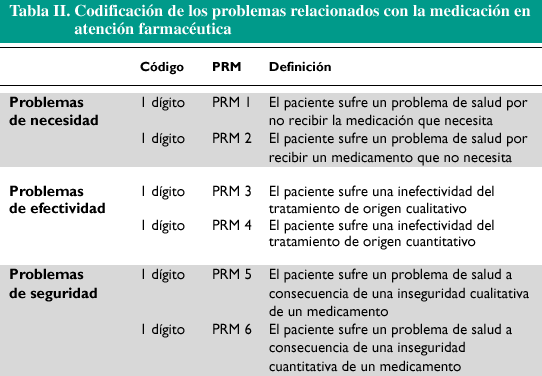
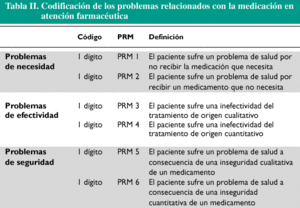
En todo este proceso debe tener también su espacio la Atención Farmacéutica. Ahora será posible saber toda la medicación que usa el paciente; se podrá rellenar fácilmente la ficha del paciente y adelantarse a señalar los problemas relacionados con el medicamento (tabla II). Así pues, tenemos ante nosotros un gran reto tecnológico en el que se deben poner a pensar las mejores cabezas de la Farmacia, buscando lo que más pueda interesarnos como colectivo, sin perder el norte de una Farmacia con estilo propio y alejada de planteamientos anglosajones en los que, por cierto, casi nada está en el nivel de desarrollo en que nos encontramos. Ante este panorama, habrá farmacéuticos que tiemblen por lo que se nos avecina si nos dejamos llevar por los futuristas, y a ellos habrá que recordarles lo que decía un amigo: ¿en qué Ley está que el farmacéutico tenga que tener ordenador en la farmacia? *
NOTAS
1. Los ordenadores centrales en los que se llevaban los procesos de elaboración de nóminas o el procesamiento de las recetas tenían 32 kilobytes de memoria. Los programas y los datos estaban en fichas perforadas y para su manejo hacía falta leer el programa antes de leer los datos.
2. Entre 1979 y 1981 cerraron 78 laboratorios, muchos de ellos por efecto de las medidas adoptadas, el encarecimiento de las materias primas, la inflación y la falta de revisión de los precios.
3. En la Ley Financiera de Acompañamiento a los Presupuestos de 2004 se ha incluido una modificación de la LOPD que permite usar los datos del paciente sin consulta previa al mismo.