El envejecimiento poblacional es uno de los grandes triunfos de la humanidad, pero es también uno de sus mayores retos. A medida que nos adentremos en el siglo xxi, el envejecimiento de la población implicará un aumento de las demandas sociosanitarias en todos los países.
Si bien de cara al futuro, las distintas organizaciones sanitarias proponen el modelo del envejecimiento activo como meta que permita disfrutar a los ancianos del mañana de la mejor calidad de vida posible (entendida ésta como bienestar físico, psíquico y social), la realidad es que los ancianos de hoy, sobre todo los de más edad, sufren diversos cuadros patológicos que disminuyen notablemente su salud, y en consecuencia, su calidad de vida. No debe olvidarse que los adultos mayores valoran dicha calidad de vida, en función de su nivel de independencia, y los diferentes síndromes que seguidamente se estudiarán, reducen, por no decir que eliminan casi por completo, esa ansiada vida independiente.
Concepto de síndrome geriátrico
El concepto de síndrome geriátrico es relativamente reciente, ya que esta terminología empezó a utilizarse hacia finales de los años 60. En un principio, con la denominación de síndromes geriátricos se hacía referencia a las características que presentaban con más frecuencia los ancianos ingresados en servicios de Geriatría, respecto a los de otros servicios. Actualmente, esta denominación se utiliza para referirse a un conjunto de cuadros, originados por la conjunción de una serie de enfermedades que alcanzan una enorme prevalencia en el anciano, y que son frecuente origen de incapacidad funcional o social.
Los grandes síndromes geriátricos, también conocidos como los 4 gigantes de la Geriatría, incluyen: inmovilidad, inestabilidad-caídas, incontinencia urinaria y deterioro cognitivo.
Características comunes
Los diferentes síndromes geriátricos comparten las siguientes características:
* Elevada frecuencia: su incidencia y prevalencia son elevadas entre la población mayor de 65 años, pero aumentan aún más si se consideran determinados grupos, como son los mayores de 80 años, las personas hos-, pitalizadas o los residentes en instituciones. Carácter sindrómico, ya que cada uno de ellos constituye una forma de presentación de diferentes patologías; casi cualquier enfermedad puede presentarse en el anciano como uno de estos síndromes.
* Tras su aparición, todos ellos originan un importante deterioro en la calidad de vida de las personas que los padecen, y a menudo, generan o incrementan la dependencia de otras personas, produciéndose un aumento de las necesidades de asistencia sanitaria y de apoyo social, que si no se cubren, favorecen el aislamiento social y la institucionalización del anciano.
* En muchos casos, su aparición es prevenible y si se diagnostican adecuadamente, son susceptibles de tratamiento práctico siempre.
* Su abordaje diagnóstico y terapéutico requiere valoración integral, abordaje interdisciplinario y correcto uso de los niveles asistenciales.
Inmovilidad
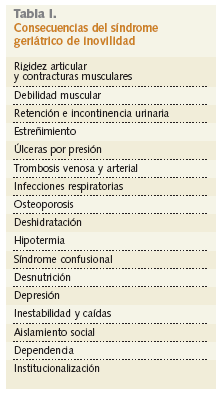
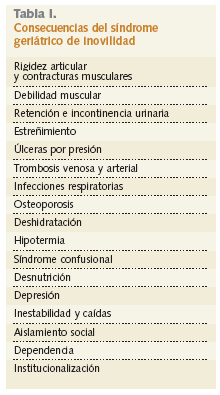
El síndrome de inmovilidad se define como la restricción, generalmente involuntaria, en la capacidad de transferencia y/o desplazamiento de una persona a causa de problemas físicos, funcionales o psicosociales. Este síndrome es considerado como una vía común, a través de la cual muchas enfermedades y trastornos del adulto mayor producen gran discapacidad.
Los problemas de movilidad afectan a casi el 20% de los individuos mayores de 65 años. A partir de los 75 años, aproximadamente el 50% de los ancianos tiene problemas para salir de su casa y un 20% se halla confinado en su domicilio.
La etiología de la inmovilidad es multifactorial, incluyendo causas tan diversas como enfermedades osteoarticulares (artrosis, fracturas, patología de los pies, etc.), patología cardiovascular (ictus, cardiopatía, hipotensión ortostática, diabetes, etc.), trastornos neuropsiquiátricos (demencia, enfermedad de Parkinson, depresión, etc.), obstáculos físicos, hospitalización, aislamiento, orden médica y, por supuesto, fármacos (sedantes, opiáceos, neurolépticos, antidepresivos) cuyos efectos secundarios aumentan la fragilidad del anciano.
Las consecuencias de este síndrome se han relacionado en la tabla I.
Prevención y tratamiento
El mejor tratamiento de este síndrome, y en general de cualquiera de los síndromes geriátricos, es la prevención. Existe un especial riesgo de inmovilidad en pacientes con afectación de alguno de estos 4 sistemas: muscular, articular, cardiovascular y neurológico. Por tanto, los pacientes diagnosticados de enfermedades que afecten a dichos sistemas deben ser estimulados para mantener un nivel de actividad adecuado a sus circunstancias, y si lo precisan, deben ser incluidos en programas de actividad dirigida, fisioterapia y terapia ocupacional.
Continuando con la prevención, no debe olvidarse el importante papel que desempeña la educación para la salud; así pues, debe instruirse al anciano y/o a su cuidador sobre las siguientes cuestiones:
* Importancia de realizar ejercicio físico, siempre, obviamente, adaptado a las peculiaridades del anciano.
* Efectos secundarios de los medicamentos que esté tomando, que puedan afectar a la capacidad de movimiento.
* Cómo y cuándo realizar cambios de posición.
* Cuidados básicos de la piel.
* Recursos técnicos de movilización (andadores, muletas, etc.), de protección (colchones especiales, etc.), entre otros.
Inestabilidad y caídas
La caída se define como la precipitación repentina al suelo, que se produce de forma involuntaria, y que puede acompañarse o no, de pérdida de conciencia. Epidemiológicamente, los accidentes son la sexta causa de mortalidad en personas mayores de 75 años, y de éstos, las caídas son la principal causa. El riesgo es mayor en ancianos hospitalizados, sobre todo en la etapa inmediatamente posterior a su ingreso, debido al rechazo a una actitud sobreprotectora.
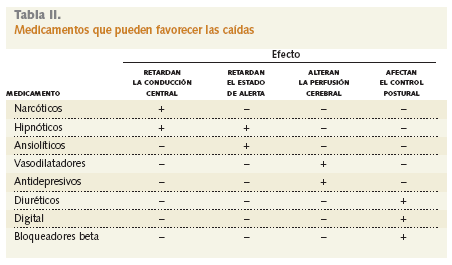
El origen de este síndrome es también multifactorial: enfermedad osteoarticular, cardiovascular, neuropsiquiátrica, causas extrínsecas (obstáculos físicos, calzado, domicilio, escaleras, etc.) y efectos secundarios de ciertos fármacos (tabla II), principalmente.
Los factores de riesgo más importantes para la aparición de este síndrome incluyen: debilidad muscular, alteraciones de la marcha y el equilibrio, deterioro de las funciones mentales, deterioro en las actividades de la vida diaria y polimedicación.
Consecuencias del síndrome de inestabilidad-caídas
Las consecuencias de este síndrome pueden clasificarse en inmediatas y tardías. Las primeras incluyen:
* Lesiones menores en partes blandas y fracturas, que son más frecuentes en la cadera, el fémur, el húmero, las muñecas y las costillas; también se debe considerar la posibilidad de un hematoma subdural, después de un deterioro cognitivo no explicable.
* La dificultad para levantarse se produce en el 50% de los casos, y el 10% permanece en el suelo más de una hora, lo cual puede provocar deshidratación, infecciones y trastornos psicológicos, y en algunos puede producirse un cuadro de hipotermia, capaz de generar la muerte en el 90% de los casos.
Las consecuencias tardías comprenden:
* Limitación funcional que puede llevar a la inmovilidad con todas sus complicaciones.
* Síndrome poscaída, caracterizado por la falta de confianza del paciente en sí mismo, por miedo a volver a caerse y restricción de la deambulación, ya sea por él mismo o por sus cuidadores, llegando al aislamiento y a la depresión.
Prevención y tratamiento
Respecto al tratamiento y prevención del síndrome de inestabilidad-caídas, es preciso, lógicamente, poner remedio a las consecuencias agudas que derivan de la caída y las enfermedades subyacentes; sin embargo, lo más importante es prevenir las caídas sin limitar la movilidad, la independencia y las actividades de la vida diaria. En la tabla III se recogen diferentes medidas de autocuidado para prevenir las caídas.
Incontinencia urinaria
La incontinencia urinaria se define como la pérdida involuntaria de orina, que es objetivamente demostrable y que constituye un problema social e higiénico. Su prevalencia aumenta con la edad, afectando al 60% de los ancianos hospitalizados y a casi el 50% de los ingresados en instituciones geriátricas, a diferencia de los que viven en la comunidad, para los cuales se han reportado cifras de prevalencia que oscilan entre el 10% y el 25%.
Menos de la mitad de los pacientes afectados por este problema busca ayuda médica, habiéndose encontrado que la incontinencia limita al 30% de los que la sufren para usar el transporte público, al 45% para visitar a sus amigos y al 40% para hacer la compra; por tanto, es obvio que la incontinencia es un problema que genera gran dependencia y aislamiento social, a lo que se une un elevado gasto sanitario derivado de la necesidad de utilizar métodos paliativos (colectores, absorbentes, etc.).
En función de su frecuencia, se distingue entre incontinencia aguda o pasajera, cuya duración oscila entre 3 y 4 semanas, e incontinencia persistente o crónica, con una duración superior a 4 semanas.
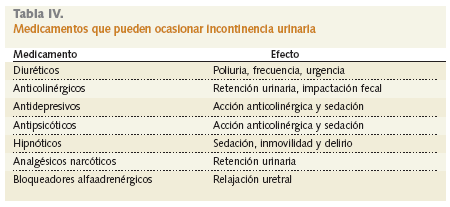
Al igual que en otros síndromes geriátricos, su etiología es multifactorial; así pues, causas como infecciones genitourinarias, delirio u otros estados confusionales, determinados tratamientos farmacológicos, alteraciones psicológicas, movilidad limitada o impactación fecal pueden dar lugar a una incontinencia transitoria, mientras que otros factores como lesiones medulares, debilidad del suelo pélvico, incompetencia del esfínter uretral, vejiga acontráctil, hipertrofia prostática, deterioro cognitivo u otras causas funcionales pueden generar una incontinencia más o menos persistente.
En la tabla IV se recogen diferentes fármacos implicados en la etiología de la incontinencia.
Las consecuencias de este síndrome son múltiples y graves: infecciones urinarias, úlceras cutáneas, caídas, depresión y pérdida de autoestima, aislamiento social, dependencia, institucionalización y elevado consumo de recursos sociosanitarios.
Prevención y tratamiento
Un adecuado diagnóstico del tipo de incontinencia permite tratar este problema en la mayoría de los pacientes que lo sufren. El tratamiento incluye diversas opciones terapéuticas: ejercicios para fortalecer la musculatura del suelo pélvico (ejercicios de Kegel o conos vaginales), farmacoterapia o procedimientos quirúrgicos, en función del origen o tipo de incontinencia. No obstante, no debe olvidarse que algunos pacientes no están en condiciones de someterse a un tratamiento curativo, y necesitan una continencia social que evite su aislamiento y su rechazo por parte de la sociedad; es en estos casos cuando el paciente debe recibir tratamiento con métodos paliativos (colectores, absorbentes, etc.).
La prevención de la incontinencia urinaria debería iniciarse en edades anteriores a la vejez. El primer paso en las actividades preventivas es concienciar a los propios profesionales de la salud y a los pacientes de que la incontinencia no es una situación normal, por lo que precisa diagnóstico y tratamiento. La tabla V recoge distintas medidas preventivas.
Deterioro cognitivo
El deterioro cognitivo se define como una pérdida o reducción, temporal o permanente, de varias funciones mentales superiores, en personas que las conservaban intactas previamente.
Esta definición incluye cuadros muy definidos como el síndrome confusional agudo (secundario a infecciones, anemia, patología que afecta a cualquier sistema, ingresos hospitalarios, cambio de domicilio, etc.), o como la demencia de diferentes causas (enfermedad de Alzheimer, etiología vascular, formas mixtas, enfermedad por cuerpos de Lewy, etc.); pero también engloba otros cuadros no tan definidos, vinculados o no a problemas de salud, que habitualmente se conocen como trastorno cognitivo asociado a la edad, deterioro cognitivo leve, etc.
La frecuencia del deterioro cognitivo varía ampliamente de unos colectivos a otros; así, en los ancianos que viven en la comunidad, afecta a un 15% de los mayores de 65 años, incrementándose su frecuencia en función de la edad, de modo que en personas que superan los 80 años, su frecuencia casi se duplica (25-30%). En pacientes hospitalizados, la frecuencia del deterioro cognitivo se aproxima al 25% y finalmente, es en el colectivo de ancianos institucionalizados en el que este síndrome es más frecuente (50-65%).
Dada la definición del síndrome de deterioro cognitivo, que como se ha señalado engloba cuadros muy diversos en cuanto a su origen, síntomas, gravedad, etc., su etiología es obviamente aún más compleja que la de los síndromes ya descritos: infecciones agudas, enfermedad cardiovascular, alteraciones neuropsiquiátricas, hidroelectrolíticas y metabólicas, retención urinaria, impactación fecal, inmovilidad, fármacos (sedantes, anticolinérgicos, opiáceos, diuréticos, antiinflamatorios no esteroideos, corticoides, cimetidina, digoxina, fenitoína).
Las consecuencias del deterioro cognitivo, especialmente en los estadios más avanzados, son las siguientes: ansiedad, depresión, insomnio, caídas, inmovilidad, incontinencia, riesgo aumentado de infecciones, aislamiento social, dependencia para las actividades de la vida diaria, cambio de carácter, alteraciones de conducta, desnutrición, sobrecarga para el cuidador, elevado consumo de recursos sociosanitarios e institucionalización.
Prevención y tratamiento
El tratamiento incluye un abanico terapéutico sumamente amplio: terapia ocupacional, psicofármacos (antidepresivos, ansiolíticos, inhibidores de la colinesterasa, etc.).
En relación con las actuaciones preventivas sobre el deterioro cognitivo crónico, cuyo máximo exponente es la demencia, no están totalmente delimitadas. En pacientes con deterioro de memoria e incluso demencia en fases leves, parece útil intentar mantener las capacidades mentales existentes mediante talleres de memoria, orientación a la realidad, adaptación del entorno, etc. Los factores de riesgo cardiovascular, que parecen implicados en la demencia vascular y en la alteración cognitiva asociada a la edad, deben ser controlados.
En la prevención de las formas agudas de deterioro cognitivo, principalmente en el síndrome confusional agudo, son útiles medidas como minimizar el uso de fármacos causantes de este cuadro, mantener la homeostasis del medio interno en pacientes con graves enfermedades, facilitar la presencia familiar, asegurarse de que el paciente dispone de sus ayudas habituales (gafas y audífonos) y modificar el entorno adaptándolo a unas condiciones favorables para el paciente de edad avanzada. *
Bibliografía general
Alarcón MT, Gónzalez JI. Caídas. En: Salgado A, González JI, editores. Fundamentos prácticos de la asistencia al anciano. Barcelona: Masson; 1996. p. 9-16.
Carbonell A, editor. Síndrome de inmovilidad. Monografías de Geriatría y Gerontología. Madrid: Aula Médica; 1999. 1(1). p. 1-67.
Cruz AJ. Síndromes geriátricos específicos. Madrid: Editores Médicos, S.A., 1995.
Fernández C, Bermejo F, Gabriel R. Factores de riesgo vascular y alteración cognitiva en el anciano. Rev Clin Esp. 1999;199:456-64.
García de la Rocha ML, Olazarán J. Trastorno cognitivo asociado a la edad frente a deterioro cognitivo ligero. En: Grupo de Estudio de Neurología de la conducta y Demencias. Sociedad Española de Neurología. Guías en demencias. Barcelona: Masson; 2000. p. 9-13.
González JI, Alarcón MT. Grandes síndromes geriátricos. Concepto y prevención de los más importantes. Medicine. 2003;8(108):5778-85.
Guillen F, Bravo G. Patología del envejecimiento. Indicadores de Salud. En: Salgado A, Guillen F, Ruipérez I, editores. Manual de Geriatría. Barcelona: Masson; 2002. p. 77-88.
Hough CJ. Caídas. En: Ham JR, editor. Atención Primaria en Geriatría. Madrid: Mosby Doyma Libros, S.A.; 1994. p. 171.
Jiménez RC, Toral RJ, Domínguez GU. Incontinencia. En: Ruiperez, CI, editor. El paciente anciano. Madrid: Mc Graw Interamericana; 1998. p. 473.