Pautas nutricionales
El término «dispepsia» se utiliza para describir cualquier tipo de molestia abdominal, como dolor, regurgitación del contenido del estómago, sabor desagradable de la boca, ardor de estómago, sensación de plenitud o henchimiento del abdomen, producción de eructos o borborigmos (ruidos en el intestino). La autora explica cómo una buena dieta puede contribuir a reducir estas molestias.
A menudo, la dispepsia es referida, popularmente, como indigestión o digestión pesada. Su sintomatología puede ser muy amplia y en ocasiones, bastante dolorosa. Además, tiene un considerable impacto en la calidad de vida de quienes la padecen y constituye uno de los problemas de salud más prevalentes en atención primaria. Su tasa de prevalencia es próxima al 20% en los países occidentales y afecta al 25% de los españoles, preferentemente a adultos a partir de los 40 años, con similar distribución entre hombres y mujeres.
La causa de las dispepsias en los adultos hay que buscarlas generalmente en los desequilibrios alimentarios --tanto de deglución como de digestión-- y en las alteraciones enzimáticas que no permiten una buena digestión de los hidratos de carbono y las proteínas. En ocasiones estos problemas aparecen sin causa justificada, lo que puede inducir a pensar en un problema de carácter psicosomático provocado por el estrés, las tensiones nerviosas, etc., que se evidencia con una respuesta del sistema digestivo.
Es tarea de los profesionales de la salud ayudar al paciente no sólo a identificar y modificar los posibles factores desencadenantes de la dispepsia, sino a promover unos hábitos de vida saludables. El tratamiento no farmacológico consigue mejorar la salud general de la persona mediante ciertas modificaciones en el estilo y forma de vida que se consideran, en general, saludables: disminuir el sobrepeso, comer despacio masticando bien, evitar el abuso de grasas y estimulantes en la ingesta, evitar el abuso de alcohol, dejar de fumar, hacer ejercicio físico no competitivo y evitar el empleo innecesario y sin prescripción médica de fármacos que puedan causar molestias digestivas.
Manejo de la dispepsia mediante la dieta
Determinadas enfermedades gastrointestinales pueden evitarse si se siguen unos hábitos y tratamientos dietéticos adecuados. Entre las enfermedades gastrointestinales más susceptibles de tratarse mediante hábitos dietéticos se encuentra la dispepsia. El seguimiento de una dieta adecuada, seleccionando los alimentos más óptimos y evitando los más perjudiciales para el caso concreto de esta enfermedad gastrointestinal, hará más efectivo su tratamiento farmacológico.
Alergias alimentarias
Una de las primeras tareas a realizar es comprobar la posibilidad de que exista intolerancia hacia algún alimento. Es importante observar las reacciones del estómago en cada digestión; de esta forma se podrán identificar los alimentos que producen molestias digestivas, para eliminarlos de la dieta o restringir su ingesta. La hipersensibilidad alimentaria es una reacción adversa a ciertos componentes de la dieta en la que hay implícita una actuación del sistema inmunitario que contribuye al desarrollo de problemas gástricos. Hay que señalar que la dieta durante la gestación y la infancia tiene un efecto muy importante en el desarrollo de alergias alimentarias. Para prevenirlas desde la edad más temprana de la vida está indicado prolongar la lactancia materna, utilizar fórmulas infantiles parcialmente hidrolizadas e introducir no demasiado pronto ciertos alimentos alergénicos.
Comidas equilibradas
Las comidas equilibradas en hidratos de carbono, proteínas y grasas favorecen una buena salud gástrica. Deben prevalecer las fibras, los vegetales y las proteínas y las grasas deben reducirse a la mínima cantidad posible. Las comidas bajas en proteínas no estimulan la secreción de la gastrina, lo que a su vez estimula la secreción de ácido clorhídrico.
Vaciamiento gástrico
Dados los síntomas presentes en la dispepsia funcional, es razonable asociarla a un trastorno en el vaciamiento gástrico. Éste se encuentra en un 24-78% de los pacientes con dispepsia funcional.
Muchos pacientes con dispepsia funcional presentan disfunción motora antral y vaciamiento gástrico enlentecido, pero la falta de correlación entre los síntomas y las anormalidades detectadas pone en duda su papel primordial en su producción. De cualquier forma, evitar los factores alimentarios y/o psicológicos que producen dicho retraso contribuirá positivamente en el manejo de los síntomas de la dispepsia. Por tanto, es necesario considerar qué alimentos favorecen o desfavorecen el vaciamiento gástrico para pautar una dieta adecuada.
El pH del estómago tiene una importancia decisiva. La acidez disminuye la velocidad del vaciamiento gástrico mediante un mecanismo nervioso adrenérgico. El ácido no se vierte en el duodeno a una velocidad superior a la que se produce su neutralización por parte de las secreciones pancreáticas y duodenales. Por ello, los alimentos ácidos, además de dificultar la acción de las enzimas salivares, contribuyen al retraso en el vaciamiento gástrico.
Los líquidos se vacían con mayor rapidez que los sólidos. La presencia de alimentos sólidos en el duodeno provoca un retraso del vaciamiento.
Ciertos componentes de los alimentos aumentan y otros disminuyen la motilidad gástrica, acelerando y retardando, respectivamente, su vaciamiento. Así, los hidratos de carbono abandonan el estómago con mayor rapidez que las proteínas y las grasas. El paso de las grasas del estómago al duodeno es muy lento. La ingestión de cantidades elevadas de grasas puede inhibir totalmente la motilidad gástrica. La presencia de grasas o de sus productos de degradación en el duodeno estimula en la mucosa duodenal la secreción de una hormona llamada enterogastrona, que inhibe la motilidad gástrica siempre que la inervación vagal del estómago esté intacta.
Cuanto mayor es la densidad calórica de lo ingerido, menor es el vaciamiento gástrico, por ello es recomendable realizar comidas frecuentes y poco copiosas.
La ansiedad, la depresión, el miedo y otros estados emocionales inhiben el vaciamiento, en tanto que la placidez mental y el reposo físico lo aceleran. En cuanto a las circunstancias concretas en que tienen lugar las diferentes comidas a lo largo del día, es aconsejable que se coma en situación relajada y sin estrés, tratando de masticar y ensalivar los alimentos suficientemente. Una comida bien masticada es más fácil de ser digerida por las enzimas digestivas.
Enzimas digestivas
Las enzimas digestivas permiten que el organismo absorba y aproveche los nutrientes que contienen los alimentos presentes en la dieta. Las enzimas metabólicas contribuyen a la eliminación de toxinas y sustancias de deshecho, además de ayudar al buen funcionamiento del sistema inmunológico, mientras que las enzimas dietéticas ayudan a que tengan lugar diferentes procesos digestivos además de contribuir al correcto funcionamiento de otras enzimas. En las enfermedades digestivas que afectan principalmente al estómago y al intestino tiene lugar una falta o destrucción de enzimas. La digestión de los alimentos se produce gracias a la acción de estas enzimas.
Tipos de enzimas. Hay 3: proteolíticas, necesarias para digerir las proteínas; lipasas, para digerir las grasas; y amilasas, necesarias para digerir los hidratos de carbono. La mayor parte se forman en el interior de células presentes en la boca, el estómago, el páncreas y el intestino delgado, es decir, a lo largo del tubo digestivo y en glándulas anejas.
Deficiencias. Una deficiencia de estas enzimas afecta a la absorción y el aprovechamiento de los nutrientes, ya que las proteínas, los hidratos de carbono y las grasas, sin la presencia de enzimas, no pueden fraccionarse y dar lugar a sustancias más sencillas que puedan pasar al torrente sanguíneo para poder ser utilizadas por las células. Además, esto puede dar lugar a procesos de fermentación y putrefacción de los alimentos que han quedado parcialmente digeridos, lo que causa la aparición de los síntomas de dispepsia (digestiones difíciles), flatulencia o aerofagia (exceso de gases), etc.
Un ejemplo de deficiencia de enzimas digestivas es la falta de lactasa en el intestino. Esta enzima es la encargada de degradar la lactosa (azúcar de la leche), y su carencia provoca una intolerancia a la lactosa que cursa con flatulencia, diarrea, dolor e hinchazón abdominal. En este caso conviene eliminar de la dieta o disminuir la cantidad de leche y otros alimentos que contienen lactosa. Los yogures y los quesos curados y semicurados apenas contienen lactosa, por lo que se toleran bastante bien y resultan alimentos interesantes para cubrir las necesidades diarias de calcio, mineral imprescindible para el mantenimiento de la estructura ósea.
Alimentos crudos. Las enzimas dietéticas, que forman parte de la composición de los alimentos, se destruyen en gran medida por la acción del calor, es decir, al asar, cocer, calentar o freír los alimentos. Por tanto, los alimentos crudos son la principal fuente alimentaria de enzimas. De ahí la importancia de que la dieta incluya buena cantidad de ensaladas y fruta fresca.
Algunas enzimas proteolíticas como la bromelina y la papaína, que se encuentran en la piña y la papaya respectivamente, pueden contribuir a que la digestión sea más fácil, por lo que el consumo de estas frutas al final de la comida es beneficioso.
Suplementación. Aunque se lleve a cabo una alimentación equilibrada, si el aparato digestivo no puede transformar y absorber los nutrientes, resulta difícil gozar de una buena salud, por lo que si es necesario se puede recurrir al empleo de suplementos de enzimas, siempre bajo la supervisión de un especialista que valore la necesidad en cada caso, para asegurar el aprovechamiento de los nutrientes y evitar la acumulación de sustancias tóxicas en el organismo.
Microflora intestinal y probióticos
El ecosistema microbiano del aparato digestivo actúa sobre numerosas propiedades fisiológicas, sobre todo en lo que se refiere al proceso de absorción intestinal. La microflora interviene aumentando el volumen de los compartimientos digestivos, la superficie intestinal de absorción, las dimensiones de las microvellosidades y su renovación celular, así como el tránsito digestivo y la motilidad intestinal. La acción antagonista hacia gérmenes patógenos es la más importante de la microflora digestiva y consiste en proteger frente a las infecciones y la colonización por parte de gérmenes patógenos del tubo digestivo. Los distintos mecanismos que forman la primera línea de defensa del huésped de las infecciones intestinales constituyen la resistencia a la colonización.
Avances en fisiopatología han situado el papel protector de las bacterias probióticas como elemento importante a tener en cuenta en la prevención y el tratamiento de trastornos gastrointestinales como la dispepsia. Las bacterias probióticas son una herramienta dietética que disminuye la susceptibilidad de sufrir infecciones manteniendo la flora intestinal con niveles inmunológicos aceptables, por lo que deben ser incorporadas como elementos nutritivos en la dieta diaria.
Lactosa. La mayoría de las bacterias que constituyen la flora subdominante, especialmente los lactobacilos, produce una relevante cantidad de betagalactosidasas. El hecho resulta significativo en los sujetos que presentan intolerancia hacia la lactosa, porque la betagalactosidasa producida por las bacterias lácticas parece estimular la producción de la lactasa residual en el enterocito y, en consecuencia, se obtiene una mayor tolerancia a la lactosa, ya que la enzima determina la hidrólisis de glucosa y de galactosa, de fácil absorción por parte de la mucosa intestinal. Se activan, además, otras reacciones enzimáticas capaces de intervenir sobre los residuos inutilizados por el contenido intestinal: alfa-D-glucosidasas, alfa-maltosidasas, alfa-D-xilosidasas. La digestibilidad de los alimentos se podría aumentar también gracias a la predigestión de factores no nutricionales, como el ácido fítico y los glucosinatos, en sustratos asimilables por parte del huésped.
Aminoácidos esenciales. Los probióticos podrían mejorar, además, la asimilación de los aminoácidos esenciales para el huésped, sintetizándolos o inhibiendo la acción de las desaminasas y de las descarboxilasas bacterianas producidas por la microflora del tracto digestivo.
Vitaminas. Algunos cultivos de bacterias probióticas requieren, para su actividad metabólica, justamente las vitaminas del grupo B (por eso se justifica la inclusión de vitaminas del grupo B en formulaciones asociadas), mientras que otros logran sintetizar directamente vitaminas (K, B12, B9, H, B2, B5), cuya actividad es particularmente útil justamente para la función fisiológica del aparato gastrointestinal.
Bacterias lácticas. Muchas investigaciones han demostrado que las bacterias lácticas pueden ejercer una actividad antimicrobiana sobre algunos componentes patógenos de la flora intestinal. La actividad antimicrobiana de las bacterias lácticas se debe a la acumulación de bacteriocinas, antibióticos, agua oxigenada, ácido láctico y ácido benzoico. Las bacterias lácticas constituyen un verdadero antídoto eficaz contra las infecciones entéricas.
Lo que hay que evitar en la dieta
Junto a las pautas dietéticas anteriores hay que determinar qué elementos de la dieta resultan negativos para el paciente que sufre de dispepsia:
- Bebidas alcohólicas. Producen una fuerte irritación e inflamación de la mucosa gástrica que conlleva a la producción de jugo gástrico, destrucción de la mucina protectora, cuadros de gastritis crónica e incluso úlcera péptica.
- Bebidas estimulantes. Las bebidas que contienen sustancias estimulantes como la cafeína son irritantes e incrementan la producción de jugos gástricos, retardan los procesos de cicatrización y son causa de dispepsia, reflujo y gastroesofagitis.
- Picantes. Las especias picantes son estimulantes del jugo gástrico, producen microhemorragias y retardan los procesos de cicatrización, por lo que desencadenan gastritis y úlceras digestivas.
- Vinagre. Hace la mucosa gástrica más sensible a la acción de los jugos gástricos y genera ardor y pesadez estomacal. Se deben evitar, por tanto, los alimentos encurtidos en vinagre.
- Frituras. Contienen acroleína procedente del calentamiento del aceite de freír. Este compuesto es muy irritante para el estómago y favorece la producción de gastritis.
- Alimentos grasos. Se deben evitar o consumir moderadamente, tanto fritos como guisados. La influencia de los lípidos en la fisiopatología intestinal se ha constatado por varios mecanismos. Las grasas están contenidas en gran proporción en los alimentos de origen animal. La grasa no se vacía en el duodeno a una velocidad superior a la que tiene lugar su emulsión por los ácidos biliares y la lecitina biliar.
- Leche. Hasta hace poco la leche se consideraba un protector gástrico. En la actualidad se ha descubierto que su acción tampón (reguladora de la acidez) sólo es de tipo transitorio, es decir, a corto plazo, ya que a las 2-3 horas de su ingestión la secreción gástrica aumenta. Por tanto, se debe regular su consumo y prever las horas en las que se toma para evitar molestias.
- Harinas. Por su contenido en gluten, empeoran los cuadros de colitis, especialmente las derivadas del trigo, la cebada y el centeno. Las harinas blancas deben evitarse en los cuadros de estreñimiento y reemplazarse por harinas integrales.
- Carnes rojas. Contienen sustancias nitrogenadas no proteínicas llamadas purinas, que incrementan la producción de jugos gástricos y producen un cierto grado de inflamación del estómago que predispone a la gastritis.
- Azúcar blanco. Empeora las hemorroides, incrementa hasta 3 veces el riesgo de colitis y enfermedad de Crohn y favorece el desarrollo de Helicobacter pylori.
- Chocolate. Por su contenido en azúcares concentrados, grasa y sustancias estimulantes, incrementa la producción de jugos gástricos y agrava los cuadros de gastritis, esofagitis y hernia de hiato. Su consumo frecuente altera la función del colon y empeora el estreñimiento.
- Legumbres. Suelen producir flatulencia, que empeora los síntomas de estreñimiento, colon irritable y colitis en general.
- Frutos secos. Son causa frecuente de alergia intestinal y deben consumirse con cuidado y vigilancia.
- Salvado de trigo. Por su contenido en fibra insoluble, puede ser irritante para la mucosa intestinal y ello conlleva un incremento del dolor y la distensión abdominal.
- Tabaco. Se ha asociado a la aparición de úlceras y a problemas en su cicatrización, por lo que se recomienda abandonar su uso.
- Chicles. Se deben evitar ya que pueden causar ingestión de aire (aerofagia).
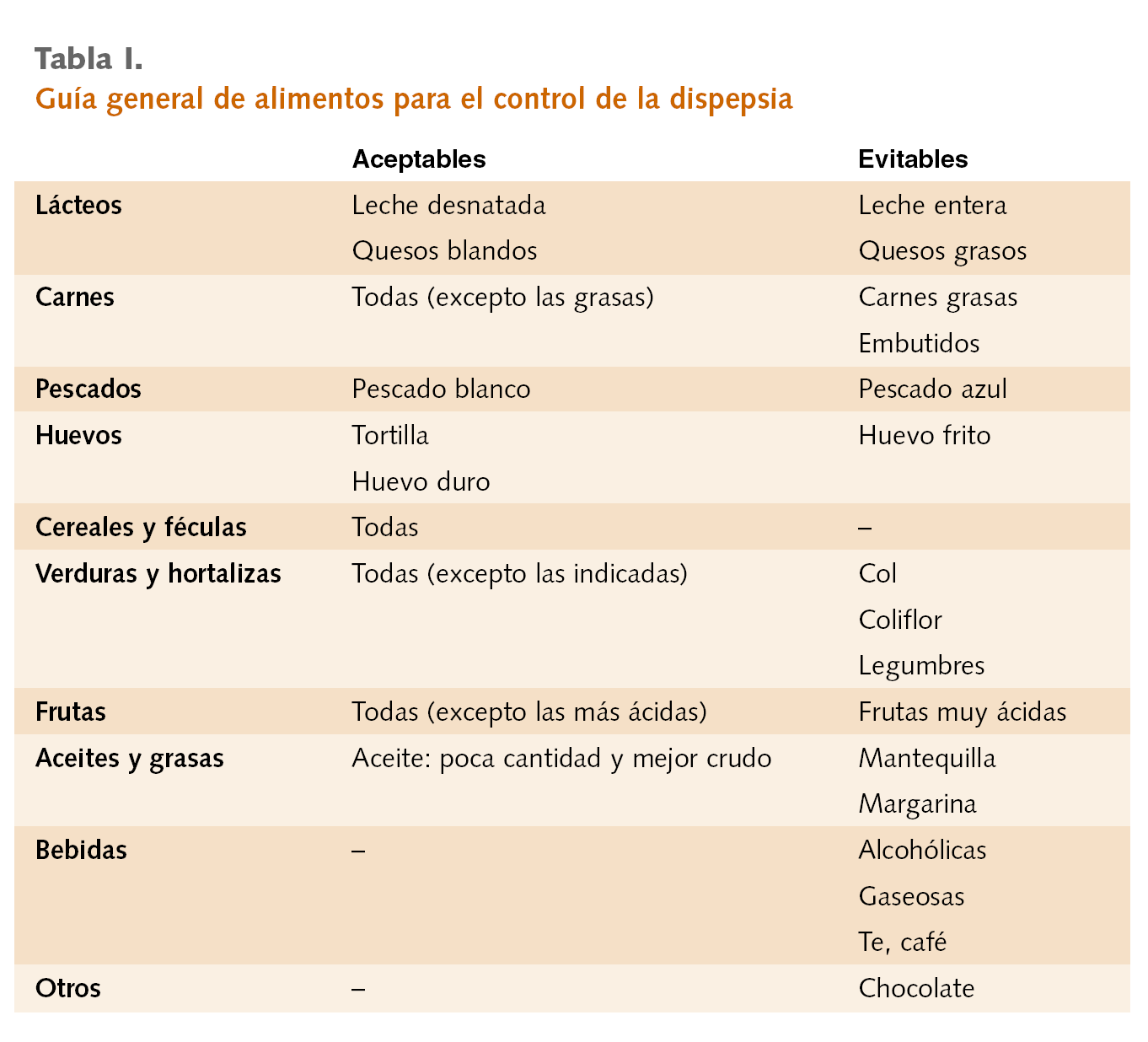
La tabla I recoge sinópticamente esta clasificación de alimentos en función de su relación con la dispepsia.
Conclusión
Los trastornos dispépsicos pueden requerir, en algunos casos, al principio, la indicación de un plan de alimentación adecuado. En otros es suficiente con enseñar a disponer del tiempo necesario para cada comida, a distribuir la alimentación diaria en 4 comidas, a masticar bien y comer despacio y a excluir de la dieta alimentos flatulentos, grasas, fritos y alimentos hipertónicos (muy dulces o muy salados), así como aquéllos a los que el paciente afectado muestre intolerancia.
La reacción a las tensiones cotidianas también contribuye al malestar abdominal. En pacientes que comprueben esta correlación será de utilidad el tratamiento de la conducta y el apoyo emocional.
–Tabaco. Se ha asociado a la aparición de úlceras y a proble-mas en su cicatrización, por lo que se recomienda abando-nar su uso.
–Chicles.Se deben evitar ya que pueden causar ingestión deaire (aerofagia).
La tabla I recoge sinópticamente esta clasificación de ali-mentos en función de su relación con la dispepsia.
Bibliografía general
Feinle-Bisset C, Horowitz M. Dietary factors in functional dyspepsia. Neurogastroenterol Motil. 2006;18:608-18.
Saito YA, Locke GR, Weaver AL, Zinsmeister AR, Talley NJ. Diet and functional gastrointestinal disorders: a population-based case-control study. Am J Gastroenterol. 2005;100:2743-8.
Timmons S, Liston R y Moriarty KJ. Functional Dyspepsia: Motor Abnormalities, Sensory Dysfunction and Therapeutic Options. Am. J Gastroenterol. 2004;9:739-47.
Bibliografía de consulta a texto completo en www.doymafarma.com
⋅ Alegría E, Maceira A. Abordaje de la dispepsia. Tratamiento de la dispepsia funcional. GH Continuada. 2006;5:166-9.
⋅ Balboa A, Perelló A, Mearin F. Protocolo de actuación en la dispepsia funcional. Medicine. 2004;9:127-30.