Afecciones respiratorias como la bronquitis aguda, la enfermedad pulmonar obstructiva crónica y la neumonía generan numerosas prescripciones de antibióticos, que deben ser atendidas de forma profesional en la oficina de farmacia para garantizar la eficacia y la seguridad del tratamiento, y el uso racional del medicamento. A continuación se presentan unos protocolos que tratan de sistematizar este proceso.
De las enfermedades del tracto respiratorio inferior que se tratan tradicionalmente con antibióticos, la bronquitis aguda, la enfermedad pulmonar obstructiva crónica (EPOC) y la neumonía son las que nos encontramos con mayor frecuencia en la oficina de farmacia, de ahí que hayamos buscado la protocolización de su dispensación (figs. 1-4).
Bronquitis aguda
La bronquitis aguda es un proceso caracterizado por un descenso brusco de los flujos espiratorios en el paciente. Normalmente el 5-10% de estos cuadros son bacterianos y el 90-95%, víricos. Estos últimos se pueden complicar con sobreinfección bacteriana, de ahí el uso diferido de antibióticos y el consejo de que si no desaparecen los síntomas, se retire el antibiótico en 14 días.
En un estudio sobre el uso diferido de antibióticos se constató que en los pacientes tratados con estos medicamentos la tos no mejoraba ni se acortaba su duración, en comparación con pacientes no tratados.
En pacientes sanos el antibiótico de elección para su uso diferido es la amoxicilina.
La tos es el síntoma más perseverante y puede durar hasta un mes, por lo que se debe tranquilizar al paciente.
EPOC
La EPOC es la sexta causa de mortalidad y la segunda causa de ingreso hospitalario tras el infarto agudo de miocardio. El estudio epidemiológico IBERPOC ha demostrado que en España esta enfermedad tiene una prevalencia del 9,1% en edades comprendidas entre 40 y 70 años, con una relación varón-mujer de 4:1. En los mayores de 65 años, afecta a un 20% de la población.
Entre un 40 y un 50% de los casos de EPOC no tiene causa infecciosa, y del 60% que tiene origen infeccioso, el 70% es bacteriano y el 30%, vírico.
En la EPOC leve, aunque se da antibiótico en el 80% de los casos, paradójicamente la evidencia médica recomienda no utilizarlo.
La EPOC moderada se trata con amoxicilina/clavulánico durante 10 días, levofloxacino o moxifloxacino durante 5 o 10 días o telitromicina durante 5 días.
Neumonía
La neumonía tiene una prevalencia del 1% anual, con una mortalidad de hasta el 10%. Para su diagnóstico se necesita la clínica y una radiografía.
El agente causal más habitual de la neumonía típica es el neumococo (resistente a macrólidos y cefalosporinas) y el de la neumonía atípica es el micoplasma.
Aún así, el tratamiento siempre debe cubrir al neumococo:
En la neumonía leve, amoxicilina 1 g/8 h durante 10 días o telitromicina 800 mg/día durante 7 o 10 días.
En la neumonía grave, amoxicilina/clavulánico 1.000/62,5 mg cada 8 horas durante 8 o 10 días o fluoroquinolonas.
Dispensación informada de antibióticos
La resistencia a antibióticos está aumentando de forma progresiva, convirtiéndose en un grave problema de salud pública y haciendo más difícil el tratamiento y la prevención de muchas enfermedades infecciosas.
La causa principal de la resistencia antibiótica es el elevado uso de antibióticos. En ocasiones se utilizan en situaciones innecesarias como en procesos virales y leves, siendo el propio médico quien los prescribe bajo la influencia de muchos factores (expectativas del paciente, intento de reducir el tiempo y el número de consultas, deseo de evitar complicaciones clínicas, incertidumbre en el diagnóstico, etc.), estimándose en un 36% esta prescripción inadecuada.
En otras ocasiones es el paciente quien toma el antibiótico sobrante de tratamientos anteriores mal cumplidos o es el farmacéutico quien lo dispensa sin la pertinente receta. Un aspecto esencial de la dispensación informada en este grupo de medicamentos es recordar la importancia que tiene el adecuado cumplimiento del tratamiento (tabla I), informando de que si se olvida una dosis, ésta debe tomarse lo antes posible y nunca se debe duplicar la siguiente.
Ante la realidad del incumplimiento de los tratamientos con antibióticos que constata la tabla I, la colaboración de un profesional de la salud como el farmacéutico se hace necesaria. Es esencial una adecuada dispensación informada de este tipo de medicamentos, con el fin de poder detectar posibles contraindicaciones, interacciones o mal uso de los antibióticos y también de facilitar al paciente toda la información acerca de su tratamiento, fomentando el cumplimiento y evitando la aparición de resistencias.
Betalactámicos
Los antibióticos betalactámicos son bactericidas, actúan mediante la unión a un grupo de proteínas enzimáticas presentes en la membrana que están implicadas en los procesos de síntesis y reparación de la pared bacteriana y se denominan proteínas fijadoras de penicilina (PBP), de las que se han descrito varios tipos diferentes.
Su efecto postantibiótico (prolongación en el tiempo de la inhibición del crecimiento bacteriano después de exponer brevemente una población bacteriana a una concentración de antimicrobiano igual o superior a la concentración mínima inhibitoria) es breve.
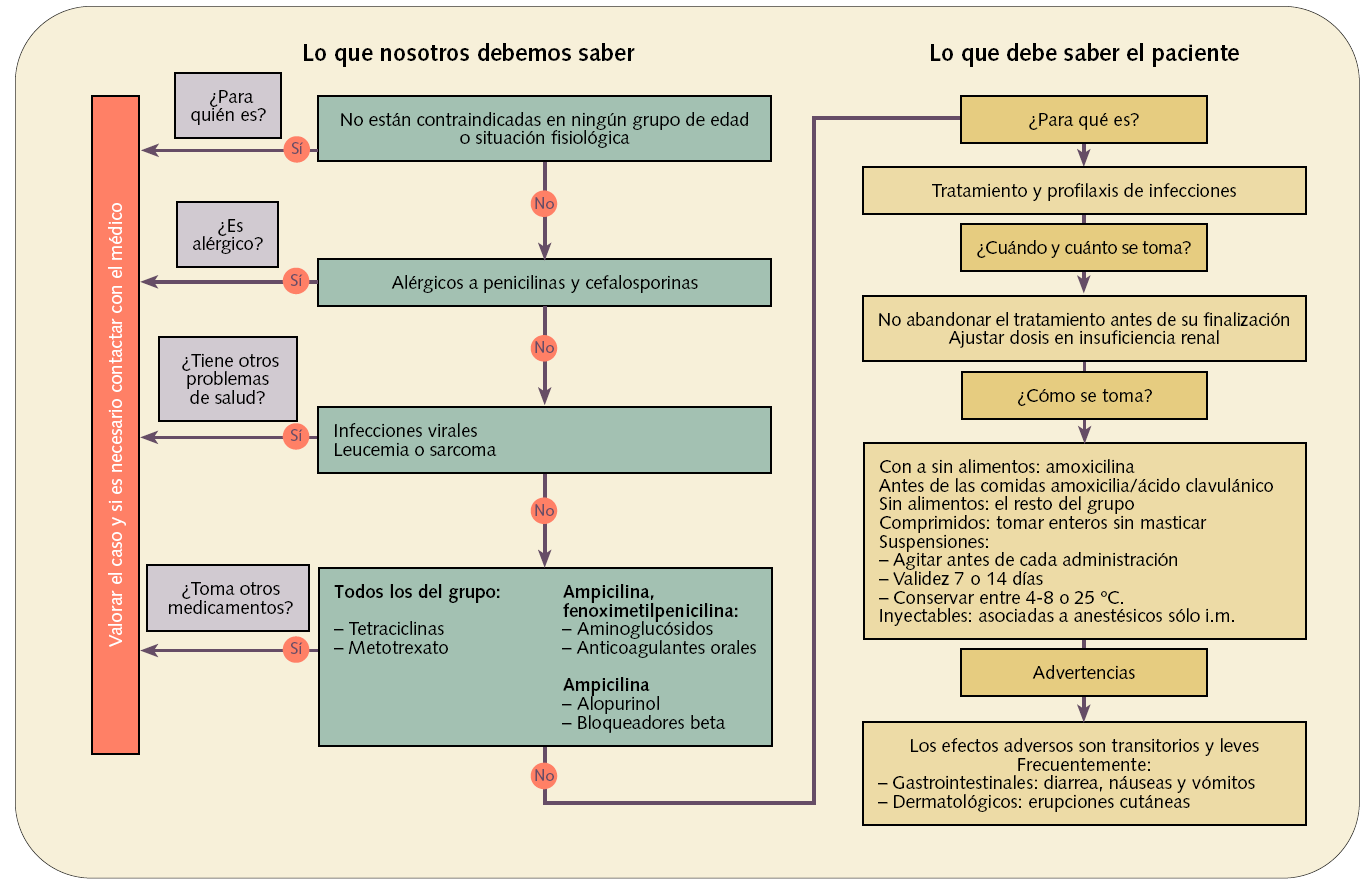
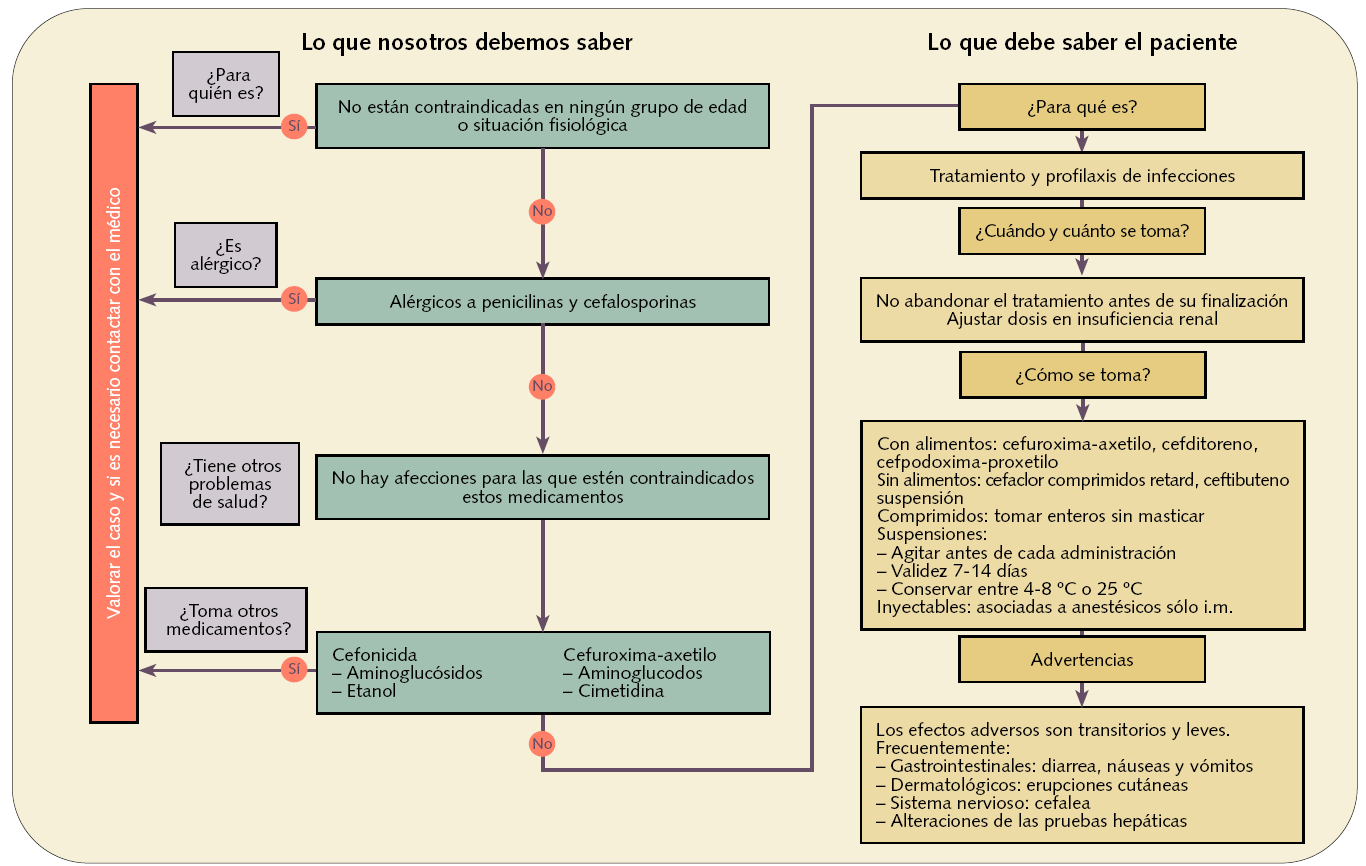
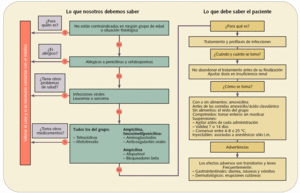
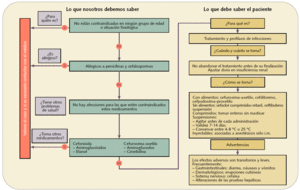
Antes de iniciar la terapia con penicilias y cefalosporinas, debe investigarse en el paciente la posible tenencia de antecedentes de hipersensibilidad a los antibióticos betalactámicos, debido a que existe alergia cruzada entre ellos al tener una estructura química muy parecida.
Las penicilinas están contraindicadas en infecciones virales, principalmente en mononucleosis infecciosa, al aumentar el riesgo de desarrollar una erupción exantemática generalizada.
En relación a las interacciones de los antibióticos betalactámicos, a parte de las que aparecen en los algoritmos de dispensación (figs. 1 y 2), cabe destacar la que se produce con los anticonceptivos orales. En general, no está demostrada adecuadamente y la incidencia de fracasos anticonceptivos debidos a esta interacción parece no diferenciarse, en términos estadísticos, de la tasa general y reconocida de fracaso de los anticonceptivos orales. Se ha descrito con muy poca frecuencia y basada en muy poca documentación. Sin embargo, a las pacientes que quieran evitar cualquier ligero aumento en el riesgo de embarazo se les debe aconsejar el uso simultáneo de otro método anticonceptivo de barrera.
Figura 1. Dispensación informada de antibióticos betalactámicos: penicilinas (J01C)
Figura 2. Dispensación informada de antibióticos betalactámicos: cefalosporinas (J01D)
Conviene recordar que las suspensiones son medicamentos de difícil manejo y que para garantizar una correcta administración se debe ofrecer al usuario una explicación exhaustiva de cómo deben prepararse. Muy importante es advertir sobre la validez y conservación de las suspensiones. Esta información se encuentra siempre en la caja del medicamento y es recomendable consultarla en el caso de los preparados con amoxicilina, ya que varía de unas marcas comerciales a otras.
Macrólidos
Los macrólidos son antibióticos que inhiben la síntesis proteica mediante su unión reversible a la subunidad 50S del ribosoma, lo que provoca un bloqueo de la transpeptidación, impidiendo la elongación de la cadena peptídica durante la síntesis de proteínas.
Son agentes bacteriostáticos, que pueden comportarse como bactericidas a dosis altas y tienen un efecto postantibiótico prolongado. La instauración de los tratamientos se suele realizar de forma empírica, sobre todo en el caso de las infecciones de las vías respiratorias altas.
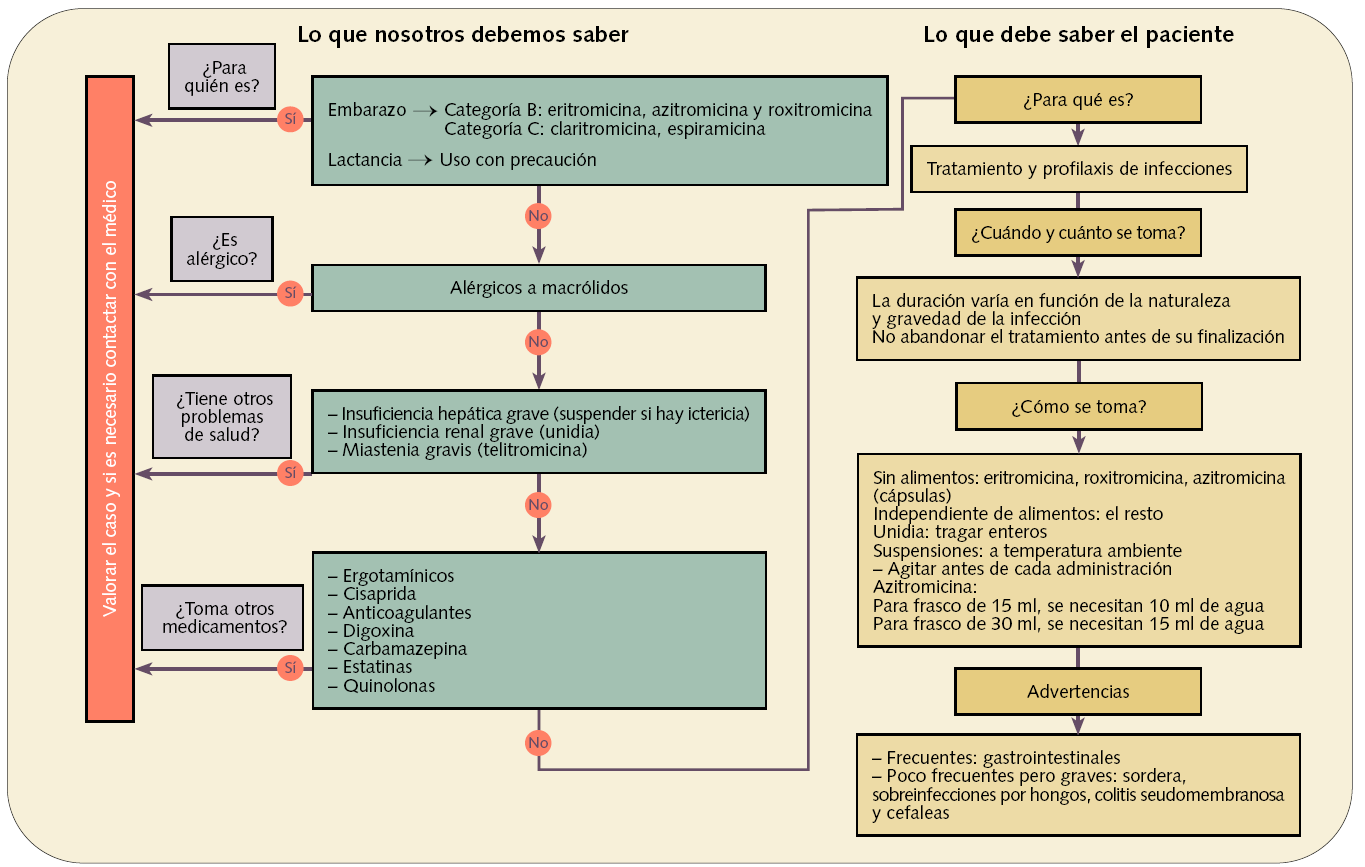
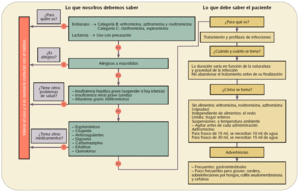
Cuando se dispensa un macrólido (fig. 3), se debe tener en cuenta que aun no estando totalmente contraindicados en mujeres embarazadas, no todos son igual de seguros. Azitromicina, eritromicina y roxitromicina están clasificados como categoría B por la FDA. Deben utilizarse con precaución durante la lactancia.
Figura 3. Dispensación informada de antibióticos macrólidos (J01FA)
Los problemas de salud ante los que se debe reflexionar y valorar la dispensación son la insuficiencia renal y hepática grave y, en el caso de telitromicina, la miastenia gravis, ya que puede exacerbarla.
En la administración conjunta con otros medicamentos se deben tener en cuenta: las estatinas, ya que pueden producir una miopatía severa o incluso rabdomiólisis, y los macrólidos, porque pueden aumentar el intervalo QT, por lo que se deben evitar otros medicamentos que también interfieran dicho intervalo como las quinolonas, la cisaprida, etc.
El uso concomitante de claritromicina, eritromicina o telitromicina con derivados ergóticos puede producir síntomas de ergotismo agudo como la isquemia periférica, por lo que se debe desaconsejar esta asociación.
Otros fármacos con los que se debe evitar la asociación son carbamazepina y digoxina, porque aumentan los valores plasmáticos de ambos con riesgo de toxicidad.
En cuando al modo de administración, cabe recordar que eritromicina, roxitromicina y azitromicina en cápsulas se deben tomar sin alimentos y el resto, de forma independiente de las comidas. Otro punto que debemos recordar al paciente es que no debe triturar o masticar los comprimidos unidía, ya que son comprimidos de liberación retardada.
En la preparación de las suspensiones, el paciente debe saber que se debe invertir el frasco y agitarlo con suavidad hasta que el polvo se mueva libremente; luego se agrega la siguiente cantidad de agua --en función del tamaño del frasco-- utilizando la jeringa dosificadora: para el frasco de 15 ml se añaden 10 ml de agua y para el frasco de 30 ml se añaden 15 ml de agua. Se coloca el tapón perforado y se cierra el frasco. Después se agita enérgicamente hasta conseguir una suspensión homogénea. Estas suspensiones se mantienen a temperatura ambiente, sin necesidad de refrigeración.
Por último, se debe advertir al paciente que las molestias gastrointestinales son frecuentes pero no graves. Si aparece sordera, ésta es reversible tras la interrupción del tratamiento. Otro efecto frecuente es la cefalea.
Fluoroquinolonas
Las fluoroquinolonas son agentes bactericidas que actúan inhibiendo la ADNgirasa bacteriana, que es la enzima necesaria para que se produzca una adecuada replicación del ADN bacteriano. Son antibióticos de segunda elección en el tratamiento de infecciones del tracto respiratorio inferior (a excepción del norfloxacino, que es un antiinfeccioso urinario) y se consideran siempre como alternativa a penicilinas y macrólidos.
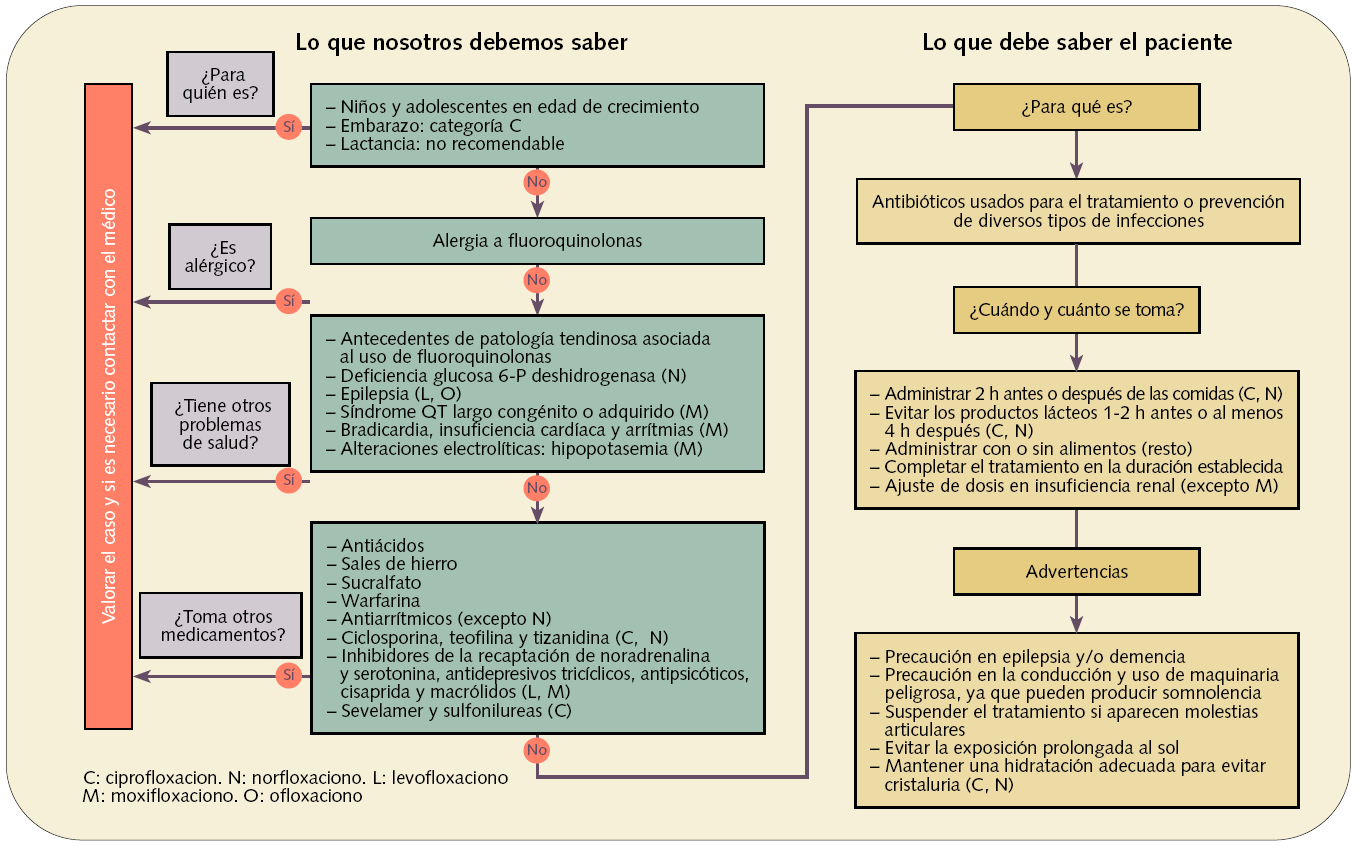
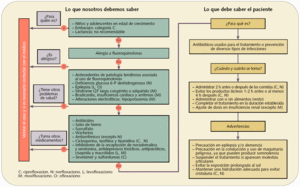
Cuando se dispense una quinolona (fig. 4) es importante recordar que está contraindicada en mujeres embarazadas, madres lactantes y niños y adolescentes en edad de crecimiento, ya que en estudios experimentales se ha observado su capacidad de producir artropatías o degeneraciones en los cartílagos en sujetos en fase de desarrollo.
Figura 4. Dispensación informada de quinolonas antibacterianas: fluoroquinolonas (J01MA)
Son fármacos que pueden producir tendinitis y/o rotura tendinosa, y afectan principalmente al tendón de Aquiles, efecto que suele aparecer con mayor frecuencia en pacientes de edad avanzada o tratados conjuntamente con corticoides, por lo que están contraindicados en casos de patología tendinosa previa asociada al uso de fluoroquinolonas.
Debido a que disminuyen el umbral convulsivo, estos fármacos deben administrarse con precaución en pacientes epilépticos. Levofloxacino y ofloxacino están contraindicados en este tipo de pacientes.
Moxifloxacino, al ser inhibidor de canales de K+, puede producir arritmias ventriculares manifestadas con una prolongación del intervalo QT del electrocardiograma, por lo que está contraindicado en pacientes con medicación que reduzca los niveles de K+ y en situaciones de arritmia, bradicardia, insuficiencia cardíaca, hipopotasemia y síndrome de QT largo congénito o adquirido.
En cuanto a sus interacciones, las quinolonas son queladas por cationes divalentes y trivalentes formando complejos inabsorbibles en el intestino, lo que disminuye significativamente la eficacia terapéutica del antibiótico. Por este motivo, si el paciente toma también algún antiácido (Al, Mg), sales de hierro o sucralfato (contiene átomos de Al), debe recomendársele que espacie la administración entre estos medicamentos 2-3 h para eludir esta interacción.
Del mismo modo, por su interacción con anticoagulantes orales, se debe proponer un adecuado seguimiento de las funciones de coagulación con posibilidad de ajuste en la dosis del anticoagulante, ya que se ha observado un incremento del tiempo de la protombina con riesgo de hemorragia por una inhibición del metabolismo hepático del anticoagulante oral.
En cuanto al modo de administración, es importante recordar que ciprofloxacino y norfloxacino deben administrarse 2 h antes o 2 h después de las comidas, debido a que la ingestión de alimento retrasa el tiempo necesario para alcanzar la concentración plasmática eficaz, y que nunca debe administrarse junto a productos lácteos, ya que los iones Ca2+ de la leche forman complejos quelatos inabsorbibles en el intestino, lo que puede comprometer la eficacia terapéutica del antibiótico.
Dado que pueden producir reacciones de fotosensibilidad, se debe evitar la exposición al sol o recomendar el uso de fotoprotección durante el tratamiento antibiótico. El paciente deberá tener precaución al conducir o al utilizar maquinaria peligrosa por sus efectos sobre el SNC (mareos, vértigo, somnolencia y alteraciones visuales), sobre todo al inicio del tratamiento o ante un incremento de dosis del antibiótico.
Bibliografía general
Agencia Española de Medicamentos y Productos Sanitarios. Fichas técnicas de las especialidades farmacéuticas. Disponible en URL: https://sinaem4.agemed.es/ consaem/fichasTecnicas.do?metodo=detalleForm
Anónimo. Actualización en el tratamiento antibiótico de las infecciones respiratorias agudas. Infac. 2005;9:33-4.
Briggs GG, Freeman RK, Jaffe SJ. Drugs in Pregnancy and Lactation. 7th ed. Philadelphia: Lippincott Williams and Wilkins; 2005.
Català RC. Información de la medicación de antibióticos que tienen los usuarios en una oficina de farmacia. El farmacéutico. 1992;116: 39-46.
Consejo General de Colegios Oficiales de Farmacéuticos. Catálogo de Especialidades Farmacéuticas. Madrid: Einsa; 2006.
García de Bikuña B, Arco del J, Seisdedos N. Las especialidades farmacéuticas complejas. Información al paciente sobre su manejo. Argibideak. 2002;12(1):1-4.
Gil VF, et al. Incumplimiento del tratamiento con antibióticos en infecciones agudas no graves. Med Clin (Barc). 1999;112:731-3.
Gorostitza I, Martínez de la Hidalga G, Uribe G. Procedimiento Normalizado de Trabajo. Dispensación activa en Manual de Atención Farmacéutica. Bilbao: Colegio Oficial de Farmacéuticos de Bizkaia; 2003.
Hansten PD. Horn JR. Drug Interactions. Analisis and management. St Louis: Facts and Comparisons; 2005.
Tatro DS, ed. Drug Interactions Facts. St. Louis: Facts and Comparisons; 2005.
Viñuales A, Giráldez J, Izu E. Análisis de la automedicación (VII): Perfiles de utilización de los medicamentos. El farmacéutico. 1993;123:31-40.
VV.AA. Avances en farmacología del aparato respiratorio, oftalmología y dermatología. Módulo VII. Plan Nacional de Formación Continuada. Consejo General de Colegios Oficiales de Farmacéuticos. Madrid: Acción Médica; 2006.
VV.AA. Avances en Farmacología y Farmacoterapia. Conceptos básicos en farmacología. Modulo I Plan Nacional de Formación Continuada. Consejo General de Colegios Oficiales de Farmacéuticos. Madrid: Acción Médica; 2002.