Los síntomas y el diagnóstico de la dermatitis atópica son motivo de revisión en este artículo.En él, el autor analiza los tratamientos que existen actualmente para los pacientes con esta enfermedad.
La dermatitis atópica es una inflamación pruriginosa de la epidermis y la dermis, que puede ser aguda o subaguda, pero en general crónica. Con frecuencia se presenta junto con un antecedente personal o familiar de fiebre del heno, rinitis alérgica o asma bronquial. Forma parte del complejo sintomático de la «atopia», que es una afección genéticamente determinada, uno de cuyos rasgos característicos es la capacidad de producir reaginas (IgE) frente a alergenos alimenticios o inhalatorios comunes. La aparición de enfermedad clínica depende de la interacción de numerosos factores constitucionales y precipitantes.
La distribucióny morfología de las lesiones varía con la edad, peroen general consisten enlesiones papulosas, áreasde liquenificación olesiones eccematosas
INFANCIA
La dermatitis atópica es uno de los problemas dermatológicos más frecuentes, especialmente en los lactantes y los niños. La dermatitis atópica representa aproximadamente un 1% de las visitas pediátricas en Estados Unidos y es el trastorno dermatológico más frecuente en las clínicas de dermatología pediátrica. A semejanza de lo ocurrido con el asma, la incidencia de dermatitis atópica ha tendido a aumentar en los últimos años. La incidencia de dermatitis atópica en niños de hasta 7 años era del 3% en los niños nacidos hace unos 30 años y de un 10% en los nacidos hace 20. Actualmente se estima que la incidencia acumulada de dermatitis atópica en niños de hasta 14 años de edad oscila entre el 10 y el 15%. Los individuos afectados frecuentemente presentan niveles elevados de IgE. Las enfermedades atópicas tienden a desarrollarse con mayor frecuencia en niños en los que los dos progenitores son atópicos, y sólo se presentan en un 19% de niños sin antecedentes familiares de alergia.
En los niños con dermatitis atópica los antecedentes familiares de atopia en ambos padres y sus familiares se correlacionan con títulos más elevados de IgE, aparición más precoz de la enfermedad, una mayor incidencia de urticaria y alergias respiratorias, queilitis y, con mayor frecuencia en las mujeres, eccema de los pezones. En el 60% de los casos, la dermatitis atópica aparece en el primer año de vida y en el 90% en los 5 primeros años.
DIAGNÓSTICO
Desde el punto de vista diagnóstico, se han propuesto una serie de criterios con fines de clasificación, cuyo valor diagnóstico está siendo objeto de revisión, en el que destaca la importancia de los componentes anamnésicos del diagnóstico. El diagnóstico de dermatitis atópica debe efectuarlo el dermatólogo, caso por caso. En estudios de poblaciones, para comparar prevalencias y homogeneizar a los pacientes reclutados en ensayos clínicos y otros estudios comparativos, es importante emplear unos criterios definidos de forma estándar (ver tabla I). Los criterios de Hanifin y Rajka son demasiado complejos para poder utilizarlos con fines prácticos, y algunos de los criterios menores pueden estar ausentes en determinados grupos étnicos. Por otra parte, los niveles de IgE indican más la intensidad y asociaciones de la dermatitis atópica que su presencia, y son normales en hasta el 60% de los pacientes con dermatitis atópica. Además, no todos los pacientes con dermatitis atópica tienen otras manifestaciones de atopia, por lo que ha constituido un importante avance el desarrollo de unos criterios diagnósticos por un grupo de trabajo de dermatólogos británicos, cuya validez y repetición se han demostrado en numerosos estudios. Estos criterios se detallan en la tabla II.
LA ATOPIA
Se entiende por atopia un efecto constitucional definido por una predisposición genéticamente determinada a desarrollar eccema atópico, rinoconjuntivitis alérgica y/o asma alérgica. Hasta la fecha no se dispone de un marcador biológico o analítico fiable para efectuar el diagnóstico de atopia, que en el caso del eccema atópico se basa en la anamnesis y el patrón de distribución de las lesiones. Sin embargo, existen numerosas características que indican, aunque de forma inespecífica, la presencia de atopia.
Características
Además de la presencia de eccema atópico franco existen manifestaciones mínimas de la enfermedad, como pueden ser la dermatitis de las manos, el eccema de los pezones o la presencia de queilitis y fisuras infraauriculares, que se consideran indicadores de eccema atópico y que, por tanto, proporcionan claves independientes con respecto a la presencia de atopia en un individuo determinado. Lo mismo ocurre con las secuelas físicas del eccema atópico, entre las que se incluyen la pigmentación reticulada del cuello, la presencia de pitiriasis alba, el pulido de las uñas debido al rascado, la presencia de surcos nasales transversos, deformidades faciales y hábitos estereotipados como pueda ser el frotamiento de la nariz secundario a la presencia de rinoconjuntivitis alérgica. Las características del paciente atópico, distinguibles mediante la exploración física y que no se asocian directamente con las manifestaciones patológicas del eccema atópico, se consideran como estigmas.
Sequedad
La piel seca representa una característica habitual del paciente con eccema atópico y se caracteriza por la presencia de una piel áspera al tacto, en ocasiones ligeramente descamativa y carente de signos inflamatorios o eccema. La denominación «piel seca» no es exacta, puesto que la piel no presenta un menor contenido de agua que su contrapartida normal, pero en cambio se caracteriza por una mayor permeabilidad, o lo que es lo mismo, por una menor función de barrera frente a la pérdida de agua. La sequedad cutánea representa una de las características del eccema atópico que se han atribuido a un defecto en el metabolismo de los ácidos grasos esenciales. La impetiginización de las áreas de piel seca es frecuente y da lugar a lesiones tipo eccema numular, como se puede apreciar en la figura 1.
Fig. 1. Lesión de tipo eccema numular en piel seca.
La dermatitis atópicaes uno de los problemasdermatológicos másfrecuentes, especialmenteen los lactantesy los niños
Pliegues y palidez
Los pliegues infraorbitarios de Dennie-Morgan (un pliegue único o doble en el párpado inferior que se extiende desde el canto interno hasta más allá de la mitad del párpado) se incluyen en la mayoría de las descripciones de la dermatitis atópica.
Otra característica de los pacientes con dermatitis atópica es la palidez facial, que se ha atribuido a la existencia de una reactividad vascular anormal con tendencia a la vasoconstricción. La presencia de palidez facial parcelar en la cara puede estar relacionada con el frotamiento secundario al eccema en pacientes con dermografismo blanco. Se encuentra en un 50% de los pacientes europeos y frecuentemente se asocia a la presencia de «ojeras» o una relativa hiperpigmentación orbital, de predominio inferior y coloración grisácea o azulada, con ligero edema. La presencia de ojeras en los pacientes atópicos se ha atribuido a la hiperpigmentación secundaria, a la inflamación crónica o a trastornos del tono vasomotor en pacientes con rinitis y conjuntivitis alérgica.
ENFERMEDAD CLÍNICA
El síntoma principal de la dermatitis atópica es el prurito. El rascado constante produce un círculo vicioso de prurito-rascado-prurito, el resultado del cual es la liquenificación de la piel. El prurito se desencadena como consecuencia de la sequedad cutánea y por el contacto con la lana o fibras sintéticas, detergentes, jabones, cambios de temperatura de la habitación y la tensión física o mental.
La distribución y morfología de las lesiones varía con la edad, pero en general consisten en lesiones papulosas, áreas de liquenificación o lesiones eccematosas, y se puede presentar cada uno de estos tipos morfológicos de manera aislada o en combinación. La enfermedad puede iniciarse a cualquier edad y sigue un curso crónico que puede ser continuo o, más frecuentemente, fluctuante.
Se distinguen diferentes estadios clínicos:
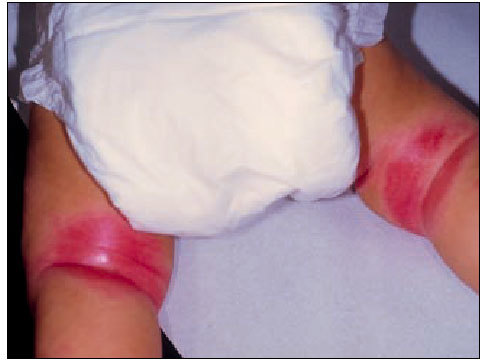
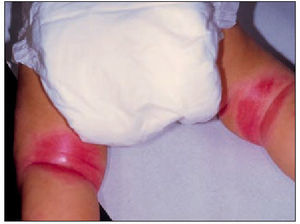
Estadio infantil. Se inicia entre los 2 y 6 meses de edad. Las lesiones son eccematosas (papulovesiculosas), con exudación y formación de costras que se localizan principalmente en la cara (ver foto de apertura de este artículo) y superficie de extensión de extremidades. La enfermedad sigue un curso crónico con fluctuaciones, con remisión de las lesiones en algunos casos a los 18, 24 meses de edad, y en otros casos, con cambio de la clínica en las manifestaciones propias de la segunda infancia. En algunos pacientes, la afectación flexural se presenta precozmente, en especial cuando existe sobreinfección por estafilococos o Candida, como se muestra en la figura 2.
Fig. 2. Afección flexural que se presenta precozmente
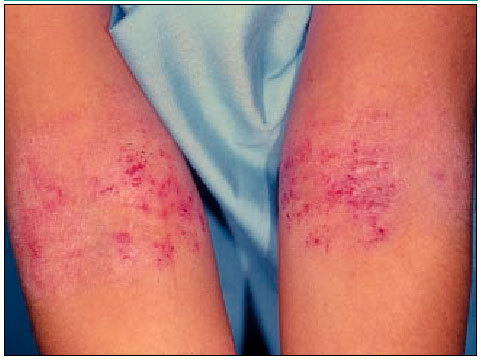
Estadio de la segunda infancia. Puede ser una continuación de la fase infantil, o bien una forma de debut. Se caracteriza por pápulas o áreas de eritema y liquenificación en pliegues de flexión de codos y rodillas, caras laterales de cuello, muñecas y tobillos.
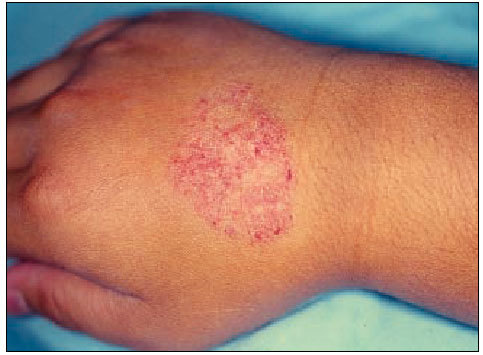
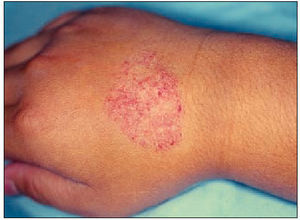
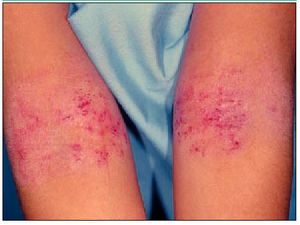
Estadio de la adolescencia y edad adulta. Se manifiesta por áreas de piel engrosada y liquenificación con eritema y descamación, que afecta las flexuras de codos y rodillas, cara, cuello y cuero cabelludo en forma de placas (ver figura 3). Con menor frecuencia aparecen erupciones papulovesiculosas en manos y pies, asociadas a placas de eccema seco en la cara palmar de dedos de las manos, con hiperqueratosis y fisuración de las palmas. Este estadio no suele prolongarse más allá de los 30 años.
Fig. 3. Típica afección de los pliegues antecubitales, excoriada como consecuencia del rascado
Los corticoides tópicos constituyenla base del tratamientode la dermatitis atópica
TRATAMIENTO
Como medidas generales, para controlar el prurito es fundamental el cuidado diario de la piel, y efectuar baños hidratantes diarios seguidos de la aplicación de hidratantes (excipientes grasos que retengan la humedad en la capa córnea). También se ha de adecuar al empleo de corticoides tópicos para reducir la inflamación cutánea. Es importante evitar el empleo de tejidos sintéticos en la ropa, por su carácter irritante, así como la exposición a calor excesivo y todo tipo de irritantes de la piel (por ejemplo, el polvo o el agua alcalina de algunas piscinas). La higiene diaria debe efectuarse con jabones no detergentes (syndet). Es preferible el baño a la ducha. Deben evitarse el empleo de agua muy caliente y los baños excesivamente prolongados. Las cremas hidratantes deben ser cuanto más grasas mejor, pero su empleo debe ser agradable desde el punto de vista cosmético, cómodo y no deben manchar la ropa. Las cremas con urea o ácido láctico tienen un mayor poder emoliente (suavizan la piel), pero a menudo causan prurito o escozor en los pacientes, especialmente cuando existe actividad de la dermatitis atópica. Los antipruriginosos tópicos no son recomendables, porque generalmente contienen excipientes alcohólicos o son sensibilizantes (caso de los antihistamínicos y anestésicos tópicos).
Tratamiento de primera línea
Los corticoides tópicos constituyen la base del tratamiento de la dermatitis atópica; es necesario escoger los de potencia más apropiada a la clínica, localización y tipo de piel, valorando su eficacia y efectos secundarios, y elegir los que presenten un mejor perfil eficacia/riesgo (corticoides de nueva generación). En la infancia están proscritos los corticoides tópicos más potentes (propionato de clobetasol) y es recomendable evitar los fluorados, pero la potencia del corticoide aplicado debe ser suficiente para producir un efecto antiinflamatorio rápido y eficaz, y así reducir la potencia tan pronto como sea posible. En la elección del tipo de corticoide, de la potencia intrínseca y del excipiente es fundamental tener en cuenta la localización de las lesiones, que determina el grado de absorción, la oclusión (pañal) y el grado de comodidad y aceptación del tratamiento por parte del paciente.
Mantenimiento
El tratamiento de mantenimiento con corticoides tópicos en la dermatitis atópica debe minimizarse por el riesgo de efectos adversos, en particular atrofia cutánea, que ha disminuido con el empleo de los nuevos corticoides potentes y escasamente atróficos; sin embargo, se ha demostrado la eficacia del tratamiento intermitente de la piel no afectada para mantener la mejoría conseguida tras el tratamiento inicial y disminuir el riesgo de recidiva.
La próxima disponibilidad en nuestro medio de nuevos agentes antiinflamatorios tópicos no corticoides con un mecanismo de acción semejante al de la ciclosporina, como tacrolimus y pimecrolimus, permitirá sin duda optimizar el control de la dermatitis atópica en los pacientes, sin riesgo de atrofia cutánea. La utilidad de estos dos inmunosupresores tópicos, no corticoides y sin efecto atrofiante, en el tratamiento de la dermatitis atópica se ha demostrado de forma consistente en ensayos clínicos extensos. Estos inmunosupresores macrólidos (tacrolimus y pimecrolimus) son especialmente útiles en el tratamiento de la dermatitis atópica en pacientes pediátricos y en zonas como la cara, en las que los efectos adversos de los corticoides son especialmente preocupantes.
En algunos pacientes, los antihistamínicos de primera generación ofrecen alivio sintomático del prurito y son generalmente útiles por su efecto sedante y por su capacidad de mejorar las manifestaciones urticariales que a menudo presentan estos pacientes. Los antihistamínicos no sedantes tienen, en general, menor efecto antipruriginoso, pero algunos de ellos tienen efectos antiinflamatorios y un excelente perfil de seguridad, incluso en el paciente.
Medidas adicionales
Es muy importante instruir adecuadamente a los pacientes y a sus padres sobre las características de la enfermedad y los detalles de su tratamiento. En muchos casos resulta útil el control de la población de ácaros domésticos mediante acaricidas y la evitación del acúmulo de polvo (evitar los revestimientos textiles, emplear aspiradores con filtros especiales y fundas para los colchones, etc.). Resulta más difícil el control de otros aeroalergenos, como demuestra la dificultad del manejo del asma en aquellos pacientes en quienes se asocia esta manifestación de atopia, pero en ocasiones pueden ser útiles los tra tamientos desensibilizantes. En los pacientes con intolerancia demostrada a algunos alimentos resulta útil la dieta de evitación, aunque a menudo pueden reintroducirse más adelante los alimentos responsables sin que den manifestaciones clínicas (ni siquiera digestivas).
Dada la importancia de los superantígenos microbianos, y en especial de la sobrecolonización e impetiginización por Staphylococcus aureus, en muchos casos resulta muy útil la adición de un antiestafilocócico tópico u oral (teniendo en cuenta las resistencias antibióticas más frecuentes en las cepas aisladas en cada zona geográfica, que dependen entre otras cosas del empleo de antibióticos en otras indicaciones, dermatológicas o no). En muchas ocasiones, una pauta de tratamiento prolongado con ácido fusídico u otro antiestafilocócico por vía oral consigue una marcada mejoría de la intensidad del eccema. En la dermatitis atópica del polo cefálico (cara, cuello, etc), a menudo resulta útil disminuir la tasa de colonización por levaduras (Malassezia) empleando antifúngicos azólicos, que también son recomendables cuando se sospecha sobreinfección por Candida o dermatofitos.
Cuando los pacientes no responden adecuadamente a las medidas terapéuticas anteriormente mencionadas deben considerarse otros posibles diagnósticos, especialmente en los adultos. La falta de cumplimiento del tratamiento es la principal causa de fracaso de este, y en estos casos puede ser útil una hospitalización para evitar todos los posibles factores desencadenantes y exacerbadores e instaurar una pauta estricta de tratamiento.
Tratamiento de segunda línea
Cuando no se observa una respuesta adecuada pueden utilizarse diversos tratamientos adyuvantes o de segunda línea, tales como derivados de alquitrán, luz ultravioleta (UVA, UVB o la combinación de ambas) o fotoquimioterapia (oxsoralen 0,6 mg/kg/dosis + UVA), cuyo empleo en la infancia está contraindicado.
Pueden emplearse corticoides sistémicos (generalmente prednisona oral a la dosis de 0,3 a 0,6 mg/kg/día) en pautas cortas, para contribuir al control de la dermatitis atópica en casos especiales, a menudo, en el contexto de una hospitalización, que permiten el manejo adecuado con los tratamientos de primera línea antes mencionados.
La ciclosporina a dosis de 4-5 mg/kg/día por vía oral constituye una buena opción terapéutica en pacientes adultos con dermatitis atópica grave sin respuesta adecuada al tratamiento convencional, y en la mayoría de los pacientes se consigue una rápida reducción del prurito. Sin embargo, los posibles efectos adversos asociados con este tratamiento requieren del prescriptor un conocimiento adecuado de los detalles del manejo de los pacientes con este tratamiento. Otros inmunosupresores sistémicos como el tacrolimus o el pimecrolimus pueden ser útiles por vía oral en estos pacientes, pero, o bien no se ha autorizado su empleo en esta indicación, o están actualmente en fase de desarrollo. *