Novedades terapéuticas
Los autores revisan la clínica y el tratamiento de la dermatitis atópica, una enfermedad de larga evolución, caracterizada por el prurito como síntoma principal. Las novedades tarapéuticas que se han producido recientemente en este ámbito de la dermatología son abordadas con especial atención.
La atopia es un trastorno determinado genéticamente en el que existe una hipersensibilidad familiar de la piel y las mucosas contra sustancias de su entorno, que se asocia a un aumento de la producción de IgE y/o a una reactividad alterada inespecífica.
Las manifestaciones clínicas de la atopia pueden ser muy variadas y entre ellas destaca la conocida tríada atópica --asma bronquial extrínseco, fiebre del heno y dermatitis atópica-- y otras más controvertidas como urticaria crónica, dermatitis por contacto, anafilaxia, enteropatía alérgica, respuestas farmacológicas paradójicas, alteraciones de la secreción sudoral y sebácea, predisposición a infecciones, cataratas, migraña, carácter atópico o crisis epileptiformes.
La dermatitis atópica es una enfermedad inflamatoria de la piel de curso crónico recidivante y caracterizada por un prurito intenso acompañado de lesiones cutáneas secundarias al rascado.
Los pacientes con dermatitis atópica pueden presentar varios tipos de lesiones. Se establecen tres estadios: agudas, subagudas y crónicas, y en general están acompañadas por una piel seca y deslustrada.
Las lesiones agudas se caracterizan por presentar pápulas eritematosas y vesículas sobre una piel eritematosa, asociadas a un intenso prurito. Estas lesiones suelen acompañarse de excoriaciones y exudados serosos secundarios al rascado.
Las lesiones subagudas suelen presentarse como pápulas y placas más engrosadas, escamosas, más pálidas y excoriadas.
Las lesiones crónicas se caracterizan por ser placas muy engrosadas, con acentuación del relieve de la piel (liquenificación) y con pápulas fibróticas (prurigo nodular). En la mayoría de los pacientes con dermatitis atópica cronificada coexisten lesiones en los tres estadios.
CLÍNICA
El principal síntoma de la dermatitis atópica es el prurito. El rascado continuado induce la instauración de un círculo vicioso de prurito-rascado-prurito, cuyo resultado es la liquenificación de la piel. Este prurito se desencadena como consecuencia de la sequedad cutánea, por el contacto con tejidos de lana o fibras sintéticas, detergentes, jabones, cambios de temperatura en el ambiente, tensión física o mental, etc.
Las lesiones de la dermatitis atópica siguen una distribución característica que varía según la edad. Se suelen distinguir tres fases evolutivas: fase del lactante, infantil y del adulto.
Se distinguen diferentes estadios clínicos:
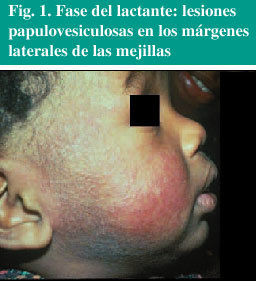
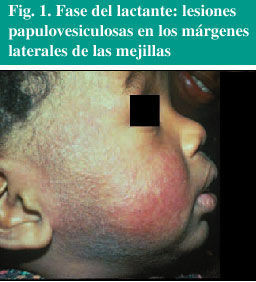
La fase del lactante suele iniciarse entre los 2-6 meses, presentando lesiones de características agudas, papulovesiculosas, exudativas y con formación de costras, en cuero cabelludo y región facial, con distribución predominantemente centrífuga (fig. 1) y superficie de extensión de extremidades. La enfermedad sigue un curso crónico con fluctuaciones, con remisión de las lesiones en algunos casos a los 18 o 24 meses de edad, y en otros casos con cambio de la clínica a las manifestaciones propias de la edad infantil.
Fig. 1. Fase del lactante: lesiones papulovesiculosas en los márgenes laterales de las mejillas
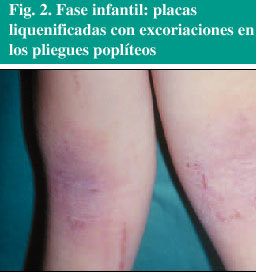
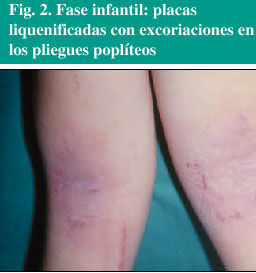
La fase infantil se desarrolla entre los 2 años y la pubertad. Presenta lesiones más cronificadas de predominio en pliegues de flexión de las extremidades (fig. 2), caras laterales del cuello, muñecas y tobillos. Puede ser una continuación de la fase infantil o bien una forma de comienzo.
Fig. 2. Fase infantil: placas liquenificadas con excoriaciones en los pliegues poplíteos
La fase del adulto abarca la adolescencia y la vida adulta. Presenta lesiones liquenificadas en zonas de fácil rascado como la nuca y caras laterales del cuello (véase fotografía de apertura de este artículo), dorso de pies y manos, etc. Con menor frecuencia aparecen erupciones papulovesiculosas en manos y pies, asociadas a placas de eccema seco en la cara palmar de dedos de las manos, con hiperqueratosis y fisuración de las palmas.
Aunque la dermatitis atópica es una enfermedad de larga evolución, puede iniciarse en cualquiera de las fases evolutivas descritas y presentar largos períodos de latencia. Habitualmente las lesiones no suelen perdurar en adultos mayores de 40 o 50 años.
Las manifestaciones clínicas de la dermatitis atópica constituyen la base de su diagnóstico, ya que no existen cambios microscópicos ni de laboratorio específicos. Debido a la gran diversidad de formas clínicas de presentación, el establecimiento de unos criterios diagnósticos con validez y repetibilidad aceptables ha sido complicado. Varios grupos de trabajo han intentado constituir unos criterios uniformes. En 1980 Hanifin y Rajka establecieron unos criterios poco prácticos y difíciles de aplicar a niños menores de 2 años. En 1987 Seymour modificó los criterios previos para poder aplicarlos a niños menores de 2 años y más recientemente un grupo de trabajo de dermatólogos británicos ha establecido unos nuevos criterios más aplicables en la práctica diaria.
Los inhibidores de la calcineurina no producen atrofia y son eficaces tanto a corto plazo como en tratamiento intermitente de mantenimiento
TRATAMIENTO
El tratamiento del paciente atópico se basa en medidas generales de cuidado de la piel y farmacoterapia.
Medidas generales e hidratación
Los pacientes con dermatitis atópica presentan con frecuencia sequedad cutánea. Esta sequedad contribuye a debilitar la función de barrera de la capa córnea, propiciando una menor flexibilidad de la piel que a la vez favorece el desarrollo de microfisuras y grietas, aumentando el riesgo de sobreinfección. Todo esto convierte el cuidado diario de la piel en la principal medida a tener en cuenta en el manejo del paciente atópico.
En cuanto a la higiene diaria, es mejor no utilizar jabón o si éste es necesario, que sea un jabón no detergente (syndet). Nunca deben emplearse esponja ni manopla.
Es preferible el baño a la ducha y se recomienda añadir un emoliente al agua, que debe permanecer templada, entre 32 y 33 ºC. El secado del cuerpo es preferible que se realice al aire, evitando frotar con toallas. Inmediatamente después se aplicará sobre la piel ligeramente húmeda una crema emoliente.
Los productos hidratantes son mezclas de agua y grasas, y en pacientes atópicos son más efectivos los que contienen mayor proporción de grasa (pomadas y ungüentos), pero su empleo debe ser agradable desde el punto de vista cosmético, han de ser cómodos y no deben manchar la ropa. Los productos con urea o ácido láctico tienen un mayor poder emoliente, pero a menudo causan prurito o escozor en los pacientes, en especial cuando existe actividad de la enfermedad. Es importante mantener las uñas cortas y limpias, ya que así se disminuye el daño por rascado y el riesgo de ser vehículo para patógenos. También es aconsejable utilizar guantes de algodón durante la noche, para evitar el rascado nocturno.
La ropa del atópico debe ser suave, ligera, sin comprimir y preferiblemente de lino o algodón. Se deben evitar la lana y las fibras. Es importante eliminar las etiquetas, que pueden ser muy irritantes en la piel del atópico. La ropa puede lavarse a máquina pero aclarándose bien y sin usar una cantidad excesiva de jabón o suavizante.
Respecto al calzado, se debe evitar el calzado deportivo durante un tiempo prolongado y las medias sintéticas, lo ideal es utilizar un calzado de tela o esparto, aireado, y calcetines de algodón o hilo.
En los niños hay que cambiar los pañales siempre que estén húmedos para evitar el efecto irritativo de la humedad, la orina y las heces.
Corticoterapia tópica
Los corticoides tópicos constituyen la base del tratamiento de la dermatitis atópica. Su utilización en dermatitis atópica está ampliamente recomendada, pero su manejo requiere cierta experiencia ya que se debe considerar la clínica, la localización y el tipo de piel para elegir el más idóneo. En la infancia están proscritos los corticoides tópicos más potentes (propionato de clobetasol) y es recomendable evitar los fluorados. La potencia del corticoide aplicado debe ser suficiente para producir un efecto antiinflamatorio rápido y eficaz, pero debe ir reduciéndose tan pronto como sea posible.
El tratamiento de mantenimiento con corticoides tópicos en la dermatitis atópica debe minimizarse por el riesgo de efectos adversos, en particular atrofia cutánea, que ha disminuido con el empleo de los nuevos corticoides potentes y escasamente atróficos; sin embargo, se ha demostrado la eficacia del tratamiento intermitente de la piel no afectada para mantener la mejoría conseguida tras el tratamiento inicial y disminuir el riesgo de recidiva, reduciendo así el tiempo de tratamiento y los efectos secundarios acumulados.
Antihistamínicos
En dermatitis atópica la administración de antihistamínicos no ha sido considerada propiamente como de elección, aunque sí se conoce su papel coadyuvante en el control del prurito de estos pacientes. Únicamente en Japón, donde se realizó un estudio con 400 pacientes de edades superiores a 16 años, comparando el uso de fexofenadina respecto a placebo, se observó una disminución significativa de la severidad del prurito, con lo que la fexofenadina ha sido recientemente aprobada en Japón como tratamiento del prurito asociado a la dermatitis atópica. Los estudios clínicos realizados hasta la actualidad, en general, han sido de baja calidad, por lo que la utilización de antihistamínicos en dermatitis atópica sigue basándose en recomendaciones que tienen como referencia la experiencia personal del médico o incluso del propio paciente.
El riesgo de atrofia y otros efectos adversos de los corticoides tópicos dificultan su empleo
Novedades terapéuticas: inhibidores de la calcineurina tópicos
En los últimos años se han estudiado diferentes productos no corticoideos para el tratamiento de la dermatitis atópica. Entre ellos destacan los inhibidores de la calcineurina tópicos como el tacrolimus y el pimecrolimus.
El tacrolimus es un macrólido derivado de la fermentación del hongo Streptomyces tsukubaensis. Fue utilizado inicialmente como fármaco inmunosupresor en la prevención del rechazo de órganos sólidos en los pacientes trasplantados. El mecanismo de acción del tacrolimus es similar al de la ciclosporina, aunque con una actividad inmunosupresora unas 100 veces mayor y una mejor penetración por vía tópica debido a su menor peso molecular (822 Da), por lo que se propuso su utilización tópica para procesos inflamatorios cutáneos como la dermatitis atópica.
Ha demostrado una extraordinaria eficacia tanto en niños como en adultos. Su absorción sistémica es mínima, al igual que sus efectos secundarios, entre los que destaca la sensación de quemazón al poco tiempo de su aplicación, que perdura los 3-4 primeros días y está presente en el 25% de los pacientes.
En cuanto a su eficacia, actúa rápidamente dentro de la primera semana de tratamiento de la dermatitis atópica, incluyendo las formas graves. Su uso intermitente permite un control efectivo de la enfermedad a largo plazo y ésta es, posiblemente, una de las grandes diferencias respecto de la terapia actual, ya que consigue reducir significativamente la incidencia de rebrotes y la severidad de los episodios posteriores, modificando así el curso de la enfermedad.
Actualmente se considera el tratamiento de elección en dermatitis atópica moderada-severa refractaria a otros tratamientos en niños a partir de dos años y en adultos.
El pimecrolimus o SDZ ASM 981 es un derivado semisintético de la ascomicina, un macrolactámico con actividad inmunosupresora, aislado de los productos de fermentación producidos por el hongo Streptomyces hygroscopicus var. ascomyceticus. El pimecrolimus presenta un menor efecto que el tacrolimus y la ciclosporina sobre las respuestas inmunitarias sistémicas, al haber sido desarrollado para tratar enfermedades inflamatorias de la piel más que para tratar a enfermos trasplantados. Recientemente ha sido introducido como tratamiento tópico de la dermatitis atópica, en especial en niños menores de 2 años, y se aplica ante el mínimo síntoma sugestivo de rebrote. El efecto secundario más frecuente es la sensación de ardor, calor, picor o escozor durante los 3 o 4 primeros días de aplicación. *
BIBLIOGRAFÍA GENERAL
Aventis Pharma. Japan Approves Allegra (Fexofenadine) for Itching Associated with Common Dermatological Diseases. Doctor's Guide [revista electrónica] 16/04/2002 [consultado enero 2004]. Disponible en: http://www.pslgroup. com/dg/215162.htm
Fonseca-Capdevila E (ed.). Dermatitis atópica. Madrid: Drug Farma, 2002.
Hanifin JM, Rajka G. Diagnosis features of atopic dermatitis. Acta Derm Venereol (Stockh) 1980;92(Suppl):44-7.
Moreno-Giménez JC. Revisión dermatitis atópica. Alergol Inmunol Clin 2000;15: 279-95.
Puig L. Dermatitis atópica (I): Clínica. Barcelona: Publicaciones Permanyer, 2001.
Seymour JL, Keswick BH, Hanifin JM, Jordan WP, Milligan MC. Clinical effects of diaper types on the skin of normal infants and infants with atopic dermatitis. J Am Acad Dermatol 1987;17(6):988-97.
Williams H. Disease definition and measures of disease frequency. J Am Acad Dermatol 2001;45:33-6.