La aparición de pequeñas úlceras redondeadas u ovoides en la cavidad bucal que resulta muy molesta y puede conllevar una sobreinfección y dificultar la ingesta de alimentos. Las aftas suelen presentarse de forma recidivante en lo que se conoce como estomatitis aftosa recurrente. Debido al desconocimiento de la etiología de esta patología, que parece tener un componente genético, el tratamiento será sintomático.
Definición
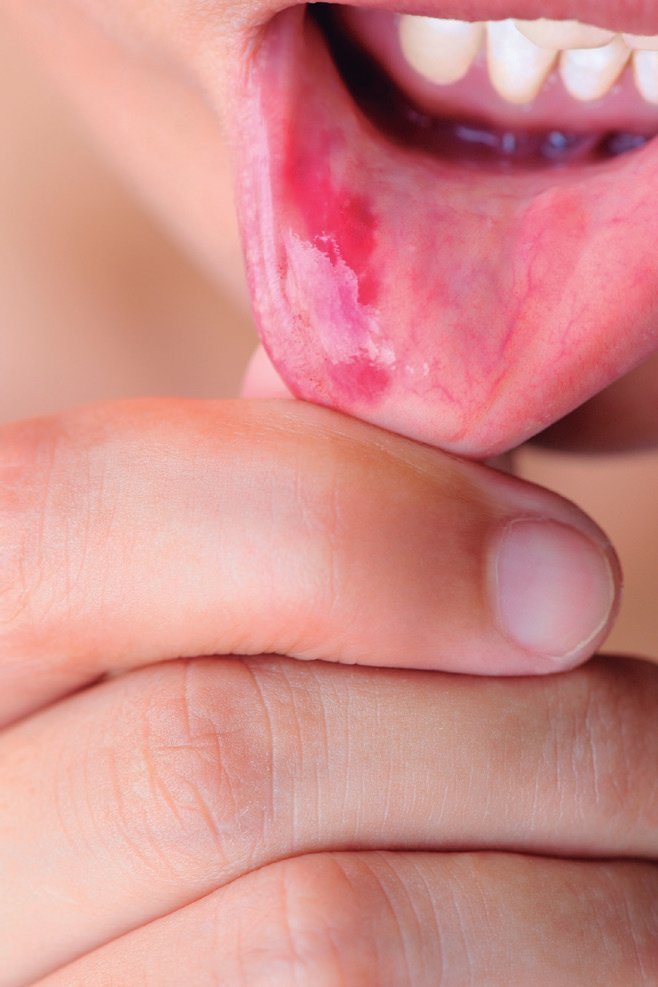
La estomatitis aftosa es una patología oral que consiste en la aparición de pequeñas úlceras redondeadas u ovoides que se localizan en las zonas no queratinizadas de la mucosa oral: superficie interna de los labios y mejillas, parte inferior de las encías, paladar blando, zona situada bajo la lengua y superficie lateral e inferior de ésta última1-4. A diferencia de otras ulceraciones bucales, estas lesiones, denominadas aftas, no aparecen en el paladar duro ni las encías.
Las aftas presentan una superficie de color amarillento o grisáceo con bordes bien definidos y suelen estar rodeadas de un halo eritematoso. Su tamaño es variable y pueden presentarse aisladas o en grupos bastante numerosos. Producen un picor o ardor intenso –su denominación procede de la palabra griega “αφθαι” áphthai, que significa quemadura5– que puede aparecer entre 24 y 48 horas antes de la lesión y va desapareciendo cuando comienza la reepitelización.
Aunque son autolimitadas, pueden resultar muy molestas, conllevar una sobreinfección y, en casos extremos, afectar al estado nutricional del paciente al dificultar la ingesta de alimentos.
Suelen presentarse de forma recidivante en lo que se conoce como estomatitis aftosa recurrente (RAS por sus siglas en inglés). La mayoría de los pacientes sufren de uno a tres episodios anuales, pero en algunos casos es una afección casi permanente y se asocia a una afectación sistémica.
Clasificación
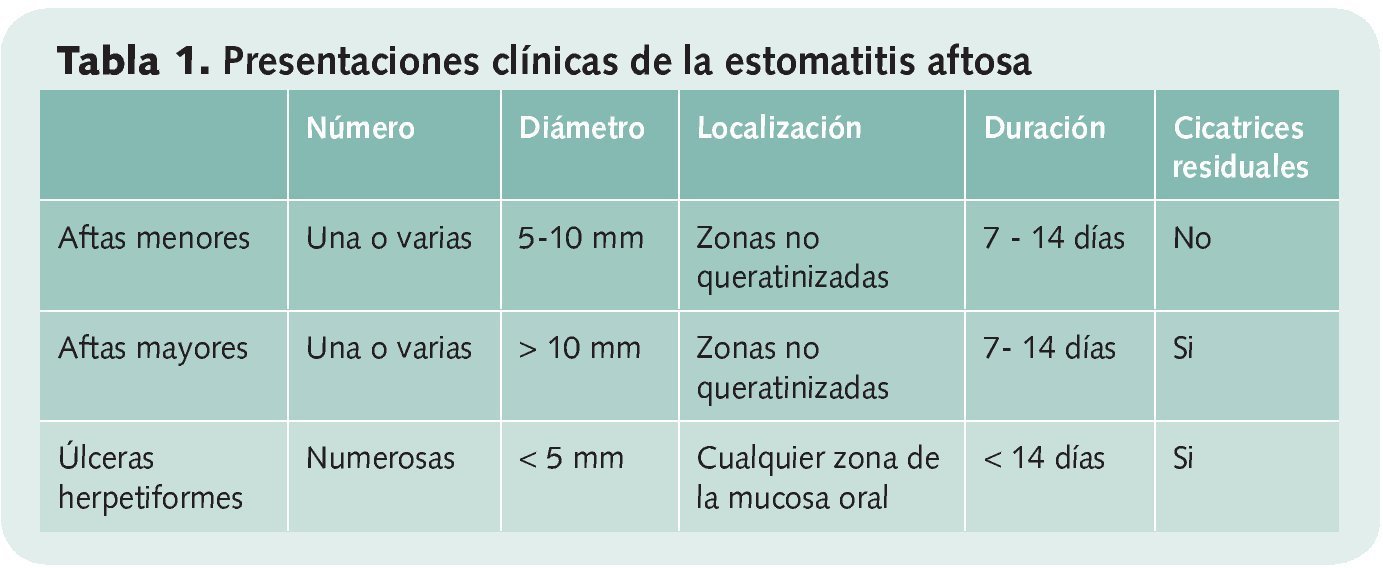
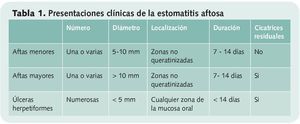
Existen tres presentaciones clínicas diferentes de la estomatitis aftosa4, 6-8 (tabla 1):
Aftas menores: también denominadas de Mikulicz. Tienen menos de 10 mm de diámetro, suelen curar en una o dos semanas, aunque el dolor se alivia generalmente al cabo de tres o cuatro días de su aparición. Son, con gran diferencia, las más frecuentes (suponen del 75 al 95% de los casos). Pueden presentarse aisladas o en grupos de varias y no dejan cicatrices.
Aftas mayores: son más extensas y profundas y tienden a implicar a la mucosa que recubre las glándulas salivares menores (periadenitis mucosa necrótica recurrente o enfermedad de Sutton). Suelen presentar un borde sobre elevado e irregular. Los síntomas prodrómicos son más intensos que en las menores y además de dolor a veces producen fiebre, malestar general y dificultades para tragar, sobre todo en las fases iniciales de la afección. Pueden tardar semanas o incluso meses en curarse y a menudo dejan cicatrices residuales. Suponen del 10 al 15% de las RAS y son más frecuentes en pacientes inmunodeprimidos.
Úlceras herpetiformes: aparecen en brotes de cinco a diez lesiones muy pequeñas, similares a las que produce el herpes. Tienden a fusionarse unas con otras dando lugar a lesiones más extensas e irregulares. Son mas habituales en mujeres y suelen aparecer a edades más avanzadas. Se localizan tanto en zonas de mucosa blanda como en las queratinizadas, pero a diferencia de las lesiones herpéticas no están precedidas por vesículas ni se asocian a gingivitis. Es la forma menos común de presentación de la RAS (5-10% de los casos).
Etiopatogenia
En muchos casos la RAS tiene un componente genético, ya que más del 42% de los pacientes tienen un familiar de primer grado que también la padece y la probabilidad de que aparezca es del 90% en caso de que los dos padres estén afectados. Además suele ser más severa en quienes presentan un historial familiar de RAS4,9.
Parece que su origen está relacionado con la respuesta celular inmune, ya que en los pacientes con RAS son más elevadas la proporción de linfocitos T gamma-delta y los niveles plasmáticos de algunas citoquinas proinflamatorias, como las interleukinas o el factor de necrosis tumoral (TNF)1,9,10.
En la fase preulcerativa se forma en el epitelio un infiltrado linfocítico mononuclear, seguido de una pápula dolorosa, debida a la vacuolización de los queratinocitos. Cuando se forma la úlcera se recubre de una membrana fribrinosa infiltrada de neutrófilos, linfocitos y células plasmáticas4.
También parece que se relaciona con la funcionalidad del sistema serotoninérgico, lo que podría explicar que su incidencia sea mayor en las situaciones de estrés y en las personas con trastornos psicosomáticos9.
Su etiología es desconocida pero existen una serie de factores que se relacionan con su aparición2, 7-13.
• Físicos. Los pequeños traumatismos locales, que se suelen producir con los aparatos de ortodoncia y las dentaduras postizas o las mordeduras accidentales del interior de las mejillas o la lengua, pueden dar lugar a la aparición de aftas en pacientes con RAS. También pueden originarlas la radioterapia e incluso los cambios de temperatura.
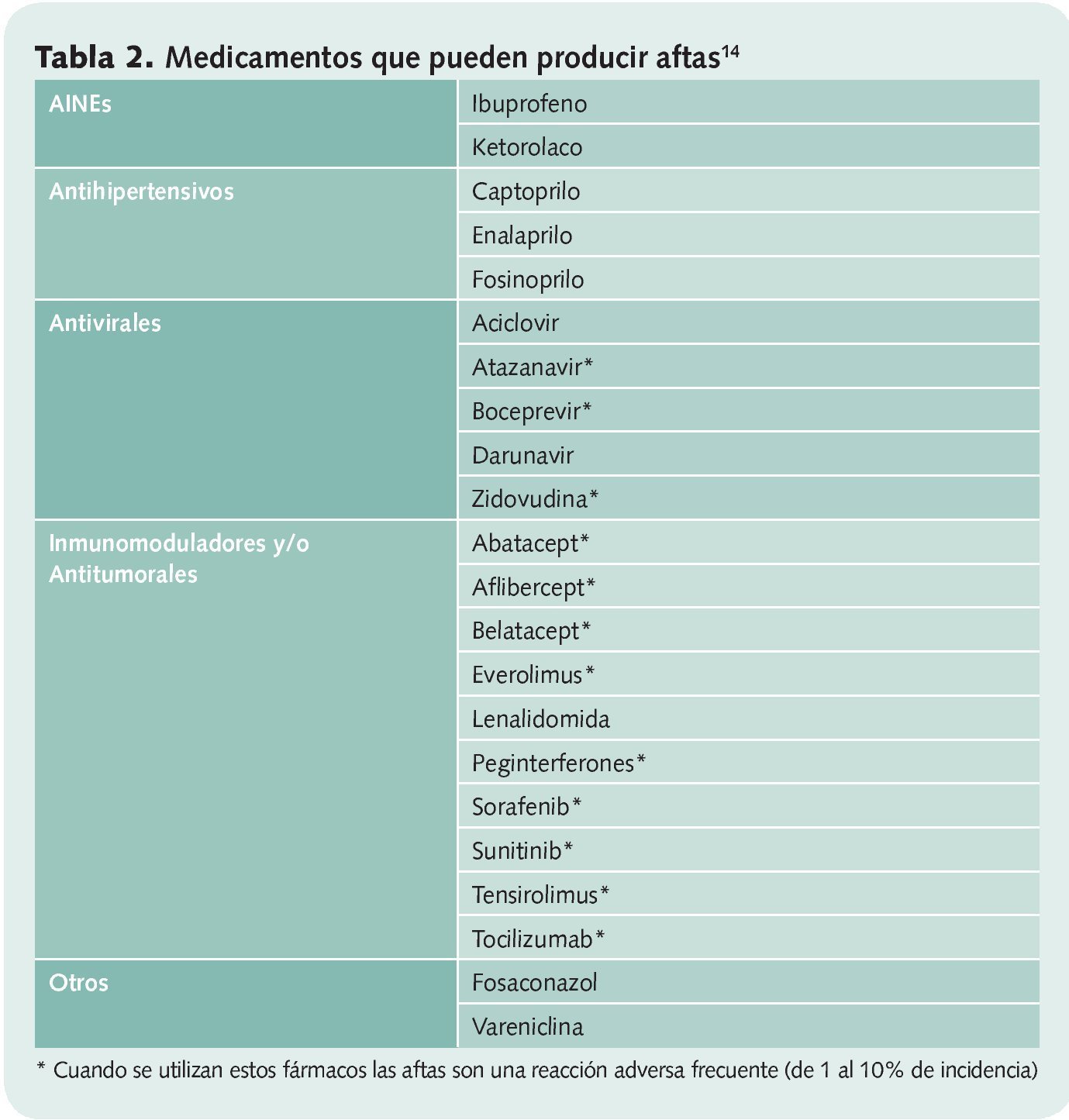
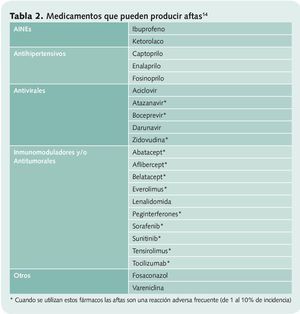
• Químicos. La aparición de aftas se relaciona con la aplicación tópica de algunas sustancias presentes en los dentífricos como el lauril sulfato sódico, y la toma de algunos fármacos (ver tabla 2) o incluso alimentos (cacahuetes, almendras, cereales, queso, fresas, chocolate, café…).
• Psicológicos. El estrés es uno de los principales factores que se asocian con las recurrencias de la RAS.
• Endocrinos. En algunas mujeres la frecuencia de los brotes disminuye con la toma de anticonceptivos y también existe una menor predisposición a desarrollar aftas durante el embarazo, aunque esta asociación es controvertida.
• Nutricionales. Además del posible efecto de algunos alimentos, los brotes pueden aparecer como consecuencia de déficits de hierro, ácido fólico, vitaminas del grupo B o zinc.
• Microbiológicos. Aunque no es una patología infecciosa, tanto determinadas bacterias (Streptococcus mitis, Helicobacter pylori) como virus (citomegalovirus, virus de Epstein-barr) se han relacionado también con la etiopatogenia de la RAS.
• Genéticos. La probabilidad de presentar RAS es mayor cuando existen antecedentes familiares. Aunque se han identificado algunos antígenos de leucocitos humanos genéticamente específicos en pacientes con RAS, se precisan más estudios para determinar el grado de asociación de dichos antígenos con el desarrollo de esta patología.
• Otros. La RAS es más habitual en no fumadores y entre quienes fuman es más leve cuanto mayor es el consumo de tabaco. Además, el abandono del hábito tabáquico se asocia a una mayor frecuencia de recurrencias, que en algunos casos remiten al volver a fumar. Este fenómeno podría atribuirse a que el consumo de tabaco induce la queratinización de la mucosa oral, o bien a que la nicotina disminuye la producción de interleukinas.
Existen además una serie de afecciones que se relacionan con la aparición de aftas. En este sentido, la patología que más claramente se asocia con la RAS es el síndrome de Behçet4, del que es el síntoma con mayor sensibilidad diagnóstica15. También aparecen aftas en pacientes celiacos cuando son expuestos al gluten y en quienes padecen colitis ulcerosa y enfermedad de Crohn2,4. Por otra parte, las aftas son un síntoma habitual en pacientes con infección por VIH, neutropenia y otros déficits inmunitarios11-12.
La estomatitis aftosa recurrente es una de las afecciones orales más frecuentes y, aunque según las poblaciones estudiadas su prevalencia es muy variable, se calcula que afecta en algún momento de su vida a un 20% de las personas
Epidemiología
La estomatitis aftosa recurrente es una de las afecciones orales más frecuentes y aunque según las poblaciones estudiadas su prevalencia es muy variable, se calcula que afecta en algún momento de su vida al 20% de las personas7,10. Es más habitual en mujeres, suele aparecer por primera vez en individuos jóvenes y la frecuencia y la gravedad de los brotes, que pare-cen alcanzar un máximo entre la segunda y la tercera década de la vida, tienden a disminuir con el paso de los años3,7,9,10.
Aunque las recurrencias se pueden presentar en cualquier época del año, suelen ser ligeramente más frecuentes en primavera y otoño3.
Diagnóstico
El diagnóstico diferencial de la RAS se basa en la historia clínica y en la apariencia de las lesiones4,8,17.
La ausencia de fiebre y adenomas, la localización de las lesiones (zonas blandas) y la evolución (no se forman vesículas previas a la úlcera) y apariencia de las mismas (ausencia de eritema gingival difuso) se emplean como criterios para diferenciarla del herpes17. La localización de las lesiones exclusivamente sobre la mucosa oral se utiliza para diferenciarla de otras afecciones víricas como varicela, herpangina, síndrome boca mano pié (que al igual que el herpes también suelen producir fiebre). Estos mismos criterios también se utilizan para distinguirlas de trastornos autoinmunes como el pénfigo o el liquen oral plano, aunque para confirmar el diagnóstico es necesario recurrir al estudio histopatológico8,17,18.
La historia clínica debe orientarse fundamentalmente a descartar que las aftas sean una manifestación de síndrome de Behçet, enfermedad inflamatoria intestinal, celiaquía o un déficit inmunitario4. Otro aspecto importante es valorar si la lesión puede deberse a un cáncer oral, por lo que toda úlcera que persista más de dos o tres semana debería biopsiarse 18,19 .
En el diagnóstico diferencial también deben descartarse otras patologías, como la granulomatosis de Wegener y los síndromes de Reiter, Sjögren o Sweet7.
Tratamiento
Dado el desconocimiento de la etiología de RAS, el tratamiento es sintomático. La naturaleza recidivante de la afección y el hecho de que su evolución sea muy variable, dificultan el diseño de los ensayos clínicos y la interpretación de sus resultados4. Por estos motivos, aunque se han publicado muchos estudios sobre un gran número de alternativas terapéuticas, no se dispone de evidencia para afirmar cual es el tratamiento de elección6,20-22.
De cara a la selección del tratamiento se recomienda clasificar a los pacientes en tres categorías4,23:
•Tipo A: Presentan episodios breves, pocas veces al año y con niveles de dolor tolerables. Puede ser suficiente identificar los factores desencadenantes y adoptar las medidas higiénico-dietéticas adecuadas.
•Tipo B: Sufren episodios mensualmente y el dolor les lleva a modificar sus hábitos higiénicos-dietéticos. Además de identificar los factores desencadenantes se debe intentar identificar los síntomas prodrómicos para aplicar precozmente un tratamiento tópico.
•Tipo C: Los episodios son muy dolorosos, surgen nuevas lesiones cuando aún no han desaparecido las anteriores y el tratamiento tópico no es efectivo, por lo que es necesario recurrir a la vía sistémica.
Medidas higiénico dietéticas
Aunque no se dispone de estudios sobre la eficacia de las medidas dietéticas, se recomienda evitar los alimentos duros (patatas chips, pan tostado, frutos secos, galletas…), salados y ácidos, como los zumos de frutas (especialmente los cítricos) o el tomate, y las especias, así como las bebidas alcohólicas y carbonatadas20,23,24. En algunos casos, puede ser recomendable beber con pajita para evitar las molestias que puede ocasionar el contacto del líquido con el afta3. Otro aspecto relacionado con la dieta es garantizar que existe un consumo adecuado de vitamina B12 y ácido fólico.
En cuanto a los aspectos higiénicos se recomienda evitar las pastas de dientes que contengan lauril sulfato sódico20,24, así como realizar la limpieza bucal con un cepillo suave18. Los pacientes que emplean prótesis dentales, deben prestar especial cuidado en su limpieza y utilizar productos que les permitan conseguir una buena fijación de las mismas19. En cuanto a los aparatos de ortodoncia, además de verificar que están bien ajustados, debe recomendarse el uso de cera de ortodoncia para minimizar los traumatismos sobre la mucosa oral.
Tratamientos tópicos
Constituyen la primera alternativa terapéutica y se basan en la aplicación de sustancias con efecto anestésico, antinflamatorio, antimicrobiano o cicatrizante-protector3,7,10,20,23.
Entre los medicamentos comercializados en España, predominan las presentaciones en comprimidos para chupar, seguidas de las soluciones de aplicación tópica. Casi todos ellos son combinaciones de varios principios activos, siendo la más frecuente la asociación benzocaínaclorhexidina, a la que en un caso se asocia también tirotricina y en otro enoxolona. También hay otras combinaciones de antimicrobianos con antiinflamatorios (cloruro de benzalconio + hidrocortisona, neomicina + cortisona) y preparados con otros antisépticos: cloruro de benzalconio, resorcinol, bórax, alcohol diclorobencílico… junto a productos a base de vitaminas (C,B2,B6…) e incluso una combinación de ácido salicílico con glucósidos antraquinónicos15. Persisten, así mismo, las barras de nitrato de plata que se utilizaban tradicionalmente para cauterizar las aftas, procedimiento que ha demostrado su eficacia en la reducción del dolor, aunque no está claro si es capaz de acelerar la curación de las aftas25, 26.
El principio activo que más se emplea actualmente en nuestro país para el tratamiento de aftas es el ácido hialurónico, que a su acción protectora y cicatrizante une un efecto analgésico27. Sin embargo no se encuentra comercializado como medicamento sino como producto sanitario, tanto solo como asociado a gel de Aloe vera –que aporta también un efecto calmante y cicatrizante–y/o polivinilpirrolidona –por su acción protectora y desinfectante15–. Aunque la gran mayoría de los productos sanitarios disponibles para el tratamiento de aftas contienen ácido hialurónico, también hay algunos que llevan exclusivamente gel de aloe, mucílago de altea y/u otros extractos vegetales, así como algunos basados en polímeros sintéticos15.
Precisamente la ausencia de preparados que combinen el ácido hialurónico con anestésicos o corticoides es, junto a la falta de asociaciones de anestésicos y corticoides, el principal motivo de que las aftas sean una de las afecciones en las que es más frecuente la prescripción de fórmulas magistrales.
Tratamientos sistémicos
Exceptuando la recomendación ocasional de un analgésico28 el tratamiento sistémico debe reservarse para los casos severos20. Normalmente se recurre al uso de corticoides, que pueden también aplicarse en inyecciones intralesionales, y si estos no son eficaces se emplean fármacos como colchicina o pentoxifilina. El uso de otros inmunomoduladores –azatioprina, ciclosporina, dapsona, interferón, metotrexato o talidomida– se reserva para los casos más graves 4,8,10,17,18,20,23,24.
También se han obtenido resultados positivos con tratamientos de 300 mg/ día de sulfato de cinc, 1 mg de vitamina B12, 2 g de vitamina C o 3 g/día de ácidos grasos omega3,20,23,29-31.
Otras alternativas terapéuticas
Aunque se han publicado bastantes estudios comparativos en los que se obtienen buenos resultados en el control del dolor y la aceleración de la curación de las aftas aplicando tratamientos con laser, la variabilidad de la metodología empleada en los mismos dificulta obtener conclusiones sobre su eficacia en el tratamiento de la RAS32.
El principio activo que más se emplea actualmente en nuestro país para el tratamiento de aftas es el ácido hialurónico, que a su acción protectora y cicatrizante une un efecto analgésico
Papel del farmacéutico
Como en otros trastornos menores la correcta actuación en la farmacia pasa por:
• Saber identificar las señales de alarma cuya presencia hace necesaria la derivación al médico o al dentista.
• Aconsejar las medidas higiénico dietéticas adecuadas para evitar las recurrencias.
• Ser capaz de seleccionar el tratamiento más adecuado en cada caso que se consulta.
En principio deben derivarse al médico o al dentista las lesiones19,28:
• Producidas por aparatos de ortodoncia, prótesis o piezas dentales en mal estado, para que el dentista pueda realizar los ajustes o reparaciones necesarios.
• Que duren más de dos semanas, ya que podrían ser lesiones cancerosas y deben biopsiarse.
• Acompañadas de fiebre, adenomas y/o cefalea, que hacen sospechar la presencia de una infección o alguna otra patología que es preciso diagnosticar.
• Asociadas a otros trastornos digestivos (vómitos, diarreas…), que podrían deberse a patologías como celiaquía, colitis ulcerosa, enfermedad de Crohn… que a veces cursan con estomatitis aftosa.
• Que se presentan en individuos inmunodeprimidos, en los que puede ser necesario ajustar los tratamientos sistémicos que esté recibiendo o iniciar otros diferentes.
• Que tomen medicamentos de prescripción cuyo uso se asocia a la aparición de aftas, para valorar la interrupción del tratamiento.
Además se deben remitir los casos en los que se producen recurrencias y los de aftas mayores, numerosas o que son tan dolorosas que dificultan la ingestión de alimentos, porque puede ser necesario un tratamiento sistémico.
Selección del tratamiento
Si bien solo se recomienda recurrir sistemáticamente al tratamiento farmacológico de las aftas cuando son recurrentes, los pacientes que acuden a la farmacia buscan un alivio de sus molestias y lógico que se les aconseje el uso de un producto sanitario o un medicamento que no precise receta19. En la mayoría de los casos puede incluso hacerse esta recomendación cuando se deriva al paciente al dentista o médico, para que lo use hasta que acuda a la consulta.
Cuando las aftas se localizan en una zona de fácil acceso, es aconsejable seleccionar un preparado que permita depositar el producto directamente sobre la lesión mediante una pequeña espátula o varilla. También puede resultar útil en esos casos utilizar un spray pulverizador13.
Dada la escasez de evidencia sobre la eficacia comparativa de los diferentes principios activos disponibles, se aconseja recomendar las soluciones de ácido hialurónico, tanto porque presenta el mecanismo de acción más fisiológico, como porque, presenta a la vez propiedades protectoras, analgésicas y cicatrizantes.
Si por la intensidad del dolor fuera necesario aconsejar la toma de un analgésico como ibuprofeno o paracetamol es importante recordar que deben emplearse siempre a la menor dosis que resulte eficaz.