El artículo revisa los inhibidores de la enzima convertidora de angiotensina (IECA) y repasa sus características principales de cara a su correcta dispensación y el seguimiento de los tratamientos. Para ello utiliza el habitual esquema basado en el algoritmo de dispensación, mencionando en primer lugar los aspectos que debe tener en cuenta el farmacéutico a la hora de dispensarlos y, a continuación, los que debe asegurarse que conoce el paciente al entregarle el medicamento. Finalmente menciona los aspectos más relevantes a considerar para el seguimiento de los tratamientos con estos fármacos.
Introducción
La hipertensión arterial (HTA) es un síndrome que se presenta cuando la presión arterial (PA) sistólica y/o diastólica se mantiene elevada por encima de unos valores establecidos como normales, que en adultos se fijan en 120/80 mmHg.
Actualmente y en base a las recomendaciones que han realizado la Sociedad Europea de Hipertensión (ESH) y la Sociedad Europea de Cardiología (ESC), se diagnostica una HTA cuando los valores promedio son iguales o superiores a 140/90 mmHg en adultos mayores de 18 años. Estos valores también son válidos para personas mayores de 80 años, siempre que su estado físico y mental sea aceptable, ya que a partir de esa edad el objetivo de la PA se adapta en función de la condición física, el estado de salud y la tolerancia al tratamiento antihipertensivo. En el caso de los diabéticos, el objetivo es mantener la presión diastólica por debajo de 85 mmHg, ya que poner objetivos más ambiciosos en este grupo presenta más inconvenientes que ventajas.
Solo del 5 al 10% de los casos de hipertensión arterial se deben a alguna patología o al consumo de fármacos, mientras que el 90-95% restantes son de origen desconocido.
En cuanto a su etiología, solo del 5 al 10% de los casos de HTA se deben a alguna patología o al consumo de fármacos, mientras que los 90-95% restantes son de origen desconocido (hipertensión esencial o idiopática). La PA depende del volumen minuto cardíaco y de las resistencias vasculares periféricas, por lo que cualquier circunstancia que cause una variación en alguno de estos factores, influye en los valores de PA:
– El volumen minuto puede aumentar como consecuencia de la hiperactividad simpática o bien por un incremento de la sensibilidad cardíaca a la regulación neurohumoral.
– La resistencia vascular periférica depende de la sensibilidad de los receptores alfa-adrenérgicos situados en la pared de los vasos sanguíneos y de los niveles de los vasoconstrictores circulantes (catecolaminas, vasopresina, angiotensina II, aldosterona) y locales (prostaglandina I2, endotelina 1, angiotensina II, óxido nítrico, radicales libres de O2, adenosina). Normalmente está elevada en la mayoría de los hipertensos y responde muy bien a los fármacos disponibles.
La HTA afecta al 30-45% de la población general, y su prevalencia aumenta con la edad, hasta llegar a alcanzar el 70% entre los mayores de 65 años. Se estima que la elevación mantenida de la PA es responsable aproximadamente del 50% de los ictus; además guarda una relación lineal con la aparición de enfermedades cerebrovasculares, cardiopatías, insuficiencia cardíaca, vasculopatías periféricas y enfermedad renal. A menudo se asocia a otros factores como obesidad, diabetes, dislipemia y/o tabaquismo que aumentan de forma exponencial el riesgo cardiovascular.
Dado que se desconoce su origen, no existe un tratamiento etiológico que permita curar la HTA, el objetivo terapéutico es mantener la PA, lo que se engloba dentro del control del riesgo cardiovascular, cuyo plan se basa en:
– El control de la PA.
– La protección de los órganos diana.
– La prevención de la morbimortalidad asociada a cardiopatía isquémica, insuficiencia cardíaca, hipertrofia ventricular izquierda, accidentes cerebrovasculares, insuficiencia renal, etc.
Sistema renina angiotensina
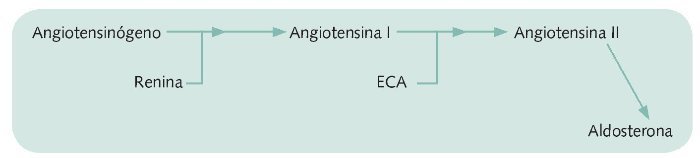
En la regulación de la presión arterial juega un importante papel el sistema renina angiotensina aldosterona (SRAA), en el que a través de una cascada de reacciones enzimáticas se obtienen angiotensina II y aldosterona (fig. 1).
Figura 1. Sistema renina angiotensina.
1. La primera fase es la transformación del angiotensinógeno en angiotensina I, mediada por la renina, cuyo mecanismo de regulación es a nivel renal.
2. La angiotensina I (inactiva en sí misma) se transforma en angiotensina II por acción de la enzima convertidora de angiotensina (ECA). En este caso es un péptido activo, responsable del efecto a través de los receptores AT1 y AT2.
La angiotensina II es la responsable de regular y mantener la presión sanguínea mediante acciones farmacológicas que se consiguen a través de dos vías:
– Vascular, al provocar vasoconstricción.
– Renal, al inhibir la excreción de agua y sodio.
Este proceso se consigue por estimulación de dos receptores específicos (AT1 y AT2), localizados en las membranas de las células y que poseen acciones antagónicas. Su acción está determinada por la estimulación de los receptores AT1, los cuales, en función de su localización, ejercen distintos efectos relacionados con la elevación de la PA:
– En los vasos sanguíneos, son responsables de la vasoconstricción arteriovenosa.
– A nivel cardíaco, actúan provocando el aumento de la contractilidad, la frecuencia cardíaca y la demanda de oxígeno por las células del miocardio; también produce vasoconstricción coronaria y favorece la aparición de arritmias.
– En el riñón, producen un incremento de la presión intraglomerular.
– En el sistema simpático, aumenta el tono simpático general (central y periférico), lo cual estimula la liberación de la noradrenalina y, con ello, se incrementa la vasoconstricción.
– En las cápsulas suprarrenales, donde se produce la liberación de aldosterona, esta aumenta la retención de sodio y la excreción de potasio, lo cual genera edemas, responsables de comprimir la pared vascular e incrementar las resistencias vasculares.
Las funciones de los receptores AT2 no son bien conocidas. Se localizan fundamentalmente en el feto e intervienen en el crecimiento y desarrollo celular, para posteriormente desaparecer. Suelen volver a expresarse cuando se produce una lesión en la pared de un vaso, en las células del miocardio hipertrofiado o infartado, y en pacientes con insuficiencia cardíaca, enfermedad renal, isquemia cerebral, inflamación o diabetes.
El bloqueo ejercido sobre la angiotensina para conseguir una disminución de la presión arterial se puede realizar con fármacos que actúan sobre los diferentes puntos de esta regulación:
– Inhibir la renina (aliskiren).
– Con inhibidores de la enzima convertidora de angiotensina (IECA).
– Con antagonistas de los receptores de angiotensina (ARA-II).
– Con antagonistas de los receptores de aldosterona (espironolactona y eplerenona).
En este artículo se van a revisar los IECA, repasando sus principales características de cara a su correcta dispensación y seguimiento de los tratamientos. Para ello se utilizará el habitual esquema basado en el algoritmo de dispensación; mencionando en primer lugar los aspectos que debe tener en cuenta el farmacéutico a la hora de dispensarlos y a continuación los que ha de asegurarse que conoce el paciente cuando vaya a entregarle el medicamento. Al final del artículo se mencionan también los aspectos más relevantes a considerar para el seguimiento de los tratamientos con estos fármacos.
Qué debe saber el farmacéutico
¿Para quién es?
– Embarazadas. Los IECA están contraindicados en todos los trimestres del embarazo. Existen estudios que los asocian a toxicidad fetal tanto en animales como en humanos, al provocar una reducción del flujo sanguíneo uterino, el cual puede ser responsable de hipotensión fetal. Estos efectos están relacionados con su mecanismo de acción, al bloquear el SRAA, que puede causar daños en la función renal del feto y bloquear el flujo del líquido amniótico.
– Madres lactantes. Los datos disponibles sobre el uso durante el período de lactancia son diferentes en función de las fuentes consultadas. Mientras en el Reino Unido la MHRA and Commission on Human Medicines considera que no deben utilizarse por la falta de estudios que avalen su seguridad, la Academia Americana de Pediatría indica al captopril como fármaco seguro durante la lactancia, aunque se pueda llegar a detectar en cantidades muy pequeñas en la leche materna. No recomienda su uso cuando se amamanten bebés prematuros y durante las primeras semanas tras el parto, pero considera que se puede utilizar durante el resto del período de lactancia, siempre que se haya valorado que el beneficio sobre la madre supere los posibles riesgos que pueda ocasionar al niño.
– Niños. No se dispone de estudios suficientes que permitan valorar la eficacia y seguridad de su uso, tanto en niños como en adolescentes, con la excepción de benazepril, que está autorizado para su uso desde los 7 a los 16 años, con un peso de al menos 25 kg, en dosis de 0,2 mg/kg que se debe ir ajustando en función de la respuesta. El captopril solo puede utilizarse cuando otras medidas no han demostrado efecto para reducir la tensión, en dosis de 0,30 mg/kg. Y el enalapril se puede utilizar en dosis iniciales de 2,5 mg para pacientes cuyo peso se sitúa entre los 20 y 50 kg y 5 mg para pesos superiores a 50 kg.
– Ancianos. Este grupo etario puede necesitar ajustar la dosis en base a su funcionalidad renal, teniendo en cuenta los valores de aclaramiento de la creatinina y la posterior respuesta durante su uso. Además es necesario realizar análisis periódicos de los niveles de potasio y creatinina durante el tratamiento. En el caso de espirapril (no comercializado actualmente en España), fosinopril y trandolapril no es preciso realizar ese ajuste de dosis, porque se produce su eliminación tanto por vía renal como biliar.
¿Existe alguna contraindicación?
¿Es alérgico?
Debe tenerse precaución en pacientes que tengan alergia a este grupo de medicamentos. También es importante tener en cuenta la presencia de ciertos excipientes, que al ser de declaración obligatoria, se detallan en el etiquetado de los medicamentos comercializados. Entre ellos destaca la lactosa, que debe controlarse en pacientes con intolerancia hereditaria a la galactosa, insuficiencia de lactasa de Lapp (insuficiencia observada en ciertas poblaciones de Laponia) o con malabsorción de glucosa o galactosa. En las presentaciones bucodispersables de enalapril y perindopril también está presente el aspartamo, fuente de fenilalanina, aminoácido que han de evitar los pacientes afectados por fenilcetonuria.
¿Presenta otros problemas de salud?
Es importante considerar una serie de situaciones que pueden agravarse con el uso de los IECA y que el farmacéutico ha de tener en cuenta al dispensar cualquiera de los fármacos de este grupo. Entre ellas están:
– Edema angioneurótico/angioedema en cara, labios, lengua, glotis y laringe, que puede haber sufrido el paciente asociado al uso de los IECA u otros fármacos. Este efecto es más frecuente en individuos de raza negra.
– Insuficiencia renal, porque durante el tratamiento con los IECA (solos o en asociación a diuréticos), estos enfermos pueden sufrir elevaciones del nitrógeno ureico y de la creatinina sérica, efecto que es más probable que aparezca si además se están tomando diuréticos.
– Estenosis de las válvulas aórtica y/o mitral, cardiomiopatía hipertrófica obstructiva y shock cardiogénico. Cualquier trastorno cardíaco obstructivo presenta más riesgo de desarrollar una hipotensión grave, ya que su situación les dificulta aumentar el gasto cardíaco para compensar la vasodilatación periférica.
– Insuficiencia hepática. En los estudios realizados se han descrito trastornos en el funcionamiento del hígado, como elevación de las enzimas hepáticas, hepatitis colestásica, etc. Debe hacerse una mención especial con trandolapril, un profármaco que se metaboliza a su forma activa en el hígado, por lo que puede ser necesario ajustar las dosis, y también con cilazapril, cuyo uso no está indicado en pacientes con ascitis.
– Estenosis de las arterias renales, que pueden llegar a producir insuficiencia renal asociada al uso de los IECA.
– Hiperaldostenorismo primario, patología en la que no se recomienda tratar la tensión arterial elevada con fármacos que actúen sobre el SRAA.
Además los IECA deben emplearse con especial precaución en pacientes en hemodiálisis con membranas de alto flujo y/o sometidos a aféresis con lipoproteínas de baja densidad, ya que se han notificado reacciones anafilácticas en pacientes que los utilizaban. Para evitarlo, se recomienda usar membranas diferentes o bien cambiar el tratamiento antihipertensivo.
¿Toma otros medicamentos?
La combinación con otros fármacos puede modificar el efecto farmacológico o aumentar el riesgo de reacciones adversas. Se debe prestar especial atención a las posibles interacciones con:
– Fármacos que aumentan el riesgo de hiperpotasemia, debido a que poseen mayor riesgo de provocar un fallo renal e hipotensión:
- Diuréticos ahorradores de potasio: amilorida, triamtereno, espironolactona, eplerenona.
- Aliskiren, especialmente si el paciente es un enfermo de diabetes o padece una insuficiencia renal moderada o grave.
- Inhibidores de la angiotensina II (ARA II), cuando esté afectado por nefropatía diabética. Solo se pueden utilizar juntos en el tratamiento de la insuficiencia cardíaca, cuando no se es posible utilizar antagonistas de los mineralocorticoides.
– Fármacos que pueden causar angioedema:
- Sacubitrilo.
- Everolimus, sirolimus.
- Alteplasa.
– Litio. Debido al efecto que ejercen los IECA sobre el riñón, que van a reducir la excreción renal de este medicamento utilizado como antipsicótico, por lo que sus niveles plasmáticos se ven elevados y, con ello, su toxicidad.
– Azatioprina y mercaptopurina. Al utilizarlas combinadas con los IECA, se han descrito casos de anemias severas y leucopenias, por lo que su uso conjunto está relacionado con riesgo de mielosupresión.
– Interferón alfa 2a. Asociación que puede producir trastornos hematológicos, como granulocitopenia, trombocitopenia.
– Digoxina. Se incrementan las concentraciones de esta y, con ello, su toxicidad.
– Alopurinol. Se incrementa el riesgo de reacciones de hipersensibilidad (erupciones cutáneas, síndrome de Stevens Johnson).
También debe prestarse especial atención a los pacientes que estén en tratamiento con otros fármacos que con frecuencia se utilizan en asociación con los IECA:
– Diuréticos y antiinflamatorios no esteroideos (AINE). Triple terapia que incrementa el riesgo de causar insuficiencia renal aguda en pacientes susceptibles. Se conoce a esta combinación como Triple Whammy (triple golpe o sacudida). Esta situación debe ser vigilada para identificar las posibles complicaciones, por lo que se recomienda controlar con frecuencia la presión arterial, vigilar el peso y observar si presentan edemas, disnea, ortopnea (dificultad para respirar cuando están acostados), oliguria o disminución de la producción de orina. También deben realizarse controles analíticos de la función renal y los niveles séricos de potasio.
– Antidiabéticos. Se ha observado que los IECA poseen un efecto hipoglucemiante; deben vigilarse especialmente los niveles de glucosa capilar.
– Antiinflamatorios no esteroideos. Pueden interferir en el control de la tensión arterial, circunstancia que hay que tener en cuenta al inicio del tratamiento, por si fuera necesario realizar ajustes de la dosis para mantener valores.
Qué debe saber el paciente
¿Para qué es?
Los IECA son fármacos antihipertensivos que actúan como vasodilatadores y ayudan a reducir las resistencias periféricas. Se utilizan en casos de hipertensión arterial, insuficiencia cardíaca y nefropatía diabética.
Actualmente, comparando la efectividad de los diferentes tratamientos disponibles para el control de la tensión arterial, la elección de los IECA debería seguir criterios de coste efectividad, especialmente en pacientes diabéticos, debido a sus efectos protectores a nivel renal, al mantener y proteger la función renal a largo plazo, así como la excreción de proteínas en la orina.
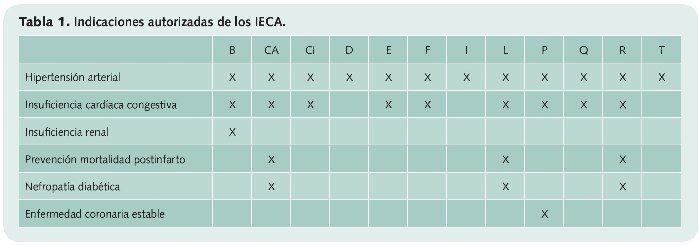
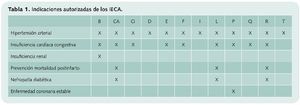
En la tabla 1 se recogen las indicaciones terapéuticas reflejadas en las fichas técnicas de los principios activos comercializados de este grupo: benazapril (B), captopril (CA), cilazapril (C), delapril (D), enalapril (E), fosinopril (F), imidapril (I), lisinopril (L), perindopril (P), quinalapril (Q), ramipril (R) y trandolapril (T).
¿Cómo y cuándo tomarlo?
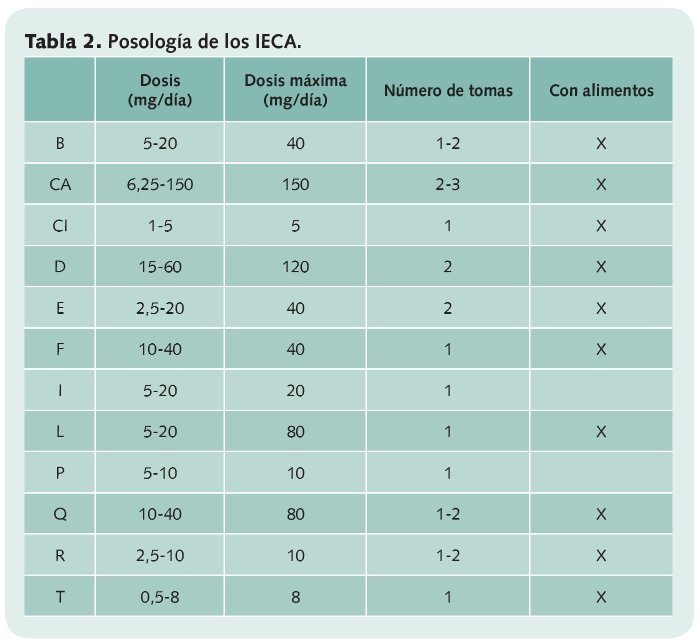
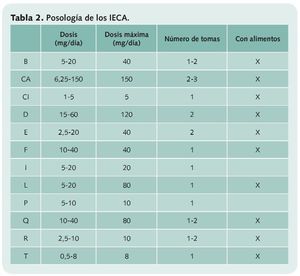
Los IECA pueden administrarse en una sola toma diaria (cilazapril, fosinopril, imidapril, lisinopril, perindopril y trandolapril) o bien en dos tomas (benazapril, delapril, enalapril, quinapril y ramipril, etc.), aunque en el caso del captopril pueden ser hasta 3. En la mayoría de los casos no influye significativamente en su absorción el administrarlos en ayunas o con alimentos, pero imidapril y perindopril han de tomarse 15 minutos antes del desayuno o la comida.
En la tabla 2 se recoge el intervalo posológico más habitual de cada uno de estos fármacos, que puede ser necesario ajustar cuando la situación del paciente lo requiera (problemas renales, cardíacos, uso combinado con diuréticos, etc.).
Enalapril y perindopril también se comercializan en presentaciones bucodispersables, por lo que en esos casos es importante advertir a los pacientes que deben colocarse el comprimido sobre la lengua y esperar hasta que se disgregue para tragarlo.
La hipertensión arterial afecta al 30-45% de la población general, y su prevalencia aumenta con la edad, hasta llegar a alcanzar el 70% entre los mayores de 65 años.
Otros aspectos a tener en cuenta
Efectos adversos
Las reacciones adversas más frecuentes que se producen con este tipo de fármacos son la tos, la erupción cutánea y la disfunción renal:
– Tos. Puede llegar a afectar hasta al 20% de los pacientes tratados, se caracteriza por ser persistente y no productiva, termina por irritar la garganta y provocar cambios en la voz, y empeora cuando el paciente se tumba. Es más frecuente en mujeres que en hombres y también en no fumadores. Puede tardar meses en aparecer después de iniciado el tratamiento, no responde a la terapia con antitusígenos y suele desaparecer al cabo de unos cuatro días de interrumpir la administración del fármaco. En aquellos pacientes que lo toleran, puede optarse por continuar el tratamiento, aunque puede ser necesario reducir la dosis.
– Erupción cutánea. Se ha descrito en el 1-6% de los pacientes, aunque se han reportado otros efectos adversos dermatológicos como onicolisis (enalapril), pénfigo (enalapril y ramipril), sarcoma de Kaposi (lisinopril), liquen plano penfigoide (ramipril), etc.
– Disfunción renal. Los IECA desarrollan un efecto complejo por lo que respecta a los riñones, ya que al mismo tiempo que presentan acción renoprotectora, pueden causar deterioro de la función renal, debido a su acción sobre el sistema reninaangiotensina. Este empeoramiento se ha detectado en pacientes que previamente padecían una insuficiencia cardíaca o una enfermedad renal grave (en algunos casos con estenosis de la arteria renal), pero es reversible si se detecta a tiempo y se suspende el tratamiento. En pacientes sin enfermedad renal previa, se observa un aumento de la urea sanguínea y de la creatinina, en especial cuando se administra en combinación con diuréticos. Este efecto revierte al reducir la dosis de IECA o al interrumpir el tratamiento con el diurético.
A continuación se describen los efectos adversos más frecuentes a otros niveles:
– Sistema nervioso central y reacciones sensoriales: cefalea, mareos, trastornos del sueño, vértigo, fatiga y/o astenia, visión borrosa, hipotensión ortostática, parestesias.
– Sistema respiratorio: tos, disnea, síntomas de infección del tracto respiratorio superior.
– Sistema digestivo: nauseas, vómitos, diarrea, dispepsia u molestias gástricas, anorexia, alteraciones del gusto, sequedad de boca.
– Sistema cardiovascular: palpitaciones, síncope, dolor torácico, angina de pecho, taquicardia, hipotensión.
– Dermatológicas: rubor, rash, prurito, fotosensibilidad (B), erupción cutánea, alopecia (CA).
Otros aspectos de interés para el seguimiento
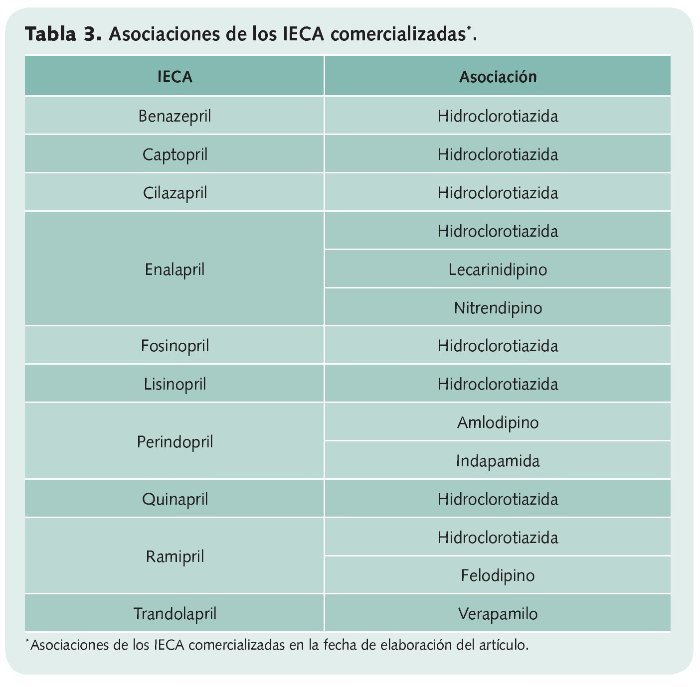
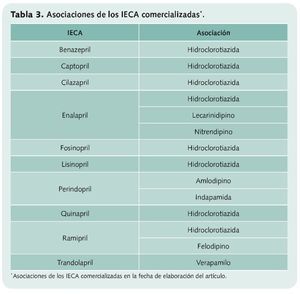
La combinación de dos o más fármacos para el tratamiento de la HTA es la opción mejor tolerada por los pacientes y es más efectiva que el incremento de dosis de un solo agente, que aumenta la probabilidad de sufrir sus efectos adversos. Estas asociaciones suelen hacerse utilizando varios fármacos por separado, aunque existen comercialmente algunas combinaciones (tabla 3).
Todos ellos tienen una semivida plasmática corta, pero sus efectos se mantienen entre 12 y 24 horas, que es el tiempo que permanece bloqueada la ECA.
El tiempo necesario para conseguir su efecto hipotensor es muy variable entre los fármacos del grupo (desde 15-30 minutos para captopril; 1 hora con benazepril, delapril, quinapril y trandolapril; hasta 6-8 horas con imidapril, perindopril y ramipril), pero es necesario que transcurra aproximadamente un mes de tratamiento para conseguir una bajada máxima de la presión arterial a una dosis definida.
Aunque su efecto hipotensor no es inmediato, algunas personas son más sensibles, en especial al inicio del tratamiento o cuando se producen cambios en las dosis. Por este motivo se debe advertir a los pacientes que vayan a conducir o manejar maquinaria peligrosa de que pueden sufrir mareos o sensación de cansancio.
Los individuos de raza negra son más resistentes a los efectos de los fármacos hipotensivos, lo cual parece ser debido a que suelen presentar niveles bajos de renina.
Antes de cirugía mayor o anestesia, se recomienda suspender el tratamiento 24 horas, para evitar la liberación compensadora de renina, como resultado del bloqueo de la angiotensina II.
Con excepción de captopril y lisinopril, todos son profármacos que tras su absorción van a ser hidrolizados por esterasas hepáticas y plasmáticas, para alcanzar sus valores máximos después de 3-4 horas.
Se han observado modificaciones de los valores del laboratorio con algunos de ellos:
– Captopril puede dar falsos positivos de acetona en las pruebas de orina.
– Fosinopril puede dar falsos positivos en digoxina sérica cuando se utiliza carbón activo como método de absorción. Este resultado puede evitarse si se utilizan kits alternativos para el diagnóstico.
Bibliografía recomendada
Bot Plus Web 2.0 [Base de datos en Internet]. Consejo General de Colegios Oficiales de Farmacéuticos. Disponible en: https://botplusweb.portalfarma.com
Castellano JL, Pérez JM, Plasencia M, Bañon N, Montes E, Nuez de la F. Triple Whammy. Infarma 2015;7(3).
Coca A. Repercusión en la práctica clínica de los resultados del estudio HOT. Revista Española de Cardiología 1999;52(6):375-80.
Fichas técnicas de la Agencia Española de Medicamentos. Centro de Información online de Medicamentos de la AEMPS – CIMA [Base de datos en Internet]. Disponible en: https://www.aemps.gob.es/cima/fichasTecnicas.do?metodo=detalleForm
Fisterra.com, Atención Primaria en la Red [Sede Web]. Hipertensión arterial. [Actualizada el 25 de abril de 2014; acceso 1 de noviembre de 2016]. Disponible en: http://www.fisterra.com/guias-clinicas/hipertension-arterial/
Grupo Europeo para el manejo de la hipertensión arterial de la Sociedad Europea de Hipertensión (ESH) y de la Sociedad Europea de Cardiología (ESC). Guía de Práctica clínica de la ESH/ESC para el manejo de la hipertensión arterial (2013). Hipertensión y riesgo vascular 2013;30(sup3):4-91.
Marín R, Armario P, Figuera de la M. Guía Europea de Hipertensión 2013. Resumen y comentarios.
Matesanz L, Moneo J, Pérez L, Rodríguez C. C09AA Inhibidores de la enzima convertidora de angiotensina (IECA). En: Farmacia Osasun. Manual de dispensación informada e indicación farmacéutica. Bilbao: Colegio Oficial de Farmacéuticos de Bizkaia; 2007, p. 75-9.
Micromedex®Healthcare Series [Base de datos en Internet]. Greenwood Village, Colo: Thomson Micromedex [Actualizada periódicamente].
Notas AEMPS. Uso combinado de medicamentos que actúan sobre el sistema reninaangiotensina (IECA/ARAII): restricciones de uso. En: https://www.aemps.gob.es/informa/notasInformativas/medicamentosUsoHumano/seguridad/2014/NI-MUH_FV_06-reninaangiotensina.htm
Pérez M, Plasencia M, Pérez M, Montes F, López A, Nuez de la F. Revisando los clásicos: ¿Siguen siendo los IECA de elección? Infarma 2013;5(3).
Preguntas y respuestas sobre la hipertensión. En: http://www.who.int/features/qa/82/es/
Sweetman S, ed. Martindale: The Complete Drug Reference [Base de datos en Internet]. London: Pharmaceutical Press. Versión electrónica, Greenwood Village, Colo: Thomson Micromedes [Actualizada periódicamente].
Tamargo J, Barana A. Terapéutica de la hipertensión. En: Terapéutica farmacológica de los trastornos cardiovasculares, renales y hematológicos. Madrid: Consejo General de Colegios Oficiales de Farmacéuticos; 2012, p. 249-66.
Tamargo J, Caballero R, Delpón E. Inhibidores del sistema renina-angiotensina-aldosterona. En: Terapéutica farmacológica de los trastornos cardiovasculares, renales y hematológicos. Madrid: Consejo General de Colegios Oficiales de Farmacéuticos; 2012, p. 1-20.
Tratamiento farmacológico de la hipertensión arterial. Infac 2015;23(5).