Objetivos generales
El curso va orientado a:
Familiarizar al farmacéutico comunitario con los estudios farmacoeconómicos que pueden desarrollarse en su entorno de actividad.
Fomentar la participación del profesional de la farmacia comunitaria en estudios farmacoeconómicos aplicados a la atención farmacéutica.
Proporcionarle herramientas para la evaluación de su labor asistencial.
Objetivos específicos
Al término del curso el participante deberá ser capaz de:
Dominar los conceptos básicos de la farmaeconomía aplicada a la atención farmacéutica.
Manejar con soltura la terminología específica de esta disciplina.
Conocer los tipos de análisis farmacoeconómicos que pueden realizarse en farmacia comunitaria.
Ser capaz de realizar un análisis básico de la calidad de un estudio de evaluación económica.
Metodología
El curso se articula en 5 temas, que se publican en farmacia profesional en 2011, también en su versión electrónica en www.dfarmacia.com. La inscripción es gratuita para suscriptores.
Evaluación
Para realizar los test de autoevaluación de cada tema (10 preguntas con respuesta múltiple y una sola correcta para cada uno de los 5 temas) es necesario registrarse y acceder a www.dfarmacia.com. Para superar el curso es preciso responder correctamente al 80% del total de preguntas. El alumno recibirá la calificación de apto o no apto de forma automática, tras la realización del test correspondiente a cada tema. Al final del curso se dará acceso a las respuestas correctas y el alumno podrá descargarse el diploma.
El primer cuestionario de autoevaluación (relativo al tema 1) se activará a partir del 1 de marzo de 2011. El resto se irán activando a medida que se vayan publicando los temas correspondientes.
Sumario
Tema 1. Farmacoeconomía: ¿qué es?, para qué sirve?, ¿a quién le interesa?
Tema 2. Recursos que se manejan.
Tema 3. Resultados de salud.
Tema 4. Valoración de la eficiencia de un fármaco.
Tema 5. Análisis farmacoeconómico. Aplicaciones en programas de atención farmacéutica.
Más información: www.dfarmacia.com
Tema 1
Farmacoeconomía: ¿qué es?, ¿para qué sirve?, ¿a quién le interesa?
Son varios los conceptos erróneo muy difundidos acerca del alcance de la farmacoeconomía. El error más básico radica en prestar excesiva atención a sus aspectos exclusivamente económicos, en detrimento de los resultados. En este primer tema del curso se analizan los elementos clave con los realmente debe trabajar esta disciplina para llegar a conclusiones válidas.
Relación entre gasto en medicamentos y farmacoeconomía
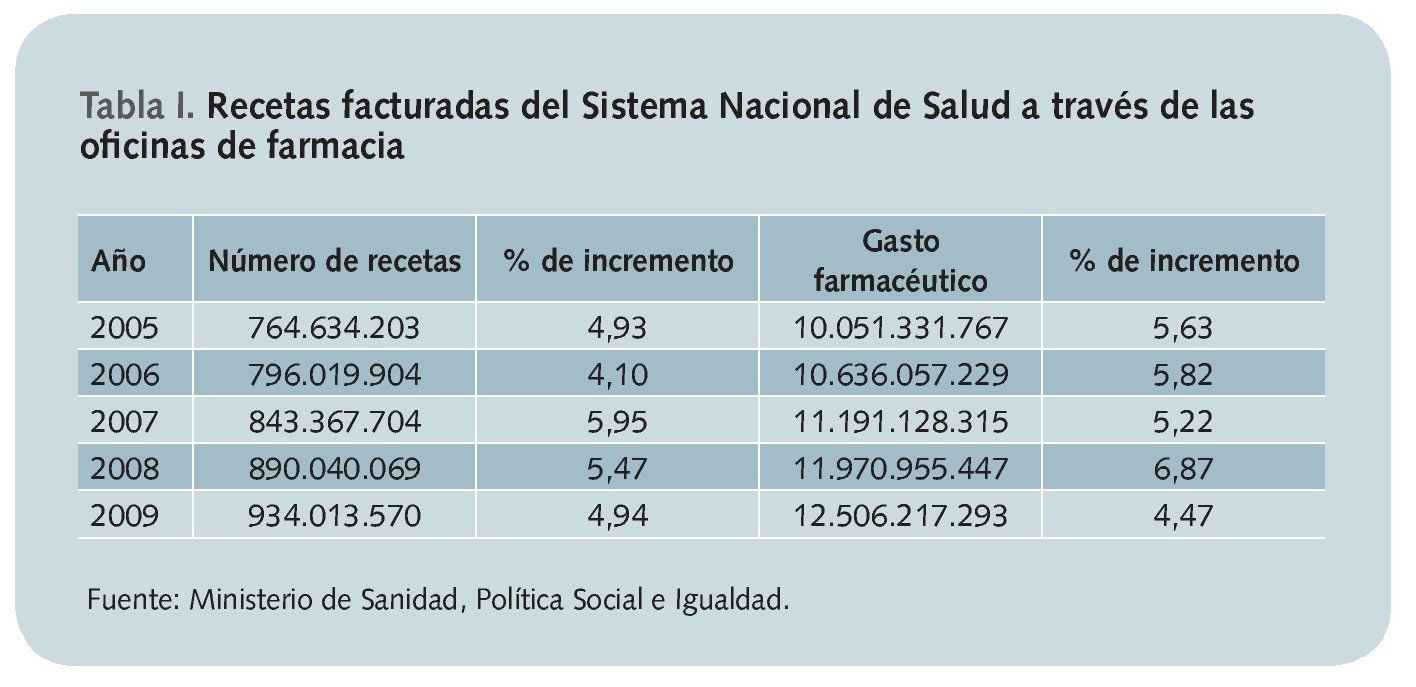
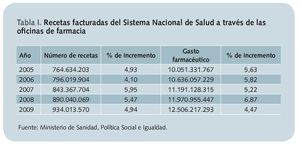
La preocupación por el gasto en medicamentos en España, así como por su progresivo incremento año tras año, ha impulsado de forma permanente a las autoridades sanitarias a tratar de reducir esa cifra, con el objetivo de hacer sostenible nuestro sistema público de salud. Partiendo de esta premisa, se han venido implementando diversas medidas de tipo economicista que, si bien han podido reducir en un primer período la pendiente del crecimiento, poco tiempo después han desembocado en un ascenso lento pero progresivo de la factura total de los fármacos (tabla I).
A pesar de que existen ideas acerca de la posibilidad de reducir ese gasto mediante la implementación de metodologías farmacoeconómicas, como veremos más adelante, la farmacoeconomía en sí no es ninguna técnica para reducir costes sino para optimizar resultados a partir de los recursos disponibles: no hay una relación entre el gasto público en medicamentos y la farmacoeconomía. Con la aplicación de esta disciplina no se gasta menos, sino que se gasta mejor.
No obstante, hay diversos conceptos erróneos acerca del alcance de la farmacoeconomía, que prestan atención a su aspecto exclusivamente económico y dejan al margen los resultados; esto puede generar problemas debido a las consecuencias no adecuadas que se extraen de esos errores1.
Gasto en medicamentos en EspañaEl aspecto central de esta cuestión no debe ser si la factura abonada por los medicamentos es más o menos elevada (ni siquiera debería ser la clave para las autoridades sanitarias). El foco de atención debería estar en los aspectos cualitativos y no en los cuantitativos, aunque estos últimos no deberían dejarse de lado). Es decir, todos los agentes involucrados en la cadena del fármaco deberían centrarse en otros aspectos de mayor relevancia, como su utilización adecuada, la obtención de resultados óptimos con su uso, la asignación correcta de recursos para el desarrollo de los tratamientos... En pocas palabras, lo que deberían preguntarse siempre es: ¿se podría haber hecho mejor? Y no, ¿se podría haber hecho más barato?
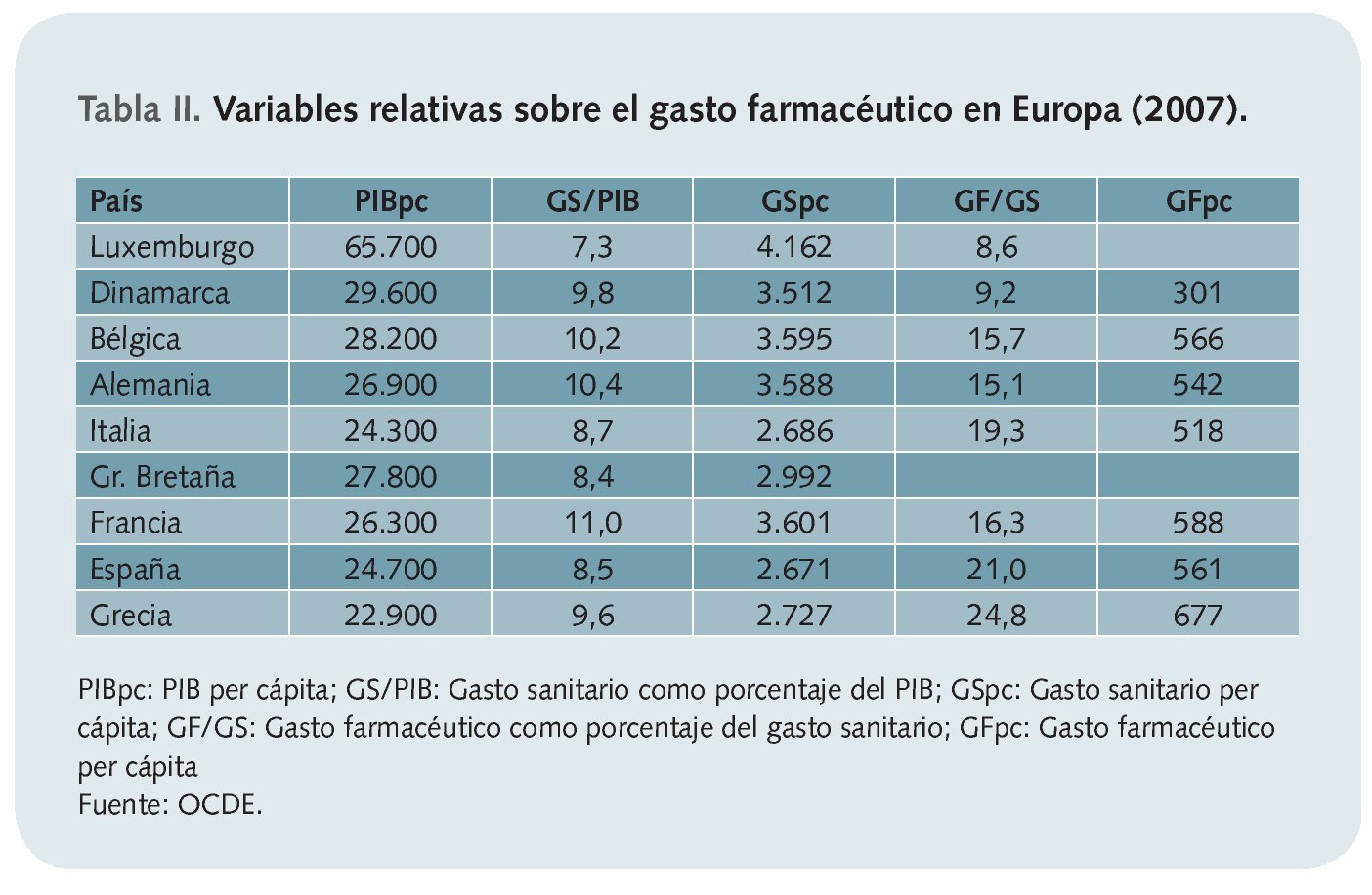
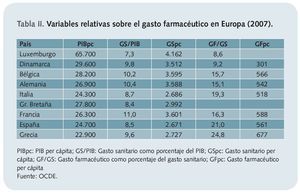
En principio, el importe total del gasto en salud no dice nada si no lo relacionamos con otros parámetros. Habitualmente se suele representar respecto del producto interior bruto (PIB). De esta forma, podemos observar que España presentó en 2007 un gasto sanitario del 8,5% de esa magnitud, mientras que el gasto medio en los países de la OCDE fue del 8,9% o que en Estados Unidos esa ratio se correspondió con el 16,0%.
Una vez ajustadas estas cifras respecto de los tamaños de la población y de la paridad del poder adquisitivo o de compraa, nuestro país gastó en sanidad 2.671 dólares, mientras que la media de la OCDE se situó en 3.142 dólares y Estados Unidos gastó 7.290 dólares. Sin embargo, con respecto a los medicamentos y productos sanitarios, el gasto per cápita en España fue de los más elevados respecto del gasto sanitario per cápita2 (tabla II3).
La comparación final de estas cifras podría ofrecer alguna luz para responder a la pregunta inicial, puesto que, a igualdad de poder de compra, España consume mayor proporción de recursos en medicamentos que la media de los países de la OCDEb. De estas cifras, podría deducirse en principio que España sí presenta un elevado gasto farmacéutico. Ahora bien, para poder dar una respuesta adecuada, habría que confrontar estos datos con los resultados que se derivan de ellos, es decir, los resultados de salud obtenidos.
Resultados de salud en España
A la vista de la mayor utilización de recursos farmacéuticos en nuestro país, respecto del uso de recursos sanitarios globales, parece lógico pensar que se deberían obtener mejores resultados de salud para «justificar» ese incremento en los costes. La lógica nos dice que un esfuerzo económico superior ha de obtener un beneficio superior, pues lo contrario significaría que no se está haciendo la utilización más racional de los recursos disponibles.
Una manera de estimar los resultados de salud a nivel global consistiría en evaluar la mortalidad: un país que cuida su salud, previniendo la enfermedad y resolviendo los problemas cuando aparecen, debe presentar una mínima proporción de mortalidad en el primer ciclo de vida, así como una esperanza de vida elevada. Asimismo, debería afrontar con éxito los diferentes factores de riesgo, de forma que su población pueda gozar de una vida plena de salud.
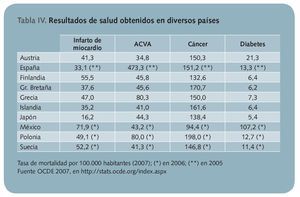
La tasa de mortalidad infantil en nuestro país en 2008 se situó entre las más bajas del mundo, con un valor de 3,5 por mil. Se ha producido un descenso significativo en los últimos años (7,2 en 1991) y sólo es ligeramente superada en Europa por Bélgica, República Checa, Luxemburgo, Eslovenia, Finlandia, Suecia, Islandia y Noruega. Por su parte, la esperanza de vida es España en 2007 fue de las más altas del mundo, con una media de 81,1 años; sin embargo, la desagregación por sexo indica que las mujeres alcanzan los 84,3 (sólo Francia y Suiza lo superan en alguna décima) y los varones, los 77,8 años; igualmente, se ha mostrado un aumento anual a un ritmo de 0,2 años desde 20014.
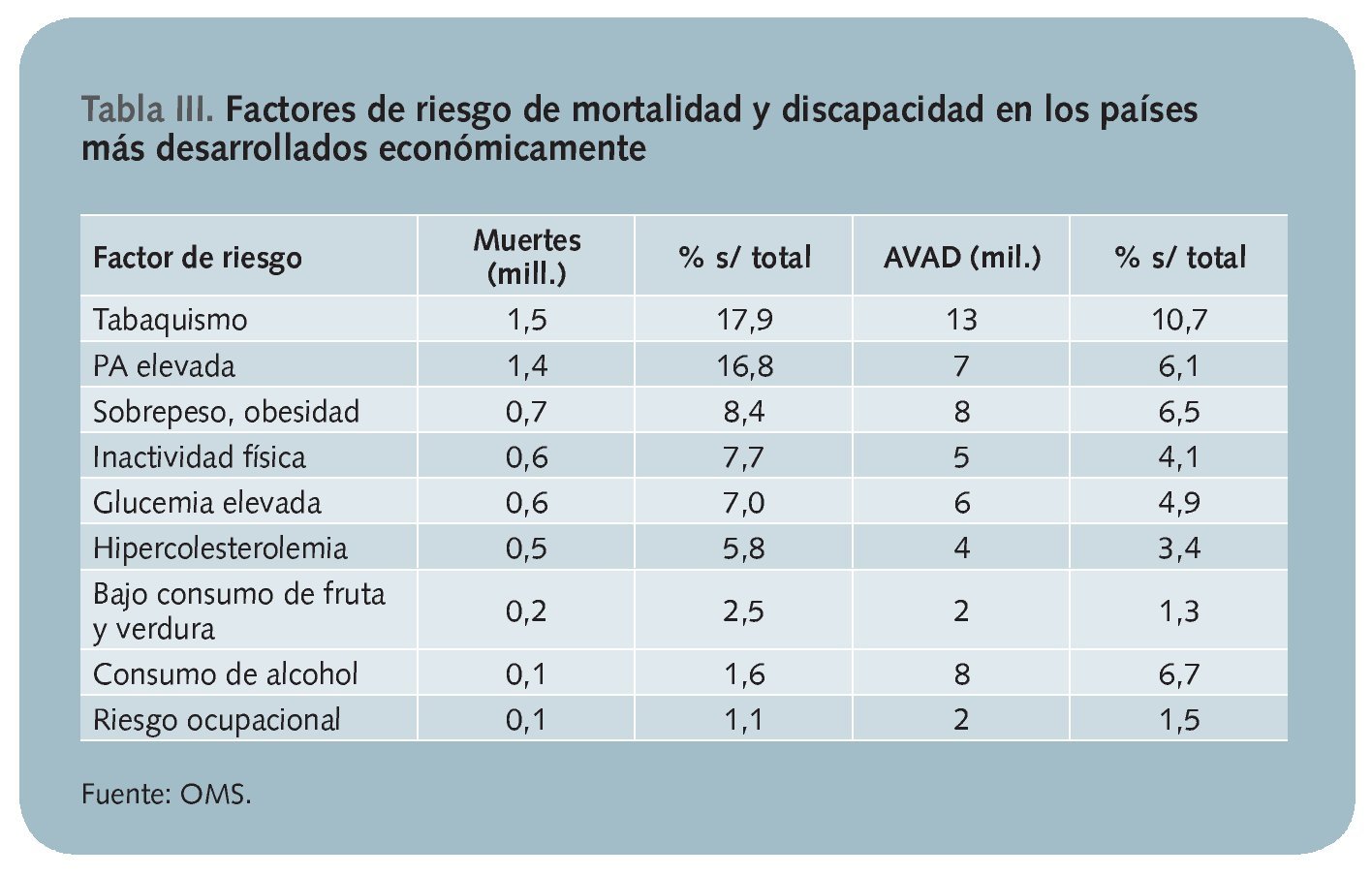
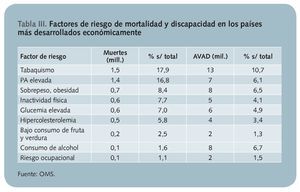
Con respecto a los factores de riesgo, la OMS5 determinó que, para los países más desarrollados económicamente, el tabaquismo, la hipertensión arterial, el sobrepeso y la obesidad, la inactividad física, la glucemia elevada y la hipercolesterolemia suponían en 2004 las principales causas atribuibles de muerte y generaban la mayor proporción de años de vida ajustados a discapacidad (AVAD) (tabla III).
A la vista de estos datos se desprende que los resultados de salud en los países de mayor renta económica, entre los que se halla España, están afectados por dos clases fundamentales de factores: los asociados con dieta y actividad física (hipertensión arterial, diabetes, obesidad, inactividad física, dislipemia y esquemas nutricionales alterados) y los derivados del consumo de sustancias adictivas y derivadas (consumo excesivo de alcohol, tabaquismo y drogas). Entre todos ellos se produce el 44,8% de las muertes y el 31,8% de los AVAD en los países desarrollados.
La última Encuesta Europea de Salud 20096 confirma el argumento expuesto. El 19,69% de la muestra encuestada afirma tener un diagnóstico médico de hipertensión arterial. El 6,57% presenta igualmente un diagnóstico de diabetes. El 10,33% no realiza ningún ejercicio físico y el 27,37%, sólo una actividad ligera. Ello contribuye a explicar que el 36,68% presente sobrepeso y el 17,08%, obesidad. Asimismo, la hipercolesterolemia se observa en el 14,20% de la muestra, pero alcanza el 30,95% en los últimos tramos de edad (datos de la Encuesta Nacional de Salud 20067). Además, el 28,40% no consume fruta fresca a diario y el 37,23% no toma verduras todos los días, sin embargo, el 36,45% consume dulces a diario. Respecto al consumo de sustancias adictivas, el 27,26% de la población preguntada fuma a diario y el 16,89% consumió bebidas alcohólicas casi a diario.
De estos datos parece deducirse que estamos aún alejados de la consecución de unos excelentes resultados de salud, a pesar de las importantes inversiones que se hacen en ella. Asimismo, cabe destacar que las dos clases de factores de mortalidad y discapacidad citadas no están directamente relacionadas con la utilización de medicamentos sino con el estilo de vida, si bien su manejo puede estar asociado al uso de aquéllos.
Sin embargo, la utilización de medicamentos puede estar directamente vinculada a problemas de salud. Así, Alonso et al8 observaron que un 7,2% de los ingresos hospitalarios están motivados por los fármacos, principalmente aquellos utilizados en afección cardiovascular, inflamatoria y diabetes. Este problema se agrava en las personas mayores, en quienes se evidenciaba que hasta la cuarta parte de los pacientes de edad media avanzada presentaba efectos adversos a los medicamentos9. Además de la edad, el número de medicamentos utilizados, así como el número de enfermedades coexistentes, incrementa el riesgo de problemas de salud que acaba con un ingreso hospitalario10.
Relación entre recursos utilizados y resultados obtenidos
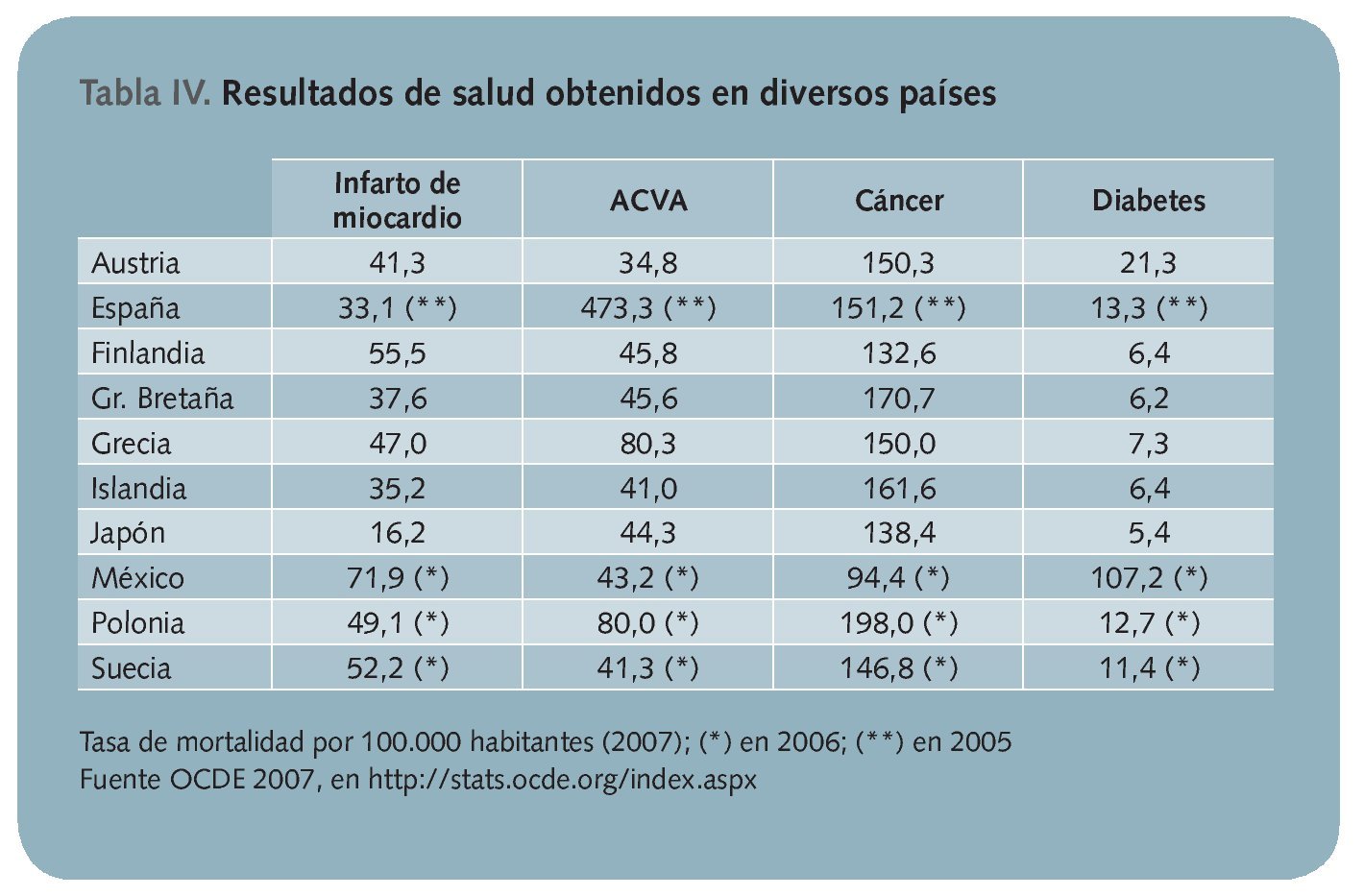
Todos los resultados de salud inadecuados expuestos generan importantes consecuencias negativas en el estado de salud de la población, lo que contribuye a deteriorar notablemente todos los resultados de salud11,c (tabla IV). Ello se puede observar especialmente en los individuos afectados de enfermedades crónicas, quienes no consiguen un elevado porcentaje de control de sus enfermedades. Así, según el estudio PRESCAP 200612 sobre hipertensión arterial en España, tan sólo el 41,4% tiene controlada su presión arterial. Más de la mitad de los hipertensos mantiene unas cifras por encima de las recomendadas, con el incremento de riesgo cardiovascular que ello conlleva.
Pero no sólo se deterioran los resultados de tipo clínico; los humanísticos o de calidad de vida presentan una notable reducción en una gran parte de enfermedades. En los pacientes con diabetes tipo 2, la medida de la calidad de vida relacionada con la saludd (CVRS) presenta valores reducidos en la función física (-11,6), dolor corporal (-11,9), percepción general de salud (-15,6) y vitalidad (-15,4) respecto de otros pacientes que no presentan esta condición13.
Finalmente, los problemas de salud conllevan un notable aumento de los resultados económicos. Así, en el manejo del paciente que presenta escasa movilidad, existe un incremento del riesgo de incidencia de úlceras de presión; en el caso de mayor gravedad, el coste por paciente asociado al manejo de este problema es de hasta 2.868 euros en atención primaria y 6.802 euros en el hospital14, de donde se deduce que esos costes serían eliminados por cada caso prevenido de úlcera de presión.
Parece obvio, a la vista de lo expuesto, que la adecuada utilización de los recursos sanitarios represente una inversión en salud y no un gasto. Es decir, la sociedad actual precisa y exige una gran cantidad de recursos que sirvan para el mantenimiento y restablecimiento de la salud. Pero, dado que esos recursos son limitados y escasos, mientras que las necesidades pueden ser ilimitadas, es necesario que se distribuyan de la manera más racional. Esa racionalidad pasa inexorablemente por su distribución eficiente, la cual se obtiene mediante la obtención del máximo beneficio a partir de unos recursos disponibles; es decir: la optimización de los resultados de salud mediante los medios existentes.
La farmacoeconomía es una disciplina relativamente nueva que analiza la eficiencia comparada de dos alternativas excluyentes, con el fin de optimizar la asignación de recursos. Estudia, por tanto, la relación que existe entre los recursos utilizados en una actividad concreta y los resultados que de ella se obtienen.
Teniendo en cuenta que una elevada proporción de los problemas de salud que se observan cotidianamente en nuestra sociedad podrían ser evitados mediante la implementación de intervenciones profesionales en el ámbito de la atención primaria15,16, en el que se halla la oficina de farmacia, se hace imperativa su evaluación17,18 con el fin de determinar aquellas intervenciones que conduzcan a los mejores resultados de salud a partir de los recursos con que la farmacia comunitaria puede contar.
¿A quién interesa la farmacoeconomía?
La farmacoeconomía, al abordar no sólo los aspectos económicos de los fármacos, sino también, y con un gran énfasis, los asociados con los resultados en salud, debe interesar a todos los agentes que se hallen directa o indirectamente relacionados con el manejo de la salud. El farmacéutico comunitario, habitualmente figura muy cercana al paciente y plenamente inmerso en el ámbito de la atención primaria, ha de tener conocimientos básicos de farmacoeconomía que le permitan comprender adecuadamente todos los estudios que, cada vez con mayor frecuencia, se publican sobre este tema. Además, el manejo de la metodología intrínseca de la farmacoeconomía le puede permitir evaluar de una forma científica las intervenciones profesionales que efectúa cotidianamente, con el fin de seleccionar y hacer hincapié en aquéllas que presenten un mayor mejoría de los resultados en salud: los de tipo clínico, que interesarán principalmente al médico; los de tipo psicológico o humanístico, que atraerán la atención del propio paciente, y los de tipo económico, en los que están especialmente interesadas las autoridades sanitarias.
Asimismo, la evaluación que se efectúe de las intervenciones de atención farmacéutica ofrecerá un resultado del valor añadido de su labor. Este valor supondría el principal argumento en la búsqueda de una forma de remuneración incremental a partir de los resultados obtenidos.
Ejemplo
El accidente cerebrovascular agudo (ACVA) es una condición que afecta ampliamente a la población en España: presenta una incidencia elevada (364 y 169 por 100.000 varones y mujeres, respectivamente19) y es una de las primeras causas de muerte y discapacidad grave.
Del análisis de los estudios epidemiológicos efectuados, puede deducirse que cada año ocurren unos 117.000 nuevos casos de ACVA en nuestro paíse. Las tasas de hospitalización por ACVA se han estimado en 253 y 149 casos por 100.000 habitantes, respectivamente en varones y mujeres, de modo que se estimaría aproximadamente en 88.000 el número de personas que han sobrevivido al episodio y en unas 29.000 las que han fallecido.
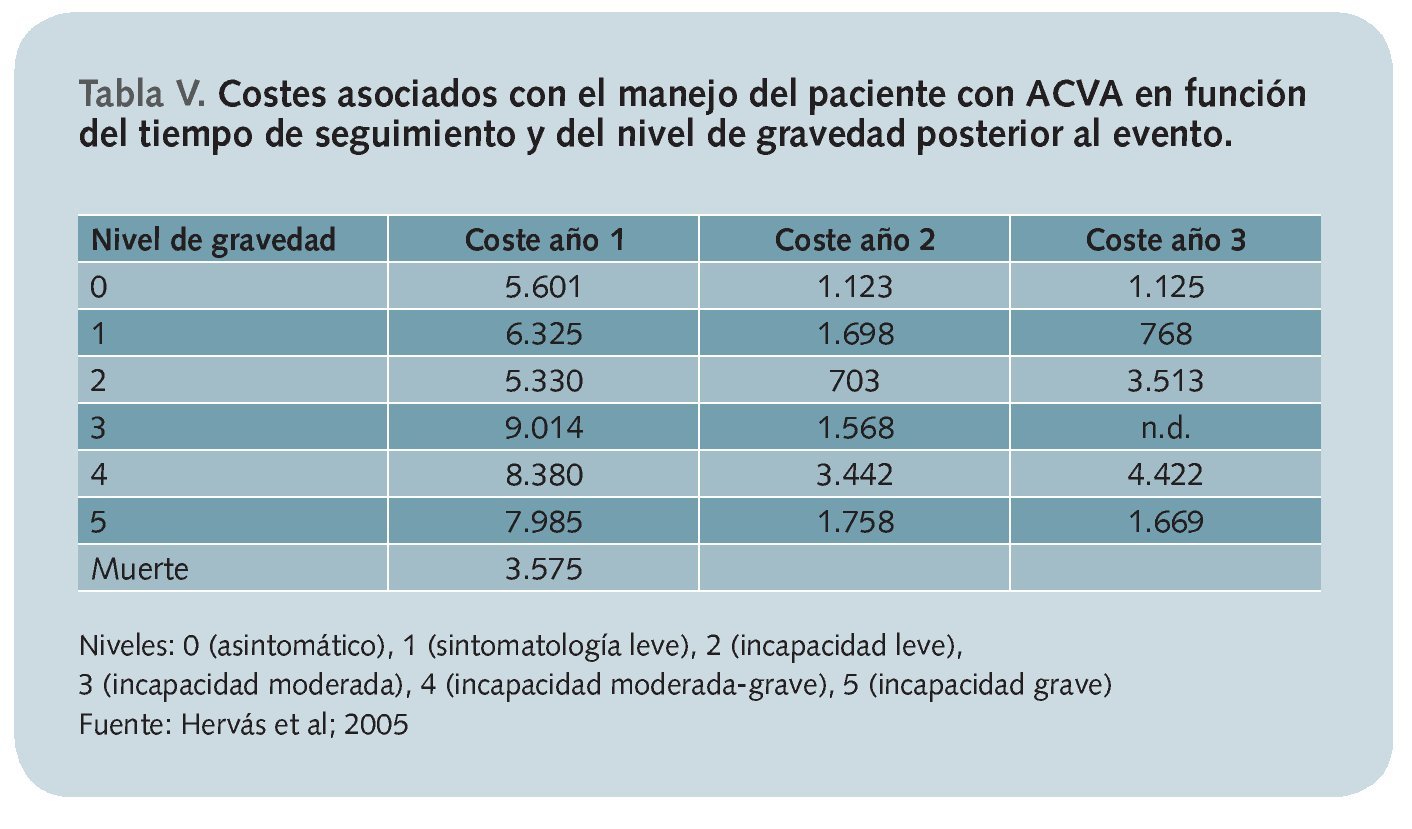
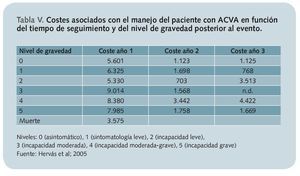
Una persona que presenta un ACVA presenta un muy elevado consumo de recursos, no sólo en el año en el que se produce el accidente, sino también en los años siguientes20 (tabla V).
A la vista de los datos reflejados en esta tabla, es fácil predecir que el ACVA implica un extraordinario coste. Tomando como coste sanitario medio el estimado por Beguiristain et al21, de 5.048 euros en el primer año y como coste social mediof, el de 10.319 euros anuales, y teniendo en cuenta el número de casos estimados, una primera aproximación al coste del ACVA en nuestro país se situaría en torno a los 908 millones de euros (444 de tipo sanitario directo en el primer año y otros 464 adicionales exclusivamente de tipo social durante el restog).
El factor de riesgo principal para la incidencia de ACVA es la hipertensión arterial, habiéndose estimado que hasta el 60% de estos eventos pueden ser atribuibles a este factor22. Asimismo, es conocido que la reducción de 4 mmHg en la PAD y de 9 mmHg de la PAS disminuye en un 28% el riesgo de incidencia23. Y sin embargo, se comentó previamente que el grado de control de la presión arterial alcanzaba sólo el 41,4% (estudio PRESCAP 2006).
De esta forma, la implementación de intervenciones farmacéuticas que tengan como objetivo la reducción de la presión arterial en pacientes hipertensos24 contribuirá a reducir la incidencia de nuevos casos de ACVA. Considerando sólo el coste medio de tipo sanitario directo de un evento (5.048 euros) y suponiendo que la intervención redujera tan sólo un 5% de los casos incidentes, dicha actuación habría contribuido a reducir el coste de la enfermedad en 22 millones de euros anualesh. Parece entonces que, a la vista de los datos, el farmacéutico comunitario debería estar interesado en adquirir unos conocimientos, siquiera básicos, de farmacoeconomía.
Notas
a La paridad de poder adquisitivo (Purchasing power parity o PPP) ajusta las diferencias existentes de precios entre los mismos productos o servicios en diferentes países.
b La reciente Encuesta de Salud 2009 indica que en las dos últimas semanas a la pregunta, el 53,31% de la población encuestada había consumido fármacos prescritos por un médico
c El resultado de salud es el efecto atribuible a una intervención, o a su ausencia, sobre un estado de salud previo (Badía X. La investigación de resultados en salud. Edimac, Barcelona, 2000). Los resultados de salud que nos interesan son los de tipo clínico (como nivel de presión arterial, de glucosa, curación microbiológica, supervivencia, etc.), humanístico o de calidad de vida (percepción subjetiva de bienestar) y económico (fármacos administrados, consultas médicas, ingresos hospitalarios, etc.)
d La CVRS estima la percepción que tiene el paciente ante un determinado problema de salud, independientemente de las características clínicas que éste presente.
e En 2005, último año de los datos referidos en el estudio epidemiológico, la población española era de 44,108 millones (21,781 de hombres y 22,328 millones de mujeres). Teniendo en cuenta las tasas de incidencia de ACVA, el número de nuevos casos sería de 117.000 personas aproximadamente, 79.000 hombres (364 x: 21.780.000 x: 100.000) y de 38.000 mujeres (169 x 22.328.000 : 100.000)
f El coste social incluye la ayuda que precisa el paciente dependiente debido al ACVA
g El estudio «Impacto sociosanitario de las enfermedades neurológicas en España»(http:// www.feeneurologia.com/html/index. php?option=com_content&view=article &id=45&Itemid=66) sitúa el coste de los 114.000 pacientes ingresados en 2005 por ACVA, en 1.526 millones de euros, a partir de un coste medio de 13.383 euros por paciente, estimado por Truelsen et al (Cost of stroke in Europe. Eur J Neurol 2005; 12 (suppl 1): 78-84), que calcularon en 2004 un coste global para España de 1.142 millones de euros para un total de 80.102 pacientes afectados dicho año.
h La incidencia se ha estimado en una primera aproximación en 88.000 nuevos casos; si se redujera el 5% de éstos, se habrían evitado 4.400 nuevos eventos. Si el coste medio sanitario de cada uno se redondea a los 5.000 euros, el valor económico de la intervención farmacéutica sería de 22 millones de euros al año. Si el conjunto de las 21.057 farmacias comunitarias hubieran participado en ello, cada una habría contribuido con un valor de algo más de mil euros.