Objetivos generales
Actulizar los conocimientos del farmacéutico sobre el manejo del paciente asmático desde la perspectiva de la optimización de los resultados del tratamiento prescrito por el médico: identificación de riesgos, problemas relacionados con la medicación, uso correcto de dispositivos de inhalación, pautas de prevención de crisis, etc.
Objetivos específicos
Al término de este curso, el farmacéutico participante debería:
• Disponer de un conocimiento adecuado del asma como entidad clínica.
• Poder asesorar al paciente que así lo requiera sobre las particularidades y/o el desarrollo de las principales pruebas que se emplan para lograr un diagnóstico.
• Poder realizar una dispensación informada de la medicación para el paciente asmático, que cubra aspectos importantes como las contraindicaciones, las interacciones o las precauciones.
• Saber cómo instruir al paciente sobre el uso adecuado de los medicamentos prescritos para garantizar su eficacia y seguridad.
• Tener unas pautas para realizar el control de la eficacia y la seguridad de los tratamientos.
• Poder llevar a cabo tareas de farmacovigilancia respecto a tratamientos antiasmáticos.
Metodología
El curso se articula en 6 temas, que se publican en farmacia profesional en 2012, también en su versión electrónica en www.dfarmacia.com. La inscripción es gratuita para suscriptores.
Evaluación
El período de autoevaluación (activación de cuestionarios electrónicos) se inicia el 10 de abril de 2012. Para realizar los test de autoevaluación de cada tema (10 preguntas con respuesta múltiple y una sola correcta para cada uno de los 5 temas) es necesario registrarse y acceder a www.dfarmacia.com. Para superar el curso es preciso responder correctamente al 80% del total de preguntas. El alumno recibirá la calificación de apto o no apto de forma automática, tras la realización del test correspondiente a cada tema. Al final del curso se dará acceso a las respuestas correctas y el alumno podrá descargarse el diploma.
Sumario
1. Asma. Introducción. Descripción. Epidemiología. Etiopatogénesis. Sintomatología. Pruebas diagnósticas. Clasificación. Medidas preventivas. Tratamiento.
2. Tratamiento farmacológico del asma (I): glucocortcoides inhalados.
3. Tratamiento farmacológico del asma (II): broncodilatadores adrenérgicos.
4. Otros datos relativos al seguimiento (y III). Retirada del medicamento. Olvido de tomas. Control de efectividad y seguridad.
5. Dispositivos para la administración de medicamentos por inhalación. Inhaladores presurizados. Cámaras de inhalación. Sistemas de inhalación de polvo seco. Nebulizadores.
6. Farmacovigilancia.
Inicio online de este curso: 10/04/2012 en www.dfarmacia.com
Tema 3
Tratamiento farmacológico del asma (II): broncodilatadores adrenérgicos
El presente curso hace hincapié especialmente en la labor del farmacéutico como asesor en el uso racional, seguro y eficaz de la farmacoterapia del asma. En esta entrega se abordan los broncodilatadores adrenérgicos, un grupo de medicamentos muy utilizado en la aproximación terapéutica a esta enfermedad.
PALOMA GÓMEZ LÓPEZ-TELLO Y LAURA PÉREZ RONCERO
Farmacéuticas. COF de Bizkaia.
Los fármacos agonistas adrenérgicos utilizados para el tratamiento del asma son aquellos que ejercen su acción de forma selectiva sobre los receptores β2 presentes en el músculo liso bronquial. Éstos receptores actúan mediante un sistema de segundo mensajero con adenil-ciclasa/AMPc para producir la relajación de la musculatura lisa de las vías aéreas y, por tanto, broncodilatación. Con ellos se consigue también una mejora del aclaramiento mucociliar, disminuyendo la permeabilidad vascular y modulando la liberación de mediadores de mastocitos y basófilos.
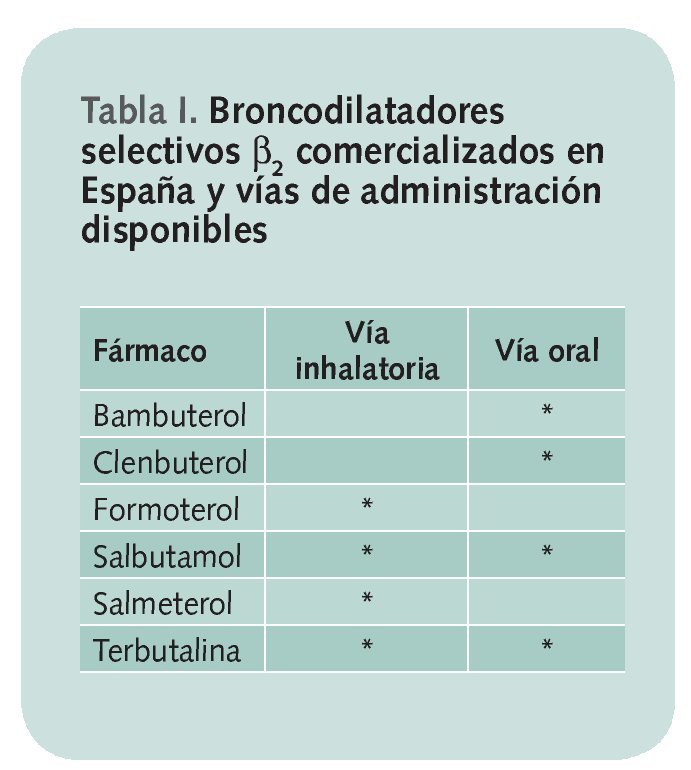
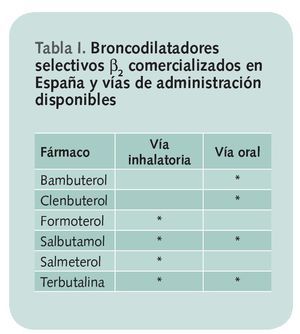
Los β2 agonistas deben utilizarse preferiblemente por vía inhalatoria porque así se asegura la llegada directa del medicamento a la vía aérea, lo que permite el uso de dosis mucho menores. Pueden ser administrados también por vía oral, pero ven disminuida su eficacia, se asocian a un mayor número de efectos adversos a nivel sistémico y tienen un inicio de acción más lento. A pesar de ello, existen situaciones en las que es precisa la utilización de esta vía de administración, como es el caso de niños y adultos que no son capaces de utilizar dispositivos de inhalación. Para éstas situaciones existen presentaciones en forma de jarabe y comprimidos. En la tabla I se recogen los broncodilatadores selectivos β2 comercializados en nuestro país y las vías de administración disponibles.
Los agonistas β2 se pueden dividir según su duración de acción en dos grandes grupos:
• De vida media corta. Se usan salbutamol y terbutalina. Empiezan a actuar en pocos minutos y su acción dura de 4 a 6 horas. Son de elección en crisis asmáticas, asma de esfuerzo, para realizar la prueba broncodilatadora y como broncodilatadores de «rescate».
• De vida media larga. Existen dos fármacos en el mercado, formoterol y salmeterol, que presentan un radical lipófilo que les permite mantenerse mucho tiempo en el tejido pulmonar. La acción broncodilatadora comienza más lentamente, aunque en algunos estudios formoterol parece mostrar un inicio de acción tan rápido como salbutamol y terbutalina. El efecto se mantiene durante 12 horas, lo que posibilita su administración dos veces al día. Por regla general, no se trata de medicamentos de acción rápida que puedan usarse en caso de ataque agudos, sino que se emplean junto a los corticoides inhalados, antes de doblar la dosis de estos últimos, en el caso de síntomas nocturnos y en prevención de asma de esfuerzo.
¿Que debe saber el farmacéutico?
¿Para quién es el medicamento?
• Embarazadas. Los agonistas betaadrenérgicos administrados por vía oral parenteral en mujeres embarazadas podrían dar lugar a relajación de la musculatura uterina e inhibición del parto por acción sobre receptores β2.
Estos efectos parecen poco probables en la administración por inhalación, aunque se recomienda tenerlo en cuenta durante el tercer trimestre del embarazo. La FDA los clasifica como categoría C, a excepción de terbutalina, a la que le asigna la categoría B, por lo que sería el fármaco de elección en estas situaciones.
• Madres lactantes. No existen estudios que certifiquen la compatibilidad de los agonistas betaadrenérgicos con la lactancia materna. Son fármacos que, debido a su vía de administración, alcanzan concentraciones plasmáticas en la madre prácticamente indetectables. Aun así, se desconocen las posibles consecuencias para el lactante, por lo que en las fichas técnicas se recomienda suspender la lactancia materna o evitar la administración de estos medicamentos salvo que los beneficios esperados para la madre sean mayores que los riegos que supone la toma del medicamento.
La Academia Americana de Pediatría únicamente considera el uso de terbutalina compatible con la lactancia, aunque se recomienda usarla con precaución y bajo supervisón médica.
• Niños. En general se permite el uso de agonistas betaadrenérgicos en niños asmáticos, utilizando la forma farmacéutica más adecuada en función de su edad. No se ha evaluado la seguridad y eficacia de formoterol en niños menores de 6 años ni de salmeterol en menores de 4 años, por lo que no se recomienda su utilización en estos rangos de edad.
Los agonistas betaadrenérgicos se utilizan en el tratamiento y la prevención del espasmo bronquial asociado a asma o inducido por alérgenos inhalados, aire, frío y/o ejercicio
¿Existe alguna contraindicación?
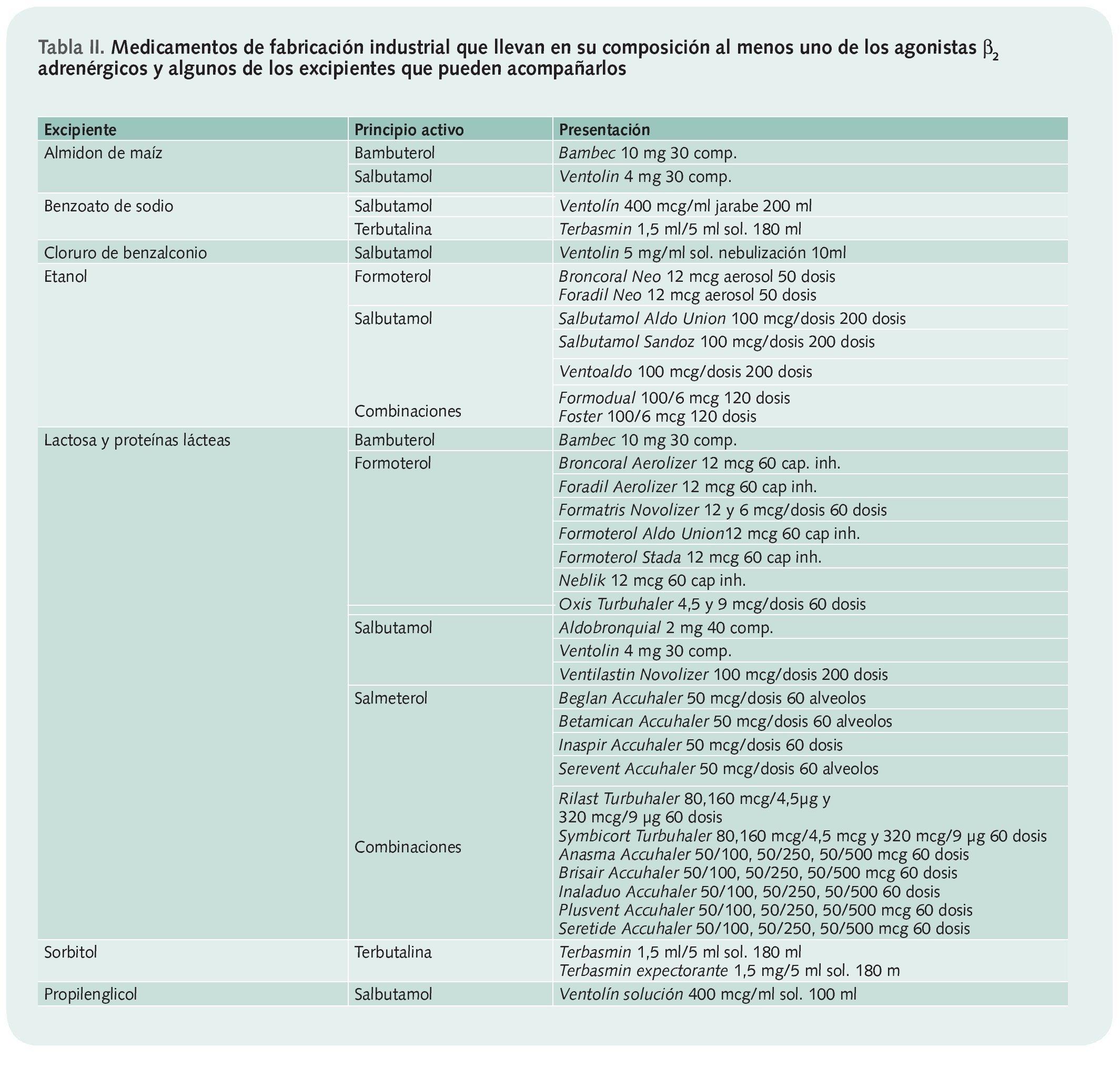
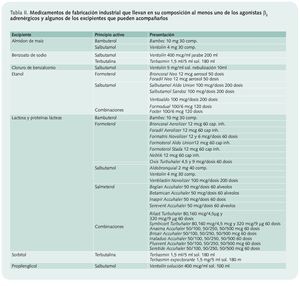
• ¿Es alérgico? Este tipo de medicamentos se debería usar con precaución en personas que tengan hipersensibilidad a los componentes del preparado o a alguno de sus excipientes. En la tabla II se recogen los medicamentos de fabricación industrial que llevan en su composición al menos uno de los agonistas β2 adrenérgicos y algunos de los excipientes que pueden acompañarlos.
• ¿Tiene otros problemas de salud? Los agonistas β2 adrenérgicos deben utilizarse con precaución en situaciones en las que haya presencia o antecedentes de: trastornos cardíacos graves (cardiopatía isquémica, arritmias cardíacas, descompensación cardíaca grave, estenosis aórtica subvalvular idiopática, cardiomiopatía obstructiva hipertrófica, prolongación del intervalo QT, hipertensión grave no tratada); hipertiroidismo asociado a una presencia de hormonas tiroideas en sangre (tirotoxicosis); diabetes, debido a que existe riesgo de aumento de niveles de glucosa sanguínea; asma aguda grave, ya que el uso de agonistas adrenérgicos en este tipo de casos puede dar lugar a una hipopotasemia que seria potenciada por el uso concomitante de xantinas, esteroides, diuréticos y la hipoxia en estos pacientes, y feocromocitoma, debido a que esta enfermedad cursa con hipertensión arterial y es tratada con fármacos betabloqueantes.
¿Toma otros medicamentos?
Los agonistas β2 adrenérgicos presentan intereacciones clínicamente relevantes con fármacos betabloqueantes como carteolol, nadolol, pindolol, propanolol, sotalol, timolol. Éstos pueden inhibir parcial o totalmente el efecto de los β2 agonistas, por lo que no deberían usarse de forma conjunta, ni siquiera en forma de colirios.
La administración concomitante de agonistas β2 y derivados xantínicos, esteroides y diuréticos puede potenciar los efectos adversos de los agonistas adrenérgicos, concretamente el efecto hipopotasémico que producen.
Fármacos tales como quinidina, disopiramida, procainamida, fenotiazinas, antihistamínicos y antidepresivos tricíclicos pueden estar asociados a una prolongación del intervalo QT del electrocardiograma y a un aumento del riesgo de arritmias ventriculares, por lo que no deberían utilizarse junto con agonistas adrenérgicos.
¿Qué debe saber el paciente?
¿Para qué sirven los agonistas betaadrenérgicos?
Los agonistas betaadrenérgicos se utilizan en el tratamiento y la prevención del espasmo bronquial asociado a asma o inducido por alérgenos inhalados, aire, frío y/o ejercicio. Estos medicamentos no curan el asma pero sirven para controlar los síntomas. Los de acción corta son de elección en el caso de crisis asmáticas, por lo que se emplean esporádicamente. Los de acción larga se emplean como tratamiento de base o preventivo y es importante respetar la pauta posológica establecida por el médico, aunque el paciente no tenga síntomas.
¿Cómo y cuándo debe tomarlos?
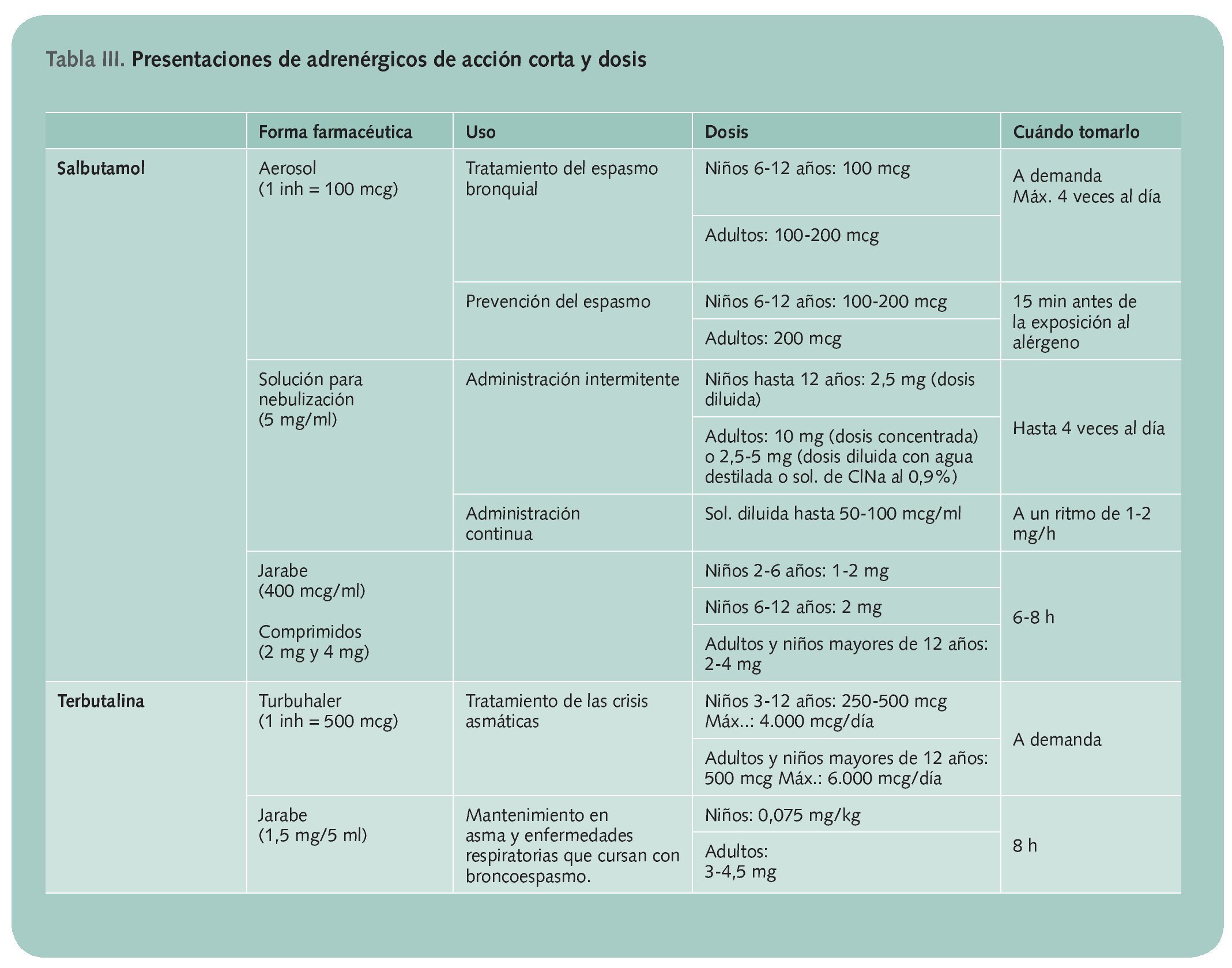
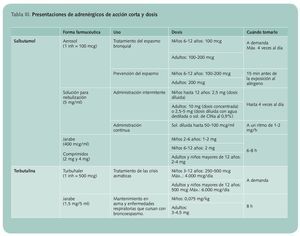
• Adrenérgicos de acción corta. Deben ser utilizados para tratar los síntomas asmáticos cuando éstos aparecen y para prevenirlos en aquellas circunstancias en las que el paciente sabe que se desencadenará una crisis, por ejemplo, antes del ejercicio o frente a una exposición alergénica inevitable. Actúan pasados unos 5 minutos tras su administración y su efecto dura 4-6 h. Se presentan en varias formas farmacéuticas: aerosol, polvo para inhalación en distintos dispositivos (Accuhaler, Turbuhaler o cápsulas para inhalación), solución para nebulización y jarabe o comprimidos para administración por vía oral. En la tabla III se reflejan las distintas presentaciones y las dosis a emplear en cada uno de los casos.
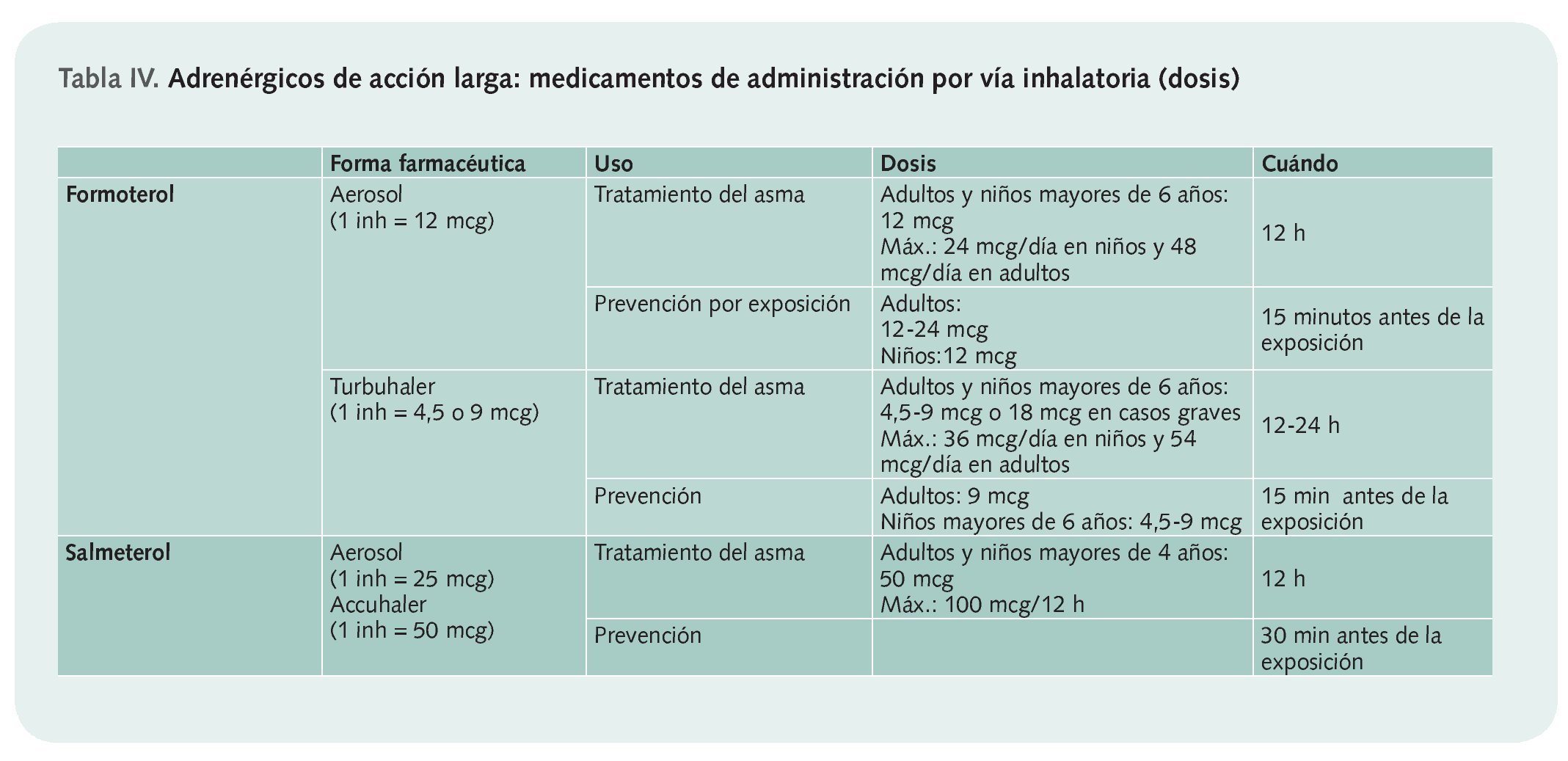
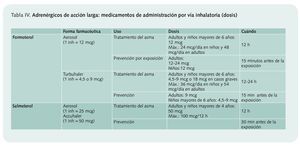
• Adrenérgicos de acción larga. Proporcionan una broncodilatación de larga duración (12 h), por lo que son adecuados para el tratamiento regular a largo plazo del proceso asmático y para controlar los síntomas nocturnos. Por su lento comienzo de acción (10 o 20 min) no deben usarse para aliviar los síntomas asmáticos agudos. Se presentan únicamente para administración por vía inhalatoria y la tabla IV refleja las dosis utilizadas en cada uno de los casos.
Otros aspectos a tener en cuenta
Reacciones adversas
Los efectos adversos suelen ser una prolongación de la propia actividad farmacológica. La frecuencia e intensidad de dichas reacciones dependen de la dosis y la vía de administración. Así, por vía inhalatoria son menos frecuentes.
Efectos como la hiperglucemia, la hipopotasemia y el broncoespasmo paradójico son comunes a todos los agonistas betaadrenérgicos, mientras que otro tipo de reacciones predominan más en algunos de estos fármacos. Así, los broncodilatadores selectivos hacia receptores β2 tienen menos efectos secundarios cardíacos que los no selectivos, diferencia que se hace notar sobre todo en la administración en aerosol. Por vía sistémica, los efectos sobre el corazón (especialmente taquicardia) son significativos en los dos grupos, aunque siempre mayores en los no selectivos. Algunas de las reacciones adversas que se presentan en este tipo de medicamentos aparecen en la tabla V.
El tratamiento del asma normalmente debe seguir una pauta escalonada, en la que la respuesta del paciente debe controlarse clínicamente y mediante pruebas de función pulmonar
Otros datos relativos al seguimiento
El tratamiento del asma normalmente debe seguir una pauta escalonada, donde la respuesta del paciente debe controlarse clínicamente y mediante pruebas de función pulmonar. La utilización creciente de agonistas β2 de corta duración (salbutamol, terbutalina) para controlar los síntomas, indica un empeoramiento en el control del asma que debería ser valorado de nuevo. Es muy importante que los pacientes estén avisados de que si el grado de alivio sintomático o la duración del efecto se reducen, no deben aumentar la dosis o la frecuencia de administración, sino que deben consultar al médico para que valore de nuevo la terapia del paciente.
El farmacéutico desempeña una labor importante en este punto, puesto que en muchas ocasiones los fracasos en el tratamiento son debidos a incumplimientos por parte del paciente o por falta de conocimientos básicos en el uso de los dispositivos de inhalación como, por ejemplo, no coordinar la presión del pulsador con la fase de aspiración pulmonar. En el mercado hay espaciadores o extensores que se pueden adaptar al aerosol y que pueden ser de utilidad en los casos donde hay dificultad de coordinar la respiración con la administración, como, por ejemplo, en niños menores de tres años y personas en edad avanzada. Teniendo en cuenta esto, deberíamos asegurarnos de que el paciente o sus cuidadores tienen claras las pautas posológicas y que dominan la técnica de administración antes de llevar a cabo una derivación al médico.
Los broncodilatadores de acción larga (formoterol, salmeterol) no se deberían utilizar como tratamiento inicial del asma ni en caso de ataque agudo. Tampoco deberían ser usados como monoterapia en pacientes con asma grave o inestable ya que su uso continuado puede empeorar los síntomas de la enfermedad. En estos casos es más adecuada una terapia combinada con glucocorticoides inhalados.
Los agonistas β2 pueden producir hiperglucemia e hipopotasemia potencialmente grave, por lo que se recomienda el control de los niveles plasmáticos de glucosa, principalmente en pacientes diabéticos y de potasio en sangre durante el tratamiento con estos medicamentos.
En caso de llevar a cabo una dispensación de β2 adrenérgicos a una persona que participe en competiciones deportivas puede resultarnos de utilidad saber que éste tipo de medicamentos pueden producir resultado positivo en controles de dopaje.
También debemos diferenciar los posibles efectos adversos de estos medicamentos de una posible falta de eficacia. En este caso, la aparición de nerviosismo y problemas para dormir podría deberse al uso de los adrenérgicos, pero por el contrario, si el paciente presenta ahogos nocturnos y se despierta con dicha sensación, habría que derivarlo al médico puesto que podría deberse a una infradosificación.
Bibliografía general
Abaurre R, Arrebola C, Romero J. Dispensación de medicamentos antiasmáticos. Aula de la Farmacia. 2009;65:6-30.
Beers MH, Porter RS, Jones TV, Kaplan JL, Berkwits M, eds. El Manual Merck. Madrid: Elsevier; 2004.
Briggs GG, Freeman RK, Yaffe SJ. Drugs in Pregnancy and Lactation 6th ed. St. Louis: Facts and Comparisons; 2007.
CGCOF. Catálogo de Medicamentos 2011. Madrid: Consejo General de Colegios Oficiales de Farmacéuticos; 2011.
Fichas técnicas de los medicamentos agonistas adrenérgicos. Disponibles en URL: https://sinaem4.agemed.es/consaem/fichasTecnicas.do?metodo=detalleForm&version=new.
Global Initiative for asthma. Global strategy for asthma Management and prevention 2010 Update. Disponible en http://www.ginasthma.org/pdf/GINA_Report_2010.pdf
Hansten PD, Horn JR. Drug Interactions. Analysis and management. Philadelphia: Lea & Febiger; 2008.
Osakidetza. Guía de práctica clínica sobre asma. Bilbao: Osakidetza; 2005. Disponible en: http://www.respirar.org/pdf/gpcpv.pdf
Tarrazo J.A. Asma. El farmacéutico. 2008;403:36- 44.
Tatro DS, ed. Drug Interaction Facts. St Louis: Facts and Comparisons; 2008.