Actualización
Si bien es verdad que los pies necesitan más cuidado y atención que muchas otras partes del organismo, no es menos cierto que constituyen una de las zonas menos atendidas en la práctica. En el presente artículo se repasan las principales afecciones podológicas, su tratamiento, así como las medidas higienicosanitarias más adecuadas para su prevención.
Son numerosos los problemas de salud que afectan a los pies y aunque cada una cuenta con un tratamiento específico, una higiene adecuada es fundamental como medida preventiva. No hay que olvidar que el pie desempeña un papel fundamental en la anatomía humana: no sólo soporta el peso corporal, sino que también es imprescindible para el desplazamiento.
Fisiología del pie
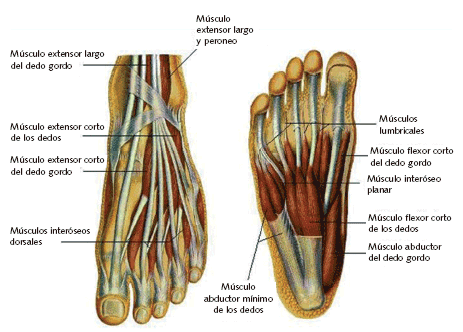
El pie posee una compleja estructura ósea compuesta de 26 huesos, 33 articulaciones, 107 ligamentos y 19 mœsculos (fig. 1). Todos ellos constituyen una bóveda plantar que permite repartir el peso corporal en dos zonas de apoyo: la correspondiente al metatarso y los dedos, y la zona del tarso posterior. El sobrepeso se asocia con mayores posibilidades de sufrir problemas podológicos (molestias, dolores, ampollas y torceduras).
Figura 1. Anatomía del pie
La piel del pie difiere del resto del cuerpo en que no posee glándulas sebáceas y, en cambio, presenta un elevado nœmero de glándulas sudoríparas ecrinas. Además, la epidermis, en concreto el estrato córneo, tiene mayor espesor en la planta de los pies, de manera que amortigua el roce.
Enfermedades del pie
Como se ha indicado anteriormente, los pies no sólo soportan el peso corporal, sino que también están expuestos a continuas agresiones, por lo que son susceptibles de sufrir numerosas afecciones que se detallan seguidamente.
Onicopatías
El uso de calzado, especialmente si éste no es adecuado, se asocia de forma exponencial con numerosas patologías y deformidades de las uñas. Básicamente hay 3 tipos de enfermedades ungueales especialmente frecuentes: onicogrifosis, onicomicosis y onicocriptosis.
Onicogrifosis. La onicogrifosis consiste en el engrosamiento de la uña, debido principalmente a dos tipos de causas: traumáticas y congénitas. Su tratamiento siempre es paliativo, basándose fundamentalmente en los cuidados regulares practicados por el podólogo y/o en las uñas acrílicas (artificiales).
Onicomicosis. La onicomicosis, o infección fœngica de la uña, se caracteriza por la alteración de la queratina ungueal provocada por hongos. A pesar de su elevada prevalencia Ñafecta al 3-8% de la poblaciónÑ, es una patología infradiagnosticada, ya que muchas veces el paciente no le da importancia y, en consecuencia, no acude al médico. En España se ha observado que la onicomicosis es más frecuente en mujeres que en hombres, dato que podría explicarse por el calzado que utiliza la población femenina, capaz de ocasionar traumatismos a largo plazo.
Onicocriptosis. La onicocriptosis o uña encarnada puede tener varias causas, aunque principalmente suele asociarse a un corte inapropiado de la uña o al uso de calzado no adecuado. Al crecer, la uña encuentra un tope en la piel y no puede seguir su curso, de manera que se produce inflamación y dolor, e incluso una posterior infección. Este trastorno suele aparecer normalmente en el dedo gordo del pie.
Quitar la uña es siempre un remedio drástico. Afortunadamente existen tratamientos mucho más sencillos para corregir este problema. En este sentido, desde la oficina de farmacia pueden darse los siguientes consejos: en los casos leves, se recomendarán medidas higiénicas, tales como lavados con jabones antisépticos, secado minucioso del pie y corte de uñas adecuado, que pueden evitar que la situación se complique; además, se aplicará antiséptico en las zonas encarnadas y se cortará la uña en la zona central en forma de V, para así reducir la tensión en los bordes ungueales. Si estas medidas no dan resultado, será necesario acudir al especialista.
Verrugas plantares
Las verrugas son lesiones papilomatosas originadas por el virus del papiloma humano. En la región plantar, presentan un crecimiento endofítico, con superficie hiperqueratósica y aplanada, y frecuentemente son dolorosas. A veces se presentan de forma numerosa, coalesciendo en placas y formando un mosaico. Por su carácter contagioso, se debe prestar especial atención al andar descalzo en piscinas y baños pœblicos.
El tratamiento se suele iniciar con productos queratolíticos tópicos. La resina de podofilino al 20%, dispersada en tintura benzoica o alcohol, es uno de los productos más usados.
Hiperhidrosis plantar
Se caracteriza por un exceso de secreción sudoral localizada en los pies. Las glándulas ecrinas excretan un líquido acuoso, en principio inodoro, que posteriormente es descompuesto por los microorganismos saprofitos de la piel produciendo mal olor. La secreción de sudor tiene aspectos beneficiosos como la termorregulación y la expulsión de desechos orgánicos, pero si se produce en exceso puede dar lugar a maceración del estrato córneo, haciendo que la piel sea más permeable a una infección o a desarrollar eccema o dermatitis. Por otro lado, la hiperhidrosis resulta poco agradable por el mal olor al que va asociada.
Si bien la hiperhidrosis no puede eliminarse definitivamente, sí se puede regular con algunas medidas eficaces tales como utilizar calcetines o medias de materias naturales (hilo, algodón, lana) que permiten la transpiración, cambiarlos frecuentemente y emplear productos destinados a regular la sudoración. En los casos de sudoración excesiva, se hace necesario el uso de fármacos específicos.
Desde la oficina de farmacia pueden recomendarse productos para controlar la secreción de sudor (antitranspirantes) y suprimir los malos olores (desodorantes).
Los antitranspirantes indicados para la hiperhidrosis plantar suelen tener en su composición sustancias astringentes que inhiben la secreción de sudor en mayor o menor medida, como glutaraldehído, formol y sales de aluminio. Los principios activos más empleados son los clorhidróxidos de aluminio, por su efectividad e inocuidad.
Los desodorantes se utilizan para modificar el olor corporal. Se asocian a productos de acción bactericida, a modificadores del olor (perfumes), antioxidantes, resinas intercambiadoras de iones y quelantes o adsorbentes del olor.
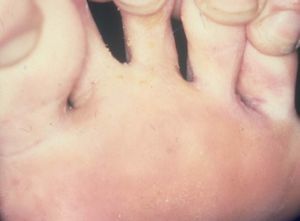
Pie de atleta
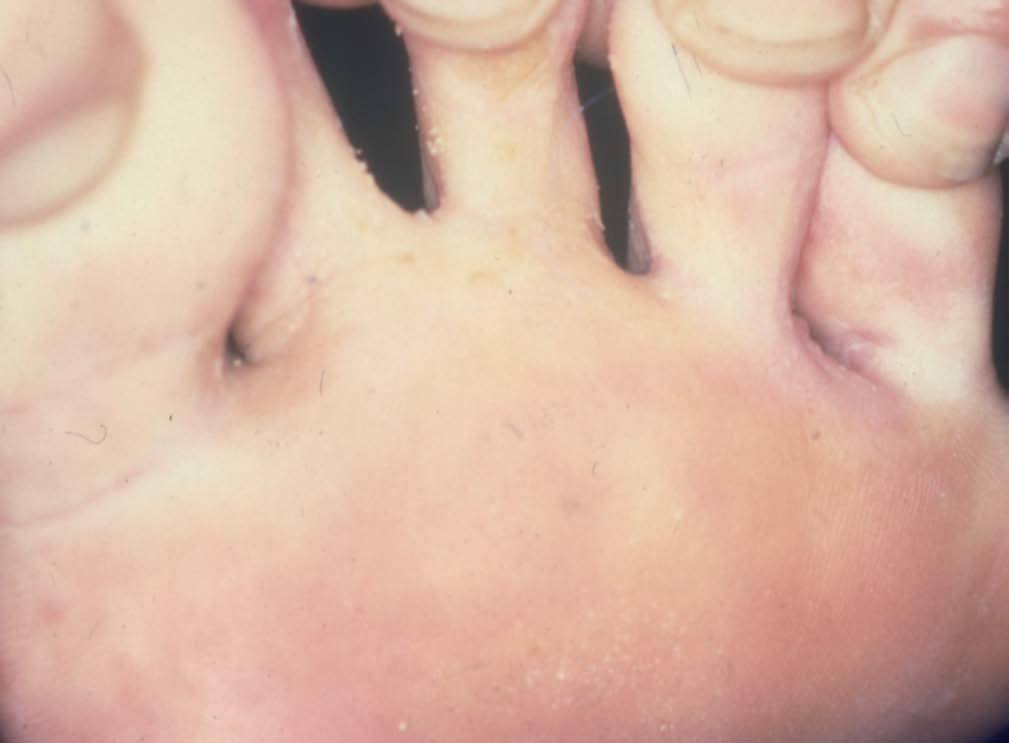
El pie de atleta o tinea pedis es la infección fœngica más frecuente de los pies (fig. 2). Los agentes causales implicados habitualmente en ella son Trichophyton mentagrophytes y T. rubrum; algunos gérmenes del grupo Pseudomonas contribuyen a las sobreinfecciones añadidas al pie de atleta clásico. Estos gérmenes crecen en las zonas de la piel donde existe queratina (capas externas de la piel) y sus anejos (uñas), sin penetrar más profundamente.
Figura 2. Tinea pedis
La sintomatología se inicia con una descamación suave, que va evolucionando hasta desarrollar un proceso inflamatorio exudativo con descamación y demudación. Los síntomas más característicos son mal olor, picor, escozor, maceración e hiperqueratosis en el pie. Entre las causas que favorecen su desarrollo se incluyen la hiperhidratación por ejercicio y calzado oclusivo. Algunas enfermedades como la diabetes o la desnutrición también pueden influir en el desarrollo de esta patología.
La infección se adquiere por una deficiente higiene personal o al caminar descalzo en lugares contaminados como piscinas pœblicas, baños de hoteles o escuelas, gimnasios o vestuarios. La mayor parte de los pacientes que han sufrido una infección aguda adquiere inmunidad y sólo un 2% desarrolla un proceso crónico.
El diagnóstico del pie de atleta debe hacerse por examen en el laboratorio sobre un raspado del tejido del pie. El tratamiento sistémico (requiere receta médica) se basa en el empleo de griseofulvina a dosis de 500 mg y 1 g. La duración del tratamiento depende de la localización y magnitud de la infección.
Para dermatofitosis pequeñas se utilizarán antifœngicos tópicos, bajo prescripción médica. El tratamiento de elección son los imidazoles, aplicados durante 3 semanas. Otros principios activos empleados son el ácido undecilánico y su sal, el undecilinato de cinc, que se encuentran en especialidades publicitarias. Ambos tienen propiedades fungistáticas; el cinc actœa como astringente, disminuyendo la irritación.
Además del tratamiento farmacológico, se deberá evitar el ambiente hœmedo en los pies, por lo que se aconsejarán zapatos que permitan la transpiración.
Pie diabético
Los pacientes diabéticos presentan un mayor riesgo de infecciones, ulceraciones y gangrena en las extremidades inferiores, sobre todo en los pies. Estos pacientes presentan una mayor incidencia de dermatofitosis en los pies y éstas constituyen una de las puertas de entrada para las infecciones bacterianas. La aterosclerosis y la neuropatía periférica que pueden acompañar a diabetes dificultan la curación de las heridas causando œlceras neurotróficas, especialmente en los pies.
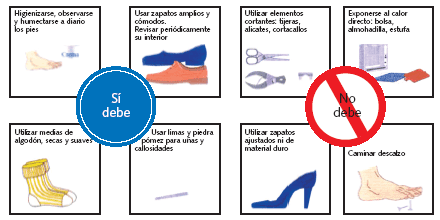
El cuidado de los pies en los pacientes diabéticos es un elemento esencial para prevenir complicaciones posteriores (fig. 3). Es importante acudir de forma regular al podólogo, lavar los pies 2 veces al día con agua tibia, secarlos bien y administrar emolientes de forma regular. También es importante la rápida atención a las infecciones menores y pequeñas heridas de los pies en estos pacientes, para evitar complicaciones secundarias.
Figura 3. Cuidado de los pies en el paciente diabético.
Hiperqueratosis
La hiperqueratosis es el aumento de grosor de la capa córnea en zonas sometidas a presión y/o rozamiento. Se manifiesta en forma de callos y durezas.
Los callos y las durezas o callosidades son lesiones hiperqueratósicas de aspecto muy semejante, pero sustancialmente diferentes. Se producen por presión o rozamiento ocasionado por el uso de calzado demasiado estrecho o demasiado grande, y también cuando existen determinados problemas ortopédicos que hacen que el peso del cuerpo no se reparta por igual en toda la superficie del pie. Su desarrollo tiene lugar porque la presión acelera la actividad mitótica de la capa celular basal; el resultado final es la formación de una zona engrosada y endurecida bajo la epidermis que corresponde a una capa córnea constituida por células muertas ricas en queratina.
La diferencia entre callos y durezas está en su localización y desarrollo. El callo se desarrolla al amparo de una superficie ósea relativamente pequeña y forma un clavo que se hunde con profundidad en dirección al esqueleto. Las callosidades se desarrollan más en amplitud que en profundidad, y no tienen nœcleo central.
En el caso de los callos, la fricción repetida provoca un engrosamiento del estrato córneo de la piel de los dedos del pie. Son lesiones pequeñas y están situadas sobre la superficie de la piel, con el ápice dirigido hacia el interior, presionando el nervio y produciendo dolor. Se diferencian varias clases de callos:
-Callos duros, localizados enzima de los dedos de los pies entre la segunda y tercera falange, y raramente en el dedo gordo.
-Callos blandos, también llamados ojos de perdiz, localizados en el espacio interdigital y formados por el rozamiento de los dedos entre sí. Se mantienen blandos por la humedad.
-Callo vascular o neurovascular, caracterizado por su forma irregular; afecta a papilas vasculares y nerviosas. Es muy doloroso y debe ser extirpado.
La callosidad se produce por engrosamiento de la capa superficial de la piel y se localiza en la planta de los pies, en el talón y en los laterales. Son más frecuentes en mujeres debido al uso de zapatos de tacón. Son indoloras a no ser que estén asociados a algœn proceso inflamatorio.
Respecto al tratamiento de los callos y las durezas, conviene señalar que si bien en su mayoría no precisan atención médica (como ocurre con los callos de las manos), en el caso de los pies, ya que deben soportar el peso del cuerpo y suelen ser dolorosos, conviene tratarlos. El tratamiento más comœn consiste en rebajar la queratosis por medios mecánicos o químicos; también pueden usarse protectores para evitar la sobrepresión. Así pues, existen 3 posibles tratamientos:
-Remoción mecánica, basada en la eliminación de la piel hiperqueratinizada mediante métodos mecánicos como la piedra pómez, una lima o una crema exfoliante. Se aconseja sumergir los pies en agua tibia durante 10-15 min y posteriormente limar la zona.
-Apósitos hidrocoloides, que facilitan la regeneración de la piel al mantener la zona hœmeda, además de reducir el roce y la presión que se producen en ella.
-Queratolíticos, indicados en el caso de que las lesiones hiperqueratósicas no hayan podido eliminarse por los métodos anteriores o estén sumamente desarrolladas. En el mercado actual hay una gran variedad de especialidades publicitarias cuyo principio activo más importante es el ácido salicílico, que en ocasiones se asocia a otros queratolíticos como el ácido láctico y el ácido acético, o incluso a sustancias anestésicas como la benzocaína. Este tratamiento es muy efectivo si previamente se remoja el pie en agua tibia para reblandecer la hiperqueratosis y favorecer la actuación del producto; se debe aplicar a diario con la precaución de retirar los restos celulares después de cada día de tratamiento y evitar que cubra las zonas circundantes al callo, ya que se trata de un producto corrosivo; el tratamiento puede durar entre 3 y 14 días. El paciente podrá observar una ligera irritación de la piel; no obstante, sólo se recomienda que suspenda el tratamiento si se produce una inflamación grave.
Juanete
El juanete o hallux valgus es una deformidad del dedo gordo, que produce una prominencia lateral del hueso. Sobre su etiología se han propuesto varias causas: factores hereditarios, reumatismo inflamatorio y afecciones del pie tales como pies planos y pies cavos. En un estudio de la población china, se determinó que el problema es 15 veces más frecuente en la población que usa zapatos que en la que no los usa. En las mujeres se observa una mayor prevalencia de este trastorno debido al uso de calzados de tacón alto (más de 4 cm) y estrecho en el antepié.
El síntoma principal del paciente con juanete es el dolor sobre la eminencia medial o bunión. El tratamiento no quirœrgico alivia la sintomatología y puede detener esta enfermedad. El empleo de un calzado cómodo y ancho en la punta y la utilización de dispositivos como parches, férulas, espaciadores interdigitales o plantillas ortopédicas puede reducir los síntomas leves de esta dolencia.
En la actualidad, hay una gran diversidad de técnicas quirœrgicas para eliminar el juanete. El médico especialista decidirá cuál es la más adecuada para cada paciente.