Identificar, clasificar y cuantificar la frecuencia de los resultados clínicos negativos asociados al uso de medicamentos (RNM) como motivo de ingreso hospitalario desde el servicio de urgencias (SU). Determinar el carácter prevenible de los RNM, identificar factores que predisponen al ingreso por RNM, determinar los costes asociados y conocer qué medicamentos se ven implicados con mayor frecuencia.
MétodoEstudio transversal, prospectivo y observacional en pacientes que ingresaban desde el SU. Se aplicó el método Dáder para la detección de RNM. Los RNM se clasificaron según el Tercer Consenso de Granada, la evitabilidad se determinó aplicando el algoritmo de Schumock y Thornton, modificado por Otero et al y la gravedad según Schneider. Para el estudio económico se consideraron los costes directos generados durante el ingreso. Se analizó la asociación entre los RNM y edad, sexo, insuficiencia renal y hepática, y consumo de medicamentos. Se utilizó la regresión logística múltiple para identificar los factores de riesgo.
ResultadosEl 19,4% de los ingresos fueron consecuencia directa de RNM, siendo evitables el 65%. El grupo de terapia antineoplásica e inmunosupresores causó el 38% de los RNM. El 20,4% de los ingresos requirieron traslado a la UCI o provocaron daño permanente. Se encontró una asociación estadísticamente significativa entre los RNM y los pacientes en tratamiento con terapia hormonal, fármacos de «alto riesgo» o ingresados en el servicio de endocrinología. El gasto ocasionado por los RNM fue de 237.377 €.
ConclusionesLos ingresos por RNM son un problema de elevada prevalencia, y la mayoría son evitables.
To identify, classify and quantify the frequency of negative clinical adverse drug reactions (ADR) resulting in hospital admission from the emergency department (ED). To determine ADR preventability, identify ADR-related admission factors, calculate related costs and recognise which drugs are the most often involved.
MethodCross-sectional, prospective and observational study of patients that were admitted to hospital from the ED. We used the Dader method to detect ADR. We classified ADR in accordance with the Tercer Consenso de Granada (third Granada consensus), and calculated ADR preventability using the Schumock and Thornton scales (modified by Otero et al), and ADR severity according to Schneider. We considered the direct costs generated during the hospital stay for the economic study. We analysed the correlation between ADR and age, sex, kidney and liver failure, and drug use. We used multiple logistic regression analysis to identify risk factors.
Results19.4% of admissions were the direct consequence of ADR, 65% of which were preventable. Antineoplastic therapy and immunosupressants caused 38% of ADR. 20.4% of admissions had to be transferred to the intensive care unit (ICU) or caused permanent damage. We found statistical significance between ADR and patients undergoing hormonal therapy, ‘high risk’ drugs and those admitted to the endocrinology department. The ADR-associated cost was €237,377.
ConclusionsADR-related admission is a problem with a high prevalence, and most cases are preventable.
Los resultados clínicos negativos asociados al uso de medicamentos (RNM) son eventos que pueden afectar a la salud de las personas que consumen fármacos con fines terapéuticos, diagnósticos o profilácticos1. Un RNM o una combinación de ellos pueden provocar un fracaso terapéutico o incluso desencadenar nuevos problemas médicos, que pueden ser tan negativos como la propia enfermedad tratada2.
Esta morbilidad asociada a la farmacoterapia constituye un grave problema de salud pública, que ocasiona una importante demanda asistencial y genera un importante coste sanitario, constituyendo una de las primeras causas de muerte en los países desarrollados3.
Según datos de diversos autores, la frecuencia de aparición de los efectos adversos derivados de la utilización de fármacos se encuentra entre el 2,6 y 50%4–6. Santamaría-Pablos et al ponen de manifiesto que el 16,6% de los ingresos hospitalarios son causados principalmente por un RNM7.
En lo que respecta a la mortalidad, un estudio realizado en EE.UU. posicionó a la iatrogenia derivada del uso de medicamentos entre la cuarta y sexta causa de muerte hospitalaria8, estimándose que entre 43.000 y 98.000 pacientes mueren al año como resultado de un problema de medicación9.
Por otra parte, los resultados negativos asociados a la farmacoterapia producen un elevado coste de recursos sanitarios y sociales, condicionan no sólo el aumento de la estancia hospitalaria, sino también de los costes asociados10,11. En el ámbito hospitalario Bates et al10 y Classen et al11 calcularon que el coste directo asociado a los RNM en hospitales de EE.UU. oscila entre 1.600 millones y 4.000 millones de dólares por año.
Los datos publicados en la bibliografía coinciden en que los RNM en la mayoría de los casos podrían evitarse. Se estima que hasta un 80%12,13 de los RNM son evitables o prevenibles por lo que un mayor conocimiento de los mismos y los factores que predisponen a su aparición, favorecería su detección precoz y como consecuencia, se disminuirían los problemas de salud de los pacientes, mejorando su calidad de vida14.
Generalmente los resultados sobre RNM de los distintos estudios son difíciles de extrapolar a la población general, debido a que se hacen en un ámbito muy concreto, con un número no muy grande de pacientes. Por el contrario, los servicios de urgencias (SU) de hospitales, permiten estudiar un número elevado de pacientes, y lo que es más importante, consiguen un acercamiento efectivo a lo que puede estar ocurriendo en la población general, constituyendo un punto clave en la identificación y prevención de la iatrogenia producida por medicamentos15,16.
Aunque se han realizado estudios que analizan los efectos adversos asociados a los medicamentos en pacientes que acuden al SU5,13,17,18, no existen muchas investigaciones dirigidas a evaluar los RNM que motivan ingreso hospitalario, lo que es de gran utilidad para detectar los incidentes de mayor gravedad que ocurren en el medio ambulatorio, en el cual se consumen más del 90% de los medicamentos.
El objetivo principal del estudio es el de identificar, clasificar y cuantificar la frecuencia de los resultados clínicos negativos asociados al uso de medicamentos como motivo del ingreso hospitalario desde el SU.
Como objetivos secundarios se planteó determinar el carácter prevenible de los RNM, identificar los factores que predisponen al ingreso hospitalario por RNM, determinar los costes asociados a dichos ingresos y conocer qué tipo de medicamentos se ven implicados con mayor frecuencia.
MétodoEstudio transversal, prospectivo y observacional de 12 meses de duración.
La población diana del estudio fueron todos los ingresos efectuados desde el SU a cualquier servicio médico del hospital.
Los criterios de inclusión fueron: pacientes ingresados desde el SU a cualquier servicio médico del hospital, así como los pacientes que se encontraban en el SU pendientes de ingreso hospitalario, tanto de la unidad de observación como del área de tratamientos.
Se excluyeron todos aquellos pacientes que no dieron su consentimiento informado de participación en el estudio, pacientes que ingresaron a cargo de algún servicio quirúrgico y pacientes en los que debido a su estado físico o mental no era posible recabar la información necesaria para la realización del estudio.
Para calcular el tamaño muestral se realizó un estudio piloto, que permitió estimar la frecuencia de ingresos por RNM en nuestro medio. Teniendo en cuenta los resultados del estudio piloto donde la frecuencia de RNM fue del 20% y considerando un nivel de confianza del 95% y un error del 5%, se calculó que la población de estudio necesaria para alcanzar los objetivos del estudio era de 246 pacientes, cifra que ascendió a 258 al considerar un índice de pérdidas del 5%.
La asignación de pacientes se realizó los días laborables, mediante selección aleatoria diaria entre todos los pacientes pendientes de ingreso hospitalario. El farmacéutico introducía a todos los pacientes que cumplían con los criterios de inclusión, en una hoja de datos de Excel. La asignación aleatoria se realizaba mediante la función matemática «aleatorio» del programa Excel. En el caso de que alguno de los pacientes seleccionados no cumpliera con los criterios de inclusión del estudio, se seleccionaba al paciente que se correspondía con el siguiente número de la lista de asignación aleatoria. Los pacientes que permanecieron varios días en urgencias solo eran incluidos una vez en la selección.
Para la detección de RNM como motivo de ingreso hospitalario, se aplicó la Metodología de Seguimiento Farmacoterapéutico establecida por el Programa Dáder en su correspondiente adaptación para el ámbito hospitalario19.
Con el fin de recabar información, se realizó una entrevista personal a todos los pacientes, antes de que trascurrieran 48h desde su ingreso en el SU. En la entrevista se utilizó un cuestionario basado en la metodología Dáder19,20.
Para complementar la información obtenida durante la entrevista, se realizó una revisión sistematizada de los registros de los resultados de las pruebas diagnósticas, datos analíticos e informe médico de urgencias, con el fin de recabar la mayor información posible sobre la historia clínica y farmacoterapéutica.
Se siguió el curso clínico de todos los pacientes hasta que se pudo determinar definitivamente la causa clínica que había motivado su ingreso hospitalario.
Todos los ingresos con sospecha de haber sido motivados por un RNM fueron evaluados por un médico y un farmacéutico. Para los casos en que hubo controversia entre los 2 evaluadores a la hora de determinar si el ingreso hospitalario fue motivado por un RNM, se asignó un segundo médico consultor para su clarificación.
Los RNM que habían generado el ingreso hospitalario se clasificaron siguiendo el tercer consenso de Granada1.
La evitabilidad se determinó aplicando los criterios establecidos en el algoritmo propuesto por Schumock y Thornton21, modificado por Otero et al22 y se estimó el grado de evitabilidad del RNM utilizando una adaptación de Otero et al17 de los criterios de Nelson y Talbert23.
La gravedad de los RNM se analizó siguiendo la clasificación de Schneider24.
Una vez determinados los RNM, se procedió a identificar los medicamentos involucrados en los mismos. No se analizaron aquellos medicamentos implicados en los RNM asociados a un problema de salud no tratado, debido a la imposibilidad de establecer exactamente el principio activo que necesitaba el paciente.
Todos los medicamentos fueron clasificados en función de si podían o no considerarse medicamentos de «alto riesgo»25, y de si cumplían los criterios para considerarlos medicamentos de estrecho margen terapéutico (EMT).
Estudio económicoEl estudio económico se realizó sobre aquellos RNM que habían motivado el ingreso hospitalario del paciente, considerando los costes directos generados. Los datos fueron proporcionados por el servicio de contabilidad analítica del hospital.
Teniendo en cuenta el número de pacientes que ingresa anualmente desde el SU y considerando la incidencia de RNM obtenida en el estudio, se estimó el coste económico anual generado por RNM.
Para la descripción de costes se diferenció entre los pacientes cuya causa de ingreso fue un RNM inevitable y un RNM prevenible. Todos los costes fueron analizados y comparados en función de la dimensión de RNM y su nivel de gravedad.
Análisis estadístico de los datosSe realizó un análisis descriptivo de las características de los pacientes respecto a las variables explicativas consideradas en el estudio. Para las variables continuas se mostró la media más desviación estándar, y para las variables discretas se determinaron los estadísticos: frecuencias absoluta y relativa.
Se realizó un análisis bivariante con la variable dependiente RNM y como variables independientes la edad, el sexo, motivo de consulta al SU, insuficiencia hepática e insuficiencia renal, número de medicamentos, grupo terapéutico, subgrupo farmacológico, ingesta de medicamentos de «alto riesgo», ingesta de medicamentos de EMT y servicio clínico a cargo del paciente.
Para el estudio de la asociación entre variables discretas se utilizó el test de ji cuadrado o la prueba exacta de Fisher cuando la frecuencia teórica en alguna de las celdas era inferior a 5. La comparación de las variables continuas se realizó mediante la prueba de Mann-Whitney.
Se planteó un modelo de regresión logística múltiple con estrategia hacia atrás; el modelo máximo estaba formado con aquellas variables que resultaron significativas en el análisis univariante El número máximo de variables introducidas fue de 8 eventos por variable. Los resultados del modelo se expresan mediante odds ratio y su intervalo de confianza. La discriminación del modelo se realizó mediante el área bajo la curva ROC y la calibración mediante la prueba de Hosmer Lemeshov.
Un valor de p<0,05 fue considerado como significativo. Todos los contrastes fueron bilaterales.
El procesamiento estadístico de los datos se realizó mediante el programa informático SPSS (Statistical Package for Social Sciences) versión 11.5 para Windows.
Para el análisis gráfico se utilizó Excel 2000.
Aspectos éticos del estudioSe solicitó el consentimiento informado de todos los participantes del estudio antes de proceder a su inclusión en el mismo.
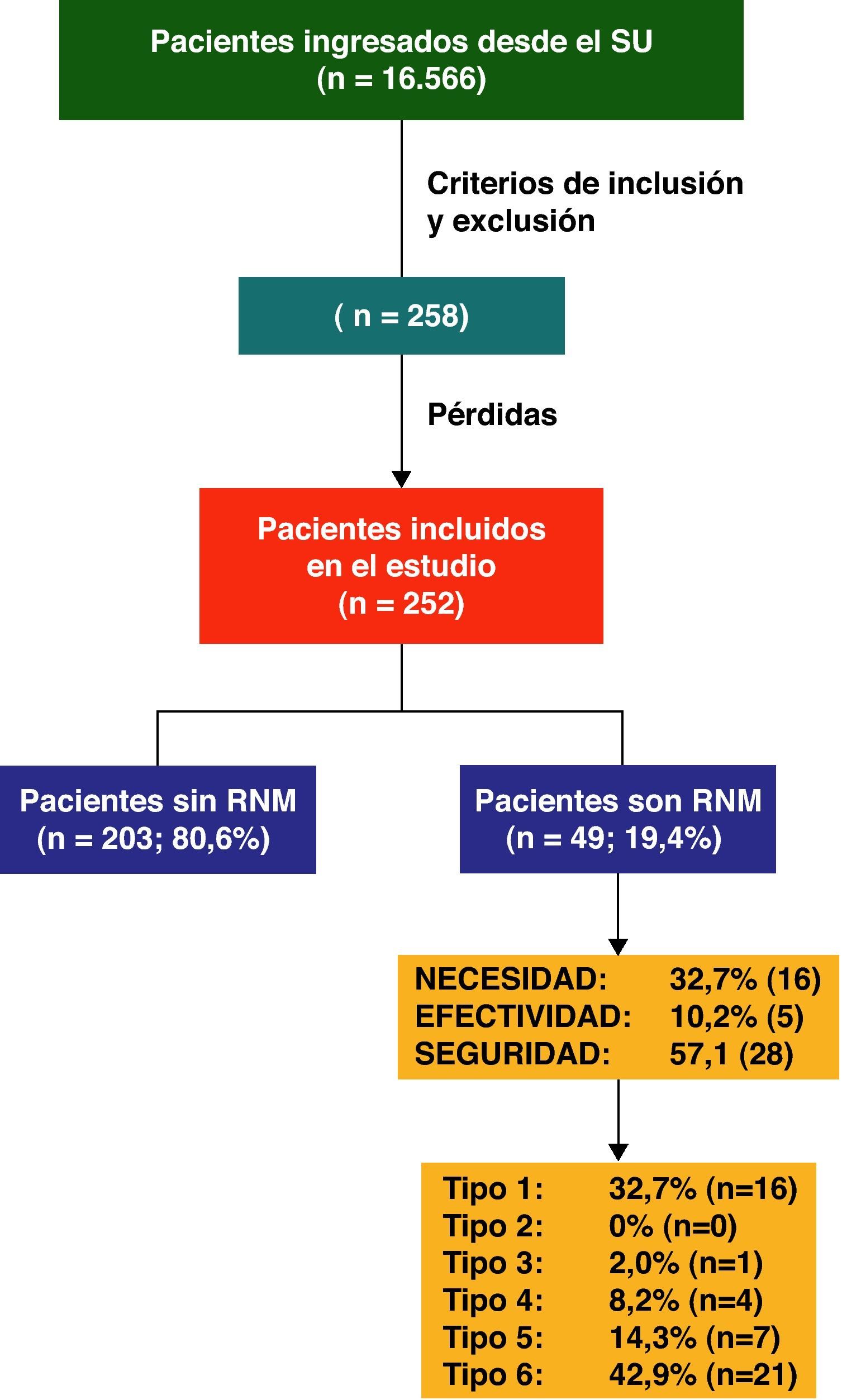
ResultadosDurante el periodo de estudio, el SU del hospital atendió a un total de 152.403 pacientes, de los cuales ingresaron el 10,87% (16.566 pacientes).
Aunque inicialmente, teniendo en cuenta los criterios de inclusión y exclusión, se seleccionaron a 258 pacientes, finalmente la población quedó constituida por 252 casos, obteniendo un índice de pérdidas del 2,3%, ya que 6 de los pacientes tuvieron que ser excluidos, debido a que no quisieron colaborar y/o a que no pudieron ser evaluados por falta de información.
Descripción de la poblaciónDe los 252 pacientes analizados, el 59,5% (150) fueron varones y el 40,5% (102) mujeres. La edad media de la población fue de 68,2±16,1 años, siendo la edad mínima 21 años y la máxima 96 años.
Los principales motivos de consulta de los pacientes al SU fueron los problemas de tipo respiratorio (39,3%), molestias gastrointestinales (13,5%) y fiebre (8,7%).
El número medio de enfermedades distintas que presentaron los pacientes fue de 3,2±1,9. Las principales enfermedades crónicas previas al ingreso hospitalario, fueron la hipertensión arterial (69,0%), cardiopatía (insuficiencia cardiaca, cardiopatía isquémica, fibrilación auricular o micardiopatía) (39,3%) y diabetes mellitus (29,4%). Únicamente el 7,5% de los pacientes no presentó ninguna enfermedad crónica.
Respecto a la medicación tomada por los pacientes previo a su ingreso hospitalario, la media de medicamentos para la población total del estudio fue de 5,7±3,6, siendo el número mínimo de medicamentos 0 y el máximo 17. Solo un 7,9% de los pacientes no tomaba ningún medicamento.
Los grupos terapéuticos a los que corresponden los fármacos utilizados por los pacientes en el momento del ingreso fueron principalmente el digestivo y metabolismo (90,5%), seguido por el aparato cardiovascular (65,9%).
Una vez que se decidió el ingreso hospitalario de los pacientes, éstos fueron asignados a los distintos servicios médicos del hospital, mayoritariamente al servicio de medicina interna (24,21%), cardiología (15,48%) y neumología (13,89%).
Clasificación de los RNM y medicamentos implicadosDe los 252 pacientes incluidos en el estudio, un 19,4% (n=49) ingresó como consecuencia directa de un RNM.
En la figura 1 se recogen los RNM que motivaron ingreso agrupados por dimensiones y tipos de RNM.
El 65% (32) de los ingresos por RNM fueron considerados prevenibles, de éstos el 68,7% (22) fueron generados por un error médico, debido a un error de prescripción o de seguimiento farmacológico, y un 31,3% (10) por los propios pacientes.
Los principales errores de medicación (EM) fueron en un 21,9% (7) debidos a que el paciente no recibió el tratamiento que necesitaba, 18,8% (6) al mal cumplimiento terapéutico, 15,6% (5) a una dosis y frecuencia o vía de administración contraindicadas por la condiciones del paciente y 9,4% (3) a la automedicación contraindicada y la ausencia de tratamiento profiláctico respectivamente.
Según la adaptación de Otero et al17 de los criterios de Nelson y Talbert23, el 41,67% (15) de los EM fueron seguramente prevenibles y el 58,33% (21) fueron posiblemente prevenibles.
En relación a la gravedad de los RNM, el 77,6% (38) fueron de nivel 4 (requiere tratamiento adicional, aumento de la estancia o ingreso hospitalario), el 20,4% (10) de nivel 5 (requiere traslado a la UCI o provoca daño permanente en el enfermo) y el 2% (1) de nivel 6 (provoca la muerte).
En los 33 RNM de efectividad y seguridad detectados, estuvieron implicados 46 medicamentos; en el 66,6% (22) de los casos solo hubo un medicamento implicado, en un 24,2% (8) estuvieron implicados 2 medicamentos y en un 10,1% (3), 3 medicamentos.
En la figura 1 se analizan los grupos terapéuticos de los 46 medicamentos implicados. El grupo de terapia antineoplásica e inmunosupresores (L) causó el 38% de los RNM, seguido por el grupo del aparato cardiovascular (C), el 14%.
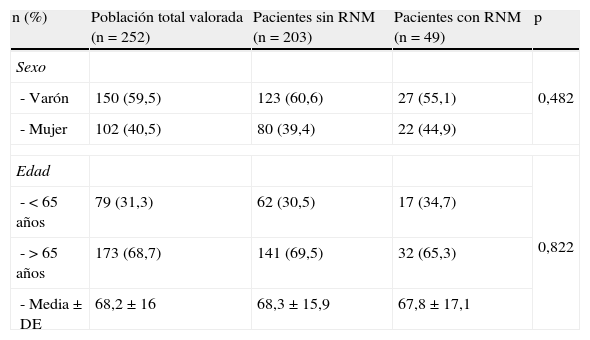
Análisis estadístico de los factores de riesgoAnálisis bivarianteEn la tabla 1 se recogen las características sociodemográficas de los pacientes, en función de si presentaron un RNM o no. Al analizar el riesgo de sufrir un ingreso por RNM en función de la edad (> 65 años) y del sexo de los pacientes, no se encontraron diferencias estadísticamente significativas en ninguno de los grupos, obteniendo un valor de p=0,822 y p=0,482 respectivamente.
Distribución de la muestra según características sociodemográficas
| n (%) | Población total valorada (n=252) | Pacientes sin RNM (n=203) | Pacientes con RNM (n=49) | p |
| Sexo | 0,482 | |||
| - Varón | 150 (59,5) | 123 (60,6) | 27 (55,1) | |
| - Mujer | 102 (40,5) | 80 (39,4) | 22 (44,9) | |
| Edad | 0,822 | |||
| - < 65 años | 79 (31,3) | 62 (30,5) | 17 (34,7) | |
| - > 65 años | 173 (68,7) | 141 (69,5) | 32 (65,3) | |
| - Media±DE | 68,2±16 | 68,3±15,9 | 67,8±17,1 | |
Al analizar los motivos de consulta de los pacientes al SU en función de si el motivo de ingreso fue debido o no a un RNM, se detectaron diferencias estadísticamente significativas en aquellos pacientes que fueron atendidos como consecuencia de una alteración bioquímica (14,3 vs 3,4%, p=0,008), y debido a una alteración del aparato respiratorio (18,4 vs 44,3%, p=0,001).
El porcentaje de pacientes con IR fue superior en aquellos que ingresaron como consecuencia de un RNM (36,7 vs 29,6%, p=0,629). Acerca de la insuficiencia hepática, tampoco se encontraron diferencias significativas entre ambos grupos (6,1 vs 9,4%, p=0,584).
El consumo medio de medicamentos de los pacientes que no presentaron RNM fue de 5,6±3,6 y el de los que si presentaron RNM de 6,0±3,8 (p=0,215).
Al analizar el consumo de medicamentos por grupos terapéuticos en función del motivo de ingreso se vio que el tratamiento de los pacientes ingresados por motivo directo de un RNM, estaba constituido fundamentalmente por terapia hormonal (30,6 vs 16,5%, p=0,022) y fármacos antineoplásicos (24,5 vs 10,8%, p=0,012). Por el contrario, el consumo de fármacos de tipo respiratorio fue superior en el grupo de pacientes que ingresó por un motivo no relacionado con un RNM (24,6 vs 8,2%, p=0,012).
Asimismo, al analizar los porcentajes de utilización de los distintos subgrupos farmacológicos en función de si el paciente presentó o no un RNM y del carácter prevenible del mismo, se encontraron diferencias estadísticamente significativas en el consumo de fármacos para la terapia tiroidea (23,5 vs 4,9%, p=0,003) y corticoides sistémicos (41,2 vs 11,3%, p=0,001) en el grupo de pacientes con RNM inevitables frente a los pacientes sin RNM. También se observaron diferencias significativas en la utilización de fármacos citostáticos entre los pacientes con RNM, tanto prevenibles como inevitables (18,4 vs 6,4%, p=0,019); y en el consumo de antiagregantes en los pacientes con RNM prevenibles (43,6 vs 24,6%, p=0,018).
Un 44,4% de los pacientes se encontraban en tratamiento con algún medicamento de «alto riesgo». La distribución de pacientes en tratamiento con este grupo de medicamentos fue superior en el grupo que presentó un RNM como motivo de ingreso hospitalario (59,2%) frente al resto de los pacientes (40,9%), siendo estas diferencias estadísticamente significativas (p=0,021).
Asimismo, un 53,6% (135) de los pacientes tomaban medicamentos de EMT. El 63% de los pacientes en tratamiento con estos medicamentos presentó un RNM que originó su ingreso frente al 51,2% de pacientes que no presentaron RNM (p=0,130).
Al analizar el riesgo de sufrir un ingreso por un RNM en función del servicio a cargo del paciente, solo se encontraron diferencias estadísticamente significativas en los pacientes que ingresaron en el servicio de endocrinología (6,1 vs 0,5%, p=0,024).
Análisis multivariadoLas variables introducidas en el modelo de regresión máximo fueron: tratamiento con terapia hormonal, tratamiento con fármacos del sistema respiratorio, tratamiento con fármacos antineoplásicos e inmunosupresores, tratamiento con antiagregantes plaquetarios, ingresar en el servicio de endocrinología y el tratamiento con fármacos de alto riesgo. Fueron excluidos, pese a su significación estadística, las variables de mayor p, al no haber demostrado en los modelos bivariados una relación clara con las variables dependientes, las variables no consideradas especialmente relevantes desde el punto de vista clínico, y aquellas que se parecían mucho.
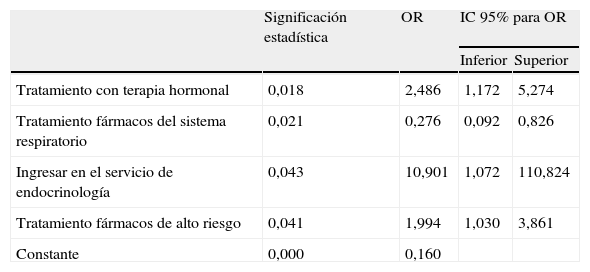
Las variables que demostraron contribuir a la presencia de RNM fueron el tratamiento con terapia hormonal, con fármacos del sistema respiratorio, ingresar en el servicio de endocrinología y el tratamiento con fármacos de alto riesgo (tabla 2).
Variables incorporadas en el modelo de regresión logística múltiple
| Significación estadística | OR | IC 95% para OR | ||
| Inferior | Superior | |||
| Tratamiento con terapia hormonal | 0,018 | 2,486 | 1,172 | 5,274 |
| Tratamiento fármacos del sistema respiratorio | 0,021 | 0,276 | 0,092 | 0,826 |
| Ingresar en el servicio de endocrinología | 0,043 | 10,901 | 1,072 | 110,824 |
| Tratamiento fármacos de alto riesgo | 0,041 | 1,994 | 1,030 | 3,861 |
| Constante | 0,000 | 0,160 | ||
IC: intervalo de confianza; OR: odds ratio.
En la prueba de Hosmer y Lemeshow la ji cuadrado fue igual a 1,584 (grado estadístico de confianza=4, significación estadística=0,812). El área bajo la curva ROC fue igual a 0,688.
El coste total de los ingresos motivados por RNM fue de 237.377 €; estimándose un coste medio por ingreso de 4.844 €.
Considerando una incidencia de ingresos hospitalarios desde el SU por RNM del 19,4% se estimó un coste anual por RNM de 15.568.952 €.
Disgregando la información según el carácter prevenible del RNM encontramos que el 59,6% de los costes fueron considerados prevenibles. El coste medio de un ingreso por RNM prevenible es de 4.418,1 € frente al coste medio de un RNM inevitable que es de 5.646,9 €.
El análisis por dimensión de RNM permite observar que el coste medio de los RNM de seguridad (6.118 €), supera ampliamente a los de necesidad (2.994 €) y efectividad (3.634 €).
Al considerar los costes de los RNM según su gravedad, se calculó un coste medio de 342 €/estancia en los de nivel 4, 438 €/estancia en los de nivel 5, y 726 €/estancia en los de nivel 6.
DiscusiónAunque se han publicado numerosos trabajos que evalúan las consultas al SU motivadas por RNM5,13 no existen muchas investigaciones dirigidas específicamente a detectar y analizar el número de ingresos producidos por los mismos. El diseño de este estudio, observacional, descriptivo, prospectivo, excluyendo los ingresos en servicios quirúrgicos desde las urgencias hospitalarias, y realizando el farmacéutico la entrevista al paciente, ha permitido detectar un elevado número de RNM como causa de ingreso hospitalario, cifra similar a la obtenida por Queneau et al18 y García et al13, que con igual metodología determinan una incidencia de RNM como motivo de ingreso hospitalario del 13 y del 16,1%, respectivamente.
Del total de ingresos por RNM, el 63,5% fueron prevenibles, poniendo de manifiesto la importancia de desarrollar estrategias de prevención. Nuestro resultado se encuentra dentro del rango de cifras publicadas (37,9-88,9%)7,13,18.
La omisión de un tratamiento farmacológico necesario para el tratamiento de un problema de salud fue la principal responsable de RNM prevenibles detectados en el estudio (21,9%); estos datos coinciden con los resultados publicados en 2006 por Sotoca-Momblona y Siso-Almirall26, que identifican ésta como la principal causa de los errores de medicación (34,5%). Asimismo, la incorrecta administración del fármaco (dosis, frecuencia o vía) ha representado el 15,6% de los RNM prevenibles. Para algunos autores27, esta es la causa más frecuente en hospitalizados y se atribuye fundamentalmente a un desconocimiento por parte del prescriptor de las características del medicamento, y/o falta de apreciación de la importancia de ajustar la dosis en función de las características del paciente. Una medida útil para prevenir estos errores podría ser disponer de bases de datos interconectadas con información clínica, analítica y tratamiento farmacológico de los pacientes.
Con relación a los factores de riesgo que influyeron en la incidencia de ingresos hospitalarios por RNM, el análisis de regresión múltiple indicó que las únicas variables que demostraron contribuir a ello fueron: ingresar en el servicio de endocrinología, recibir tratamiento con terapia hormonal, con fármacos del sistema respiratorio y con fármacos de «alto riesgo».
Respecto al riesgo de los pacientes que ingresaron en el servicio de endocrinología, puede ser debido a que un alto porcentaje de estos pacientes están en tratamiento con medicamentos considerados de alto riesgo (antidiabéticos orales y/o insulinas). Esta información es muy importante, porque aunque se han realizado numerosos estudios que analizan los RNM relacionados con admisiones hospitalarias en distintas unidades médicas, no hemos encontrado ninguno desarrollado en el servicio de endocrinología, por lo que podría ser una línea interesante de futuros estudios.
En lo que respecta a la terapia hormonal, los corticoides fueron los principales fármacos implicados, coincidiendo con lo publicado por Forsters28 en 2006 y Zhang et al29 en 2007 y que identifican a los corticoides respectivamente, con el 9,1 y el 10,1% de los acontecimientos adversos con los medicamentos. El riesgo inherente asociado a la terapia hormonal, hace necesaria la individualización posológica y el seguimiento continuado de los pacientes. Las potenciales interacciones farmacológicas y farmacodinámicas que presenta este grupo farmacológico requiere plantearse el desarrollo y la implantación de medidas dirigidas a prevenir la aparición de RNM, como pueden ser el desarrollo de protocolos de actuación.
Asimismo, se encontró una asociación estadísticamente significativa entre la utilización de medicamentos de alto riesgo y la posibilidad de presentar un RNM como motivo de ingreso hospitalario. Estos resultados indican que es necesario desarrollar sistemas para la monitorización estrecha y continuada de estos fármacos. Investigaciones futuras serían de interés para sistematizar su prevención en la organización sanitaria mediante programas de seguimiento farmacoterapéutico. En este sentido, el ISMP recomienda la revisión y validación de las prescripciones por un farmacéutico (comprobando límites de dosis y duración de los tratamientos) y la elaboración de protocolos30,31.
Un 20% de los RNM produjeron daños permanentes o necesitaron su traslado a UCI y un 2% la muerte de los pacientes, por lo que se pone de manifiesto la alta morbilidad asociada a la farmacoterapia. Estas cifras, se encuentran entre los datos publicados en la bibliografía (6-24%)32–34.
Otro aspecto relevante de este estudio es el relativo al impacto económico asociado a la morbilidad y mortalidad de la farmacoterapia. El coste medio de los ingresos motivados por RNM fue de 4.844 €.
Sent et al35 en 2001 estiman un coste de 6.685 dólares por admisión hospitalaria por RNM. Un año antes Suh et al36 calculan un coste medio por ingreso por reacciones adversas a los medicamentos de 5.456 dólares. Estos resultados son similares a los nuestros, lo que puede atribuirse a que al igual que nosotros tienen en cuenta los costes asociados a toda la hospitalización. Sin embargo, Climente et al37, en un estudio realizado en España en 1999 en un hospital público de 550 camas, calculan un coste medio por RNM de 769 € (128.201 pesetas); la gran diferencia encontrada se debe a que la estimación del coste por ingreso la realizan utilizando el coste de la estancia y los costes de las pruebas diagnósticas, sin tener en cuenta el coste asociado a la medicación, las consultas a otros especialistas, estancia en el SU, material sanitario y gasto en cocina.
Como limitaciones de este estudio debemos indicar que el no conocer la historia farmacoterapéutica completa del paciente impidió el análisis de los medicamentos implicados en los RNM de necesidad, debido a la imposibilidad de establecer exactamente el principio activo que necesitaba el paciente. Además, no se ha evaluado el cumplimiento y el conocimiento sobre el tratamiento farmacológico como factores de riesgo de presentar ingresos por RNM. Igualmente, aunque algunos ingresos por RNM habían sido causados por automedicación, no investigamos los factores que estaban asociados a la misma.
Como puntos fuertes creemos que esta investigación realizada mediante la recogida de información farmacoterapéutica, tanto en los pacientes que sufrieron un ingreso por un RNM como en aquellos que ingresaron por otras causas, nos ha permitido realizar un análisis en mayor profundidad de los RNM y de su magnitud.
En conclusión, los datos resultantes del estudio muestran que los RNM son la causa de un alto porcentaje de ingresos hospitalarios, siendo evitables en la mayor parte de los casos. Dichos ingresos están relacionados principalmente con la seguridad, seguido de la necesidad y por último de la efectividad. Los factores de riesgo que contribuyen a ingresar por un RNM son ingresar en el servicio de endocrinología, recibir tratamiento con terapia hormonal, con fármacos del sistema respiratorio, y con fármacos de «alto riesgo». Los resultados de este estudio confirman el alto riesgo para la salud que ocasionan los RNM y el elevado gasto económico que generan, reafirmando la necesidad de diseñar, desarrollar e implantar prácticas sanitarias efectivas dirigidas a fomentar el uso seguro de los medicamentos centrándonos en las poblaciones de riesgo identificadas en este estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.