Cuando ingresan pacientes en los hospitales, en muchas ocasiones se llevan a cabo cambios en sus tratamientos crónicos sin una causa clara, cambios que no aportan ningún beneficio y sí pueden derivar en reacciones adversas. Una de las enfermedades de base crónicas más frecuentes en los pacientes que son hospitalizados es la hipertensión arterial, se calcula que puede llegar a afectar al 35% de la población adulta aproximadamente. En cuanto al tratamiento con antihipertensivos del eje renina angiotensina (ERA), la evidencia científica es clara, los inhibidores de la enzima conversora de la angiotensina (IECA) son de elección y los antagonistas del receptor de angiotensina 2 (ARA-II) la alternativa1. Los ARA-II no son más eficaces, ni más seguros que los IECA, y además su coste es más elevado, lo que provoca un aumento innecesario del gasto sanitario. Los ARA-II son una alternativa a los IECA cuando estos se encuentren contraindicados o el paciente no los tolere2. La mayoría de las prescripciones de antihipertensivos del ERA deberían ser de un IECA (según los expertos, aproximadamente un 80% frente al total de ERA). En Inglaterra, los médicos de atención primaria tienen una tasa de prescripción de IECA del 70%3, mientras en España ésta no llega al 50%, a pesar de la evidencia científica existente.
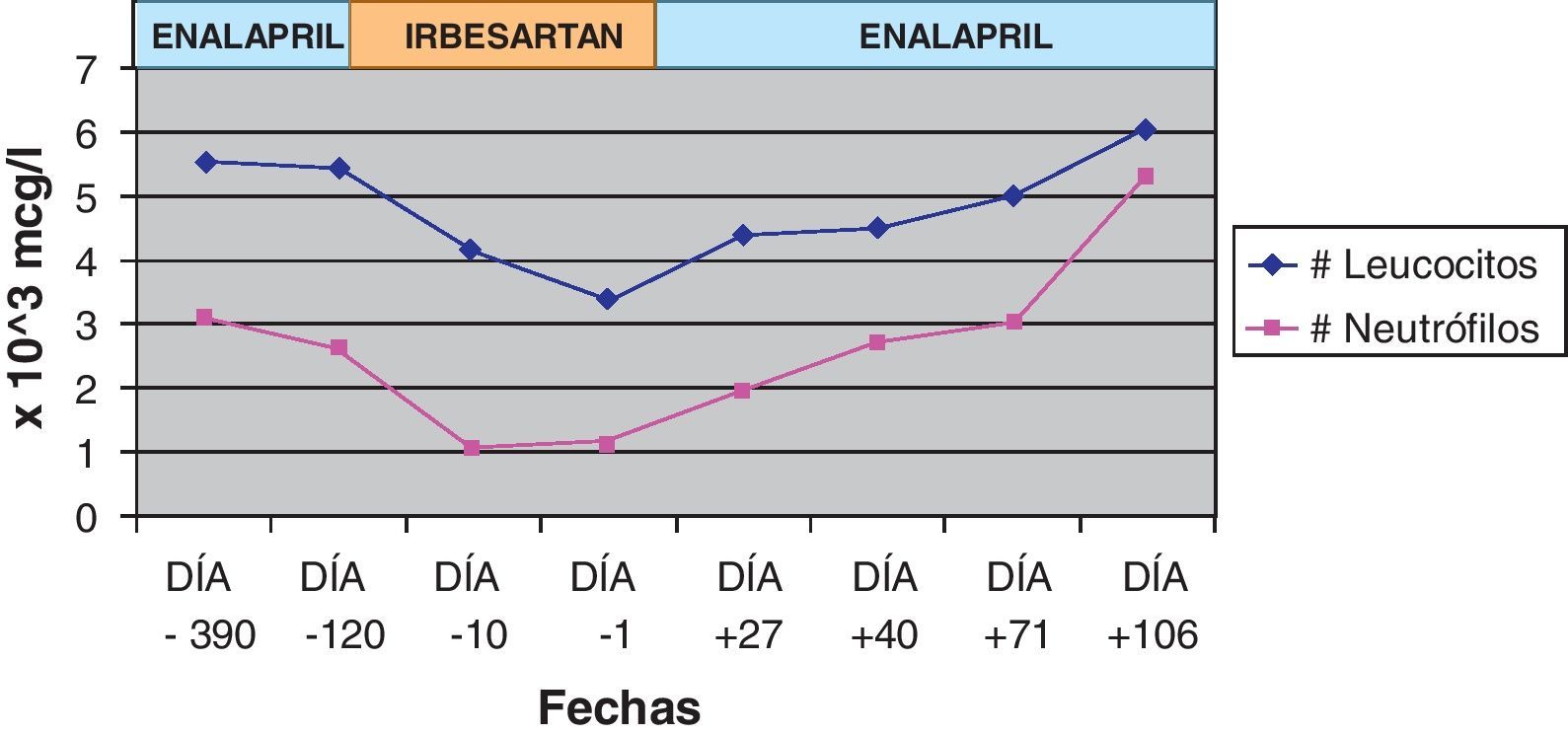
Descripción del casoMujer de 85 años controlada en la consulta externa del servicio de hematología por gammapatía monoclonal de significado indeterminado (GMSI) IgG-λ, estable en su evolución clínico-biológica en los últimos 13 meses y sin tratamiento específico por este motivo. En el día 0, la paciente acude a revisión programada observándose la presencia de leuconeutropenia en los últimos hemogramas realizados (uno el día -1 y el otro el día -10) (véase la fig. 1). Revisando su evolución clínica, 4 meses antes la paciente ingresó en el servicio de medicina interna por insuficiencia cardíaca congestiva (ICC); durante el ingreso, el hemograma, así como el resto de parámetros analíticos, no presentaron alteraciones. Sin indicación clínica clara, su antihipertensivo habitual (enalapril 20mg al día) fue sustituido por irbesartán 150mg al día. Ante la sospecha de que la toxicidad hematológica (leuconeutropenia) pudiera ser causada por irbesartán, y dado que era el único fármaco nuevo de su tratamiento crónico, se suspendió y se reinició el tratamiento con enalapril. Al mes, el hemograma de control mostraba una absoluta normalización de todos los valores hematológicos. Para establecer la causalidad se aplicó el algoritmo de Karch-Lasagna que resultó como «probable». La reacción adversa fue notificada al centro de farmacovigilancia de nuestra comunidad autónoma.
ComentariosLa toxicidad hematológica por el uso de irbesartán ha sido descrita en un 0,3% de la población tratada. Es una reacción adversa rara pero potencialmente grave especialmente en la población anciana polimedicada.
Uno de los objetivos de las distintas gerencias de atención primaria de España, así como de otros países europeos, es promover la selección racional y eficiente de los fármacos que afectan al sistema renina-angiotensina. Como instrumento de medida del cumplimiento de este objetivo existen unos indicadores de calidad de la prescripción que proporcionan una valoración cualitativa y cuantitativa de la prescripción médica. Estos indicadores están basados en la evidencia científica que avala la eficacia, seguridad y eficiencia de los IECA frente a los ARA-II, para todas las indicaciones4, incluida la ICC5. Actualmente queda mucho camino por recorrer en el cumplimiento de este objetivo pero casos como el descrito evidencian la importancia de la existencia del mismo por buscar la opción más segura, eficaz y eficiente en la prescripción médica.