Descripción y análisis de las intervenciones farmacéuticas realizadas en el ámbito de la nutrición parenteral (NP) y valoración del grado de aceptación.
MétodoEstudio prospectivo de 6 meses. Se diseñó una hoja de recogida de datos (datos personales, indicación de NP, sala de hospitalización, tipo de nutrición, momento y tipo de intervención, modo de notificación y aceptación) en la que se registraron las intervenciones realizadas a partir de la actividad diaria: revisión completa de la farmacoterapia y de la historia clínica.
ResultadosSe realizaron un total de 265 intervenciones en el período de estudio (1,5 intervenciones/día) con una media de 2,1 intervenciones/paciente. El grado global de aceptación fue del 83,77%, fueron significativas las diferencias encontradas entre el tipo de comunicación de la intervención (oral y/o escrita) y el grado de aceptación.
ConclusionesLa integración del farmacéutico en el equipo asistencial permite una intervención directa con el médico, y es un método eficaz para la prevención y resolución de complicaciones asociadas a la NP, principalmente de tipo metabólico. Utilizar este proceso para resolver problemas relacionados con la medicación en los pacientes ingresados, principalmente en salas quirúrgicas, proporciona una calidad añadida a la actividad del farmacéutico en el área del soporte nutricional.
Description and analysis of pharmaceutical interventions for patients with parenteral nutrition and an assessment of the degree of acceptance.
MethodProspective six-month study. Design of a data collection sheet (with personal data, the indication for parenteral nutrition, hospital area, nutrition type, time and type of intervention, type of notification, acceptance) for recording interventions carried out based on normal activities: complete review of pharmacotherapy and clinical history.
ResultsA total of 265 interventions were carried out during the study period (1.5 interventions/day) with a mean of 2.1 interventions/patient. The overall degree of acceptance was 83.77%; significant differences were found between type of communication for the intervention (oral and/or written) and the degree of acceptance.
ConclusionsAdding a pharmacist to the care team permits direct intervention in partnership with the doctor, and it is an effective method for preventing and resolving the complications, generally metabolic, that are associated with parenteral nutrition. Using this process for resolving medication-related problems in hospitalised patients, principally in surgical areas, is an addition to the pharmacist's activities in the area of nutritional support.
La atención farmacéutica, entendida como la provisión responsable de la farmacoterapia con el propósito de obtener resultados específicos que mejoren la calidad de vida de los pacientes1, tiene una particular relevancia en el ámbito de la nutrición parenteral (NP), dado el carácter clínico que supone esta labor dentro de las actividades del farmacéutico. Así, el campo de la nutrición artificial supone una de las mayores posibilidades de participación del farmacéutico en un equipo multidisciplinar, contribuyendo a una mejor eficacia y seguridad de la farmacoterapia, mediante la detección y la resolución de errores de medicación y los relacionados con la propia nutrición2.
Se entiende como intervención farmacéutica (IF) toda acción adoptada por el farmacéutico con la finalidad de dar respuesta a un problema, potencial o real, relacionado con la medicación o la nutrición y por la necesidad de cuidado de un paciente3. El objetivo de este trabajo es realizar una descripción y análisis de las IF realizadas en el ámbito de la NP, así como la valoración del grado de aceptación de éstas y los factores que pueden influir en ellas.
MétodosCon el fin de registrar las IF realizadas en el ámbito de la NP, se diseñó un estudio prospectivo de 6 meses de duración en un hospital de tercer nivel de 850 camas. Se incluyeron todos los pacientes en tratamiento con NP cuyo seguimiento fue llevado a cabo por el equipo de NP del servicio de farmacia, lo que comprendió salas quirúrgicas (cirugía general y digestiva, cirugía torácica y urología); salas médicas (gastroenterología, hepatología, medicina interna, nefrología, dermatología y neurología) y las unidades de cuidados intensivos (UCI) y semicríticos de digestivo, respiratorio y nefrología.
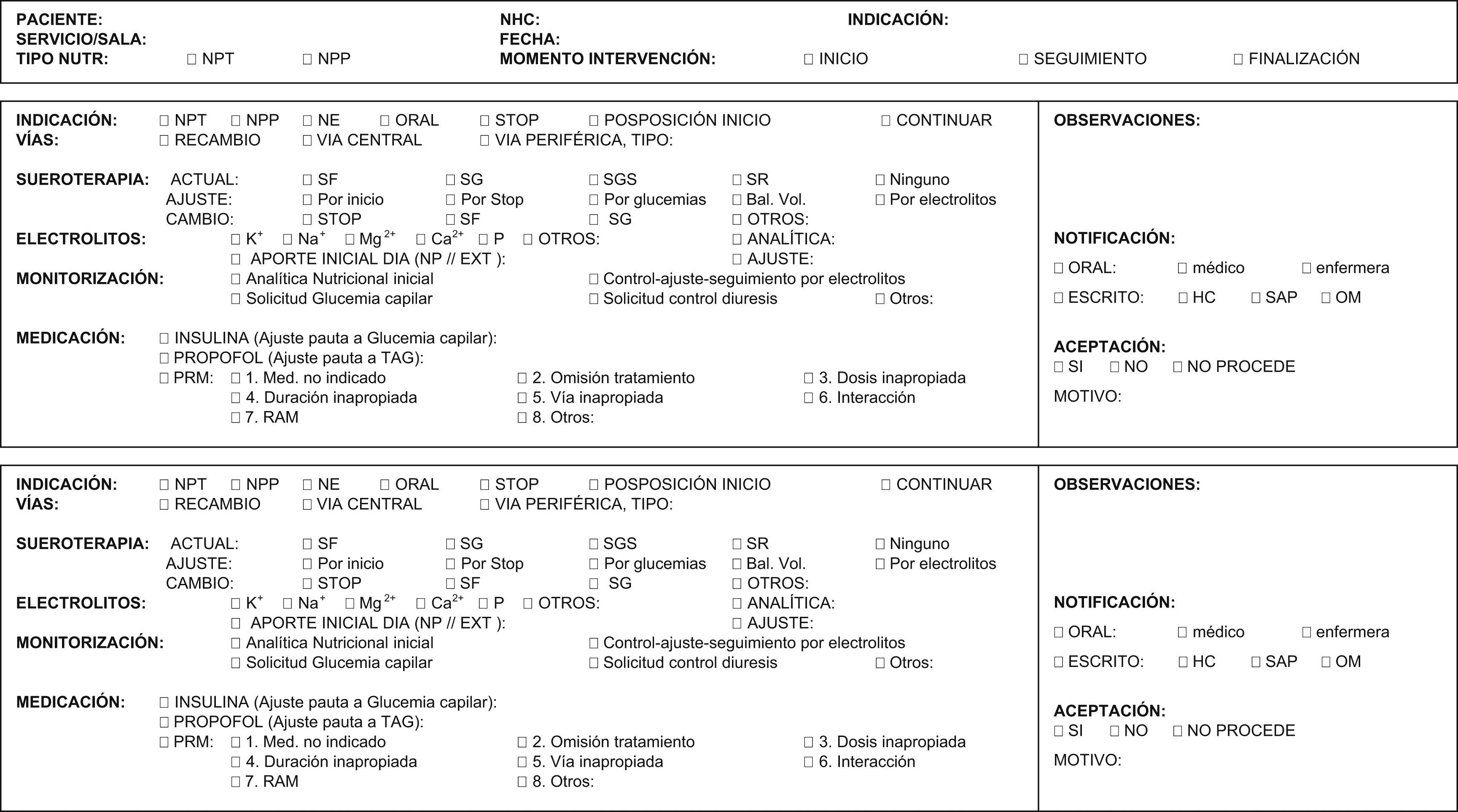
En la actividad diaria se revisó la farmacoterapia y la sueroterapia (STP), la historia clínica y la analítica, así como la valoración de la indicación de la NP y el estado nutricional de los pacientes objeto de estudio. Se diseñó una hoja de recogida de datos (fig. 1). En cada intervención se registraron:
- 1.
Datos demográficos y fecha de la intervención.
- 2.
Tipo de sala: médica, quirúrgica o UCI.
- 3.
Diagnóstico principal e indicación de la NP.
- 4.
Momento en el que se realiza la IF en relación con la prescripción de la NP: inicio, seguimiento o finalización.
- 5.
Tipo de NP: NP total (NPT) o NP periférica (NPP).
- 6.
Tipo de IF que se realiza:
- I.
Indicación de la nutrición: modificación del tipo de NP, paso a nutrición enteral o dieta oral, retraso de su inicio, continuación de la NP o finalización de ésta.
- II.
Accesos venosos y catéteres: recambios de la vía central o periférica, así como la selección del tipo de vía.
- III.
Modificación de la STP: tipo de STP previa a la intervención, motivo de la intervención y cambio de STP propuesto.
- IV.
Modificación del aporte de electrolitos: tipo de electrolito implicado, valor analítico que justifica la intervención y aporte previo recibido.
- V.
Monitorización analítica: solicitud de analítica previa al inicio de la NP, analítica de seguimiento, control de glucemia capilar y/o control de diuresis.
- VI.
Problemas relacionados con la medicación (PRM), según adaptación del sistema de clasificación de PRM basado en los criterios de Jarabo4:
- i.
Insulina: añadir al tratamiento, ajuste de la pauta móvil o fija en función de la glucemia capilar.
- ii.
Propofol: cambio de concentración del 1 al 2% (para reducir la cantidad de lípidos recibidos) en función del valor de triglicéridos séricos.
- iii.
Resto de farmacoterapia.
- i.
- I.
- 7.
Tipo de notificación que se realiza: oral (médico y/o enfermería) y/o escrita (historia clínica y/u hoja de tratamiento y/o programa informático del hospital).
- 8.
Aceptación: sí, no o no procede.
- 9.
Observaciones: otros datos de interés.
Hoja de recogida de datos.
BAL. VOL.: balance volumen; EXT: externo; HC: historia clínica; NE: nutrición enteral; NHC: número de historia clínica; NPP: nutrición parenteral periférica; NPT: nutrición parenteral total; OM: órden médica; SAP: programa informático hospital; SF: suero fisiológico; SG: suero glucosado; SGS: suero glucosalino; SR: suero ringer, TAG: triacilglicéridos.
Las IF fueron recomendaciones dirigidas al personal médico o de enfermería, en ningún caso consistieron en actuaciones directas del farmacéutico sobre el soporte farmacoterapéutico. Estas IF fueron evaluadas el día posterior a su realización e introducidas en una base de datos (Microsoft Acces®) creada para tal fin. El análisis estadístico se efectuó mediante la prueba de la χ2 para datos categóricos, asumiendo como significativos valores p<0,05. En el análisis estadístico, los datos de aceptación se agruparon globalmente como aceptados (sí) o no aceptados (no y no procede). En este último caso también se anotó el motivo de la ausencia de aceptación. Las cifras de consumo de NP se obtuvieron a partir de la aplicación informática del área de NP (Nutridata Braun®).
ResultadosEn los 6 meses de estudio se realizaron un total de 265 intervenciones (152 en hombres y 113 en mujeres; edad media de 64,8 años; DE de 16,7), lo que supuso 1,45 intervenciones/día (DE de 1,03), en 127 pacientes diferentes (2,09 intervenciones/paciente, DE de 1,40). La duración media del tratamiento con NP fue de 15,38 días (DE de 11,91). Esto suposo un número de intervenciones por paciente y día de soporte nutricional de 0,22 (DE de 0,19). En este período el número total de NP en el hospital fue de 5.091, de las cuales el 61,28% (3.120) fue responsabilidad del equipo de NP del servicio de farmacia (media de 17,05 nutriciones/día).
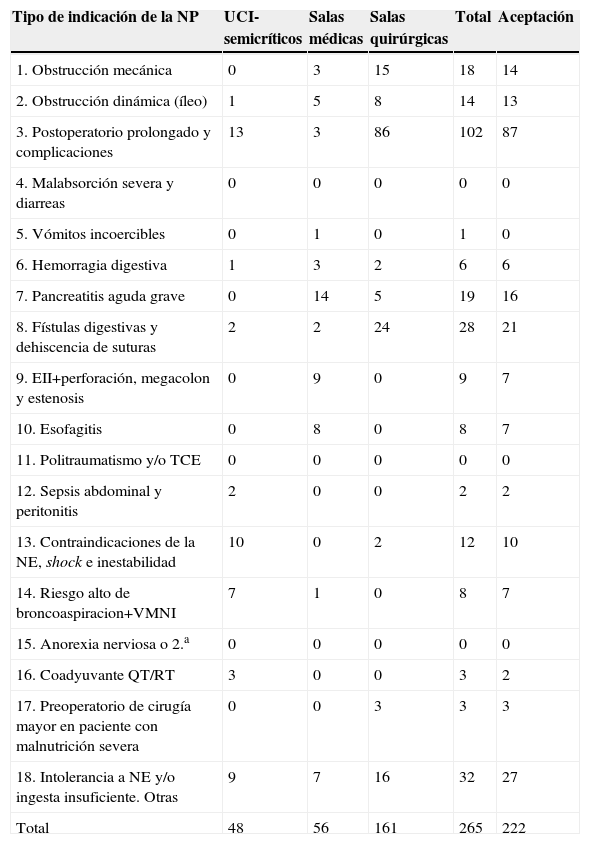
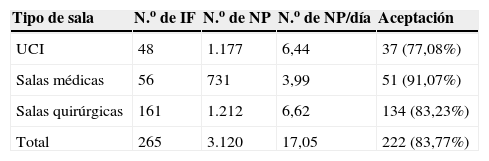
La mayor parte de las NP pertenecieron a las UCI y a las salas quirúrgicas, aunque el número de IF fue mayor en las salas quirúrgicas (60,75%) que en las UCI (18,11%). En relación con las intervenciones realizadas en la indicación de la NP, la mayor parte de ellas se llevaron a cabo en pacientes con NP por postoperatorios prolongados y sus complicaciones (tabla 1).
Clasificación de las intervenciones farmacéuticas según salas, indicación de la nutrición parenteral y aceptación
| Tipo de indicación de la NP | UCI-semicríticos | Salas médicas | Salas quirúrgicas | Total | Aceptación |
| 1. Obstrucción mecánica | 0 | 3 | 15 | 18 | 14 |
| 2. Obstrucción dinámica (íleo) | 1 | 5 | 8 | 14 | 13 |
| 3. Postoperatorio prolongado y complicaciones | 13 | 3 | 86 | 102 | 87 |
| 4. Malabsorción severa y diarreas | 0 | 0 | 0 | 0 | 0 |
| 5. Vómitos incoercibles | 0 | 1 | 0 | 1 | 0 |
| 6. Hemorragia digestiva | 1 | 3 | 2 | 6 | 6 |
| 7. Pancreatitis aguda grave | 0 | 14 | 5 | 19 | 16 |
| 8. Fístulas digestivas y dehiscencia de suturas | 2 | 2 | 24 | 28 | 21 |
| 9. EII+perforación, megacolon y estenosis | 0 | 9 | 0 | 9 | 7 |
| 10. Esofagitis | 0 | 8 | 0 | 8 | 7 |
| 11. Politraumatismo y/o TCE | 0 | 0 | 0 | 0 | 0 |
| 12. Sepsis abdominal y peritonitis | 2 | 0 | 0 | 2 | 2 |
| 13. Contraindicaciones de la NE, shock e inestabilidad | 10 | 0 | 2 | 12 | 10 |
| 14. Riesgo alto de broncoaspiracion+VMNI | 7 | 1 | 0 | 8 | 7 |
| 15. Anorexia nerviosa o 2.a | 0 | 0 | 0 | 0 | 0 |
| 16. Coadyuvante QT/RT | 3 | 0 | 0 | 3 | 2 |
| 17. Preoperatorio de cirugía mayor en paciente con malnutrición severa | 0 | 0 | 3 | 3 | 3 |
| 18. Intolerancia a NE y/o ingesta insuficiente. Otras | 9 | 7 | 16 | 32 | 27 |
| Total | 48 | 56 | 161 | 265 | 222 |
EII: enfermedad inflamatoria intestinal; NE: nutrición enteral; QT/RT: quimioterapia/radioterapia; TCE: traumatismo craneoencefálico; VMNI: ventilación mecánica no invasiva.
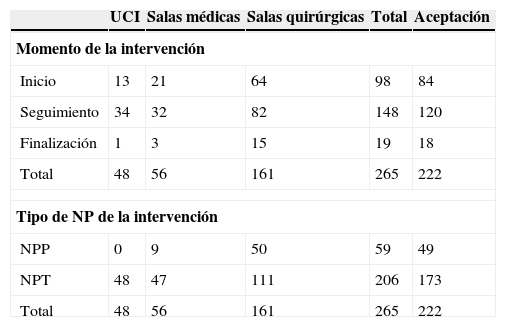
En cuanto al momento de la intervención, más de la mitad de las IF se efectuaron durante el seguimiento clínico diario, mientras que el 36,98% correspondieron al inicio de la NP y un 7,17% a la finalización. Del total de nutriciones prescritas durante el estudio, un 90,90% (2.836) fueron NPT y un 9,10% (284) fueron NPP. La mayoría de las IF se realizaron en las NPT (77,74%) (tabla 2). El porcentaje global de aceptación de las IF fue del 83,77%. De las rechazadas, un 11,32% no se aceptó y un 4,91% no procedió (tabla 3). No se encontró significación estadística entre la relación del grado de aceptación y ninguna de las variables descritas anteriormente (sala implicada, indicación, momento de la IF y tipo de NP).
Relación entre el momento de la intervención y el tipo de nutrición con salas y aceptación
| UCI | Salas médicas | Salas quirúrgicas | Total | Aceptación | |
| Momento de la intervención | |||||
| Inicio | 13 | 21 | 64 | 98 | 84 |
| Seguimiento | 34 | 32 | 82 | 148 | 120 |
| Finalización | 1 | 3 | 15 | 19 | 18 |
| Total | 48 | 56 | 161 | 265 | 222 |
| Tipo de NP de la intervención | |||||
| NPP | 0 | 9 | 50 | 59 | 49 |
| NPT | 48 | 47 | 111 | 206 | 173 |
| Total | 48 | 56 | 161 | 265 | 222 |
NPP: nutrición parenteral periférica; NPT: nutrición parenteral total; UCI: unidad de cuidados intensivos.
Relación entre salas, número de intervenciones y aceptación
| Tipo de sala | N.o de IF | N.o de NP | N.o de NP/día | Aceptación |
| UCI | 48 | 1.177 | 6,44 | 37 (77,08%) |
| Salas médicas | 56 | 731 | 3,99 | 51 (91,07%) |
| Salas quirúrgicas | 161 | 1.212 | 6,62 | 134 (83,23%) |
| Total | 265 | 3.120 | 17,05 | 222 (83,77%) |
IF: intervención farmacéutica; NP: nutrición parenteral; UCI: unidad de cuidados intensivos.
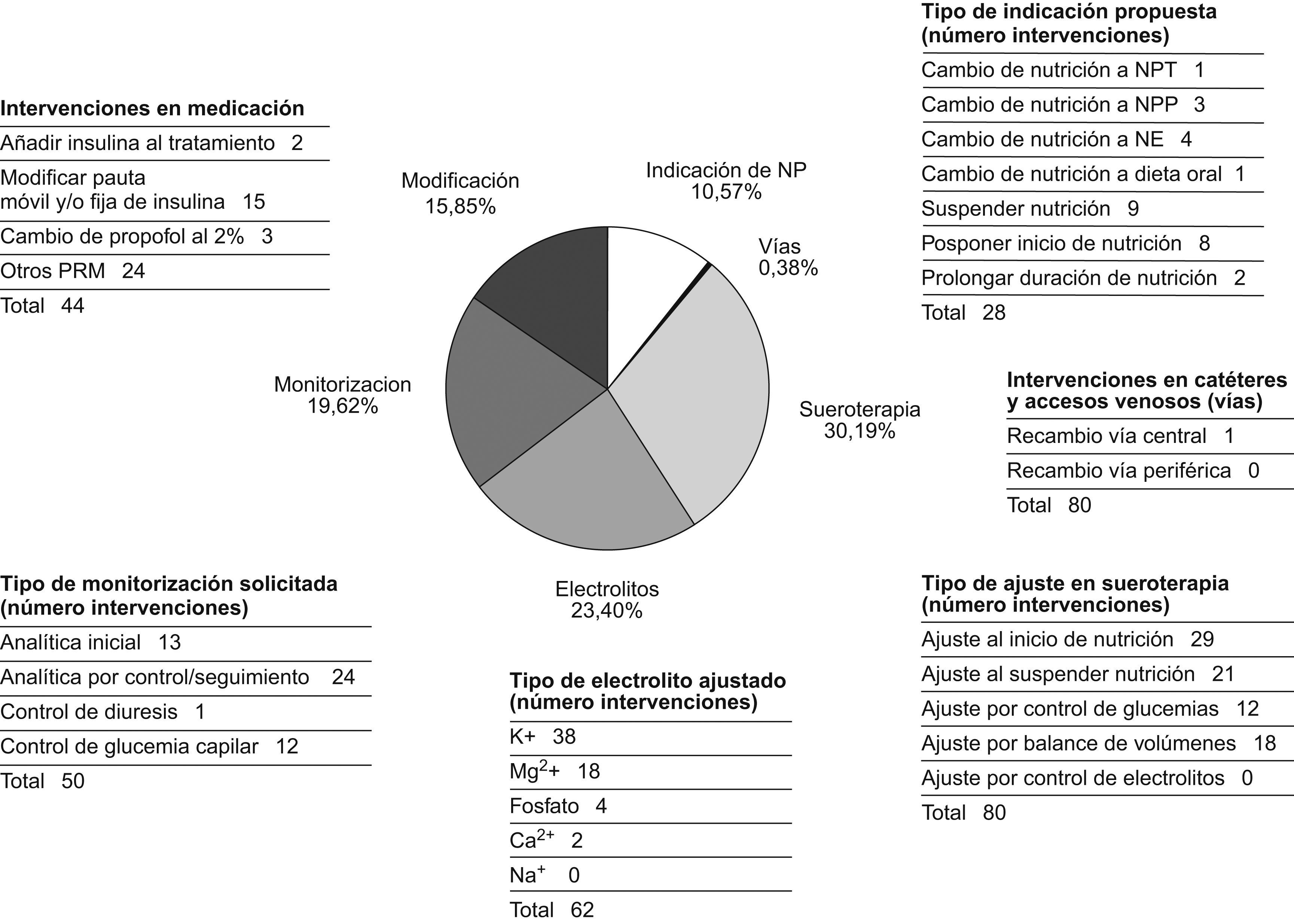
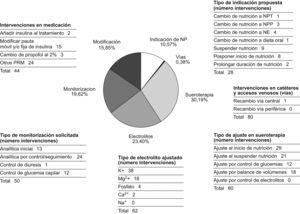
El resultado de las diferentes intervenciones permite apreciar que la mayor parte de éstas se efectuaron en dos ámbitos: ajuste de la STP y adecuación de los electrolitos aportados (fig. 2). En el control de la STP, 29 pacientes requirieron el ajuste de ésta al inicio de la NP, principalmente para suspender el aporte de suero glucosado una vez comenzada la NP. De las 21 intervenciones realizadas al suspender la NP, la mayoría tuvieron como finalidad añadir STP al tratamiento. Se efectuaron 12 IF para corregir alteraciones en las glucemias y 18 para ajustar los balances de fluidos.
Las intervenciones motivadas por cambios en el aporte de electrolitos se llevaron a cabo fundamentalmente en el control de las potasemias (12 casos requirieron añadir aporte externo, 5 aumentar el ya existente, 17 suspenderlo y 4 reducirlo) y en el control de las magnesemias (en 15 casos fue necesario añadir un aporte externo, en 2 aumentarlo y en 1 disminuirlo). Menos frecuentes fueron las intervenciones realizadas en las fosfatemias (4 casos), las calcemias (2 casos) y las natremias, en las que no se registró ninguna intervención.
Se efectuó una única IF para recomendar el recambio de un catéter venoso central y no fue aceptada. De las intervenciones llevadas a cabo en el tipo de indicación, la mayoría se realizaron para suspender la NP (32,14%) o para posponer su inicio (28,57%). En cuanto al tipo de monitorización solicitada, en el 48% de los casos se efectuó un control analítico completo motivado por el seguimiento diario.
Respecto a los PRM, las actuaciones farmacéuticas fueron originadas por modificaciones en la terapia con insulina en un 39% de los casos. Entre las no relacionadas con insulina ni propofol, los principales grupos farmacológicos implicados fueron los antibióticos con 14 IF (6 por duración incorrecta del tratamiento, 3 por omisiones del tratamiento, 3 por monitorizaciones de la concentración plasmática, 1 por frecuencia de la administración errónea y 1 por medicamento no indicado) y el grupo de los antihipertensivos con 6 intervenciones (5 por omisiones del tratamiento y 1 por dosis incorrecta). No se apreció significación estadística entre la aceptación de las IF y los diferentes tipos de intervención previamente citados.
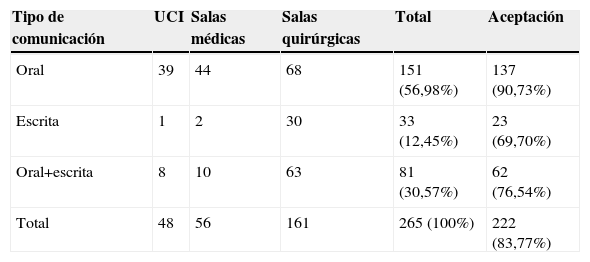
La aceptación global de las IF fue del 83,77%, variando entre las que fueron comunicadas de forma oral al personal implicado y las realizadas de forma escrita, con una aceptación del 90,73 y del 69,70%, respectivamente. No obstante, la aceptación de las IF comunicadas por duplicado, de forma oral y escrita, fue del 76,54%. Las diferencias entre el grado de aceptación y el tipo de comunicación resultaron ser estadísticamente significativas (p<0,005) (tabla 4). Un 49% de las comunicaciones orales fue realizado directamente al personal médico (aceptación del 89,19%), un 39% a enfermería (aceptación del 92%) y un 12% de forma conjunta, tanto al médico como a enfermería (aceptación del 94%). Las comunicaciones escritas se efectuaron mediante el programa informático del hospital (54,55%), por anotación en la historia clínica del paciente (15,15%) o ambos (30,30%). Entre las comunicaciones realizadas de forma simultánea oral y escrita, un 12,35% correspondió al personal médico (aceptación del 90%), el 80,25% a enfermería (aceptación del 73,85%) y el 7,41% a ambos colectivos (aceptación del 83,33%).
Relación entre el tipo de comunicación efectuada, sala de hospitalización y aceptación
| Tipo de comunicación | UCI | Salas médicas | Salas quirúrgicas | Total | Aceptación |
| Oral | 39 | 44 | 68 | 151 (56,98%) | 137 (90,73%) |
| Escrita | 1 | 2 | 30 | 33 (12,45%) | 23 (69,70%) |
| Oral+escrita | 8 | 10 | 63 | 81 (30,57%) | 62 (76,54%) |
| Total | 48 | 56 | 161 | 265 (100%) | 222 (83,77%) |
UCI: unidad de cuidados intensivos.
El adecuado soporte nutricional ha demostrado la reducción de la morbimortalidad en pacientes ingresados, así como la reducción de los costes asociados5. Por ello, la mejora en el estado nutricional del paciente ingresado hace especialmente relevante las IF que el farmacéutico pueda realizar en esta área. En nuestro hospital, la responsabilidad del soporte nutricional artificial está compartida entre el personal médico, que solicita la nutrición, y el farmacéutico (en las salas de su competencia), quien determina la composición de la NP. Es por esta responsabilidad compartida que el farmacéutico adquiere una posición privilegiada que le permite influir en el resto del proceso farmacoterapéutico.
El área de la NP permite, por tanto, una importante intervención en diferentes salas de hospitalización. Según los resultados obtenidos en nuestro trabajo, el principal beneficiado es el paciente quirúrgico, lo que concuerda con estudios publicados previamente2,6,7. Otro tipo de paciente que potencialmente se puede beneficiar de la actividad farmacéutica es el paciente crítico, ya que por su situación es frecuente la necesidad de NP y, además, la incorporación del farmacéutico a la UCI es ya una realidad cada vez en más centros8,9.
La elevada aceptación de las propuestas efectuadas muestra cómo el farmacéutico es considerado parte del equipo clínico multidisciplinar. Las IF llevadas a cabo con más frecuencia incluyeron la adecuación de la STP y el ajuste de electrolitos del paciente, y se realizaron principalmente durante el seguimiento diario. En nuestro estudio se efectuaron 2,1 IF por paciente, lo que se sitúa entre los resultados descritos en los trabajos de Anoz et al2 y Cerulli et al10.
Los PRM suponen una complicación que ocasiona el 6–8% de los ingresos hospitalarios11–13 y sucede aproximadamente en el 2% de los pacientes ingresados14,15. Estudios previos sitúan la proporción de problemas relacionados con la nutrición clínica entre el 30 y el 60%2,6,10. En el presente estudio, las intervenciones sobre los PRM representaron un 16,6%, pero supondrían un 70,18% si se consideran los electrolitos y la STP como una parte más de la medicación que recibieron los pacientes. Cabe destacar que el grupo de antibióticos constituyó el principal implicado en estos PRM, al igual que en el estudio de Cerulli et al10.
Los datos obtenidos demuestran de forma significativa que el trato personal y la comunicación oral favorecen la aceptación de las IF. Aunque pueda resultar paradójico que en la comunicación conjunta, tanto escrita como oral, la aceptación sea menor, este hecho podría explicarse porque la mayor parte de las comunicaciones orales se realizaron directamente al personal médico, mientras que las comunicaciones efectuadas de forma conjunta oral y escrita se llevaron a cabo principalmente con enfermería, lo que supone un incremento en el número de interlocutores y diluye la comunicación directa.
Así, la actual tendencia de la incorporación del farmacéutico a las salas de hospitalización queda justificada al favorecer el trato directo con el personal implicado en el cuidado del paciente, una mayor participación en las decisiones de tratamiento y una mayor aceptación de las propuestas realizadas.
En conclusión, la IF directa con el médico, y por tanto la integración en el equipo asistencial, parece ser el mejor y más eficaz método para la prevención y resolución de complicaciones asociadas a la NP, principalmente de tipo metabólico. Además, utilizar este proceso para detectar, prevenir y solucionar PRM en los pacientes en las áreas de hospitalización, en especial de tipo quirúrgico, proporciona una calidad añadida a la actividad del farmacéutico en el área del soporte nutricional.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este trabajo ha sido expuesto parcialmente en el LIII Congreso Nacional de la Sociedad Española de Farmacia Hospitalaria, celebrado en Valencia del 21 al 24 de octubre de 2008.