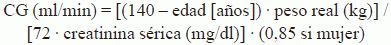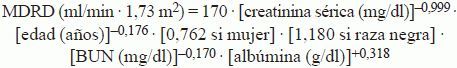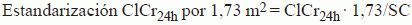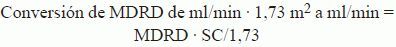Evaluar las desviaciones de dosificación de 3 antibióticos betalactámicos eliminados por vía renal (meropenem, piperacilina/tazobactam y cefepima) mediante la comparación de 2 fórmulas de predicción de función renal, Cockroft-Gault (CG) y Modification of Diet in Renal Disease (MDRD), con el aclaramiento de creatinina en orina de 24h (ClCr24h) como método de referencia.
MétodoLas 125 muestras de 61 pacientes (cada una con sus valores de CG, MDRD y ClCr24h) de una unidad de cuidados intensivos (UCI) se clasificaron en los 5 estadios definidos por la National Kidney Foundation (NKF) en función del ClCr24h. Se estudiaron las discrepancies de dosificación de cada antibiótico según CG o MDRD en referencia al ClCr24h por acuerdo porcentual e índice kappa ponderado. En cada estadio de NKF se cuantificaron las diferencias de dosificación diaria (Δ=DosisCG-DosisClCr24h; Δ=DosisMDRDDosisClCr24h) y el porcentaje de muestras con discrepancias de dosificación por CG y MDRD en referencia al ClCr24h.
ResultadosEn ningún caso se observaron diferencias estadísticamente significativas entre ambas fórmulas con respecto al ClCr24h, obteniendo grados de concordancia buenos. Los porcentajes de desviaciones oscilaron del 15,2% al 28% y ocurrieron mayoritariamente por infradosificación en los estadios 1 y 2, y por sobredosificación en los estadios 4 y 5.
ConclusionesLas dos predicciones de función renal en pacientes de la UCI pueden ser empleadas indistintamente para la dosificación de betalactámicos, aunque la de CG es la más sencilla.
Assesment of dosage deviations of three β-lactam antibiotics eliminated through the kidneys (meropenem, piperacillin/tazobactam and cefepime) by comparison of two prediction formulae, Cockroft-Gault (CG) and Modification of Diet in Renal Disease (MDRD) with 24h urinary creatinine clearance (CrCl24h), as a reference method.
Method125 samples of 61 critically ill patients (each one with CG, MDRD y CrCl24h values) were classified in one of the five stages of the National Kidney Foundation (NKF) according to CrCl24h. Dosage discrepancies for each antibiotic based on CG y MDRD were studied in reference to CrCl24h by percentage agreement and weighted kappa. At each of the NKF stages, daily dosage differences (Δ=DosisCG-DosisCrCl24h; Δ=DosisMDRD-DosisCrCl24h) and percentage of samples with dosage discrepancies by CG and MDRD in reference to CrCl24h were calculated.
ResultsThere were no statistically significant differences between the two prediction formulae in respect to CrCl24h, achieving good degrees of concordance. Deviation percentages fluctuated between 15.2% and 28% and occurred mainly by underdosing on stages 1 and 2 and by overdosing on stages 4 and 5.
ConclusionsThe two renal function prediction formulae can be indistinctly used to optimize the β-lactam antibiotics dose regimen, CG being the easiest one.
La tasa de filtración glomerular (TFG) se mide como el aclaramiento urinario de un marcador ideal de filtración, como la inulina, 125I-iotalamato, 51Cr-EDTA (ácido 51Cr-etilen-diamin-tetraacético), ácido 99mTc-dietilen-triamin-pentacético o iohexol. La cualidad básica de un marcador ideal es su filtración en la práctica totalidad a su paso por el glomérulo renal, sin experimentar los posteriores procesos tubulares de reabsorción y secreción. Sin embargo, en la práctica clínica, los marcadores exógenos de filtración apenas son utilizados debido a su elevado coste, la laboriosidad y complejidad de su medición y, en algunos de ellos, la presencia de radiactividad1,2. En caso de un requerimiento de una medición exacta del valor de filtración glomerular es muy recomendable el empleo del iohexol como agente de contraste, puesto que es relativamente barato, no radiactivo, con muy buena correlación con los valores de la tasa de filtración glomerular obtenidos con inulina3,4, seguro en poblaciones especiales de pacientes, incluidos los que tienen insuficiencia renal grave4, y relativamente sencillo, ya que no se requieren muestras urinarias5. Además, en pacientes con TFG > 40 ml/min · 1,73 m2 sólo se requiere una muestra de plasma a las pocas horas de su administración5 que, en comparación con la inulina, supone un ahorro económico y de tiempo derivado de la necesidad de un bolo e infusión hasta alcanzar el estado de equilibrio estacionario y recolecciones de sangre y orina6. Como alternativa a los marcadores exógenos se indicó la cuantificación de un marcador endógeno de filtración, que es la creatinina en orina de 24 h, procedente del catabolismo de la creatina muscular o, en baja proporción, hepática. A pesar de que es la más ampliamente aplicada en clínica como método de referencia, es un marcador subóptimo7 debido a algunas limitaciones, ya que su producción no es constante y su cuantificación analítica no está exenta de dificultades. La producción de creatinina es variable con la edad, el sexo, la raza, el embarazo, el estado nutritivo, la dieta, la masa muscular y las enfermedades musculares, la inmovilización, la diabetes mellitus y algunos fármacos (incremento de la creatinina sérica por inhibición de la secreción tubular por cimetidina, probenecid o trimetoprim y fármacos nefrotóxicos), entre otros. La cuantificación analítica está influida por el proceso de obtención, las técnicas de laboratorio (interferencias analíticas de reactivos con sustancias fisiológicas, etc.) y las situaciones fisiopatológicas (deshidratación, edemas, cirrosis, enfermedad cardiovascular, cáncer, diabetes, empleo de sustancias vasoactivas y diuréticas, etc.), que afectan de manera significativa al valor del resultado del aclaramiento de creatinina en orina de 24 h (ClCr24h) y, en consecuencia, a la estimación de la tasa de filtración glomerular real (TFGr) y su interpretación clínica1,8. Esto se complica en pacientes inestables de las unidades de cuidados intensivos (UCI)9,10 por la gran variabilidad inherente a estos en relación con los factores de morbilidad, perfusión de sustancias diuréticas y vasoactivas9 e inestabilidad hemodinámica y renal a lo largo de las 24 h de recogida de orina9,10 (la medición correcta del ClCr24h requiere una función renal estable)11.
En un intento de solventar los mencionados problemas, se ha llegado a proponer la medición en pacientes de la UCI del aclaramiento de orina recogido en 2 h (ClCr2h) frente al ClCr24h aunque, ante la escasez de estudios, no es aún generalizable9. Otros autores eligieron una hora (ClCr1h)10 en lugar del ClCr24h como referencia para la evaluación de predictores de filtración glomerular. Ante la complejidad y las limitaciones de la cuantificación de la creatinina en orina de 24 h, y con el propósito de simplificarla en el ámbito asistencial, se propusieron varias fórmulas de estimación de la filtración glomerular basadas en la creatinina sérica, de las cuales las más utilizadas en la dosificación de fármacos son, en primer lugar, la de Cockcroft-Gault (CG) y, en segundo lugar, la de Levey o Modification of Diet in Renal Disease (MDRD)1,12. El aclaramiento de creatinina (ClCr) supone una sobreestimación sistemática de un 10 o un 20% de la TFG debido a que la creatinina experimenta un proceso de secreción tubular, por lo que algunos investigadores propusieron la corrección de este sesgo mediante el producto TFG=0,84 · ClCr13. No obstante, a pesar de ello, en la práctica clínica los valores del aclaramiento de creatinina y TFG son intercambiables entre sí2.
Hay otro marcador endógeno de filtración glomerular, como la cistatina-C sérica, que parece ser más exacto en la cuantificación de la filtración glomerular, aunque aún no se ha demostrado con suficiente certeza una mejoría respecto a las ecuaciones de estimación del filtrado glomerular basadas en el valor de creatinina sérica1, ni ha sido validada en poblaciones especiales2,14,15.
La importancia de la evaluación de la función renal en pacientes críticos para una correcta individualización de los régimenes farmacoterapéuticos es incuestionable16. En un estudio reciente, cuyo objetivo principal era la comparación en pacientes críticos de las UCI de dos fórmulas para la estimación del aclaramiento de creatinina como marcador de filtración glomerular, a) Cockcroft-Gault (CG), y b) MDRD, tomando como referencia los valores aclaramiento de creatinina en orina de 24 h (ClCr24h), expresados en ml/min, no se observaron diferencias significativas entre ellas17. En dicho estudio se concluye que ambas fórmulas pueden ser empleadas indistintamente en esta población de pacientes. Sin embargo, un análisis individualizado de los datos permitió observar que en algunos pacientes se apreciaban diferencias notables entre los valores del aclaramiento de creatinina obtenidos por el método de referencia (ClCr24h) y los valores de la TFG estimada (TFGe) por cada una de las dos fórmulas, CG y MDRD.
El objetivo del presente estudio es analizar sus posibles consecuencias clínicas en cuanto a la dosificación de fármacos antibióticos que son eliminados principalmente por vía renal, como cefepime, piperacilina/tazobactam y meropenem.
MÉTODOPacientesEstudio observacional y retrospectivo realizado en pacientes adultos ingresados en varias UCI de un hospital universitario de 800 camas. Se incluyeron en el estudio 125 muestras de 61 pacientes durante un período de 2 años y se excluyeron los que recibieron técnicas depurativas extracorpóreas (hemodiálisis, hemofiltración, etc.).
Recogida de datosPara cada muestra se recogieron datos demográficos (edad, sexo, peso, altura) y bioquímicos (creatinina en orina de 24 h, creatinina sérica, balance urémico nitrogenado [BUN] y albúmina). Se calcularon los valores de las TFGe según las fórmulas de CG (ec. 1) y MDRD (ec. 2). Es decir, cada muestra tiene 3 valores de función renal (CG, MDRD, ClCr24h). Se hallaron las superficies corporales mediante la fórmula de Mosteller (ec. 3), con el empleo de las medias de las alturas por sexo al no disponerse de todas ellas. Se estandarizaron los valores de ClCr24h por 1,73 m2 de superficie corporal (ec. 4) para la estadificación de los pacientes, como posteriormente se expondrá, y se convirtieron los valores de MDRD de ml/min · 1,73 m2 a ml/min (ec. 5).
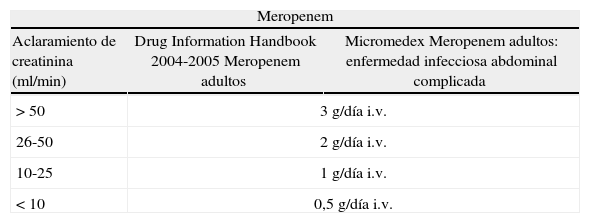
Dosificación de antibióticosPara las recomendaciones de dosificación de los fármacos antibióticos estudiados –cefepime, piperacilina/tazobactam y me– ropenemsobre la base a la función renal del paciente (estimación del filtrado glomerular) se consultaron dos fuentes bibliográficas: a) base de datos Micromedex (septiembre de 2006)18-21, y b) Drug Information Handbook 2004-200522 (tabla 1).
Dosificación diaria ajustada por función renal según la bibliografía, Drug Information Handbook 2004-2005 y Micromedex septiembre 2006
| Meropenem | ||
| Aclaramiento de creatinina (ml/min) | Drug Information Handbook 2004-2005 Meropenem adultos | Micromedex Meropenem adultos: enfermedad infecciosa abdominal complicada |
| > 50 | 3 g/día i.v. | |
| 26-50 | 2 g/día i.v. | |
| 10-25 | 1 g/día i.v. | |
| < 10 | 0,5 g/día i.v. | |
| Piperacilina/tazobactam | ||
| Aclaramiento de creatinina (ml/min) | Drug Information Handbook 2004-2005 Piperacilina/tazobactam adultos: infección severa, excepto neumonía nosocomial | Micromedex Piperacilina/tazobactam adultos: infección, excepto neumonía nosocomial |
| > 40 | 12 g/día i.v. | 13,5 g/día i.v. |
| 20-40 | 8 g/día i.v. | 9 g/día i.v. |
| < 20 | 6 g/día i.v. | 6,75 g/día i.v. |
| Cefepima | ||
| Aclaramiento de creatinina (ml/min) | Drug Information Handbook 2004-2005 Cefepima adultos: infección, excepto neutropenia febril e infección urinaria de leve a moderada | Micromedex Cefepima adultos: infección, excepto neutropenia febril e infección urinaria de leve a moderada (en neumonía de moderada a severa y con función renal normal la dosis puede oscilar de 2 a 4 g/día) |
| > 60 | 4 g/día i.v. | |
| 30-60 | 2 g/día i.v. | |
| 11-29 | 1 g/día i.v. | |
| < 11 | 0,5 g/día i.v. | |
i.v.: por vía intravenosa.
Los datos de función renal (ClCr24h, MDRD y CG) se recogieron y guardaron en una base de datos Excel. Los pacientes se ordenaron y clasificaron según el ClCr24h estandarizado por superficie corporal, según la normativa de la National Kidney Foundation (NKF)23: estadio 1 (TFG > 90 ml/min · 1,73 m2) (n1 = 22); estadio 2 (TFG 60-89 ml/min · 1,73 m2) (n2 = 39); estadio 3 (TFG 30-59 ml/min · 1,73 m2) (n3 = 40); estadio 4 (TFG 15-29 ml/min · 1,73 m2) (n4 = 15) y estadio 5 (TFG < 15 ml/min · 1,73 m2) (n5 = 9). A continuación, se asignaron las dosificaciones diarias correspondientes a cada uno de los valores de función renal (ClCr24h, MDRD y CG), en ml/min, obtenidos para cada paciente y método de estimación, y se verificó la coincidencia o discrepancia de las dosis diarias ajustadas según CG y MDRD con las correspondientes para ClCr24h. En los pacientes en los que se observaron discrepancias claras en cuanto a la dosificación de dichos fármacos, se intentaron evaluar sus causas y su posible implicación en el tratamiento clínico.
Análisis de dosificaciónEn cada estadio de la clasificación de la NKF se cuantificaron: a) las magnitudes de sobredosificación e infradosificación diaria en gramos (g) (Δ = dosis CG − dosis ClCr2; Δ = dosis MDRD − dosis ClCr24h), y b) el porcentaje de pacientes que presentaban desviaciones.
Durante el período de estudio, para la dosificación de dichos fármacos en la práctica clínica se empleó siempre el valor del ClCr24h. Los valores estimados de filtrado glomerular sólo se tuvieron en cuenta de manera «teórica» para establecer las comparaciones entre sí y las posibles implicaciones clínicas que de ellos se pudieran derivar.
EstadísticaLa comparación de los distintos estimados de aclaramiento de creatinina para un mismo sujeto se realizó mediante pruebas basadas en el estudio de concordancia entre variables categóricas ordenadas (c > 2), como la concordancia observada por acuerdo porcentual (po) y el índice kappa ponderado (κp). La interpretación del valor κp es arbitraria; en este estudio se empleado la propuesta por Landis y Koch (1977): < 0,20: muy baja; 0,21-0,40: baja; 0,41-0,60: moderada; 0,61-0,80: buena; 0,81-1,00: excelente.
Los porcentajes de fallo general y de cada estadio de la NKF de las dos TFGe se compararon mediante el test de χ2 o la prueba exacta de Fisher. Se consideraron estadísticamente significativos los valores de p ≤ 0,05. Se calcularon los intervalos de confianza en cada caso.
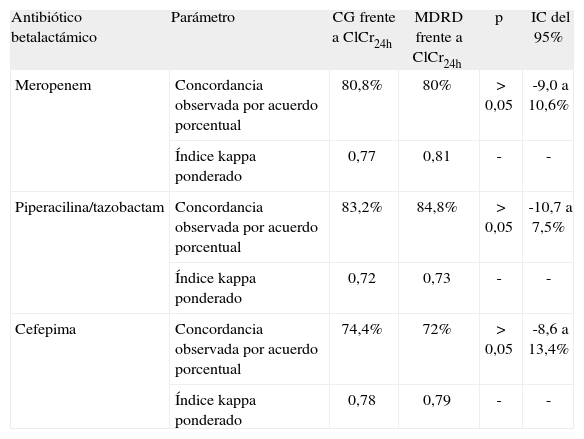
RESULTADOSMeropenemEn la tabla 2 se muestran los resultados de las pruebas estadísticas intrasujeto de concordancia entre los dos métodos de estimación glomerular, que indica un grado de concordancia bueno respecto al método de referencia (ClCr24h) para CG y excelente para MDRD, sin diferencias estadísticamente significativas.
Pruebas intrasujeto
| Antibiótico betalactámico | Parámetro | CG frente a ClCr24h | MDRD frente a ClCr24h | p | IC del 95% |
| Meropenem | Concordancia observada por acuerdo porcentual | 80,8% | 80% | > 0,05 | -9,0 a 10,6% |
| Índice kappa ponderado | 0,77 | 0,81 | - | - | |
| Piperacilina/tazobactam | Concordancia observada por acuerdo porcentual | 83,2% | 84,8% | > 0,05 | -10,7 a 7,5% |
| Índice kappa ponderado | 0,72 | 0,73 | - | - | |
| Cefepima | Concordancia observada por acuerdo porcentual | 74,4% | 72% | > 0,05 | -8,6 a 13,4% |
| Índice kappa ponderado | 0,78 | 0,79 | - | - |
CG: fórmula de Cockcroft-Gault; ClCr24h: aclaramiento de creatinina en orina de 24 h; IC: intervalo de confianza; MDRD: Modification of Diet in Renal Disease.
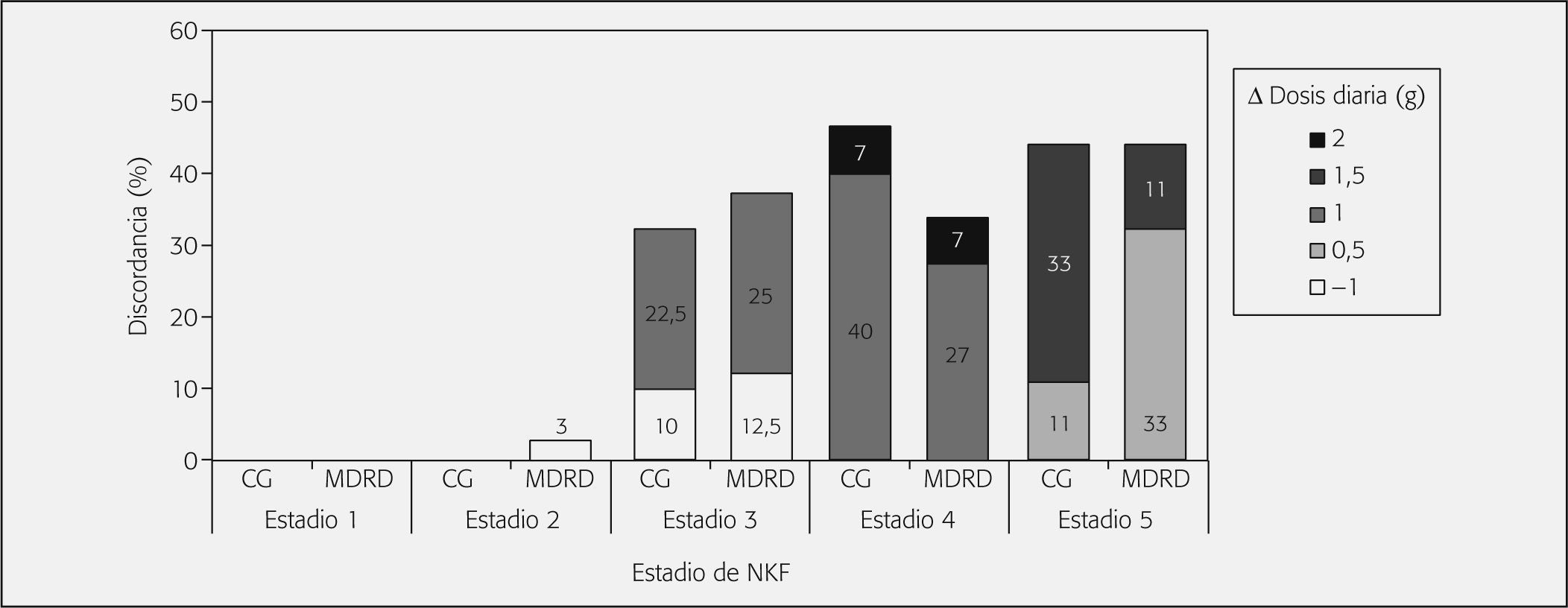
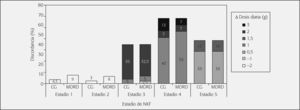
El fallo general de dosificación de meropenem es ligeramente más elevado en la estimación del aclaramiento de creatinina con MDRD. A su vez, tampoco se observaron diferencias estadísticamente significativas en los porcentajes de fallo en los distintos estadios de la NKF. En el estadio 1 cabe destacar la ausencia de fallos en la estimación mediante CG y en el estadio 2 se observa un pequeño porcentaje de discrepancia con MDRD (3%). En el estadio 3, la discordancia es similar para los dos métodos de estimación, aunque es un poco mayor con MDRD. En cambio, en el estadio 4, el porcentaje de desacuerdo es menor con la estimación por MDRD. Por último, en el estadio 5, los porcentajes de fallo son elevados y alcanzan valores del 44% para CG y MDRD, aunque MDRD es más segura dado que el riesgo de sobredosificación de Δ = (+ 1,5 g/día) es del 11 frente al 33% con CG (fig. 1).
Los fallos de la estimación de la filtración glomerular con MDRD en el estadio 2 son por infradosificación de Δ = (−1 g/día), mientras que en los estadios 4 y 5 se producen por sobredosificación.
Piperacilina/tazobactamEn la tabla 2 recoge el grado de concordancia intrasujeto de piperacilina/tazobactam en los dos métodos revisados, que es bueno y sin diferencias estadísticamente significativas.
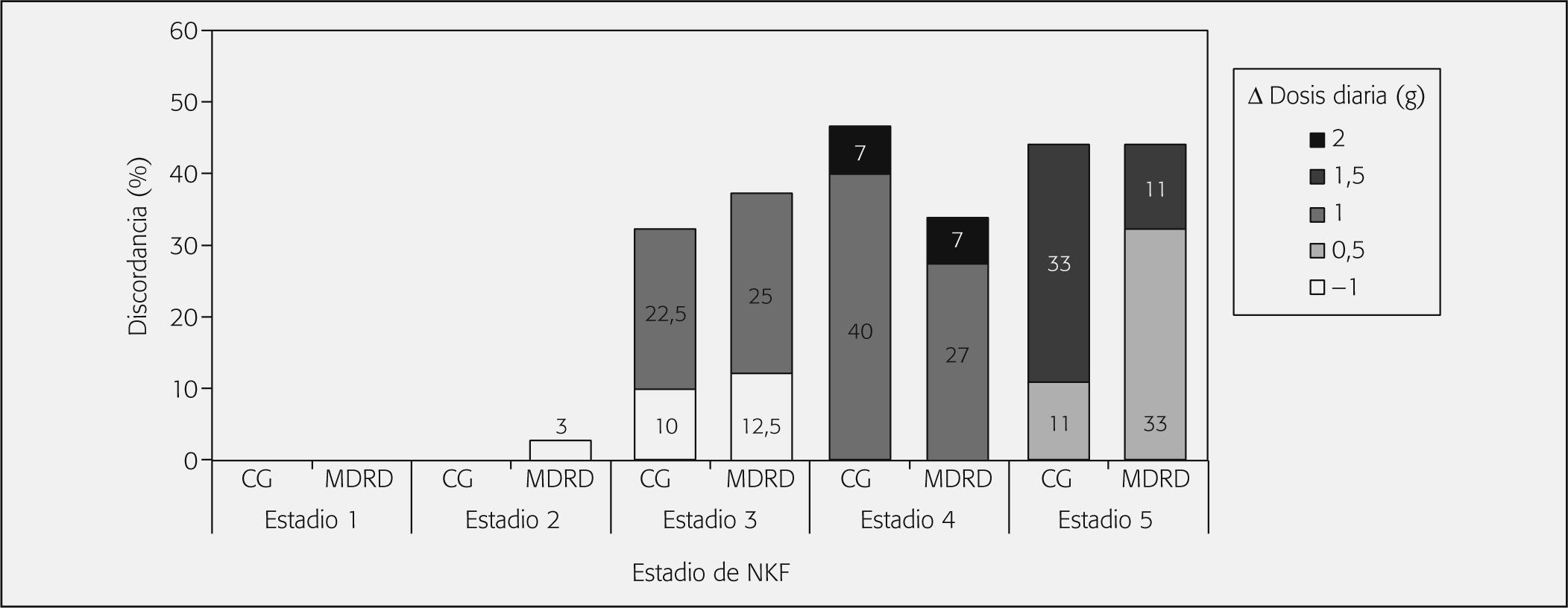
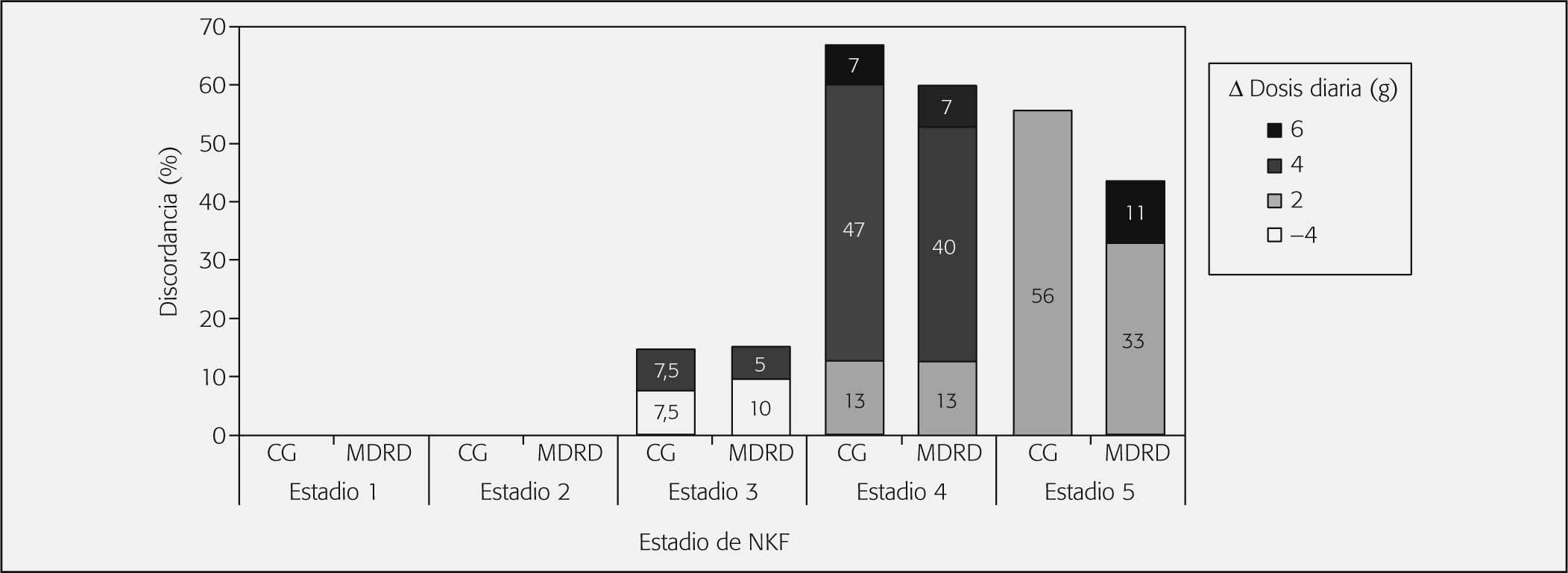
En referencia a los porcentajes de pacientes con desviaciones de dosificación, no se detectan diferencias estadísticamente significativas entre ambos métodos. La desviación global de dosificación alcanza una proporción ligeramente mayor con CG. En los estadios 1 y 2, en ningún paciente y método se presentaron discrepancias de dosificación. En los estadios 3, 4 y 5 se aprecian discordancias en los dos métodos empleados, y las proporciones de desviaciones más elevadas con CG en los estadios 4 y 5 (figs. 2 y 3).
Los gráficos de piperacilina/tazobactam reflejan que en las discrepancias del estadio 3 hay un predominio de la infradosificación con MDRD, mientras que con CG se da la misma proporción de infradosificación y sobredosificación. En los estadios 4 y 5, las discrepancias se producen sobre todo por sobredosificación (figs. 2 y 3).
CefepimaEl análisis estadístico intrasujeto de cefepime de las dos fórmulas comparadas, CG y MDRD respecto a ClCr24h, demuestra un grado de concordancia bueno sin diferencias estadísticamente significativas (tabla 2).
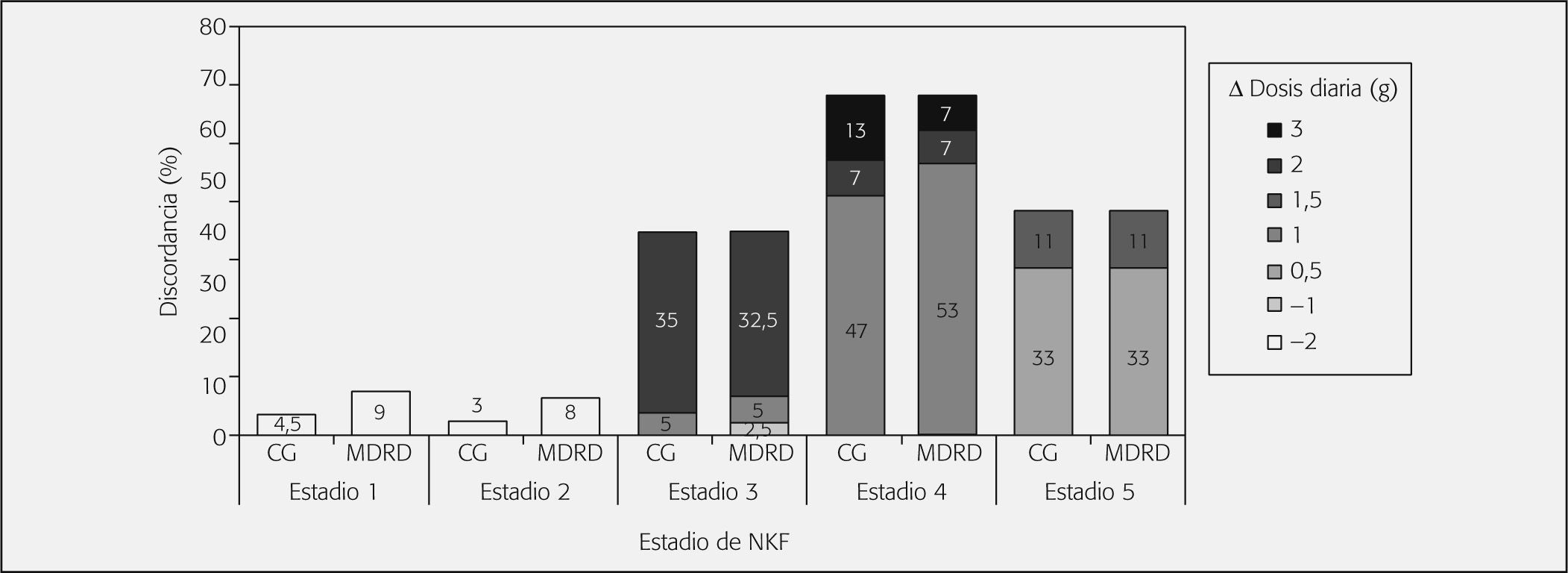
Las desviaciones de dosificación globales son superadas de forma ligera con la estimación de aclaramiento de creatinina por MDRD y ocurren con los dos métodos de estimación en todos los estadios, sin llegar a alcanzar en ningún caso la significación estadística.
En la figura de cefepima se demuestra que en los estadios 1 y 2 las discrepancias de dosificación se deben a infradosificación. En el estadio 3, el riesgo de sobredosificación es muy parecido en ambos métodos; sin embargo, en MDRD hay un pequeño riesgo de infradosificación (2,5%) de Δ = (−1 g/día) que no se observa en CG. En la totalidad de discrepancias detectadas con MDRD en los estadios 4 y 5 ocurren por sobredosificación, mientras que en el estadio 4 más segura la fórmula de MDRD en cuanto a un menor riesgo de sobredosificación de Δ = (+3 g/día) (fig. 4).
DISCUSIÓNEn vista de los resultados anteriores, no se han observado diferencias estadísticamente significativas entre los dos métodos de estimación de la TFGr en ninguno de los antibióticos betalactámicos estudiados, por lo que pueden emplearse las 2 fórmulas (CG y MDRD) de manera indistinta para la dosificación de dichos antibióticos en pacientes críticos con distintos grados de funcionalidad renal.
En el caso de meropenem, podría ser recomendable el empleo de la fórmula de CG en pacientes con función renal en los estadios 1 y 2 de la NKF (TFG > 60 ml/min · 1,73 m2) para evitar el riesgo de ineficacia terapéutica (infradosificación de 1 g diario) que podría producirse al dosificar en función de la TFGe por MDRD (fig. 1). Sin embargo, en el estadio 3, las diferencias entre ambas fórmulas de estimación glomerular son reducidas e implican un menor fallo con CG, y en el estadio 4 de la NKF se observa un menor riesgo de sobredosificación con la fórmula de MDRD, aunque este resultado debe ser interpretado con cautela dado que la muestra es pequeña (n4 = 15). Por último, aunque el tamaño muestra del estadio 5 de la NKF es muy pequeño (n5 = 9), parece que MDRD es más segura puesto que el riesgo de sobredosificación de Δ = (+1,5 g/día) es menor. Es evidente que, a medida que avanza el estadio de disfunción renal, la fórmula de CG empeora en cuanto a la estimación del filtrado glomerular, por lo que es recomendable el empleo de MDRD, principalmente a partir del estadio 4. Estos datos son consistentes con estudios previos en pacientes que concluyen que: a) MDRD comparada con CG presenta mejoría en la exactitud y la precisión de estimación12 de la TFGr de 125I-iotalmalato en pacientes crónicos con TFG < 60 ml/min · 1,73 m2; b) MDRD infraestima de manera sistemática las TFGr de 125I-iotalmalato7,12,24 o 51Cr-EDTA25 en donantes renales sanos, y c) CG sobreestima los TFGr de 125I-iotalmalato12,13,24 o 51Cr-EDTA25 en enfermos renales crónicos. En cuanto a la fórmula de CG, en algunos estudios realizados en individuos sanos se demuestra una infraestimación7,24 y en otros, una sobrestimación12,25 de la TFGr. En otro estudio realizado en pacientes en 26 pacientes con enfermedad renal crónica terminal (ERCT) se ha confirmado la baja precisión de MDRD y CG en comparación con inulina y ClCr24h en un intervalo de valores de aclaramiento de inulina de 2,21 a 18,85 ml/min y ClCr24h de 5,11 a 23,33 ml/min, aunque MDRD presenta mayor valor predictivo que CG en estas circunstancias26.
En referencia a piperacilina/tazobactam, se estima más conveniente el empleo de la fórmula de CG, con independencia del estadio de NKF. Esto es especialmente aplicable para el estadio 5 de NKF, con la presencia de un 11% de riesgo de sobredosificación de elevada magnitud (6,25 g/día, Micromedex, o 6 g/día, Drug Information Handbook) con MDRD, y tiene una importante relevancia clínica si consideramos que los pacientes integrantes del mencionado estadio presentan un deterioro grave de la función renal que supone una reducida eliminación del fármaco por vía renal, con el consiguiente riesgo de acontecimientos adversos por toxicidad acumulativa del fármaco. Por tanto, aunque debemos interpretar con precaución estos resultados por la pequeña población estudiada (n5 = 9), es más aceptable, en cuanto al beneficio/riesgo, asumir el riesgo de sobredosificación de 2,25 g/día en un 56% de los pacientes al aplicar CG que admitir el riesgo de sobredosificación grave de 6,25 g/día, o de 6 g/día con MDRD (11%). Por otra parte, cabe recordar que la ecuación CG integra solamente las variables edad, peso y valor de creatinina sérica, mientras que MDRD considera las variables de creatinina sérica, BUN, albúmina, edad, sexo y raza.
Las desviaciones de dosificación de cefepime son evidentes con los dos métodos de estimación de filtración glomerular en todos los estadios de la NKF, cometiéndose menores errores en porcentaje con CG en pacientes con ClCr24h > 60 ml/min · 1,73 m2 debido a que la infraestimación de la TFGr es aún mayor con MDRD12. No obstante, en el estadio 4 se observa un mayor riesgo (en magnitud diaria) de sobredosificación al emplear CG, aunque son necesarios más estudios con una población más amplia para confirmar estos resultados y su relevancia clínica real. Hasta que no se demuestre lo contrario, parece aconsejable emplear el método de CG con tal de permitir una mayor sencillez en su empleo en el contexto médico, por la simplicidad de cálculo ofrecida por la fórmula de CG.
Un gran número de antibióticos betalactámicos se caracteriza por su eliminación renal. La cefepima presenta eliminación renal casi exclusiva y principalmente por filtración glomerular, llegando a una recuperación urinaria de más del 80%27 de la dosis total de fármaco inalterado, además de una ausencia de excreción biliar. La excreción renal alcanza un 70, un 69 y un 50-60% para meropenem28, piperacilina29 y tazobactam20 (cuando es coadministrado con piperacilina, dado que la última disminuye la eliminación de tazobactam), respectivamente. Las diferencias, sobre todo de infradosificación, en los estadios 1 y 2 de la NKF, parecen depender del porcentaje de eliminación renal de cada uno de los antibióticos betalactámicos, siendo la cefepima más sensible a los errores de predicción con CG y MDRD al ser excretada en su práctica totalidad por vía renal y, concretamente, por filtración glomerular. Le siguen, en segundo lugar, meropenem y, en último lugar, piperacilina/tazobactam, siendo éste el fármaco menos afectado.
Por otra parte, el punto de corte de meropenem para el ajuste de dosis en estos estadios es más restrictivo que el de piperacilina/tazobactam: un ClCr de 50 ml/min del primero frente al ClCr de 40 ml/min de la última. En general, los individuos sanos suelen tener valores de ClCr24h ≥ 60 ml/min · 1,73 m2 y la repercusión de las diferencias entre las TFGe y TFGr en la dosificación de los antibióticos betalactámicos es mucho menor que en pacientes con valores de ClCr24h < 60 ml/min · 1,73 m2, debido a que todos los primeros quedan englobados en el mismo régimen posológico sin requerimientos de ajuste de dosificación en un intervalo muy amplio de ClCr24h.
La ecuación de MDRD fue desarrollada en un estudio de una cohorte de 1.628 pacientes adultos con insuficiencia renal crónica moderada y no diabéticos en el año 1999 con un ClCr24h medio ± desviación estándar (DE)13 de 48,6 ± 24,5 ml/min · 1,73 m2, y posteriormente su aplicabilidad fue validada en poblaciones más amplias de pacientes con enfermedad crónica12. Una insuficiencia renal generalmente supone una reducción de los valores de la TFG, sobre todo por debajo de 60 ml/min · 1,73 m2. Por otra parte, la ecuación CG fue obtenida de una población de 249 varones adultos, de los cuales se compararon los valores de la fórmula de CG frente al ClCr24h en 236 con un intervalo de ClCr24h de 11 ml/min hasta valores normales, con una media de 72,7 ± 36,6 ml/min11. Por tanto, aunque los resultados de nuestro estudio indican que la aplicabilidad de MDRD y CG mejora cuando hay una mayor aproximación a las características poblacionales de sus muestras de origen, ninguna de las dos ecuaciones posee la precisión óptima para un cuidado ideal de los sujetos no críticos2,7,24,25, ya que suponen la clasificación errónea de la categoría de NKF en aproximadamente 3 o 4 casos de cada 10 pacientes2,25. Esto concuerda con nuestros resultados en cuanto a los porcentajes de desviación global de cefepime. Además, las carencias de CG y MDRD parece que se agravan en pacientes con ERCT26 y pacientes de la UCI9,10,16, al no haber sido específicamente desarrolladas en esas poblaciones extremas.
Algunas de las posibles limitaciones del presente estudio son: a) la fórmula original de CG11 se basa en el peso real, aunque en su discusión los autores proponen el empleo del peso ideal en la obesidad o la acumulación de líquidos, a pesar de que esto no ha sido validado. En nuestra población, según se desprende de los resultados de otro estudio realizado en nuestro centro30, se obtiene igual o incluso mejor correlación con el ClCr24h cuando se emplea CG que CG con peso ideal, sin que se observe significación estadística; b) el tamaño reducido de la muestra correspondiente a los subgrupos de pacientes de los estadios 4 y 5 de NKF (n4 = 15 y n5 = 9); c) la no disponibilidad de todas las alturas, y d) la variabilidad de factores que influyen en la producción de creatinina presupone que el valor de la creatinina puede estar falseado en múltiples situaciones y, por ende, dar lugar a errores de predicción de la TFGr con las fórmulas basadas en el valor de la creatinina sérica1,8. En general, es sabido que la capacidad predictiva de las ecuaciones CG y MDRD es subóptima para una correcta atención integral a los pacientes2,7,24,25. Por añadidura, en pacientes de la UCI, la desnutrición, la postración10,16 o el deterioro de la función hepática10 suelen disminuir los valores de creatinina sérica. Son pocos los pacientes de la UCI en los que no se presente ninguna de las situaciones expuestas con anterioridad, por lo que es difícil predecir o estimar la TFGr en ellos, sobre todo los inestables10. Otra fuente de variabilidad puede ser la determinación de la creatinina sérica entre los distintos laboratorios de un mismo hospital, central o de urgencias. Parece ser que estas diferencias son más acusadas en los valores más bajos de creatinina sérica12 y la sensibilidad de la creatinina sérica es limitada para la detección de reducciones de las TFGr en su intervalo de valores considerados normales2.
Las pocas publicaciones sobre comparación de ecuaciones basadas en la creatinina sérica en pacientes de UCI corroboran nuestros resultados de que CG9,10 y MDRD10 no proporcionan una buena aproximación al ClCr24h.
No obstante, nuestra recomendación para la práctica clínica real es la estimación de la TFGr por CG, dado su aceptable nivel de precisión y su mayor sencillez de cálculo.
Declaración de publicación preliminar: Resultados preliminares presentados en el 52 Congreso Nacional de la Sociedad Española de Farmacia Hospitalaria, celebrado el 25-28 de septiembre de 2007 en Arona (Tenerife) (abstract 994).